
- •Патофизиология липидного обмена
- •Гомель, 2003 г. Патофизиология липидного обмена
- •4. Основные учебные вопросы (план)
- •5. Вспомогательные материалы по теме:
- •1. Алиментарно-конституциональное
- •2. Гипоталамическое
- •3. Эндокринное
- •7. Задания для самоподготовки и уирс:
- •8. Ответы на вопросы:
- •9. Литература.
5. Вспомогательные материалы по теме:
ПАТОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ В ОБМЕНЕ ЖИРОВ МОГУТ ВОЗНИКАТЬ НА РАЗЛИЧНЫХ ЕГО ЭТАПАХ:
1. при нарушении процессов переваривания и всасывания жиров;
2. при нарушении транспорта жира и переходе его в ткани;
3. при нарушении окисления жира в тканях;
4. при нарушении промежуточного жирового обмена;
5. при нарушении обмена жира в жировой ткани (избыточное или недостаточное его образование и отложение).
Нарушение процесса переваривания и всасывания жиров
Наблюдается при:
1. при недостатке панкреатической липазы (панкреатит, панкреонекроз, склероз поджелудочной железы); при этом нарушается расщепление
жира в верхних отделах тонкой кишки до жирных кислот, b-моноглицеридов
и глицерина;
2. при дефиците желчных кислот (холецистит, обтурация d.choledochus, заболевания печени различной этиологии). Нарушается эмульгиро-
вание жира, активация панкреатической липазы и образование наружной
оболочки смешанных мицелл, в составе которых высшие жирные кислоты переносятся с места гидролиза жиров к вcасывающей поверхности кишечного эпителия;
3. при усиленной перистальтике тонкого кишечника и поражениях его эпителия инфекционными и токсическими агентами;
4. при избытке в пище ионов кальция и магния, когда образуются нерастворимые в воде соли желчных кислот - мыла;
5. при авитаминозах А и В, недостатке холина.
Как следствие нарушения всасывания жира развивается стеаторея (кал содержит много высших жирных кислот и нерасщепленного жира) - аналогичные процессы развиваются при механической желтухе, что уже разбиралось ранее (См. методическое руководство "Патологическая физиология печени").
Нарушение транспорта жира и перехода его в ткани
Липиды в крови находятся в основном в составе липопротеидов (ЛП) различных классов, различающихся по плотности:
хиломикроны (ХМ), которые образуются в стенке тонкого кишечника, откуда по лимфатической системе кишечника через грудной лимфатический проток поступают в кровь. ХМ на 95% состоят из триглицеридов. Основная их функция - транспортная. ХМ не обладают атерогенностью, т.к. из-за больших размеров не проникают в артериальную стенку;
липопротеиды очень низкой плотности (ЛПОНП) - пре-b-липопротеиды. ЛПОНП синтезируются в основном в печени, на 85% состоят из ТГ. Выполняют транспортную функцию - перенос ТГ, но, в отличие от ХМ, клетки потребляют их через рецепторы, имеющиеся на поверхности (например scavenger-рецепторы макрофагов);
липопротеиды промежуточной плотности (ЛППП) образуются при частичном гидролизе ХМ и ЛПНП под влиянием липопротеидлипазы (ЛПЛ), богаты эфирами холестерина и ТГ;
липопротеиды низкой плотности (ЛПНП) b-липопротеиды. Формируютcя в плазме из ЛППП. На 50% состоят из холестерина. Основная их функция - транспорт холестерина к клеткам;
липопротеиды высокой плотности (ЛПВП) - a-липопротеиды. Состоят из нескольких подфракций. Важнейшие из них - ЛПВП2 (содержит более 50% липидов) и ЛПВП3 (содержит более 50% белков). Их функция - транспорт холестерина и фосфолипидов. ЛПВП обладают антиатерогенными свойствами.
УВЕЛИЧЕНИЕ ОБЩИХ ЛИПИДОВ В СЫВОРОТКЕ КРОВИ (СВЫШЕ 3,5-8 Г/Л) НОСИТ НАЗВАНИЕ ГИПЕРЛИПИДЕМИИ. Выделяют следующие ее виды:
1. Алиментарная (пищевая);
2. транспортная и
3. ретенционная.
Наследственные формы гиперлипидемий были нами рассмотрены ранее (См. методическое руководство - доц. Т.С.Угольник "Наследственные нарушения обмена веществ"/ГоГМИ, 1999 г.).
Алиментарная ГЛ начинает выявляться через 2-3 ч поле приема пищи, достигая максимума через 4-6 ч, через 9 ч уровень жира возвращается к норме. Это физиологическое явление представленное хиломикронемией. ХМ
направляются в легкие, где в артериальной крови при взаимодействии ХМ
с частицами ЛПВП происходит обмен апопротеинами:
апопротеины А-I, А-II, А-IV,
эфиры холестерина, холестерин ХМ----------------------------> ЛПВП
<---------------------------
апопротеины С-II, Е
Апопротеин С-II служит кофактором тканевого фермента ЛПЛ, который высвобождает ТГ из ХМ и ЛПОНП, далее происходит их гидролиз. НЭЖК поступают в клетку, где либо окисляются, либо из них синтезируются ТГ. ЛПЛ синтезируется и секретируется адипоцитами, кардиомиоцитами, миоцитами, клетками молочных желез. Активность ЛПЛ зависит от соотношения концентраций инсулина (активизация ЛПЛ) и контринсулярных гормонов (глюкагон, СТГ), которые подавляют ее активность. Активизация ЛПЛ происходит и при выбросе гепарина, выделяющегося при дегрануляции тучных клеток. НАРУШЕНИЕ ЭТОГО ФИЗИОЛОГИЧЕСКОГО ПРОЦЕССА СОПРОВОЖДАЕТСЯ БОЛЕЕ ВЫРАЖЕННОЙ АЛИМЕНТАРНОЙ ГЛ.
Это имеет место при:
блокаде ретикуло-эндотелиальной системы (РЭС, СМФ в современной номинации) под воздействием различных факторов, элиминирующей ХМ, а также при спленэктомии;
у пожилых людей при атеросклерозе;
действии ингибиторов гепарина (протамин-сульфат, желчнокислые соли);
избыточном поступлении поваренной соли в организм или задержке выведения NaCL (ингибитор ЛПЛ);
при I типе гиперлипопротеидемии.
Транспортная ГЛ наблюдается при усиленной мобилизации жира из депо и переносе липидов из депо в печень, что отмечается, в частности, при стрессе.
С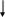 ТРЕССОРНЫЕ
АГЕНТЫ
ТРЕССОРНЫЕ
АГЕНТЫ
ГИПЕРСИМПАТИКОТОНИЯ
У величение секреции адреналина мозговым слоем надпочечников
b -адренорецепторы
ЖИРОВАЯ ТКАНЬ
Повышение активности аденилатциклазы - повышение уровня цАМФ в клетке
- активация триглицеридлипазы - стимуляция липолиза - повышение уровня НЭЖК и глицерина в крови - увеличение синтеза ЛПОНП - развитие ВТОРИЧНОЙ ГИПЕРТРИГЛИЦЕРИДЕМИИ.
Подобные состояния развиваются и при возбуждении a-адренорецепторов, при длительном воздействии СТГ, при голодании.
Возбуждение α-адренорецепторов
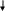
ИНГИБИЦИЯ ИНСУЛИНА
снижение утилизации глюкозы, резкое снижение липогенеза
в жировых депо, усиленная мобилизация жира из депо
Л ИПИДЕМИЯ
Печень - синтез ЛПОНП --> ВТОРИЧНАЯ ГИПЕРТРИГЛИЦЕРИДЕМИЯ
Длительное действие СТГ
ИНСУЛИНОРЕЗИСТЕНТНОСТЬ
Усиление синтеза белка
П овышение чувствительности адипоцитов к тоническим липолитическим стимулам
МОБИЛИЗАЦИЯ ЖИРА ИЗ ДЕПО
П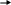 ечень
- синтез ЛПОНП ВТОРИЧНАЯ ГИПЕРТРИГЛИЦЕРИДЕМИЯ
ечень
- синтез ЛПОНП ВТОРИЧНАЯ ГИПЕРТРИГЛИЦЕРИДЕМИЯ
ГОЛОДАНИЕ
МОБИЛИЗАЦИЯ ЖИРА ИЗ ДЕПО
П ечень - синтез ЛПОНП ВТОРИЧНАЯ ГИПЕРТРИГЛИЦЕРИДЕМИЯ
При этом макроскопически отмечается жировая дистрофия печени.
Ретенционная ГЛ развивается вследствие задержки липидов в крови. Это может быть при:
нефрозе различной этиологии, при падении концентрации альбуминов в крови;
сахарном диабете (ИЗСД);
механических желтухах (холемический синдром).
Нарушение промежуточного жирового обмена приводит к кетозу, который проявляется в повышении уровня кетоновых тел в крови (кетонемия) и выделении их в повышенном количестве с мочой (кетонурия).
Причины кетоза:
1. дефицит углеводов в организме. САХАРНЫЙ ДИАБЕТ, ГОЛОДАНИЕ, ЛИХОРАДКА, ТЯЖЕЛАЯ МЫШЕЧНАЯ РАБОТА ведут к сокращению запасов гликогена в печени. При недостатке инсулина нарушается утилизация глюкозы, и возникает недостаток энергии в тканях. Соответствующие импульсы направляются в метаболические центры ЦНС. Происходит усиление липолиза, избыток НЭЖК поступает в печень, где возрастает синтез кетоновых тел. Но при дефиците углеводов тормозится использование ацетил-КоА в цикле трикарбоновых кислот, т.к. все метаболически доступные ресурсы организма превращаются в глюкозу крови, следовательно, развивается кетоз;
2. стресс, при котором вследствие активации симпатической нервной системы происходит истощение углеводных резервов организма и развивается кетоацидоз. Кроме того, гиперкатехоламинемия приводит к усиленному распаду белков и образванию кетоновых тел из кетогенных аминокислот;
3. при поражениях печени;
4. при дефиците витамина Е, замедляющего окисление ВЖК;
5. при гликогенозах I, II, VI;
ОЖИРЕНИЕ
Это заболевание, характеризующееся избыточным содержанием жировой ткани в организме (у мужчин не менее 20%, у женщин - 25% массы тела, индекс массы тела более 25-30 кг/м2 (в норме этот индекс Qetelet, вычисляемый по отношению массы тела в кг/рост в м2 равен 20-24,9).
По современным представлениям одним из основных патогенетических механизмов, приводящих к развитию заболевания, является ЭНЕРГЕТИЧЕСКИЙ ДИСБАЛАНС, заключающийся в несоответствии между количеством калорий, поступающих с пищей, и энергетическими тратами организма. Жировая ткань является основным депо энергетических запасов. Избыток энергии, поступающий с пищей в виде триглицеридов, откладывается в адипоцитах, вызывая увеличение их размеров и нарастание массы тела.
Не только избыточное или неправильное питание может приводить к развитию ожирения, нередко слишком большая масса тела - следствие нарушений расхода энергии в организме, обусловленных различными ферментативными, метаболическими дефектами, нарушениями окислительных процессов, состояния симпатической иннервации, и, что очень важно, нарушением адаптивных процессов скорости метаболических процессов.
Изучение пищевого поведения экспериментальных животных также показало, что перекармливание не всегда ведет к ожирению, а у животных с генетически детерминированным ожирением нарастание массы тела не является лишь результатом гиперфагии и переедания. ОСОБЕННОСТИ АДРЕНЕРГИЧЕСКОЙ ИННЕРВАЦИИ АДИПОЦИТОВ, в частности состояние b1- и a2-адренергических рецепторов клеточных мембран, могут оказывать влияние на скорость липолиза и в конечном итоге в некоторой степени определять количество депонированных триглицеридов в адипоците. НЕСОМНЕННО ЗНАЧЕНИЕ ЛИПОПРОТЕИДЛИПАЗЫ АДИПОЦИТОВ в механизмах развития ожирения.
По свидетельству многих авторов, у тучных лиц имеется нарушение специфического динамического действия пищи, вероятно, вызванное снижением процессов термогенеза в БУРОЙ ЖИРОВОЙ ТКАНИ (основное место адаптивного и индуцированного диетой термогенеза).
Для возникновения ожирения установлено значение возрастных, половых, профессиональных факторов, некоторых физиологических состояний организма - беременность, лактация, климакс. Ожирение чаще развивается после 40 лет, преимущественно у женщин.
Очень важное значение придается нарушению центральных механизмов регуляции, что изменяет поведенческие реакции, особенно пищевое поведение, и обусловливает нейрогормональные сдвиги в организме. В гипоталамусе, главным образом в областях паравентрикулярной и латеральной перифорникальной, происходит интеграция множества импульсов, поступающих из коры головного мозга, подкорковых образований, по симпатическому и парасимпатическому отделам вегетативной нервной системы. Нарушение любого звена этого регуляторного механизма под воздействием самых различных факторов (например, сотрясение головного мозга), может привести к изменениям потребления пищи, отложения и мобилизации жира и, в конечном итоге, к развитию ожирения.
Важное значение в формировании социального поведения, и пищевого, в частности, имеют пептиды желудочно-кишечного тракта (АРUD-система) - холецистокинин, субстанция Р, опиоиды, соматостатин, глюкагон и др., являющиеся периферическими медиаторами насыщения, а также нейропептиды и моноамины центральной нервной системы. Последние влияют на количество потребляемой пищи, продолжительность еды, определяют пищевые наклонности. Одни (опиоиды: рилизинг-фактор гормона роста, норадреналин, g-аминомасляная кислота) увеличивают, другие - холецистокинин, кортикотропин-рилизинг фактор, дофамин, серотонин - снижают потребление пищи.
Большую роль в развитии ожирения играет эндокринная система.
Поджелудочная железа -
- изменение базальной секреции инсулина, как правило, в сторону повышения; становление феномена инсулинорезистентности.
Соматотропная функция гипофиза -
- при ожирении I-II степени базальная секреция соматотропина не изменена; реакция на инсулиновую гшипогликемию снижена;
- при увеличении массы тела - снижение базальной секреции.
Гипоталамо-гипофизарно-гонадная система
Нарушения менструальной и детородной функций у женщин, половой у мужчин определяется изменением метаболизма половых стероидов на периферии, в частности в жировой ткани. Ожирение влияет на сроки появления menarche, так и на дальнейшее становление менструальной функции. Для его появления и нормальной циклической деятельности яичников немаловажное значение имеет масса жировой ткани в организме. Согласно гипотезе Frisch-Rovelle, menarche наступает тогда, когда вес тела достигает так называемой критической массы, которая составляет 48 кг (жировая ткань - 22%). Так как полные девочки растут быстрее и "критическую массу" набирают в более раннем периоде, менструации у них начинаются значительно раньше, хотя долго не устанавливаются и в дальнейшем носят нерегулярный характер.
Ожирение также обусловливает большую частоту развития бесплодия, вероятность развития синдрома поликистозных яиников и более ранее наступление менопаузы.
В связи с ускоренным процессом ароматизации андрогенов, в частности тестостерона и андростендиона в эстрадиол и эстрон, может отмечаться становление гиперэстрогенемии, что способствует дисфункциональным маточным кровотечениям и является неблагоприятным фоном для процессов канцерогенеза. У мужчин это способствует развитию гинекомастии.
Гипоталамо-гипофизарно-надпочечниковая система
У больных с ожирением III-IV степени отмечаются нарушения суточного ритма секреции кортикотропина и кортизола. Кроме того, грубо страдает механизм обратной связи.
Гипоталамо-гипофизарно-тиреоидная система
Этот проблема является спорной и дискутабельной из-за вопроса о потенциальной возможности применения тиреоидных гормонов с лечебной целью в терапии ожирения. Различными авторами были получены взаимоисключающие данные об изменении гормонов тиреиодной оси.
ЗАМЕЧАНИЯ ПО КЛАССИФИКАЦИИ ОЖИРЕНИЯ
В настоящее время единой классификации ожирения нет. Для практических целей наиболее удобно выделять (Клиническая эндокринология. - Руководство для врачей, 1991) следующие формы -
