
- •Вопросы к экзамену для VI курса 060101 «Лечебное дело»
- •I. Сердечно-сосудистая система
- •1. Миокардит. Этиология, патогенез, классификация. Критерии диагноза. Дифференциальный диагноз с кардиомиопатиями, миокардиодистрофией. Лечение. Исходы. Прогноз. Профилактика. Мсэ.
- •11. Ишемическая болезнь сердца (ибс). Понятие об ибс. Актуальность проблемы (социальное значение, эпидемиология). Факторы риска, их значение. Классификация ибс.
- •14. Открытый артериальный проток. Симптоматология, течение. Диагностические критерии. Дифференциальный диагноз. Показания к хирургическому лечению.
- •17. Нейроциркуляторная дистония. Этиология и патогенез. Классификация Диагностические критерии. Дифференциальный диагноз. Лечение, прогноз. Профилактика. Мсэ.
- •19. Ревматоидный артрит. Этиология и патогенез. Классификация. Диагностические критерии.
- •20. Системная красная волчанка. Этиология и патогенез. Классификация. Диагностические критерии. Лечение. Прогноз. Мсэ.
- •21. Стенокардия: классификация. Нестабильная и стабильная стенокардия. Острый коронарный синдром, диагностика, лечение.
- •22. Купирование и профилактика приступов стенокардии и болевого синдрома при инфаркте миокарда, в том числе на догоспитальном этапе.
- •II. Нефрология
- •III. Гастроэнтерология.
- •Хронический гастрит. Этиология и патогенез. Классификация хронических гастритов. Диагностические критерии. Дифференциальный диагноз с раком желудка. Лечение, прогноз. Мсэ.
- •Болезнь Крона. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз. Лечение. Диета. Прогноз. Мсэ.
- •Хронический неспецифический язвенный колит. Этиология и патогенез. Клиника. Диагностика. Дифференциальная диагностика. Лечение. Прогноз. Мсэ.
- •Синдром раздраженного кишечника. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз. Лечение. Диета. Прогноз. Мсэ.
- •Цирроз печени. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз с гепатитами, раком печени. Осложнения. Лечение. Прогноз. Профилактика. Мсэ.
- •Хронические холециститы, холангиты. Этиология и патогенез. Диагноз и его критерии. Дифференциальный диагноз. Осложнения. Лечение. Прогноз. Профилактика. Мсэ.
- •Дискинезии желчных путей. Этиология и патогенез. Первичные и вторичные дискинезии. Диагностические критерии. Дифференциальный диагноз. Лечение. Прогноз.
- •IV. Пульмонология
- •Пневмония острая. Этиология, патогенез, классификация. Критерии диагноза. Дифференциальный диагноз. Принципы лечения. Осложнения, исходы, прогноз. Профилактика. Мсэ.
- •V. Гематология
- •1. Геморрагические диатезы. Причины развития. Классификация. Общие признаки, типы кровоточивости. Методы исследования.
- •Тромбоцитопеническая пурпура. Этиология и патогенез. Диагностические критерии. Дифференциальный диагноз с другими геморрагическими диатезами. Течение. Лечение. Прогноз. Мсэ.
- •Железодефицитная анемия. Основные этиологические факторы. Патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз с другими анемиями. Лечение. Профилактика. Диспансеризация.
- •Эритремия. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз с вторичными эритроцитами. Течение и исходы. Лечение. Прогноз. Диспансеризация.
- •Миеломная болезнь. Этиология и патогенез. Классификация. Диагностические критерии. Дифференциальный диагноз с метастазами рака в кости. Нефропатиями. Течение и исходы. Лечение. Прогноз. Мсэ.
- •VI. Эндокринология
- •Болезнь и синдром Иценко-Кушинга. Этиология, патогенез. Критерии диагноза. Дифференциальный диагноз между собой, ожирением. Лечение, Диспансеризация. Мсэ.
- •Диффузно-токсический зоб. Этиология. Патогенез. Критерии диагноза. Дифференциальный диагноз. Лечение. Профилактика. Диспансеризация. Мсэ.
- •VII. Неотложная терапия
- •Гемолитический криз: диагностика, неотложная помощь.
- •Фибрилляция желудочков: диагностика, неотложная помощь
- •Кардиогенный шок: клиника, неотложная помощь.
- •Пароксизм мерцательной аритмии: диагностика, неотложная помощь.
- •Отравление кислотами и щелочами: диагностика, неотложная помощь.
- •Отравление алкоголем: диагностика, неотложная помощь.
- •Кровотечения при гемофилии: диагностика, неотложная помощь.
- •Острый приступ подагрического артрита: диагностика, неотложная помощь.
- •Легочное кровотечение: диагностика, неотложная помощь.
- •«Свинцовая колика»: диагностика, неотложная помощь.
- •Кома лактацидемическая: диагностика, неотложная помощь.
- •Тромбоцитопеническое кровотечение: диагностика, неотложная помощь.
- •Спонтанный пневмоторакс: диагностика, неотложная помощь.
- •Эклампсия: диагностика, неотложная помощь.
- •Тепловой удар: диагностика, неотложная помощь.
- •Анафилактический шок: диагностика, неотложная помощь.
- •Парез желудка и кишечника: диагностика, неотложная помощь.
- •Анемическая кома: клиника, диагностика, неотложная помощь.
- •Приступ бронхиальной астмы: диагностика, неотложная помощь.
- •Криз при феохромоцитоме: клиника, неотложная помощь.
- •Тромбоэмболия легочной артерии: диагностика, неотложная помощь.
- •Острая дыхательная недостаточность: диагностика, неотложная помощь.
- •Отравление органическими соединениями: бензин, ацетон, метиловый спирт. Диагностика, неотложная помощь.
- •Синдром Дресслера: диагностика, неотложная помощь.
- •Кома гипотериоидная: диагностика, неотложная помощь.
- •Криз тиреотоксический: клиника, неотложная помощь.
- •Отравление снотворными средствами и транквилизаторами: диагностика. Неотложная помощь.
- •32. Отек легкого: диагностика, неотложная помощь.
- •33. Астматический статус: диагностика, неотложная помощь.
- •35. Гиперосмолярная кома: клиника, неотложная помощь.
- •36. Пароксизмальная наджелудочковая тахикардия: диагностика, неотложная помощь.
- •Проведение рефлекторных проб:
- •37. Синдром Эдамса-Стокса-Морганьи: диагностика, неотложная помощь.
- •38. Тампонада сердца: диагностика, неотложная помощь.
- •40. Сердечная астма: диагностика, неотложная помощь.
- •41. Утопление: диагностика, неотложная помощь.
- •43. Аддисонический криз: диагностика, неотложная помощь.
- •45. Инфекционно-токсический шок: диагностика, неотложная помощь.
- •47. Отравление фосфорорганическими соединениями: диагностика, неотложная помощь.
- •48. Острые отравления. Методы диагностики. Клинические симптомы. Общие принципы неотложной терапии: предупреждение дальнейшего всасывания яда из организма, антидоты, лечение синдромов.
- •49. Отравление кислотами: диагностика, неотложная помощь.
- •50. Отравление щелочами: диагностика, неотложная помощь.
- •51. Печеночная кома: диагностика, неотложная помощь.
- •52. Пароксизм желудочковой тахикардии: диагностика, неотложная помощь.
- •53. Желудочно-кишечное кровотечение: диагностика, неотложная помощь.
- •54. Отек Квинке: диагностика, неотложная помощь.
- •55. Отравление наркотическими средствами: диагностика, неотложная помощь.
- •56. Отравление этиленгликолем (тормозная жидкость, антифриз): диагностика, неотложная помощь.
- •57. Аневризма сердца: диагностика, неотложная помощь.
- •VIII. Профпатология
- •1. Дифференциальная диагностика между хроническим и обструктивным бронхитом и пылевым бронхитом.
- •2. Определение промышленных ядов. Применение их в отдельных областях промышленности.
- •3. Определение вибрационной болезни. Воздействие локальной и общей вибрации на организм человека.
- •4. Дифференциальная диагностика между саркоидозом и силикозом.
- •5. Пути проникновения ядов в организм, пути выведения. Понятие о кумулятивном воздействии. Факторы, определяющие воздействие ядов.
- •6. Особенности клинических проявлений вибрационной болезни.
- •7. Дифференциальная диагностика между диссеминированным туберкулезом и узелковой формой силикоза.
- •8. Виды превращения ядов в организме.
- •9. Роль печени в обезвреживании ядов.
- •10. Клиника, диагностика и лечение вибационной болезни.
- •11. Клиническая картина I ст. Силикоза. Основная симптоматика.
- •12. Элективное воздействие (избранное действие ядов).
- •13. Периоды течения отравления при скрытом воздействии ядов.
- •14. Классификация синдромов вибрационной болезни.
- •15. Дифференциальная диагностика между хронической пневмонией и силикозом II ст.
- •16. Общие принципы лечения профессиональных отравлений (этиологическая терапия, патогенетическая: кислородная, гормональная, витаминотерапия, лечебное питание).
- •17. Периартрит плечевого сустава. Клиника, диагностика, лечение.
- •18. Клиническая картина II ст. Силикоза. Основная симптоматика.
- •19. Отравление ртутью. Ртутные полиневриты. Энцефалопатия. Изменение в крови. Лечение.
- •20. Деформирующий спонделез и остеохондроз. Вызывающие факторы, клиника, диагностика, лечение.
- •21. Клиническая картина III ст. Силикоза. Основная симптоматика.
- •22. Отравление свинцом. Кумулятивный эффект. Основные признаки.
- •23. “Свинцовая клиника”, ее дифференциальная диагностика с острым животом, лечение.
- •24. Плоскостопие. Пяточная шпора. Причины возникновения. Клиника. Диагностика. Лечение.
- •25. Осложнение силикоза.
- •26. Отравление органическими соединениями: бензин, ацетон, метиловый спирт.
- •27. Общие признаки отравления органическими соединениями (астено-вегетативный синдром, поражение цнс), наркотический эффект.
- •28. Крепитирующий тендвагинит предплечья. Клиника, диагностика, лечение.
- •IX. Военно-полевая терапия
- •1. Задачи и содержание военно-полевой терапии. Организация терапевтической помощи пораженным и больным в военное время.
- •2. Структура санитарных потерь терапевтического профиля.
- •3. Принципы сортировки пораженных и больных.
- •9. Этапное лечение острой лучевой болезни.
- •X. Физиотерапия.
- •Гальванизация. Физиологическое действие. Показания и противопоказания. Лекарственный электро- и фонофорез.
- •Диадинамические токи. Физиологическое действие. Показания.
- •XI. Фтизиопульмонология
- •Оценка и интерпретация туберкулиновой пробы Манту с 2 те.
- •XII. Лечебная физкультура и врачебный контроль
- •XIII. Инфекционные болезни
- •Ранняя и дифференциальная диагностика заболеваний, протекающих с ангиной. Лечение и специфическая профилактика дифтерии в различных возрастных группах.
- •Эпидемический процесс дифтерии в современных условиях. Противоэпидемические мероприятия в очаге дифтерии.
- •Ботулизм. Пищевые токсикоинфекции. Этиология, эпидемиология, патогенез, клиника, лечение, профилактика.
- •3.Ботулизм. Пищевые токсикоинфекции. Этиология, эпидемиология, патогенез, клиника, лечение, профилактика.
- •Брюшной тиф: основные клинические проявления, эпидемиология, противоэпидемические мероприятия, профилактика.
- •Холера: эпидемиология, противоэпидемические мероприятия, профилактика.
- •Малярия и другие протозойные инфекции. Этиология, эпидемиология, клиника. Лечение и профилактика. Противопротозойные химиопрепараты.
- •7. Ранняя и дифференциальная диагностика заболеваний, протекающих с высокой лихорадкой.
- •Клещевой энцефалит, болезнь Лайма. Основные клинические проявления, эпидемиология, методы диагностики, оказание помощи на догоспитальном этапе.
- •Ранняя и дифференциальная диагностика инфекций, протекающих с синдромом менингита и менингоэнцефалита. Принципы этио-патогенетического лечения.
- •Грипп и другие орви. Этиология, эпидемиология, патогенез, клиника, осложнения, лечение (противовирусные препараты), профилактика.
- •Ранняя и дифференциальная диагностика заболеваний, протекающих с экзантемами: корь, скарлатина, краснуха, сыпной тиф, иерсиноозы, геморрагические лихорадки, брюшной тиф, рожа.
- •Вирусные гепатиты с парентеральным механизмом передачи (этиология, эпидемиология, патогенез, иммунопатогенез, клиника, диагностика, лечение, профилактика).
- •Ранняя и дифференциальная диагностика заболеваний, протекающих с синдромом желтухи. Иммунопатогенез и лечение холестатических форм вирусных гепатитов.
- •Внутрибольничные и ятрогенные инфекции. Классификация, этиология, эпидемиология, лечение. Методы неспецифической и специфической профилактики.
- •Эхинококкоз: жизненный цикл гельминта, эпидемиология, клиника, диагностика, лечение, профилактика.
- •Описторхоз: жизненный цикл гельминта, эпидемиология, клиника, диагностика, лечение, профилактика.
- •Правила ведения больных на догоспитальном этапе и на дому: а) с кишечными нфекциями; б) с воздушно-капельными инфекциями.
- •Аналитические и эпидемиологические методы /аналитическая эпидемиология/.
- •Строение иммунной системы. Неспецифические факторы защиты и их роль при инфекционных и неинфекционных заболеваниях.
- •Аллергия, типы аллергических реакций, аллергические болезни. В-клетки: стадии развития и передачи сигнала через в-клеточные рецепторы.
- •Иммуномодуляторы: основные группы, механизм их действия; показания и противопоказания к назначению. Лечение аллергических заболеваний.
- •Принципы иммуностимулирующей и иммунодепрессивной терапии при инфекционных и неинфекционных заболеваниях.
11. Ишемическая болезнь сердца (ибс). Понятие об ибс. Актуальность проблемы (социальное значение, эпидемиология). Факторы риска, их значение. Классификация ибс.
Ишемическая болезнь сердца (ИБС) — поражение миокарда, вызванное нарушением кровотока по коронарным артериям. ИБС возникает в результате органических (необратимых) и функциональных (преходящих) изменений.
Актуальные проблемы. В большинстве случаев (~95%) основными причинами развития ИБС являются анатомический атеросклеротический и/или функциональный стеноз эпикардиальных сосудов и/или микрососудистая дисфункция. Социальные факторы риска, предрасполагающие к массовому распространению ИБС в развивающихся странах: — урбанизация; — индустриализация; — несбалансированное питание; — низкий уровень развития экономики страны.
Факторы риска.
Главные модифицируемые факторы риска ИБС:
— дислипопротеидемия;
— артериальная гипертония;
— сахарный диабет;
— курение;
— низкая физическая активность;
— ожирение;
— стресс, тревога.
Немодифицируемые факторы риска ИБС:
— мужской пол;
— возраст;
— отягощенный семейный анамнез по сердечно-сосудистым заболеваниям
(подтвержденный диагноз инфаркта миокарда или ишемического инсульта у родственников
первой линии, у женщин — до 65 лет, у мужчин — до 55 лет).
Классификация.
Классификация ИБС (по МКБ-IX 410—414,418)
1. Стенокардия напряжения:
1.1. Стенокардия напряжения впервые возникшая;
1.2. Стенокардия напряжения стабильная с указанием функционального класса (I—IV);
1.3. Стенокардия напряжения прогрессирующая;
1.4. Стенокардия спонтанная (вазоспастическая, особая, вариантная, Принцметала);
2. Острая очаговая дистрофия миокарда;
3. Инфаркт миокарда:
3.1. Крупноочаговый (трансмуральный) — первичный, повторный (дата);
3.2. Мелкоочаговый — первичный, повторный (дата);
4. Кардиосклероз постинфарктный очаговый;
5. Нарушение сердечного ритма (с указанием формы);
6. Сердечная недостаточность (с указанием формы и стадии);
7. Безболевая форма ИБС;
8. Внезапная коронарная смерть.
Эпидемиология. ИБС является основной причиной смерти во многих экономически развитых странах мира и стоит на первом месте среди сердечно-сосудистых причин смерти, составляя около 49% в структуре российской сердечно-сосудистой смертности. ИБС встречается у 11—20 % взрослого населения большинства экономически развитых стран мира. Смертность от ИБС у мужчин в возрасте до 65 лет в 3 раза выше, чем у женщин, в более старшем возрасте уровни смертности у обоих полов выравниваются
12. ИБС. Стенокардия. Патогенез болевого синдрома. Классификация. Диагностические критерии стенокардии. Нестабильная и стабильная стенокардия. Течение. Лечение. Профилактика. МСЭ.
Стенокардия — это клинический синдром, проявляющийся чувством дискомфорта или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастральную область.
Патогенез связан с нарушением равновесия между энергетической кислородной потребностью миокарда и коронарным кровотоком.
Причины поражения коронарных артерий:
- органические (атеросклероз коронарных артерий);
- функциональные (спазм, агрегация тромбоцитов, тромбоз);
- сочетание органического и функционального факторов
Классификация:
Стенокардия напряжения – характеризуется преходящими приступами загрудинной боли, вызываемой физической или эмоциональной нагрузкой или другими факторами, ведущими к повышению метаболических потребностей миокарда (повышение АД, тахикардия). Как равило, боль исчезает в покое или при приеме нитратов под язык.
-Впервые возникшая (de novo) – продолжительность до 1 мес. Полиморфна по течению и прогнозу: может прогрессировать, перейти в стабильную или принять прогрессирующее течение.
- Стабильная с указанием функционального класса – продолжительность более 1 мес.
- Прогрессирующая стенокардия напряжения - внезапное увеличенте частоты, тяжести и продолжительности приступов стенокардии в ответ на обычную для больного нагрузку.
Спонтанная (вазоспастическая) стенокардия – приступы возникают без видимой связи с факторами, ведущими к повышению метаболических потребностей миокарда. Случаи спонтанной стенокардии с преходящимим подъемами Т часто обозначаются как «стенокардия Принцметалла».
Функциональные классы:
1- Больной хорошо переносит обычные физические нагрузки. Приступы стенокардии возникают только при нагрузках высокой интенсивности.
2 - Небольшие ограничения обычной физической активности. Приступы возникают при ходьбе по ровному месту на расстояние не более 500 м, при подъеме более чем на 1-й этаж. Вероятность приступов стенокардии увеличивается при ходьбе в холодную погоду, против ветра, при эмоциональном возбуждении или в первые часы после пробуждения.
3 - Выраженное ограничение физической активности. Приступы возникают при ходьбе в нормальном темпе по ровному месту на расстояние не менее 100 –500 м, при подъеме на 1-й этаж.
4 - Приступы возникают при небольших физических нагрузках, при ходьбе по ровному месту на расстояние менее 100 м. характерно возникновение приступов стенокардии в покое, обусловленных повышением метаболических потребностей миокарда (повышение АД, тахикардия, увеличение венозного притока крови к сердцу при переходе в горизонтальное положение).
Критерии диагностики:
1.Характер болевого синдрома: приступообразная, давящая, сжимающая, режущая либо глубокая глухая боль, стеснение в груди;
2.Локализация: за грудиной, вдоль левого края грудины;
3.Иррадиация: межлопаточное пространство, плечо, шея, нижняя челюсть;
4.Продолжительность приступа: более 1 и менее 15 мин., чаще 2-5 мин.;
5.Связь с физической или эмоциональной нагрузкой: как правило, имеется;
6.Факторы, купирующие боль: прекращение нагрузки, переход в вертикальное или сидячее положение, прием нитроглицерина.
Лечение: Неотложная помощь:
– покой;
– нитроглицерин 1-2 табл. под язык, или впрыснуть в ротовую полость 1-2 дозы аэрозольной дозы нитроглицерина (спрей);
– через 3-5 минут, при отсутствии эффекта, повторный приём нитроглицерина 1 табл. под язык + нитросорбид 1-2 табл. под язык;
– через 15-20 мин. баралгин 5 мл в/в медленно (под контролем АД!), или промедол 2% р-р 1- мл + дроперидол 0,25% р-р 2 мл + пипольфен 2,5% р-р 2 мл в одном шприце, или дипидолор 2 мл в/м;
– при затянувшемся приступе стенокардии – госпитализация в стационар.
При стабильной стенокардии I–II ФК и ЧСС>60 уд/мин рекомендуется назначить в качестве препарата 1-й линии бета-адреноблокатор (БАБ) или недигидропиридиновые блокаторы «медленных» кальциевых каналов (верапамил** или дилтиазем). При стабильной стенокардии III—IV ФК рекомендуется сразу назначить комбинацию БАБ с дигидропиридиновыми блокаторами «медленных» кальциевых каналов для достижения ФК I. При наличии противопоказаний к назначению БАБ или не-ДГП-БКК (верапамил**, дилтиазем) пациентам со стабильной стенокардией рекомендуется назначить ивабрадин** при ЧСС > 80 и синусовом ритме. Для профилактики ССО всем пациентам со стабильной ИБС в качестве ингибитора агрегации тромбоцитов рекомендуется назначение ацетилсалициловой кислоты. Статины. Применение симвастатина существенно замедляет процесс атеросклероза и способствует большей продолжительности жизни у больных со стенокардией.
Профилактика. Соблюдение режима труда и отдыха, умерен физ нагрузки, исключ эмоц-психол перегрузки.
На МСЭ направляются: стенокардия напряжения II ФК, СН I или II А ст. (II ФК по NYHA) и выше;
13. Инфаркт миокарда. Эпидемиология инфаркта. Патогенез. Диагностические критерии инфаркта миокарда. Клинические варианты болезни. Понятие об остром коронарном синдроме без стойкого подъема ST ЭКГ. Осложнения. Лечение. Тромболитическая терапия. Врачебная тактика в различные периоды инфаркта миокарда. Прогноз. Реабилитация Диспансеризация. МСЭ.
Острый инфаркт миокарда (ИМ) — острое повреждение (некроз) миокарда вследствие ишемии, подтвержденное характерной динамикой уровня биомаркеров в крови.
Эпидемиология. Смертность от сердечно-сосудистых заболеваний (ССЗ) в России остается высокой как по общим, так и по стандартизованным показателям. Ежегодная смертность больных при стабильной стенокардии составляет почти 2%, еще у 2–3% больных ежегодно возникает нефатальный ИМ. Часто инфаркт может встречаться у людей в более молодом возрасте. Инфаркт в возрасте 35-50 лет встречается чаще у мужчин, чем у женщин. Пиковое развитие числа ИМ у человека приходится на возраст от 50 лет.
Патогенез. Некроз участка сердечной мышцы при инфаркте миокарда всегда обусловлен гипоксией, возникающей вследствие ишемии из-за прекращения кровотока по артерии, снабжающей кровью данный участок.
Международная статистическая классификация болезней и проблем, связанных со здоровьем (ВОЗ, 1995 г.), выделяет следующие формы острого инфаркта миокарда:
• острый инфаркт миокарда (продолжительность менее 4 недель после возникновения острого начала);
• острый трансмуральный инфаркт передней стенки миокарда;
• острый трансмуральный инфаркт нижней стенки миокарда;
• острый трансмуральный инфаркт других уточненных локализаций;
• острый трансмуральный инфаркт неуточненной локализации;
• острый субэндокардиальный инфаркт миокарда;
• острый инфаркт миокарда неуточненный.
Диагностические критерии.
Один из критериев достаточен для диагноза острого, развивающегося или недавнего ИМ:
1) Типичное повышение и постепенное снижение (тропонины) или более быстрое повышение и снижение (КФК-МВ) биохимических маркеров некроза миокарда в сочетании как минимум с одним из следующих
признаков:
а) ишемические симптомы;
б) изменения ЭКГ, свидетельствующие об ишемии (элевация или депрессия сегмента ST);
в) появление патологического зубца Q на ЭКГ;
г) коронарная интервенция (например, коронарная ангиопластика).
2) Патологоанатомические признаки острого ИМ.
Критерии подтвержденного ИМ
Один из критериев достаточен для диагноза подтвержденного ИМ:
1) Появление нового патологического зубца Q на нескольких ЭКГ. Пациент может помнить или не помнить предшествующие симптомы. Биохимические маркеры некроза миокарда могут нормализоваться в зависимости от времени, прошедшего с момента начала инфаркта.
2) Патологоанатомические признаки зажившего или заживающего ИМ.
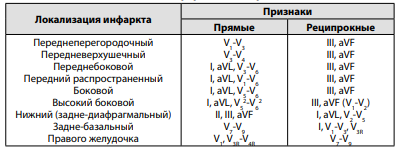
Острейший период: формирование высокого остроконечного зубца Т (ишемия) и подъем сегмента ST (повреждение). Сегмент ST имеет горизонтальную, вогнутую, выпуклую или косовосходящую форму, может сливаться с зубцом Т, образуя монофазную кривую. В отведениях, характеризующих противоположные инфаркту зоны миокарда, может регистрироваться реципрокная депрессия сегмента ST. Острый период: появляется патологический зубец Q или комплекс QS. Патологическим считается зубец Q продолжительностью более 0,03 с и амплитудой более ¼ амплитуды зубца R в отведениях I, aVL, V1 -V6 или более ½ амплитуды зубца R в отведениях II, III и aVF. Зубец R может уменьшиться или исчезнуть, а в противоположных отведениях – увеличиться.
Подострый период: сегмент ST возвращается к изолинии, формируется отрицательный зубец Т.
Период рубцевания (постинфарктный кардиосклероз): амплитуда отрицательного зубца Т уменьшается, со временем он становится изоэлектричным и положительным. Сегмент ST на изолинии. Зубец Q обычно сохраняется, однако в ряде случаев он может уменьшиться или исчезнуть за счет компенсаторной гипертрофии здорового миокарда. Данные изменения ЭКГ характерны для инфаркта миокарда с зубцом Q (крупноочагового, трансмурального). ИМ без зубца Q (мелкоочаговый, интрамуральный, субэндокардиальный) диагностируется на основании динамических изменений сегмента ST и зубца T.
Клиника начала. • продолжительность боли колеблется от нескольких часов до нескольких суток;
• характерна более обширная локализация боли, часто она охватывает обширный участок в области грудины, в области сердца, справа от грудины или по всей поверхности грудной клетки, в эпигастральной области;
• иррадиация более распространенная, чем при стенокардии: в обе руки, в живот, под обе лопатки;
• боль, как правило (за редким исключением), - чрезвычайно сильная, подчас невыносимая, обычно давящая, сжимающая. Больные весьма образно описывают болевые ощущения, характеризуя их как "взяли в тиски», «на грудь положили плиту", реже разрывающая, жгучая, неопределенная по характеру;
• при приступе стенокардии больные неподвижно застывают, для инфаркта характерно выраженное двигательное беспокойство, возбуждение, ажитация. Чем сильнее боль, тем больше больной мечется, безуспешно стараясь найти позу, облегчающую страдания;
• Ангинальный вариант - типичная форма заболевания, которая проявляется интенсивной давящей или сжимающей болью за грудиной продолжительностью более 30 мин, не купирующейся приемом таблетированных или аэрозольных форм нитроглицерина. Достаточно часто отмечается иррадиация болей в левую половину грудной клетки, челюсть, спину, левую руку. Часто болевой синдром сопровождается чувством тревоги, страхом смерти, слабостью, обильным потоотделением. – нестерпимая боль (давящая, сжимающая, жгучая, режущая) за грудиной и (или) слева от нее, с возможной иррадиацией в горло, нижнюю челюсть, плечи, локти, под левую лопатку; – длительность боли свыше 30 мин; – нитроглицерин боль не купирует; – боль не связана с дыханием и движениями туловища; – часто наличие в прошлом приступов стенокардии; – холодный пот, бледность, возможен акроцианоз; – страх смерти, возбуждение: – при выслушивании сердца – «ритм галопа», возможна аритмия.
Осложнения. Острая сердечная недостаточность (отёк лёгких, шок)
Кардиогенный шок
Нарушения ритма и проводимости вплоть до фибрилляции желудочков; довольно частое осложнение
Тромбоэмболические осложнения
Разрыв миокарда с развитием тампонады сердца.
Перикардит
Рецидив ангинозной боли
Лечение. Препаратом первого выбора является морфин, обладающий не только обезболивающим, но и выраженным гемодинамическим действием, а также уменьшающий чувство страха, тревоги, психоэмоциональное напряжение. Весьма эффективным методом обезболивания при ангинозном статусе является нейролептаналгезия, используется сочетанное введение наркотического аналгетика фентанила. Мощным обезболивающим и седативным эффектом обладает клофелин – 1 мл 0,01% раствора вводится внутривенно, медленно. К базовым мероприятиям при лечении ИМ относятся назначения аспирина в дозе не менее 150 мг (предварительно разжевать) независимо от давности заболевания. У пациентов со стабильной ИБС, высоким риском тромботических осложнений и невысоким риском кровотечений рекомендуется рассмотреть возможность длительного использования АСК** в дозе 75–100 мг в сочетании с ривароксабаном**Антитромбоцитарные (ацетилсалициловая кислота, клопидогрел); 41 ● Статины; ● Блокаторы ренин-ангиотензин-альдостероновой системы. Препараты, улучшающие симптомы заболевания: Бета-адреноблокаторы; Антагонисты кальция; Нитраты и нитратоподобные средства (молсидомин); Ивабрадин; Никорандил; Ранолазин; Триметазидин антиишемическим метаболическим модулятором.
Реабилитация: начинается в усл реанимации (дыхат гимнастика, лечеб физ-ра), продолжается при переводе в общее отделение, после выписки рек-но реабилитац центр или санатории. Далее поддерживающая (умерен физ нагрузка в зависим от возможностей орг)
Диспансеризация. первое посещение на след день после выписки из стационара, далее первые полгода после инфаркта необходимо посещать врача (терапевта или кардиолога) 2 раза в месяц, вторые полгода — ежемесячно. В дальнейшем нужно наблюдаться у врача не менее 4 раз в год.
