
Швырков_Неогнестрельные переломы челюстей
.pdf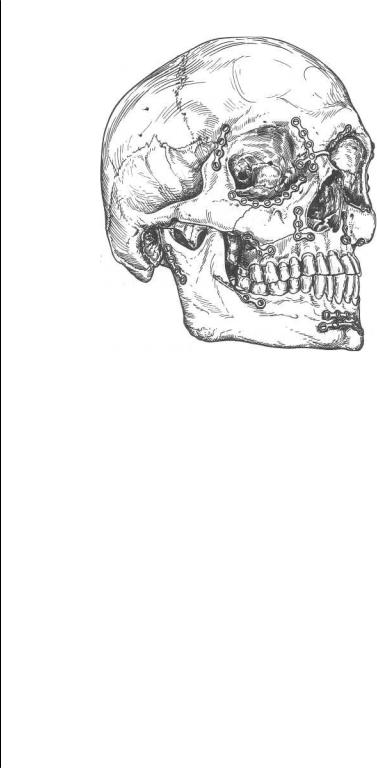
6.2.5. Закрепление отломков верхней челюсти с помощью накостных
металлических мини-пластин и шурупов
В настоящее время для иммобилизации сломанной верхней челюсти широко используют различной формы и размеров мини-пластины с шурупами разной длины и диаметра. Всемирно известными фирмами «Медикон», «Мартин», «Лейбингер» разработаны укладки, состоящие из двух чемоданов: в одном — большой набор мини-пластин и шурупов, в другом — специальные титановые инструменты для работы с ними. Минипластины изготавливают из титана или нержавеющей стали. Некоторые фирмы для уменьшения коррозии стальных пластинок покрывают их нитридом титана. Длина мини-пластин от 2 до 24 см, толщина — 1—1,4 мм. Шурупы для крепления минипластин имеют диаметр 2 и 2,3 мм, длину — от 5 до 19 мм. В упрощенном варианте необходимо иметь бормашину (или дрель), сверла под наконечник бормашины диаметром 2,35 мм с сечением рабочего конца 1,5 мм и длиной этого конца от 5 до 20 мм, измеритель длины костного канала, шурупы длиной от 5 до 19 мм, мини-пластины различной формы и длины, плоскую и крестовидную отвертку, крампонные щипцы, кусачки и зубоврачебный пинцет. При отсутствии специального сверла сечением 2,35 мм можно использовать слесарное сверло диаметром 1,5 мм, закрепив его в патроне дрели.
Показанием к этому остеосинтезу являются любые переломы верхней челюсти с легко вправимыми отломками (рис. 6.11).
Для закрепления отломков при переломе по типу Лефор I
рассекают мягкие ткани в области переломов лицевых костей (надпереносье, верхний наружный угол глазницы и скуловая дуга), скелетируют кость, находят щели переломов и производят ручное вправление отломков под визуальным контролем. Во избе-
жание заметных рубцов на лице некоторые авторы предлагают выполнять венечный разрез, отслаивать от свода черепа и смещать вперед (на лицо) мягкие ткани, что позволяет обнажить через одну рану все места переломов. Подобранную по форме и размерам мини-пластину прикладывают к кости в области перелома и с помощью щипцов добиваются плотного прилегания ее к поверхностям отломков. На каждом отломке через имеющиеся на мини-пластине отверстия просверливают не менее 2—3 каналов, причем диаметр сверла должен быть немного меньше диаметра шурупа. Эти размеры легко подобрать, так как они обозначены на платах чемодана. Специальным устройством замеряют глубину каналов, подбирают нужной длины шурупы и вворачивают их специальной отверткой. Это
222
Рис.6.11. Использование мини-пластин с шурупами для фиксации поврежденных костей лицевого черепа.
производят поочередно в области всех переломов. Кожные раны зашивают.
При переломе по типу Лефор II во избежание последующего лимфостаза ткани рассекают вдоль ресничного края нижнего века.
Их осторожно распрепаровывают и достигают подглазничного края, от которого отслаивают надкостницу на протяжении 1,5 см в обе стороны от щели перелома. То же выполняют с другой стороны. Затем обнажают щели переломов в области надпереносья и скулоальвеолярного гребня. После репозиции отлом-
ков подбирают подходящие по форме и размерам мини-плас- тины, с помощью щипцов добиваются их плотного прилегания к кости и фиксируют шурупами, длина которых соответствует глубине просверленных костных каналов. Раны зашивают и дренируют.
С целью закрепления отломка при переломе по Лефор III
пластинки располагают на переднебоковой поверхности челюсти и альвеолярном отростке в области резцов и первого моляра или второго премоляра.
Остеосинтез с помощью мини-пластин и шурупов обеспечивает прочную фиксацию отломков, но требует много времени и оставляет после себя много рубцов. При использова-
223

нии спиц Киршнера удается достичь таких же результатов, но без рубцов и при значительно меньших временных затратах.
Ранее считалось, что титановые мини-пластины исключительно инертны и не требуют своего удаления. Однако богатейший опыт основоположника этого метода француза M.Champi позволил ему показать на 2-м Средиземноморском конгрессе (1993) титановые мини-пластины с язвами коррозии и однозначно высказаться за их удаление даже при отсутствии клинических проявлений несовместимости, а лишь на основании жалоб больного на некоторые неприятные ощущения в области нахождения мини-пластин. Мы в своей практике тоже обнаруживали следы коррозии мини-пластин и даже их преломы. Однако ни М.Шампи, ни мы не видели следов коррозии на шурупах. В связи с тем что шурупы и мини-плас- тины изготавливают из идентичного металла, можно предположить, что здесь сказывается различие форм, тем более, что такие же явления зарегистрированы и при использовании некоторых других материалов.
6.2.6. Скрепление отломка верхней челюсти с помощью костного шва
Костный шов является наиболее древним видом остеосинтеза. У одной египетской мумии, захороненной 4000 лет до нашей эры, был обнаружен наложенный при жизни этого человека костный шов золотой проволокой. Использование костного шва для скрепления верхней челюсти предшествовало применению накостных мини-пластин и создало для них базу. Накостные мини-пластины оказались более совершенным и более прочным приспособлением, чем костный шов, и поэтому он стал применяться значительно реже.
Показанием к наложению костного шва являются свежие переломы и переломы с легко вправимыми отломками.
Для костного шва используют проволоку из нержавеющей стали марок 1Х18Н9Т, ЭП-400, ЭЯТ-1, проволоку из титана, тантала и капроновую нить диаметром 0,6—0,8 мм. Для проведения проволоки через каналы, проделанные в отломках, требуется обнажить их концы с наружной и внутренней сторон.
При переломах верхней челюсти по типу Лефор I разрезы
выполняют в области скуловой дуги и скулолобного шва вдоль брови
(см. раздел 6.2.2), предварительно сбрив волосы. Скелетируют кость, причем в области скулолобного шва распатор вводят в
полость глазницы, отслаивают надкостницу и оттесняют клетчатку глазницы. Бором или сверлом, диаметр которого несколько превосходит сечение проволоки, просверливают костные каналы, отступя от щели перелома на 1 см. Содержимое глаз-
224
ницы защищают плоским инструментом. Проведя проволоку (или
капроновую лигатуру) через костные каналы, производят репозицию отломков, контролируя не только их положение в ране, но и прикус, и скручивают концы проволоки. Излишки проволоки скусывают, оставляя скрученный конец длиной 0,5 см, который подгибают к кости. Раны зашивают и вводят на одни сутки резиновый дренаж.
При переломах верхней челюсти по типу Лефор II костный шов всегда удается наложить на подглазничный край. Разрез мягких тканей такой же как описано в разделе 6.2.5. Эта операция отличается от наложения мини-пластины тем, что надкостницу отслаивают и с подглазничного края, и на нижней стенке глазницы. Отступя в обе стороны от щели перелома на 1 см, просверливают каналы и вводят в них проволоку. После репозиции отломков в ране проверяют контакт зубных рядов, концы проволоки скручивают, коротко обрезают и подгибают к кости, а раны зашивают.
Иногда удается наложить костный шов в области скулоальвеолярного гребня, что бывает необходимо при переломах по Лефор II и III. Для этого выполняют линейный разрез слизистой оболочки и надкостницы несколько ниже свода преддверия рта параллельно альвеолярному отростку. Скелетируют скулоальвеолярныи гребень и по обе стороны от щели перелома просверливают каналы в переднезаднем направлении. В один канал проволоку вводят пинцетом, а в другой — с помощью специального проводника. Отломки репонируют и фиксируют костными швами. Наложить костный шов в этом месте удается далеко не всегда, так как щель перелома проходит либо слишком высоко, либо слишком низко и через образованные каналы провести проволоку не представляется возможным. Поэтому прежде чем приступать к этой операции, необходимо уточнить локализацию щели перелома.
Одно из преимуществ накостных мини-пластин как раз и состоит в том, что не требуется извлекать фиксирующее приспособление из противоположного конца канала, как это необходимо при наложении костного шва.
6.3.ОСТЕОСИНТЕЗ НИЖНЕЙ ЧЕЛЮСТИ
Сцелью иммобилизации отломков нижней челюсти применяют открытый очаговый остеосинтез (костный шов, накостные мини-пластины с шурупами, скобы с заранее заданными свойствами, клей остеопласт, быстротвердеющую пластмассу, окружающий шов без надесневой шины, внутри-
|Костные стержни и иногда спицы Киршнера), закрытый
о ч а г о в ы й |
остеосинтез (спицы Киршнера, окружающий |
18-348 |
225 |

шов ), закрытый вн еочаг овый ост еосинт ез ( окр ужа - ющий шов с шиной, S-образные и унифицированные крючки, внеротовые клеммовые и спицевые аппараты) и открытый вн еочаг овый ост еосинт ез ( окр ужа ющий шов с шиной, внеротовые клеммовые и спицевые аппараты).
Обычно остеосинтез используют в тех случаях, когда консервативные методы не дали желаемого результата или когда после обследования больного стало ясно, что консервативные методы не обеспечат адекватной репозиции и эффективной фиксации отломков.
Показаниями для остеосинтеза являются свежие, заста - релые, неправильно срастающиеся линейные или оскольчатые переломы нижней челюсти любой локализации с дефектом или без дефекта костной ткани:
•переломы в пределах зубного ряда при недостаточном чис ле устойчивых зубов на обеих челюстях;
•переломы в пределах зубного ряда с образованием боль шого беззубого отломка;
•переломы в пределах зубного ряда со значительным сме щением отломков и невозможностью их репозиции иным
путем;
•переломы за зубным рядом со смещением отломков;
•патологический перелом, возникший в результате роста опухоли или хронического остеомиелита;
•крупно- и мелкооскольчатые переломы тела и ветви ниж ней челюсти;
•дефекты тела и ветви челюсти с сохранением мыщелкового отростка;
•остеопластика нижней челюсти;
•реконструктивные операции при врожденной или приоб ретенной деформации нижней челюсти.
При описании конкретного вида остеосинтеза будут даны дополнительные рекомендации для каждого из них.
Операцию остеосинтеза нижней челюсти проводят под проводниковой, в том числе стволовой, и инфильтрационной анестезией или под наркозом с интубацией через нижний носовой ход. При открытом очаговом остеосинтезе в области мыщелкового отростка, угла и боковых отделов тела нижней челюсти кожу и подлежащие мягкие ткани рассекают на 1,5— 2 см ниже основания челюсти, чтобы не повредить краевую ветвь нижней челюсти (R.marginalis mandibulae) лицевого нерва. В передних отделах тела нижней челюсти разрез тканей выполняют в подподбородочной области. Послойно обнажают основание челюсти, рассекают надкостницу и распатором скелетируют кость на протяжении не менее 2 см в обе стороны
226
от щели перелома. После осмотра щели перелома и прилежащих участков кости, удаления свободнолежащих костных осколков, извлечения кровяных сгустков и внедрившихся между отломками мягких тканей, уточнения характера смещения отломков, способа их репозиции и временного удержания для наложения скрепляющего приспособления останавливают свой выбор на виде остеосинтеза, запланированного до операции, или решают применить другой способ (или способы) остеосинтеза. Закрытый очаговый остеосинтез может быть осуществлен лишь при условии легкого вправления отломков руками. Это же условие позволит использовать внеротовые клеммовые и спицевые аппараты — закрытый внеочаговый остеосинтез. Некоторые виды закрытого внеочагового остеосинтеза (окружающий шов, S-образные и унифицированные крючки) не нуждаются в таком условии, так как сами производят репозицию и закрепление отломков нижней челюсти.
6.3.1. Закрепление отломков с помощью костного шва
Как указывалось выше (см. раздел 6.2.6), для костного шва используют проволоку или капроновую нить диаметром 0,6— 0,8 мм. Для создания каналов в отломках применяют бормашину с наконечником и сверла необходимого диаметра или фиссурные боры № 9, 11, 13, концы которых затачивают на вращающемся точильном камне в виде трехгранной пирамиды. Проводить конец лигатуры через каналы с внутренней поверхности отломка наружу лучше всего с помощью проволочной петли длиной 10—15 см.
Из показаний к остеосинтезу (см. раздел 6.3) для костного шва следует исключить мелкооскольчатые и косые переломы нижней челюсти и переломы с дефектом кости. В случае мелкоос-
кольчатого перелома при скелетировании челюсти эти осколки, лишенные связи с мягкими тканями, подлежат удалению, так как обязательно превратятся в секвестры; их удаление может привести к образованию дефекта челюсти. Наложение костного шва при костном дефекте приводит к сближению отломков, нарушению прикуса, деформации челюсти и, следовательно, лица больного.
При косом переломе скручивание концов костного шва приводит к наползанию концов отломков друг на друга, что сопровождается укорочением этой половины челюсти, нарушением прикуса и деформацией лица пациента.
После рассечения мягких тканей на каждом отломке челюсти отслаивают надкостницу с наружной, нижней и внутренней
8* |
227 |
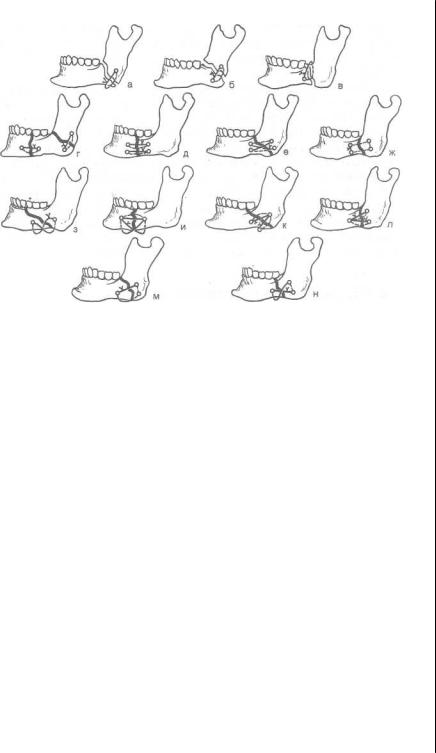
Рис.6.12. Варианты наложения костного шва на нижнюю челюсть.
Репонирующие швы: а, б, в — косые. Фиксирующие швы: г, д — прямые; е — крестообразный; ж — матрацный. Репонирующе-фиксирующие; з—^-образный; и —и -образный и прямой; к — два косых; л — косой и прямой; м — косой с перекидыванием лигатуры через основание нижней челюсти; н — крестообразный с перекидыванием лигатуры через основание нижней челюсти.
поверхностей, удаляют обнаруживаемые иногда костные осколки, сгустки крови и уточняют направление и степень смещения отломков, что определяет расположение трепстационных каналов на них, направление и последовательность скручивания проволочных лигатур.
Сопоставив отломки в ране, обязательно контролируют восстановление прикуса. Этот момент является очень важным, так как в некоторых случаях, казалось бы, правильная репозиция отломков в ране не сопровождается восстановлением нормального прикуса. Обычно для фиксации отломков применяют две лигатуры. Одна из них при скручивании оказывает противодействие смещающему отломки усилию и потому может быть названа репонирующей (рис. 6.12, а-в). Другая лигатура закрепляет отломки в правильном положении и поэтому считается фиксирующей (рис. 6.12, г-ж). Понятно, что первыми должны быть скручены концы репонирующей лигатуры, а затем фиксирующей. Обратный порядок скручивания лигатур может привести к закреплению отломков в порочном (неправильном) положении. Такое разделение костных швов на репонирующие
228
и фиксирующие преследует цель объяснить роль каждого из них
впроцессе остеосинтеза. В ряде случаев может быть использовано такое расположение костных каналов и лигатур, при котором образуется репонирующе-фиксирующий костный шов
(рис. 6.12, з-н).
Сучетом сказанного выше просверливают каналы в отломках, отступя от щели перелома в обе стороны на 0,8—1 см и подведя к внутренней поверхности нижней челюсти для защиты мягких тканей металлический шпатель или распатор. После наложения костных швов рану послойно зашивают, оставляя
вней резиновый выпускник на 1—2 сут.
При двойных, тройных и двусторонних переломах тактика операции несколько иная. После обнажения отломков в месте одного перелома в них просверливают каналы и вводят проволочные лигатуры, слегка скрутив их концы, края раны временно сближают одним провизорным швом и закрывают стерильными салфетками. Переходят к обнажению следующего перелома, повторяя ту же процедуру. После просверливания каналов в области последнего перелома и введения в них проволочных лигатур выполняют репозицию отломков, контролируя их контакт в ране и восстановление прикуса, и поочередно скручивают лигатуры в области всех переломов. Раны послойно зашивают, дренируют и накладывают бинтовую повязку.
Для облегчения скрепления отломков до операции на зубы может быть наложено межчелюстное скрепление по Айви. Однако проведенные через петли лигатуры окончательно не скручивают, а оставляют выступающими изо рта. После репозиции отломков в ране выступающие изо рта концы лигатур скручивают и тем самым фиксируют большие отломки при правильном соотношении зубных рядов (по прикусу). Затем корригируют в ране положение меньших (чаще беззубых) отломков и накладывают костные швы. Раны послойно зашивают. Межчелюстное лигатурное скрепление после этого может быть снято.
Комбинированное использование костного шва и назубных шин
возможно в случае расположения одного перелома за забным рядом, а другого — в пределах зубного ряда с образованием меньшего отломка, имеющего, однако, не менее двух устойчивых зубов, например перелом в области угла нижней челюсти справа и в области | 2 3. Наиболее рациональной можно считать следующую тактику: сопоставляют отломки в области | 2 3 и закрепляют проволочной петлей, наложенной на рядом стоящие нижние зубы (1, 1 | 4). Изгибают гладкую шину-скобу и прочно привязывают к ней все зубы большого (среднего) от -
229

ломка. К зубам меньшего отломка (слева) ее только наживляют, т.е. проводят лигатуры, делают 1—2 оборота, и концы проволок выводят изо рта.
Приступают к остеосинтезу. После обнажения линии перелома в области угла челюсти отломки сопоставляют по прикусу и с целью закрепления отломков в области | 2 3 прочно скручивают концы проволочных лигатур, выступающих изо рта. Затем просверливают каналы в отломках и накладывают костные швы в области угла челюсти.
В некоторых случаях костного Шва оказывается недостаточно для фиксации отломков, поэтому приходится комбинировать его с другими приспособлениями, чаще всего со спицей Киршнера.
Комбинация костного шва со спицей, расположенной на ос-
новании челюсти. После скелетирования и сопоставления отломков в каждом из них на расстоянии 1 см от щели перелома и 1,5 см от основания челюсти проделывают по одному сквозному каналу. Затем через каждый из каналов проводят по одной лигатуре и выводят в подчелюстную область. Фиссурным бором на основании челюсти создают желоб глубиной 1 мм и длиной 3 см, пересекающий щель перелома. В концах этого желоба просверливают вертикальные слепые каналы глубиной 3 мм. Из отрезка спицы Киршнера изгибают скобу длиной 3 см и величиной изогнутого плеча 2—3 мм. Эту скобу помещают в желоб, изогнутые плечи вводят в слепые каналы и закрепляют двумя вертикальными костными швами.
Комбинация костного шва с двумя спицами. После репозиции
отломков в них просверливают сквозные каналы, как указано выше. В каждый из них снаружи вводят проволочные петли, которые выводят в рану. Отрезок спицы длиной 3 см вставляют в проволочные петли, которые подтягивают, прижимая спицу к внутренней поверхности челюсти. Отступя от проделанных сквозных каналов 5—6 мм в противоположные стороны от щели перелома, просверливают слепые каналы до губчатого слоя челюсти. Необходимо следить, чтобы все четыре отверстия лежали на одной прямой. Из отрезка спицы изгибают скобу, разводят концы проволочных лигатур и между ними помещают скобу так, чтобы изогнутые концы ее входили в слепые каналы. Концы лигатур скручивают и прочно прижимают отломки к спицам, находящимся на наружной и внутренней поверхностях нижней челюсти. Возможно сочетание трех
спиц.
Комбинация костного шва и спиц Киршнера обеспечивает несколько более прочную фиксацию отломков, но не исключает главного недостатка костного шва — отвисание большего отломка вниз и возникновение ложного треугольной формы
230
дефекта. Это обусловлено наложением костного шва внеротовым доступом ниже геометрической продольной оси нижней челюсти. Указанный недостаток исключается при интраоральном наложении костного шва на стенки лунок удаленных зубов. Однако прочность этого остеосинтеза невелика и требует одновременного использования назубных шин, окружающего шва и др.
Обычно костные швы не снимают. Однако если развивается травматический остеомиелит или возник свищ без признаков остеомиелита, а как реакция организма на инородное тело, его следует удалить.
6.3.2. Иммобилизация отломков с помощью мини-пластин и шурупов
Этот вид иммобилизации является усовершенствованием операции наложения костного шва. Его преимущества состоят в том, что мини-пластина обеспечивает более прочное скрепление отломков и надкостница отслаивается лишь с одной наружной поверхности нижней челюсти, что по сравнению с костным швом значительно меньше нарушает микроциркуляцию в области перелома. О приспособлениях и инструментах для остеосинтеза см. в разделе 6.2.5.
Показаниями для наложения мини -пластин с шурупами являются любые переломы нижней челюсти, за исключением мелкооскольчатых. Особенно показаны мини-пластины при крупнооскрльчатых и косых переломах, при дефектах тела и ветви нижней челюсти с сохранением мыщелкового отростка и реконструктивных операциях (рис. 6.13).
Оперативное вмешательство проводят под местным обезболиванием или наркозом с интубацией через нижний носовой ход.
После рассечения мягких тканей в подчелюстной области
отломки скелетируют только с наружной стороны челюсти на
2—2,5 см в обе стороны от щели перелома. Отломки репонируют и в зависимости от характера и направления щели перелома выбирают и примеривают мини-пластину такой длины,
чтобы на каждом из отломков можно было просверлить от 2 до
3 каналов. При необходимости пластину подгибают, обязательно Добиваясь ее плотного прилегания к кости. Не снимая пластину с челюсти, через ближайшее к щели перелома отверстие, но не ближе 7—8 мм от нее, просверливают челюсть насквозь. Чтобы
исключить повреждение мягких тканей на внутренней поверхности челюсти, к ним подводят плоский инструмент. При быстром вращении сверла во избежание ожога кости отломки
231
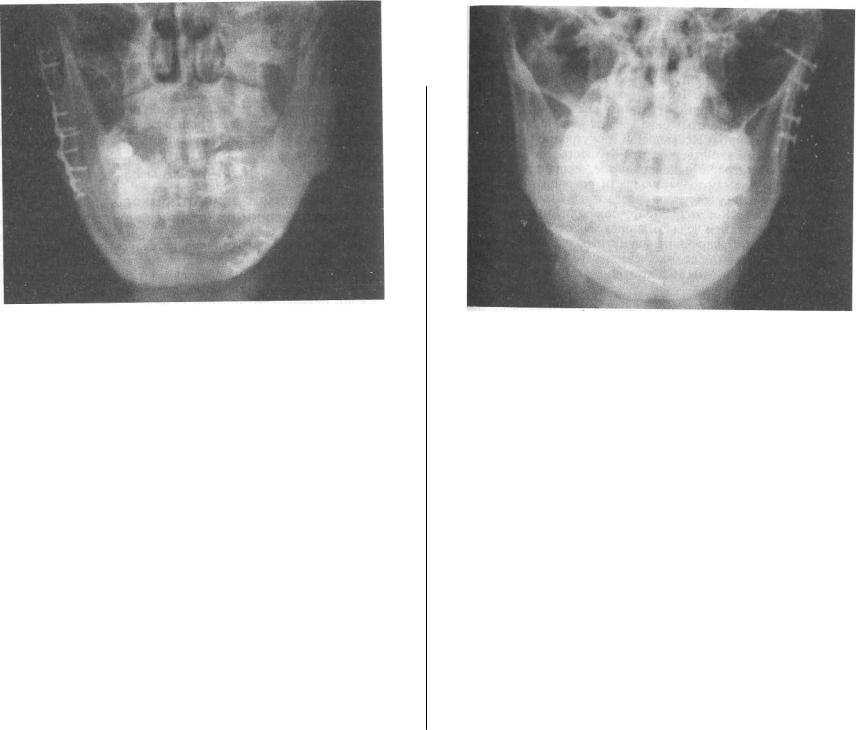
Рис.6.13. Рентгенограмма больного с двусторонним переломом нижней челюсти. Отломки в области линейного перелома тела челюсти слева скреплены одной титановой мини-пластиной, а в области оскольчатого перелома угла и ветви челюсти справа — двумя мини-пластинами.
и сверло поливают струей холодного стерильного изотонического раствора хлорида натрия.
Измерив костный канал, подбирают шуруп соответствующей длины или на 1—2 мм больше и вкручивают отверткой на всю глубину. Необходимо следить за тем, чтобы не произошло смещения отломков и пластины. Второй шуруп вводят также на этом же отломке. Проверяют положение отломков и состояние прикуса и в случае необходимости вносят коррек-
цию. На другом отломке шуруп также завинчивают в канал, просверленный на расстоянии 7—8 мм от щели перелома. Аналогичным образом ввинчивают другие шурупы, удаляясь от щели перелома. Оптимальным считается использование не менее двух шурупов на каждом отломке (рис. 6.14). После проверки проч-
ности скрепления отломков рану послойно< зашивают, оставляя в ней резиновый дренаж на одни сутки. Накладывают стерильную повязку.
При двойном, тройном и двустороннем переломе остеосинтез с помощью мини-пластин производят так же, как при наложении костного шва (см. раздел 6.3.1).
232
Рис.6.14. Рентгенограмма больного с двусторонним переломом нижней челюсти. Отломки челюсти в области левого мыщелкового отростка скреплены рентгенонеконтрастнои углеродной мини-пластиной и четырьмя шурупами, а в области тела челюсти справа — спицей Киршнера.
В случае крупнооскольчатого перелома при скелетировании особенно осторожно отслаивают надкостницу на осколке, чтобы не лишить его питания. После репозиции отломков и осколка мини-пластину размещают в виде мостика, перекидывающегося через осколок с отломка на отломок. Вначале мини-плас- тиной и шурупами скрепляют отломки, которые зажимают осколок, а затем одним или двумя шурупами фиксируют осколок.
Выше описан наиболее распространенный в настоящее время вариант остеосинтеза. Однако проделанные в последние годы инженерные расчеты убеждают в необходимости перехода к интраоральному проведению остеосинтеза с помощью мини-
пластин и шурупов (S.O.R.G. et cet.).
Опасность отвисания большего отломка, о чем было сказано в разделе 6.3.1, сохраняется и при использовании минипластин. Поэтому рациональнее закреплять отломки мини-пла- стиной, помещенной выше продольной геометрической оси
233

нижней челюсти, что сразу же исключает возможность такого смещения.
Вторым преимуществом интраорального подхода является отсутствие рубцов на коже лица и вероятности повреждения краевой ветви нижней челюсти лицевого нерва. Третье преимущество — отсутствие довольно обширной травмы, связанной с рассечением большого массива мягких тканей и отслаиванием мощных жевательной и внутренней крыловидной мышц. Четвертое преимущество — небольшая кровопотеря, и наконец, пятое — значительное сокращение продолжительности операции. Инженерные расчеты, проведенные Strasbourg Osteosynthoesis Research Group, показали, что при пере-
ломах нижней челюсти в пределах от 5~| до |5 отломки следует скреплять двумя параллельными минипластинами, расположенными на расстоянии не менее 5 мм одна над другой.
При таких операциях разрез тканей до кости производят на 0,5 см ниже переходной складки длиной 4 см. Отслаивают надкостницу и сразу же обнажают щель перелома. При просверливании каналов для первой мини-пластины отступают вниз от десневого края на величину удвоенной длины коронки рядом стоящего зуба, а еще лучше просверлить канал на указанном расстоянии в межзубном промежутке. Порядок просверливания каналов и скрепления отломков остается таким же. как описано выше.
При переломах тела нижней челюсти в области моляров производят такой же разрез, но используют одну мини-пластину, располагая ее выше геометрической продольной оси нижней че-
люсти с учетом длины корней зубов (она равна длине двух коронок) и локализации нижнечелюстного канала (рис. 6.15). В
случае перелома угла нижней челюсти разрез тканей до кости выполняют в области двух последних моляров и продолжают его вдоль передней поверхности ветви челюсти на протяжении 2—3 см. Отслаивают ткани и находят щель перелома. Имеются два варианта расположения мини-пластины. Первый: мини-пластину располагают на косой линии нижней челюсти и просверливают каналы глубиной 1 см сверлом (или бором), подведенным к кости через полость рта. Отверткой с цангой подносят к каналу шуруп и ввинчивают его. Последовательность сверления каналов и ввинчивания шурупов описана выше.
Второй вариант: мини-пластину располагают на наружной поверхности угла нижней челюсти. Однако просверлить каналы в кости указанным выше способом не представляется возмож-
234
Рис.6.15. Оптимальное количество мини-пластин и их расположение при переломах нижней челюсти различной локализации (схема).
ным. В этом случае используют троакар, которым снаружи прокалывают мягкие ткани до наружной поверхности угла нижней челюсти, извлекают из него мандрен, вводят через просвет троакара сверло и трепанируют каналы в соответствии с отверстиями мини-пластины (рис. 6.16). Пинцетом подносят шуруп через рану к отверстию в мини-пластине, а через просвет троакара вводят в рану отвертку, которую вставляют в шлиц шурупа и ввинчивают его в канал. Последовательность завинчивания шурупов описана выше. При большом смещении отломков и для большей прочности иногда используют оба варианта.
Дефекты костной ткани при неогнестрельном переломе нижней челюсти могут образовываться в момент травмы или в процессе оперативного вмешательства (открытый очаговый остеосинтез при мелкооскольчатом переломе). В результате заболевания (новообразование, остеомиелит) могут возникать так называемые патологические переломы нижней челюсти. Если в первом случае осложнением перелома является дефект кости, то во втором — перелом является осложнением основного заболевания.
Травматические неогнестрельные дефекты нижней челюсти обычно сопровождаются рвано-ушибленной раной мягких тканей лица. Через эту рану хорошо видны отломки. Иногда ее приходится немного расширять. До остеосинтеза, но после введения больного в наркоз выполняют временное межчелюстное закрепление всех отломков, имеющих зубы, в правильном положении, что контролируют по восстановлению прикуса. Меньшие или беззубые отломки перемещают в правильное положение, ориентируясь на закрепленные отломки, зубы верхней
235
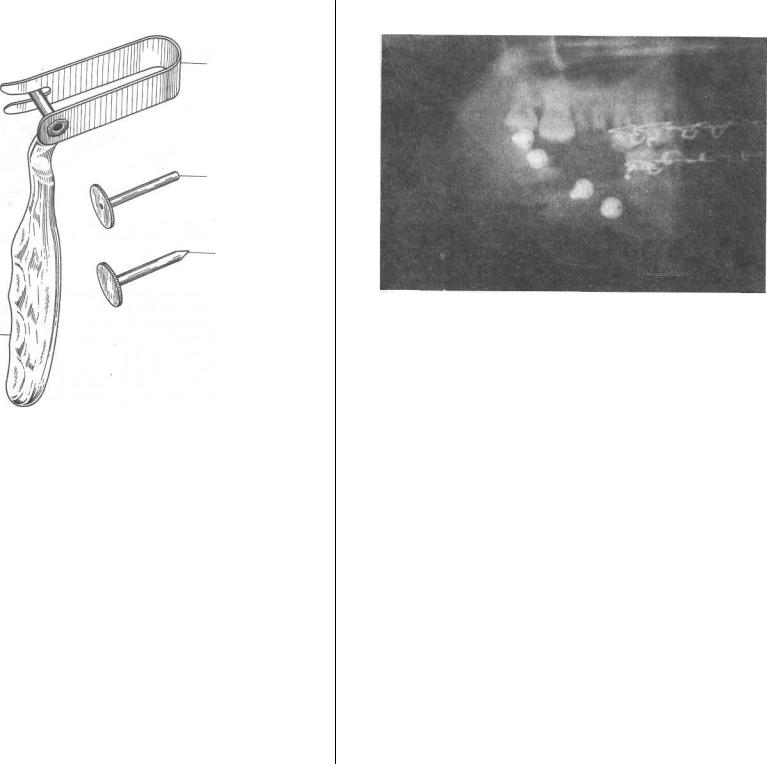
Рис.6.16. Щечный крючок (щекодержатель) и троакар для просверливания каналов в нижней челюсти через кожу.
челюсти, неповрежденный симметричный участок челюсти и на форму лица. Замеряют расстояние между отломками (величина костного дефекта) и длину неповрежденной половины челюсти и сохраняют эту мерку до конца операции. Подбирают по форме и длине мини-пластину толщиной 2 мм. Если такой пластины нет, можно сложить 2—3 обычные мини-пластины, которые обеспечат такую же толщину и прочность. Первый канал просверливают на закрепленном отломке на расстоянии 1 см от его конца и фиксируют мини-пластину шурупом. Затем сверлят еще 3—4 канала и ввертывают шурупы. Используя мерку, отодвигают меньший отломок на нужное расстояние, прикладывают мини-пластину и просверливают первый канал тоже на расстоянии 1 см от его конца. Чтобы уменьшить нагрузку на каждый шуруп, ввертывают еще 2—3 шурупа.
Такое положение мини-пластины препятствует в основном вертикальному перемещению отломков, так как пластина прак-
236
Рис.6.17. Рентгенограмма нижней челюсти в боковой проекции больного с переломом в области угла. Интраоральным подходом отломки скреплены рентгенонеконтрастной углеродной пластиной и титановыми шурупами.
тически не изгибается по ребру. При больших дефектах тела нижней челюсти требуется устранить еще перемещение отломков в горизонтальной плоскости, так как пластина в своей широкой плоскости имеет меньшую прочность и может изгибаться. Для этого в дополнение к мини-пластине, наложенной на наружную поверхность челюсти, используют вторую пластину, закрепляя ее на основании челюсти.
Тактика закрепления отломков мини-пластинами при костном дефекте, возникшем в процессе открытого очагового остеосинтеза, ничем не отличается от описанного выше.
При патологическом переломе остеосинтезу должно предшествовать удаление опухоли или секвестра. Однако перед этим на каждом отломке на некотором расстоянии от его предполагаемого конца бором делают отметку и расстояние между ними сохраняют в виде мерки, которая поможет при репозиции отломков. В остальном тактика остеосинтеза похожа на описанную выше.
Обычно титановые мини-пластины не удаляют. Однако иногда приходится это делать. Подробнее см. раздел 6.2.5.
Перспективными для остеосинтеза являются углеродные пластины (с титановыми шурупами), по модулю упругости приближающиеся к кости. В живом организме углерод входит в состав всех органических соединений, поэтому углеродные
237

пластины не вызывают несовместимости, как титановые (см. раздел 6.2.5). Форма углеродных пластин подобна титановым, методика операции такая же (рис. 6.17). Наши клинические испытания углеродных пластин дали положительные результаты [Болдырев И.П., Швырков М.Б., Осипова Л.М. и др., 1993]. При больших травматических дефектах нижней челюсти эффективную и надежную фиксацию обеспечивает более широкая углеродная пластина.
6.3.3. Закрепление отломков скобами из металла с заранее заданными свойствами
Для изготовления скоб используют проволоку диаметром 1,6 мм из сплава никеля (50,8 ат%) и титана (49,2 ат%). Особенность изделий из никелида титана (ТН-1ХЭ) состоит в том, что они становятся мягкими и легко деформируются в среде с отрицательной температурой и восстанавливают свои первоначальные свойства (форму и жесткость) при температуре тела теплокровного животного. Никелид титана отличается инертностью к биологическим тканям, высокой коррозионной стойкостью и хорошими механическими свойствами.
В.К.Поленичкин (1987) впервые предложил три формы скоб с заранее заданными свойствами для иммобилизации отломков костей лицевого скелета. Наиболее удачными и удобными в использовании оказались скобы, указанные на рис. 6.18. Скоба
под литерой А используется при поперечных переломах нижней челюсти и переломах с небольшим наклоном щели перелома; скоба под литерой Б показана при очень косых скользящих пе-
реломах, так как длинное плечо проникает в оба отломка и препятствует их соскальзыванию.
При остеосинтезе скобой А под местным обезболиванием или наркозом рассекают ткани в области перелома нижней челюсти и скелетируют отломки только с наружной стороны. Отступя от щели перелома 1—1,5 см, просверливают сквозные каналы, как при наложении костного шва. Приготовленную скобу в течение 15—20 с охлаждают струей хлорэтила, растягивают двумя крампонными щипцами и вставляют ее концы в костные каналы предварительно репонированных отломков (рис. 6.19). Крампонные щипцы быстро снимают и I пальцем правой руки надавливают на скобу в течение 30—40 с. При согревании скоба с заранее заданными свойствами начинает восстанавливать свою исходную форму,
238
Рис.6.18. Скобы В.К.Поленичкинадля скрепления отломков нижней челюсти: скоба А используется при поперечных переломах нижней челюсти; скоба Б показана при косых (скользящих) переломах.
Р
ис. 6.19. Этапы (а, б, в) наложения скобы А при поперечных переломах нижней челюсти.
6.20. Этапы наложения скобы (а,б,в) при косых переломах нижней челюсти.
239

Рис.6.21. Рентгенограмма больного с переломом в области угла нижней челюсти справа. Отломки скреплены скобой из металла с заранее заданными свойствами.
концы ее стремятся сблизиться, что создает компрессию отломков, равную 7,0+0,2 кгс. Шероховатые поверхности щели перелома, крепко сжатые таким усилием, препятствуют смещению отломков.
При очень косых переломах нижней челюсти отломки наползают друг на друга, что приводит к укорочению этой половины челюсти. В таких случаях используют скобу Б, у которой один из концов в 1,5—2 раза длиннее другого. После отслаивания надкостницы с наружной и нижней поверхности челюсти просверливают два канала. Канал, создаваемый для длин-
ного конца, начинается на основании челюсти одного из отломков, пересекает под прямым углом щель перелома и внедряется в
другой. Второй канал образуют на другом отломке описанным выше способом. Охлажденную струей хлорэтила скобу растягивают крампонными щипцами и длинный конец вводят в
канал на основании челюсти, а короткий конец — в канал на другом отломке. Таким образом осуществляют внутрикостнонакостную фиксацию отломков компрессирующим устройством (рис. 6.20). Рану послойно зашивают и дренируют.
240
Скобы из никелида титана с заранее заданными свойствами обладают положительными качествами накостных минипластин (обнажение челюсти с одной стороны), внутрикостных спиц и компрессионных аппаратов, при этом отсутствуют громоздкие внеротовые конструкции (рис. 6.21).
6.3.4. Фиксация отломков с помощью спиц Киршнера
Необходимый инструментарий для остеосинтеза нижней челюсти спицей Киршнера указан в разделе 6.2.4.
Спица Киршнера — многоплановое приспособление, кото-
рое может использоваться для закрытого очагового и внеочагового и открытого очагового остеосинтеза. Поэтому абсолютных
противопоказаний к применению спиц Киршнера нет. Так, закрытый очаговый остеосинтез противопоказан при трудновправимых отломках, остеомиелите и остеопластике. Закрытый внеочаговый остеосинтез показан при остеомиелите тела челюсти и не показан при трудновправимых отломках, остеопластике и дефекте челюсти. В то же время показаниями к открытому очаговому остеосинтезу служат трудновправимые отломки, остеопластика, реконструктивные операции, дефекты челюсти, а противопоказаниями — мелкооскольчатые переломы. Другие показания, указанные в разделе 6.3, применимы к остеосинтезу спицей Киршнера.
Самым распространенным считают закрытый очаговый ос-
теосинтез. Кажущаяся простота его выполнения лишь в опытных руках является таковой, занимая 2—5 мин. Операцию обычно
выполняют под проводниковым и инфильтрационным обезболиванием. Сущность метода состоит в проведении спицы Киршнера из одного отломка в другой. Длина спицы в каждом отломке должна быть не менее 3 см (см. рис. 6.14).
Перед операцией убеждаются в возможности сопоставления отломков руками и обозначают краской линию перелома и ос-
нование челюсти. При переломе бокового отдела тела нижней челюсти спицу начинают вводить в месте перехода этого отдела в подбородок.
Нащупав пальцем место перегиба челюсти, отмечают его краской. Вправленную в наконечник спицу прикладывают к коже так, чтобы ее конец находился на уровне отметки щели перелома, и в точке введения спицы на ней с помощью крампонных щипцов наносят первую отметку. Отступя от нее в сторону наконечника на 3 см, делают вторую отметку.
241
