
Швырков_Неогнестрельные переломы челюстей
.pdfостеомиелите регистрируется повышение температурной реакции в зоне перелома челюсти. Исследование в динамике может иметь прогностическое значение при оценке течения и исхода консолидирующего процесса. Метод отличается простотой, информативностью и безвредностью.
1.2.6. Электромиография
Метод позволяет регистрировать электрический потенциал в скелетных мышцах, судить об их биоэлектрической активности и функциональных возможностях.
Для исследования используют аппараты: ЭМГ-4-03 (отечественный), «Диза» (Дания), «Медикор» (Венгрия). Электроды фиксируют на коже (или вводят внутримышечно) в области проекции моторной площади регистрируемой мышцы (обычно это жевательная или височная мышца). Регистрацию биотоков мышц производят при относительном покое, максимальном напряжении мышц при смыкании зубных рядов, при динамических нагрузках (пережевывание). В результате электромиографии получают запись в виде кривой — электромиограмму, которая отражает силовую характеристику работы мышц, свидетельствующую о количестве двигательных единиц, включенных в процесс возбуждения [Персии Л.С, Ушаков И.В., 1980]. При повреждении челюстей амплитуда потенциалов жевательных мышц снижается по сравнению с нормой на 50 % и более, что является основанием для проведения дополнительной терапии. Таким образом, электромиография помогает объективно оценить степень нарушения и восстановления функции жевательной мускулатуры.
1.2.7. Электромиотонометрия
С помощью этого метода изучают мышечный тонус — состояние длительного укорочения или напряжения мышц, которое возникает и поддерживается рефлекторно и соответствует малой утомляемости и большой экономичности при работе мышцы. Используют различные типы миотонометров (динамометрические, баллистические, статические). Наиболее удобен миотонометр Тверетинова—Персина, который позволяет определить твердость мышцы, отождествляемую с мышечным тонусом. Исследование проводят в состоянии мышечного покоя и при максимальном напряжении (сжатии зубов). Разность показателей характеризует способность нервно-мышечной системы развивать напряжение мышцы при сокращении. Мышеч-
ный тонус выражается в условных единицах — миотонах. В норме средние величины тонуса покоя и тонуса напряжения составляют соответственно 46 и 80 мт. Иммобилизация приводит к увеличению этих показателей.
1.2.8. Механоартрография
Метод позволяет регистрировать суммарный эффект враща- тельно-скользящих перемещений суставных головок височнонижнечелюстных суставов в процессе жевания. Используется аппарат, разработанный Л.С.Персиным (1980), с помощью которого одномоментно записывают механоартрографические кривые височно-нижнечелюстных суставов в состоянии покоя и при различных движениях нижней челюсти. Таким образом, можно в динамике исследования судить о восстановлении функциональной способности нижней челюсти после лечения по поводу ее перелома в области височно-нижнечелюстного сустава.
1.2.9. Реография
Используют метод для оценки особенностей кровоснабжения тканей с помощью биполярных или тетраполярных реографов, которые регистрируют скорость кровотока и кровенаполнения, объем циркулирующей крови, систолический объем и объем периферического сопротивления тканей. Характер пульсовых колебаний реограммы зависит от местной гемодинамики и является прогностическим и объективным тестом выраженности гемодинамических нарушений в области перелома [Прохончуков А.А. и др., 1980].
1.2.10. Гнатодинамометрия
Исследуют силу жевательной мускулатуры (жевательного давления) с помощью гнатодинамометра, предложенного в 1893 г. Блэком и модифицированного Габером и Тиссенбаумом. Воспринимающие давление зубов площадки гнатодинамометра вводят в рот больного и предлагают максимально сильно сомкнуть зубы. Теоретически сила сокращения жевательных мышц составляет 400 кг, однако на практике она достигает всего 120—150 кг. Эта сила не реализуется человеком во время жевания, так как периодонт зуба приспособлен к меньшей
42 |
43 |

Рис .1.20. Мастикациограмма жеват ель ного период а в норме. 1 — фаза покоя; 2 — фаза введения пищи в рот; 3 — фаза начальной жевательной функции; 4 — фаза основной жевательной функции; 5 — фаза формирования пищевого комка и проглатывания.
жевательной силе и всякое ее увеличение вызывает боль в периодонте, что ведет к рефлекторному ослаблению напряжения мышц.
Гнатодинамометрическое исследование позволяет оценить прочность сращения отломков и опосредованно — степень интенсивности процессов регенерации, а гнатодинамометр может быть использован в качестве тренировочного аппарата.
1.2.11. Мастикациография
Метод позволяет получить графическое изображение на кимографе жевательных движений нижней челюсти во время приема пищи от момента введения ее в полость рта до момента проглатывания (жевательный период).
Жевательный период состоит из 5 фаз:
1фаза— состояние покоя;
2фаза — введение пищи в рот;
3фаза — начало жевательной функции (адаптация);
4фаза — основная жевательная функция;
5фаза — формирование пищевого комка и проглатывание
Все эти фазы записываются самописцем в виде крив ой (рис. 1.20). Больному с переломом нижней челюсти дают одинакового размера кусочки пищи возрастающей плотности в зависимости от давности перелома или проведенного метода лечения. Пережевывание длится до проглатывания пищи или ограничивается определенным отрезком времени. По характеру полученной кривой судят о восстановлении фаз жевательной функции в динамике.
1.2.12. Жевательная проба по Гельману для определения жевательной мощности
Методика проведения: обследуемому дают 5 г миндаля для разжевывания в течение 50 с. Миндаль не растворяется в слюне, а склеивается ею. Разжеванный миндаль собирают в лоток, моют, сушат и просеивают через сито с отверстием 2,4 мм. Если весь миндаль просеивается, эффективность жевательного аппарата принимается за 100 %. Количество остатка после просеивания через сито показывает степень потери жевательной эффективности в процентах.
Жевательная проба по Рубинову отличается тем, что паци-
енту предлагают миндаль массой 800 мг, который он жует на одной стороне до появления рефлекса глотания.
При замедленных сроках консолидации отмечается увеличение размера частиц и возрастание времени жевания до глотания.
1.2.13. Методы исследования при черепно-мозговой травме
При СЧМТ проводят исследования с целью установления характера и тяжести повреждения костей черепа и вещества мозга. Наиболее распространенными и доступными являются следующие методы.
Краниография — рентгенография черепа, проводимая в двух проекциях, а при показаниях и с применением специальных укладок для уточнения повреждений в области затылочных, лобных, височных костей, основания черепа, придаточных пазух носа. Этот вид исследования обязателен не только при любой форме черепно-мозговой травмы, но и при подозрении на нее.
Люмбальная пункция проводится с диагностической целью (невропатологом или нейрохирургом) для исследования давления, прозрачности, состава спинномозговой жидкости, а также с целью введения лекарственных веществ. Люмбальная пункция противопоказана при стволовых симптомах, являющихся признаками дислокации мозга. В этих условиях она может привести к ущемлению ствола мозга и смерти больного.
Ангиография сосудов головного мозга позволяет определить характер поражения и его локализацию. Этот метод исследования особенно показан при подозрении на интракраниальную гематому.
Эхоэнцефалография позволяет выявить гематому и сторону
45
44

поражения по смещению структур средней (сагиттальной) линии в противоположную сторону от объемного процесса. Исследование не имеет противопоказаний.
Пробная трепанация черепа путем формирования поисковых диагностических фрезевых отверстий является довольно распространенным диагностическим и лечебным приемом и дает ценные сведения о состоянии черепа при его травме. Эта манипуляция менее трудоемка и более надежна, чем ангиография. Фрезевые отверстия накладывают в области проекции средней оболочечной артерии, где чаще всего располагаются оболочечные гематомы. Типичным местом наложения фрезевого отверстия является точка пересечения горизонтальной линии, проведенной от верхненаружного угла глазницы, с вертикальной линией, проведенной через середину скулового отростка височной кости.
Пневмография — применение воздушных контрастов. Показана в посттравматическом периоде, когда возникают подозрения на образование мозговых кист или рубцов, вызывающих эпилептические припадки.
Г л а в а 2
ПЕРЕЛОМЫ И ВЫВИХИ ЗУБОВ, ПЕРЕЛОМЫ АЛЬВЕОЛЯРНОГО ОТРОСТКА ВЕРХНЕЙ ЧЕЛЮСТИ И АЛЬВЕОЛЯРНОЙ ЧАСТИ НИЖНЕЙ ЧЕЛЮСТИ
(КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ)
2.1. АНАТОМИЯ ЗУБОВ И АЛЬВЕОЛЯРНОГО ОТРОСТКА ВЕРХНЕЙ И НИЖНЕЙ ЧЕЛЮСТЕЙ
Частота и локализация перелома альвеолярного отростка
верхней и альвеолярной части нижней челюсти во многом опре-
деляются их анатомией. Альвеолярный отросток верхней челюсти имеет форму дуги, повторяющую форму тела нижнего отдела верхней челюсти. Кривизна его больше всего выражена на уровне первого моляра. Правый и левый альвеолярные отростки верхней челюсти соединяет межчелюстной шов. Альвеолярный отросток имеет вестибулярную, небную поверхность и край, на котором расположены 8 альвеол для корней зубов. Луночки резцов и клыков имеют губную и язычную стенки, а луночки премоляров и моляров — щечную и язычную. На вестибулярной поверхности альвеолярного отростка выражены альвеолярные возвышения, которые соответствуют луночкам зубов. Более четко они проявляются у центрального резца и клыка. Луночки отделены друг от друга костными межальвеолярными перегородками. Луночки многокорневых зубов имеют межкорневые перегородки, которые отделяют корни друг от друга. По бокам они выстланы твердой пластинкой, которая в области дна прилежит к губчатому веществу альвеолярного отростка, а в краевой части сливается с наружной вестибулярной и внутренней оральной компактными пластинками альвеолярного отростка. Губная, щечная и язычная стенки луночек в нижней части состоят из трех слоев: твердой пластинки, губчатого вещества и компактной пластинки альвеолярного отростка, а в верхней части — из твердой и компактной пластинки. Твердая пластинка содержит фиброзные волокна, которые принимают участие в фиксации зуба в лунке. Луночка
47
клыка — самая глубокая, достигающая 18 мм. Межлуночковые и межкорневые перегородки состоят из губчатого вещества, покрытого твердой пластинкой; альвеолярный отросток — из губчатого вещества, заключенного между наружной и внутренней пластинками компактного вещества. Губчатое вещество составляет 2/3, а компактное — '/3 общего объема костной ткани альвеолярного отростка. Наружная компактная пластинка тоньше внутренней, особенно в области передних зубов. Наружная и внутренняя компактные пластинки, сходясь вместе позади третьего моляра, образуют луночковый бугор.
Альвеолярная часть нижней челюсти также содержит по 8 луночек с каждой стороны. Анатомические обозначения их составляющих не отличаются от таковых для верхней челюсти. Луночки альвеолярной части также выстланы изнутри твердой пластинкой. В верхних отделах стенки луночек состоят из твердой и компактной пластинки, а в нижнем отделе между ними расположено некоторое количество губчатого вещества. На вершине межлуночковых перегородок и позади луночек твердая пластинка переходит в наружную и внутреннюю компактную пластинки нижней челюсти. Луночки резцов сдавлены с боков, а дно их расположено ближе к губной компактной пластинке. Поэтому в области этих зубов язычная стенка луночек толще, чем губная. Такое же соотношение сохраняется и в области луночек клыков и премоляров. Наиболее глубокой является луночка клыка и второго премоляра. Стенки луночек в области клыков и премоляров толще, чем в области резцов. Эта разница в области моляров выражена еще больше, особенно у второго большого коренного зуба. Толщина язычной и щечной стенок практически одинаковая. Стенки луночек моляров утолщены за счет косой и челюстно-подъязычной линий. Следует обратить внимание на то, что общая толщина компактных пластинок и губчатого вещества в области основания тела нижней челюсти меньше, чем в альвеолярной части. Толщина наружной компактной пластинки альвеолярной части больше
внутренней.
Вальвеолах челюстей располагаются зубы. Участок челюсти
спринадлежащим ему зубом обозначают как сегмент. Зубочелюстной сегмент включает в себя зуб, луночку и прилежащую к ней часть челюсти, покрытую слизистой оболочкой; связочный аппарат, фиксирующий зуб в лунке; сосуды и нервы. Каждый зуб со-
стоит из коронки, шейки и корня (от одного до трех). Твердая основа зуба — дентин, который по строению похож на кость.
Дентин коронки зуба покрыт слоем зубной эмали, а дентин корня — зубным цементом. Эмаль коронки и цемент корня соединяются у шейки зуба. Дентин состоит из основного вещества и отростков одонтобластов, тела которых находятся
в периферических отделах пульпы зуба. Различают наружный (плащевой) и внутренний (околопульпарный) дентин. Самый внутренний слой пульпарного дентина необызвествлен и называется дентиногенной зоной (предентин). Эта зона является местом постоянного роста дентина. Эмаль состоит из эмалевых призм. Толщина ее 0,01 мм у шейки зуба и до 1,7 мм на уровне жевательных бугорков моляров. Это самая твердая ткань тела человека. Цемент — грубоволокнистая кость — состоит из коллагенового матрикса, на котором фиксированы кристаллы гидроксиапатита. Получает питание из периодонта.
Корень зуба прикрепляется к лунке пучками соединительнотканных волокон, которые вместе с рыхлой соединительной тканью и клеточными элементами образуют соединительнотканную оболочку зуба — периодонт. Волокна периодонта натянуты между цементом и костью альвеолы. Ширина периодонтальной щели зубов составляет в области устья альвеолы 0,23—0,27 мм, у шейки — 0,17—0,19 мм, у верхушки корня — 0,16—0,19 мм, на дне альвеолы — 0,23—0,28 мм. Периодонт состоит из коллагеновых волокон фиброзной ткани. В промежутках между ее пучками находятся прослойки рыхлой соединительной ткани, в которой залегают клеточные элементы (гистиоциты, фибробласты, остеобласты и др.), сосуды и нервы. Направление пучков коллагеновых волокон периодонта неодинаково в различных его отделах. В краевом периодонте (устье лунки) различают зубодесневую, зубоальвеолярную и межзубные группы пучков волокон. Ниже устья альвеолы — косые зубоальвеолярные и верхушечные группы пучков волокон.
Выше было сказано, что зубочелюстной сегмент объединяет участок челюсти и зуб с периодонтом. Выделяют сегменты соответственно каждому зубу. Граница между ними проходит через середину межзубного промежутка. Основу каждого сегмента составляет альвеолярный отросток. Поперечное сечение его в области резцовых сегментов приближается к треугольнику, основание которого на верхней челюсти обращено вверх, а на нижней — вниз. В области премолярно- и молярочелюст-• ных сегментов он больше напоминает прямоугольник. Наружная и внутренняя стенки в области сегментов представлены тонкими компактными пластинками, между которыми расположены слой губчатого вещества и корень зуба с периодонтом. Наружная компактная пластинка тоньше внутренней, особенно в области резцовых и Клыковых сегментов. Костные балки губчатого вещества сегментов расположены по высоте челюсти. На нижней челюсти в области моляров сегменты имеют форму треугольника, основание которого обращено вверх, а в области, премоляров — близко к овалу. Содержимое сегментов нижней челюсти не отличается от содержимого верхней. Тол-
49
48
щина компактного вещества неодинакова не только в различных сегментах, но и в пределах одного из них. Наружная компактная пластинка более толстая в области молярочелюстных сегментов, более тонкая — в области подбородочного отверстия. Внутренняя стенка более толстая в области Клыковых сегментов, а более тонкая — в области молярочелюстных. Губчатое вещество в области сегментов построено из прямых костных балок, расположенных по длине отростка.
2.2. ВЫВИХ ЗУБА
Повреждения зубов верхней челюсти, по данным литературы, составляют 64,4 %, нижней — 22,1 %, обеих челюстей
одновременно — 13,5 %. Таким образом, травматические по-
вреждения зубов верхней челюсти встречаются в 3 раза чаще, чем зубов нижней челюсти.
Причина вывиха зуба — сила, приложенная к коронке зуба: удар, откусывание жесткой пищи, попадание на зуб инородного тела в пережевываемом пищевом комке, вредные привычки (открывание зубами пивной бутылки). При неправильном или
неаккуратном применении зубоврачебных щипцов или элеваторов для удаления зубов (штыковидного) или корней (прямого, углового) может произойти вывих рядом расположенного зуба. Вслед-
ствие приложенного усилия весь зуб смещается в определенном направлении, что сопровождается изменением взаимоотношения корня зуба со стенками альвеолы. При этом происходят частичный или полный разрыв волокон периодонта, различной степени повреждения сосудисто-нервного пучка зуба. Клинически это может проявляться частичным или полным вывихом зуба из альвеолы. Зависит это от направления и выраженности действующей силы, места ее приложения, возрастных особенностей строения костной ткани. Различают непол-
ный, полный и вколоченный вывихи зуба. Вывих может быть
изолированным, сопровождаться переломом коронки или корня зуба, переломом альвеолярного отростка или челюсти.
2.2.1. Неполный вывих
Неполный вывих характеризуется разрывом части волокон периодонта. Неразорвавшиеся волокна, как правило, растянуты на большем или меньшем протяжении.
При неполном вывихе чаще Есего изменяется положение коронки зуба в зубном ряду и корня по отношению к стенкам альвеолы. В зависимости от направления места приложения и
силы удара зуб может сместиться в сторону окклюзионной плоскости, соседнего зуба, в губную или оральную сторону, повернуться вокруг оси. Все это приводит к нарушению формы зубного ряда. Коронка и корень зуба всегда смещаются в противоположном направлении. Неполный вывих может сочетаться с переломом коронки или корня зуба, переломом альвеолярного отростка. Цацьные^калуются на самопроизвольную боль в зубе различной интенсивности и характера, усиливающуюся при откусывании или пережевывании пищи; на неправильное положение зуба, его подвижность; невозможность правильно сомкнуть зубы. Указанные жалобы больные связывают с полученной несколько часов назад травмой (удар по зубам, падение на край стола, спинку стула и др.). При внешнем осмотре определяются отек верхней или нижней губы, щеки, ссадины на коже, кровоподтек, раны на губе и другие следы приложенной силы. Рот у больного иногда полуоткрыт, так как смыкание зубов в положении центральной окклюзии может сопровождаться болью, особенно выраженной при смещении зуба в направлении окклюзионной плоскости или нижнего зуба — вестибулярно, верхнего — в небную сторону. Десна отечна, гиперемирована, пальпация ее болезненна. Из зубодесневой щели может выделяться кровь. Положение коронки зуба по отношению к соседним зубам неправильное. Зуб подвижен в нескольких направлениях, перкуссия его, как вертикальная, так и горизонтальная, резко болезненна. При фик-
сации II пальца левой руки в проекции корня зуба и осторожном
смещении его коронки правой рукой можно определить подвижность корня на всем его протяжении. Этот простой клинический прием позволяет отличить вывих зуба от перелома его корня. В последнем случае определяется подвижность только час - ти корня, связанного с коронкой зуба (т.е. до линии перелома).
При смещении зуба в сторону определяется промежуток между коронкой вывихнутого зуба и коронкой рядом стоящего со стороны, противоположной наклону зуба. Корень при этом будет смещаться в противоположную от наклона коронки сторону. Поэтому на рентгенограмме видно сужение или полное отсутствие периодонтальной щели на стороне наклона зуба, а на противоположной — расширение периодонтальной щели, более выраженное по направлению к пришеечной части.
При смещении коронки зуба в оральном или вестибулярном направлении режущий край ее располагается не на одном уровне с таковым соседних зубов. Межзубный промежуток слева и справа от смещенного зуба как бы расширен. При зондировании зубодесневой щели она оказывается глубокой с язычной стороны (в случае смещения коронки вестибулярно) или с вестибулярной (при смещении коронки орально). При перело-
51
50
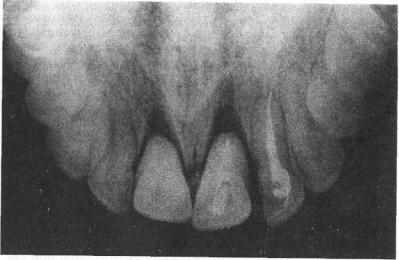
Рис.2.1. Рентгенограмма альвеолярного отростка верхней челюсти. Неполный вывих центральных резцов. Видна свободная от корней верхушечная часть альвеол. Перелом межальвеолярной перегородки между вывихнутыми зубами.
ме стенки лунки у ее альвеолярного края подвижность зуба может быть значительной. Чаще она возникает при наклоне коронки в вестибулярную сторону. На рентгенограмме корень зуба укорочен из-за его наклонного положения (в противоположную коронке сторону). В случае значительного смещения корня верхушечная часть альвеолы свободна от верхушки корня, а периодонтальная щель существенно расширена у боковых поверхностей корня. При умеренном смещении определяется расширение периодонтальнои щели в верхушечной части (у дна альвеолы).
Если зуб смещен в сторону окклюзионной плоскости, то ре-
жущий край его располагается ниже (на верхней челюсти) или выше (на нижней челюсти) рядом стоящих зубов. При смыкании зубов контактирует только выступающий вывихнутый зуб. Коронка зуба кажется удлиненной из-за обнажения шейки зуба, реже — корня его. Зуб всегда подвижен, степень подвижности находится в прямой зависимости от уровня смещения зуба. Перкуссия его резко болезненна. Зондом можно определить глубокую зубодесневую щель вследствие разрыва круговой связки зуба. На рентгенограмме корень кажется укороченным за счет выдвижения зуба из лунки. Верхушка корня располагается ближе к гребню альвеолярного отростка по сравнению с соседними зубами. Определяется равномерное расширение периодонталь-
ной щели и свободное от верхушки корня дно альвеолы
(рис.2.1). При повороте зуба вокруг оси режущий край коронки зуба расположен под некоторым углом к продольной оси зубной дуги. Между коронкой вывихнутого зуба и рядом стоящим образуется зазор. При повороте зуба, корень которого сплющен с боков (нижние резцы, верхние клыки), более широкая часть корня перемещается в сторону узкой части альвеолы. Поэтому на рентгенограмме видно сужение периодонтальнои щели или она вообще не определяется. При неполном вывихе в
определенной степени повреждаются пульпа зуба, периодонт и костная ткань альвеолы.
Пульпа зуба нередко сохраняет свою жизнеспособность в случае невыраженного смещения зуба в вестибулярном или оральном направлении, в сторону окклюзионной поверхности, при повороте зуба вокруг своей оси. Она более устойчива к травме в несформировавшемся корне зуба. У сформированного корня вероятность разрыва сосудисто-нервного пучка у входа в верхушечное отверстие в той же клинической ситуации значительно возрастает.
При неполном вывихе протяженность и выраженность повреждения волокон периодонта могут быть различными: растяжение, надрыв или полный разрыв отдельных волокон или пучков их. На некоторых участках корень зуба сохраняет связь с костью лунки. Перелом края альвеолы вывихнутого зуба происходит не всегда и только на незначительном участке. Рентгенологически это, как правило, не улавливается из-за наложения этого участка костной ткани на корень зуба.
2.2.2. Полный вывих зуба
При полном вывихе происходит полный разрыв тканей перио-
донта и круговой связки зуба. Это сопровождается выпадением зуба из альвеолы под действием приложенной силы или собственной массы. Сосудисто-нервный пучок разрывается, может определяться перелом края альвеолы, вывихнутого зуба. Иногда зуб удерживается в альвеоле вследствие адгезивных свойств двух влажных поверхностей. Чаще вывихиваются фронтальные зубы верхней челюсти, реже — нижней. Центральные резцы вывихиваются чаще, чем боковые. Реже других подвержены полному вывиху клыки.
Вывихнутый зуб больные иногда приносят врачу. Преобладают жалобы на боль в области лунки отсутствующего зуба. Анамнез без особенностей: удар по зубам, падение и др. При внешнем осмотре изменения более выражены, чем при неполном вывихе, из-за воздействия большей силы. Лунка вывихну-
52 |
53 |
того зуба непосредственно после травмы кровоточит, через некоторое время выполняется кровяным сгустком. Слизистая оболочка десны иногда разорвана, что чаще встречается при переломе края альвеолы вывихнутого зуба. Пальпация ее болезненна. Обследование стенок лунки обязательно, так как последующее лечение (реплантация) вывихнутого зуба даст положительный результат лишь при сохранении целости костных структур лунки.
На рентгенограмме определяется свободная от зуба альвеола с четкими контурами. Возможно нарушение целости внутреннего компактного слоя, а иногда и губчатого вещества на определенном участке стенки лунки или ее края.
2.2.3. Вколоченный вывих зуба
При вколоченном вывихе происходит погружение корня зуба в кость альвеолярного отростка и тела челюсти и частичное или полное смещение коронки зуба в альвеолу, что возможно при ударе по режущему краю зуба. Вколоченный вывих чаще всего сопровождается полным разрывом волокон периодонта. Сосуди- сто-нервный пучок, как правило, разрывается. Вследствие внедрения широкой части зуба в узкую часть альвеолы костные балочки ее стенки деформируются, сдавливаются и ломаются. Костномозговые пространства сплющиваются и стенки альвеолы раздвигаются. Вколачивание зуба может сочетаться с поворотом его вокруг оси, смещением в вестибулярном или небном направлении.
Этот вид вывиха признано рациональным выделять в отдельную группу. Некоторые авторы считают его разновидностью полного вывиха, однако он может иметь клинико-рентгеноло- гические признаки неполного вывиха. В то же время для него характерны признаки, которые не встречаются при двух предыдущих: полное исчезновение щели периодонта, перелом стенок альвеолы, разрушение дна альвеолы.
Больные жалуются на самопроизвольную боль в зубе, укорочение его высоты, кровотечение из десны, боль при пережевывании пищи вследствие травмы тканей вокруг зуба. Результаты осмотра лица не отличаются от приведенных выше. При осмотре полости рта определяется значительное укорочение коронки травмированного зуба. Вначале создается впечатление, что часть коронки отломлена. Однако при тщательном обследовании можно обнаружить режущий край коронки зуба, которая может быть повернута вокруг оси, наклонена орально или вестибулярно. Режущий край коронки может выступать над десной или находиться на ее уровне. Иногда коронка зуба не
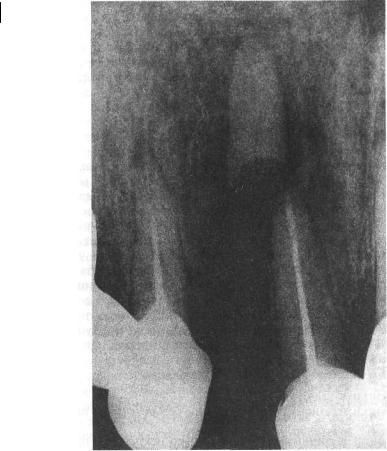
Рис.2.2. Рентгенограмма альвеолярного отростка верхней челюсти. Вколоченный вывих корня бокового резца. Корень смещен в тело челюсти при попытке его выдалбливания.
видна и определяется лишь в глубине альвеолы при зондировании. Зуб неподвижен вследствие его вколачивания и механического заклинивания в костной ткани. Перкуссия его малоболезненна. Слизистая оболочка десны в проекции вколоченного зуба отечная, пальпация ее умеренно болезненная. На рентгенограмме коронка травмированного зуба всегда проецируется в лунке, а верхушка корня вколоченного зуба — за пределами лунки. На верхней челюсти она располагается выше, а на нижней — ниже верхушки корня одноименного зуба, занимающего правильное положение в зубном ряду. Перио-
54 |
55 |
|
донтальная щель не определяется, так как широкая часть корня внедрилась в более узкую часть альвеолы и вошла в прямой контакт с ее стенками. Кортикальная пластинка аль - веолы также может не определяться, что зависит от степени смещения зуба в альвеолу (рис.2.2). Иногда смещение зуба столь велико, что на рентгенограмме он может определяться в теле челюсти.
2.3. ПЕРЕЛОМ ЗУБА
Причины перелома зуба те же, что и причины вывиха. Кроме того, коронки верхних зубов могут быть сломаны при удалении нижних зубов щипцами, когда, проводя тракцию зуба, врач случайно наносит удар щипцами по зубам верхней челюсти. Перелом может возникнуть в любом участке зуба. Возможен отлом части коронки без вскрытия полости зуба и со вскрытием ее, отлом всей коронки, перелом корня на различном уровне, перелом коронки и корня одновременно. Перелом зуба может быть продольным, поперечным, косым. Линия перелома мо жет проходить по эмали, эмали и дентину, цементу и дентину. Не исключены и другие взаимоотношения. Эти положения отражены в «Классификации острой травмы зуба» [Чупрыни - на Н.М., 1985], из которой мы приводим сведения, касающи еся перелома зуба.
Перелом (поперечный, косой, продольный):
а) коронки в зоне эмали; б) коронки в зоне эмали и дентина без вскрытия полости
зуба; в) коронки в зоне эмали и дентина со вскрытием полости
зуба; г) зуба в области эмали, дентина и цемента;
д) корня в пришеечной, средней и верхушечной трети.
Чаще повреждаются зубы верхней челюсти, реже — нижней. Возникает перелом преимущественно центрального, реже — бокового резца. Перелом других зубов встречается редко. Однако возможны переломы сразу нескольких зубов.
2.3.1. Перелом коронки зуба
Перелом коронки зуба может произойти в пределах эмали, когда чаще отламывается угол коронки; эмали и дентина с обнажением или без обнажения коронковои пульпы; эмали, дентина и цемента — отлом всей коронки в пришеечной об -
56
ласти вдоль эмалево-дентиновой границы. С небной стороны ткани скалываются под острым углом, с вестибулярной — под прямым. Уровень прохождения линии перелома определяет величину отламывающейся части коронки и отношение раневой поверхности к пульповой камере.
В случае отлома части коронки без вскрытия полости зуба
больные могут предъявлять жалобы на боль от холодного, горячего, механического раздражения; наличие эстетического недостатка. Через сутки и более после травмы иногда развива - ется пульпит вследствие воздействия на пульпу температурных и химических раздражителей, а также инфицирование ее че рез вскрытые дентинные канальцы. Острые края излома корон ки травмируют язык, слизистую оболочку губы, что приводит иногда к появлению эрозии, реже — декубитальной язвы. На сохранившейся части коронки зуба встречаются мелкие трещи ны эмали. В случае вскрытия полости зуба и обнажения пульпы
возникает резкая боль, усиливающаяся от температурного, химического и механического раздражения, что заставляет больного обращаться к врачу в ранние сроки после травмы. Особенно мучительна боль при множественном переломе ко - ронки зубов. При осмотре на поверхности излома коронки видна пульпа ярко-красного цвета.
Перелом зуба на уровне шейки — достаточно частая локали-
зация. Плоскость перелома может иметь косое направление и частично заходить под десну, т.е. располагаться под слизис той оболочкой альвеолярного отростка в области коронковои трети корня зуба. Иногда коронка фиксирована обрывками круговой связки зуба. При отломе коронки зуба всегда раз - рывается пульпа, что проявляется соответствующими клини - ческими признаками травматического пульпита. Пульпа розового или синюшно-красного цвета может выступать над поверхностью корня. Она резко болезненна даже при попадании холодного воздуха, тем более при механическом раздражении. Слизистая оболочка по краям лунки нередко разорвана. Забе - гая вперед, необходимо отметить, что не следует торопиться с удалением корня зуба, так как довольно часто его можно использовать для изготовления штифтового зуба, культевой
вкладки.
Коронково-корневой перелом — это продольный, вдоль оси зуба перелом одновременно коронки и корня. Может возник - нуть при ударе по зубу вдоль вертикальной оси его, при вве - дении в канал зуба штифта, реже при эндодонтических мани - пуляциях. Повреждаются эмаль, дентин, цемент, пульпа. У больного возникает боль во время пережевывания п ищи, подвижность части зуба. На рентгенограмме четко определяется линия перелома.
57
2.3.2. Перелом корня зуба
Перелом корня зуба может возникнуть вблизи шейки зуба, в
средней его части, на границе средней и верхушечной трети, вблизи
верхушки. Направление линий перелома чаще поперечное, реже слегка косое. Проходит она через цемент, дентин, пульпу зуба. Если линии перелома две и более, принято говорить об оскольчатом переломе корня. По данным Н.М.Чупрыниной и соавт. (1993), корни резцов чаще ломаются между средней и верхушечной третью (69,0 %), одинаково часто — в области шейки и середины (14,5 %), реже — вблизи верхушки корня (2 %). При переломе корня зуба больные могут жаловаться на самопроизвольную ноющую боль в зубе различной интенсивности, усиливающуюся при откусывании пищи; подвижность зуба; неудобство и боль при смыкании зубов. Перелом корня
всегда сопровождается вывихом его коронковой части. Тогда по-
являются клинические признаки, характерные для вывиха зуба. Определить перелом корня и отличить его от вывиха зуба
позволяет простой клинический прием. Если правой рукой про-
изводить незначительные по амплитуде качательные движения коронки зуба в переднезаднем направлении, то II пальцем левой руки, находящимся на вестибулярной поверхности альвеолярного отростка, можно ощутить синхронные движения отломленного корня. Удается довольно точно определить уровень перелома корня.
Этот прием оказывается недостоверным лишь при переломе верхушки корня зуба. В таких случаях прикосновение к зубу и его перкуссия болезненны, он имеет подвижность, но из-за возросшей толщины стенки лунки в области верхушки корня границу между подвижной и неподвижной частью корня определить не удается. Ошибочно может быть диагностирован вывих зуба вместо перелома. Однако такие переломы встречаются крайне редко (всего 2 %). Цвет коронки зуба обычно не изменен, но при переломах, расположенных недалеко от коронки зуба, она вследствие разрыва пульпы и кровоизлияния в полость зуба может окрашиваться в розовый цвет, а позднее, по мере превращения гемоглобина в гемосидерин, приобретать желтоватую окраску.
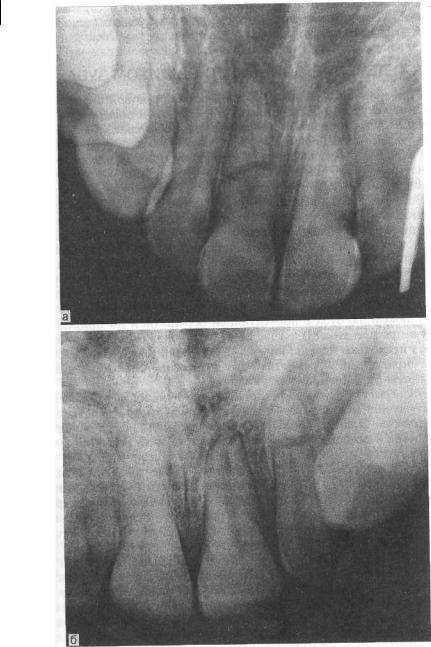
Рентгенологическое исследование позволяет уточнить локализацию линии перелома, ее направление, характер смещения отломков, состояние периодонта и костной ткани альвеолы. На рентгенограмме линия перелома выглядит в виде узкой или широкой (в зависимости от величины смещения отломков) полоски просветления на корне зуба, иногда со ступенькой, свидетельствующей о смещении отломков в сторону (рис.2.3). Если перелом корня зуба сопровождается переломом стенки альвеолы, то на рентгенограмме можно определить линию
Рис 2 3 Рентгенограмма альвеолярного отростка верхней челюсти. Перелом корня зуба: а — центрального резца в середине корня; б — бокового резца в верхней трети корня.
58
разрыва компактной пластинки альвеолярного отростка в пределах лунки зуба и полоску просветления в губчатом веществе костной ткани.
2.4. ЛЕЧЕНИЕ БОЛЬНЫХ С ВЫВИХОМ ЗУБА
При неполном вывихе зуба под проводниковой анестезией следует аккуратно репонировать его. При этом пальцы распола-
гают не только на вывихнутом зубе, но и обязательно на соседних и альвеолярном отростке. Это необходимо для предотвращения случайного вывихивания его в противоположном направлении.
Давление на зуб следует развивать постепенно и умеренно, чтобы дополнительно не повредить сосудисто-нервный пучок в месте входа его в верхушечное отверстие. Правильность проведенной репозиции можно определить по отсутствию контакта с антагонистом только репонируемого зуба. Если он определяется, необходимо вывести травмированный зуб из окклюзии. Репонировать зуб сложнее, если с момента травмы прошло более 2 сут. Возвращению зуба в правильное положение препятствует организующийся сгусток крови в альеволе. В этой ситуации следует сначала аккуратно произвести незначительную люксацию зуба с последующей репозицией по приведенной выше методике. В случае обращения больного за помощью через несколько недель, когда зуб уже укрепился в неправильном положении, переместить его возможно только с использованием ортодонтических аппаратов.
После репозиции проводят иммобилизацию вывихнутого зуба. Для
этого лучше использовать шину-каппу из быстротвердеющей пластмассы. В шину обязательно включают не менее двух здоровых зубов с каждой стороны от вывихнутого зуба. Режущий край вывихнутого зуба освобождают от пластмассы, чтобы он не испытывал дополнительного давления. Кроме того, это позволяет осуществлять контроль жизнеспособности пульпы в динамике методом электроондонтометрии. Шину накладывают на срок не менее 5—6 нед. Применение металлической гладкой шиныскобы менее предпочтительно, так как проволочная лигатура при
еезакручивании выталкивает зуб из лунки.
Перед шинированием и в первые дни после репозиции и
фиксации зуба следует проверить электровозбудимость пульпы. Затем это делают неоднократно в процессе лечения больного. Понижение или даже отсутствие электровозбудимости не только в первые дни, но и недели после травмы еще не свидетельствует о необратимых изменениях в пульпе зуба. Восстановление нормальной жизнедеятельности пульпы возможно в течение нескольких месяцев. По данным В.Гимжаускене (1968), в 59,2 % случаев электровозбудимость восстановилась до нормы,
60
в16,9 % оставалась пониженной и в 23,9 % снизилась еще больше или не определялась. Автором проводились повторные исследования на протяжении от 5 мес до 5 лет после травмы.
При клинических признаках гибели пульпы ее удаляют, а канал зуба пломбируют по общепринятой методике. В противном случае могут развиться острый периодонтит, поднадкостничный гнойник, нередко формируется свищ. Острый процесс
впериодонте, как правило, стихает и переходит в хронический. В случае отлома стенки альвеолы вывихнутого зуба и ее секвестрации в последующем возникает и прогрессирует воспаление в периодонте, что может в конечном счете привести к выпадению зуба. Возможно срастание корня травмированного зуба со стенкой альвеолы. После неполного вывиха не исключена внешняя резорбция корня, которая не прогрессирует. Выраженность ее определяется степенью смещения корня зуба. Чем больше смещение, тем большая поверхность корня под-
вержена резорбции.
В случае полного вывиха его в раннем посттравматическом периоде, т.е. не позже 2 сут после вывиха, единственным способом лечения является реплантация зуба. Проводить ее не следует при разрушении стенок лунки и начавшемся воспалительном процессе, при периодонтите, выраженном разрушении вывихнутого зуба. Чем раньше проводят реплантацию, тем больше надежды на положительный результат. Процесс резорб-
ции корня в этом случае менее выражен. Реплантацию проводят по общепринятой методике. Вывихнутый зуб промывают в изотоническом растворе натрия хлорида с антибиотиками. J.Jacobcen (1981) рекомендует хранить его в молоке, осмотические характеристики которого являются оптимальными для тканей и клеток, имеющихся на поверхности корня зуба. При работе зуб удерживают за коронку, а корневую часть постоянно увлажняют. В эксперименте доказано, что зубы с высушенными корнями приживаются хуже. Если с момента травмы прошло не более 10 ч, можно реплантировать вывихнутый зуб, не удаляя пульпу. В этом случае рекомендуется трепанировать зуб с целью удаления пульпы через 2—3 нед после реплантации, когда появляются признаки его приживления, а восстановления жизнедеятельности пульпы по данным электроодон-тометрии нет. После экстирпации пульпы канал не следует обрабатывать сильнодействующими препаратами и антибиотиками. Временно его можно заполнить гидроксидом кальция, который в некоторой степени предотвращает резорбцию корня. Позднее его заменяют эвгеноловой пастой.
Если зуб находился вне полости рта более 10 ч, пульпу из него удаляют, а канал после соответствующей обработки пломбируют фосфат-цементом со стальным штифтом [Чупрынина
61
