
Швырков_Неогнестрельные переломы челюстей
.pdfмацию глазницы, что может быть связано с разрушением не только нижней, но и боковых ее стенок; птоз верхнего века, паралич взора и косоглазие, обусловленные ущемлением или разрывом соответствующих нервов; нарушение проходимости слезного канала за счет разделения его на фрагменты и последующего сдвига, внедрения в его просвет костного отломка или осколка; ликворею из носа (ринорею), обусловленную переломом основания черепа в передней черепной ямке, разры - вом твердой мозговой оболочки и слизистой оболочки свода носоглотки.
Различные методы рентгенологического исследования, особенно компьютерная томография, позволяют уточнить диагноз и получить много ценной информации о характере костных повреждений и смещении отломков, что значительно облегчает выбор консервативного или оперативного лечения больного.
Л е ч е н и е больных с консолидацией отломков нижней челюсти в порочном положении, как правило, хирургическое. Однако на ранних сроках, когда перелом расположен во фронтальном отделе нижней челюсти и имеется хотя бы незначительная подвижность отломков, иногда удается с помощью назубных бимаксиллярных шин разрушить молодую костную мозоль и репонировать отломки. При недостаточном количестве зубов можно использовать окружающий шов, S-образные и унифицированные крючки. У таких больных при смещении отломков по вертикали на зубы поднятого вверх отломка помещают пелот, немного превосходящий высоту смещения. Отломок, смещенный вниз, при помощи резиновой тяги перемещают вверх с небольшой гиперкоррекцией (на 3—5 мм выше, чем требуется) для более полного разрушения костной мозоли. Через 2—3 дня пелот удаляют и восстанавливают нормальный контакт зубов. Отломки удерживают в этом положении еще 3 нед.
Если после перелома прошло 2—3 мес, производят кровавую репозицию отломков. В этом случае удается сопоставить отломки и получить контакт их концов почти на всем протяжении. Для фиксации отломков предпочтение отдают накостной мини-пластине с шурупами.
При обращении больного через 4—8 мес после травмы с большим трудом удается обнаружить границы концов бывших отломков и разъединить их при помощи долота и бора. Предшествующая нивелировка организмом размеров сломанной и сросшейся челюсти сопровождается укорочением длины отломков. При их сопоставлении всегда необходимо добиваться нормального прикуса и восстановления длины поврежденной половины нижней челюсти. Однако у таких больных после репозиции часто образуется костный дефект по всей высоте отлом-
ков или в нижней половине щели перелома, чаще треугольной формы. Высота контактирующих поверхностей отломков, таким образом, бывает равна всего 1 — 1,5 см и даже меньше. Поэтому отломки скрепляют с помощью мини-пластины и шурупов (не менее трех на каждом из них), иногда используют две пластины и измельченный костный трансплантат, помещаемый в костный дефект.
До истечения одного года с момента перелома возможно применить для репозиции отломков КДА. После его наложения начинают дистракцию, которая может длиться от 2 до 7 дней в зависимости от времени, прошедшего после травмы и площади сросшихся поверхностей (рис. 8.8). Разъединенные отломки репонируют и создают компрессию на 7—10 дней для активизации репаративной регенерации. Затем производят дистракцию (рис. 8.9) с целью восстановления прикуса и величины челюсти (см. раздел 6.3.11).
Через 12 мес и более границы концов отломков обнаружить обычно не удается, видна лишь слегка утолщенная кость с бугристой поверхностью. Приходится делать остеотомию с последующей костной пластикой. Имеется два альтернативных варианта.
Первый вариант. Если остеотомии избежать нельзя, то от остеопластики избавиться можно. Мы неоднократно использовали плоскостную остеотомию тела нижней челюсти, предложенную H.L.Obwegeser (1988) для лечения больных с нижней микрогнатией. Эта операция дает прекрасные результаты и позволяет избежать остеопластики, так как не возникает костного дефекта. Главным условием успешного проведения этой операции является прочное сращение сместившихся отломков, иначе при расщеплении челюсти возможно отламывание концов отщепленных участков кости по месту бывшего перелома. Поэтому проводить такую операцию можно не ранее чем через 1,5 года после сращения отломков.
При неправильном сращении отломков в подбородочном отделе и намерении провести операцию по Обвегезеру следует учитывать потерю костного вещества нижней челюсти в процессе аутонивелировки, о которой говорилось выше. После расщепления нижней челюсти в этом участке и разведении отломков может обнаружиться несовпадение кривизны расщепленных поверхностей. Кроме того, эти поверхности могут быть параллельны, но расположены друг от друга на расстоянии 1 см и более. Напрямую соединить такие отломки в разведенном состоянии и восстановить форму челюсти и прикус невозможно. Приходится делать прокладки — свободные трансплантаты между расщепленными поверхностями и лишь потом скреплять шурупами.
322 |
323 |
|
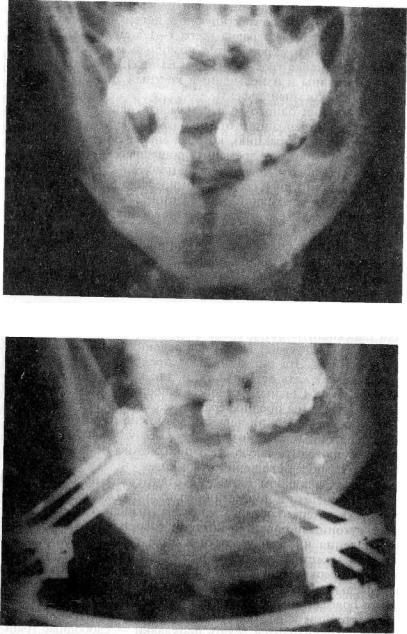
Рис.8.8. Сращение отломков нижней челюсти в подбородочной области в неправильном положении, сужение нижней челюсти и нарушение прикуса.
Рис.8.9. Расширение нижней челюсти, восстановление ее формы и прикуса.
324
Второй вариант требует наложения на нижнюю челюсть КДА и последующей закрытой полной остеотомии пилой Джигли или открытой циркулярной компактостеотомии в области бывшего перелома. После полной остеотомии необходима компрессия отломков в течение 7—10 дней с последующей дистракцией до восстановления величины и формы нижней челюсти. Компактостеотомия в компрессии не нуждается, но для образования первичной костной мозоли в области пропила требуется 7—10 дней. Только после этого может быть начата дистракция до получения желаемого результата.
При сравнительно свежих неправильно сросшихся переломах верхней челюсти (до 2 мес) костную мозоль удается разорвать и отломки сместить либо с помощью бимаксиллярных назубных шин, унифицированных и S-образных крючков, окружающего шва, либо с помощью толстой капроновой лески и груза до 5 кг, прикрепленных к верхнечелюстной назубной шине при горизонтальном положении больного. Груз большего веса приподнимает больного в постели, что нежелательно.
Лечение больных с застарелыми переломами верхней челюсти требует либо кровавой репозиции, либо компактостеотомии в местах сломанных контрфорсов и последующей дистракции с помощью КДА. Эта операция является менее травматичной и опасной для больного. Они могут быть выполнены лишь в специализированных стационарах. Сформировавшиеся ликворные свищи устраняются нейрохирургом. Восстановление проходимости слезных путей (дакриоцисториностомия) может быть осуществлено оториноларингологом или челюстно-лицевым хирургом.
8.5. ТРАВМАТИЧЕСКИЙ ВЕРХНЕЧЕЛЮСТНОЙ СИНУСИТ (ГАЙМОРИТ)
Травматический гайморит — исключительно редкое заболевание, причиной которого являются неудовлетворительная диагностика и ошибки при проведении оперативного лечения больного. Возникающий гемосинус обычно разрешается в течение недели: сыворотка и сгустки крови самопроизвольно эвакуируются из верхнечелюстной пазухи при горизонтальном положении больного или при сморкании. Удалению сгустков способствует мерцательный эпителий, покрывающий пазуху, и секрет, выделяющийся слизистой оболочкой стенок пазухи. Можно лишь предположить, что в верхнечелюстном синусе в этот период может развиваться реактивное острое серозное воспаление, но клинического и патологоанатомического
325
подтверждения этого в литературе нами не обнаружено. Острый гнойный, а тем более хронический верхнечелюстной синусит у таких больных развивается лишь в тех случаях, когда в пазуху смещаются и остаются там костные отломки и осколки. Однако это происходит нечасто.
П а т ог ен ез и п а т ол ог и ч ес ка я а н а т ом и я . П р и н е - огнестрельных переломах верхней челюсти, сопровождающихся ее раздроблением, вколачиванием костных участков в пазуху, внедрением инородных тел и тем более разрывом мягких тканей возможно развитие острого гнойного воспаления. Наиболее типичными ошибками при первичной хирургической обработке таких ран являются оставление в ране и в пазухе инородных тел, в том числе и осколков зубов, несвязанных с мягкими тканями костных осколков, скальпированных и свисающих слизисто-надкостничных лоскутов, игнорирование необходимости создания соустья с нижним носовым ходом, неполная репозиция сместившихся в синус костных отломков, разделяющих пазуху на отдельные полости и др.
Небольших размеров инородные тела могут выделяться из пазухи через естественное отверстие, большие обволакиваются грануляционной тканью и поддерживают хроническое воспаление, которое сопровождается образованием полипов слизистой оболочки. Отдельные инородные тела постепенно инкапсулируются, а мерцательный эпителий заменяется многослойным плоским. Свисавшие слизисто-надкостничные лоскуты могут срастаться и образовывать самостоятельные полости. Вколоченные в пазуху костные фрагменты срастаются, покрываются слизистой оболочкой и тоже создают такие же изолированные полости. Содержимое этих, не сообщающихся с внешней средой, полостей со временем нагнаивается; воспалительный процесс распространяется на мягкие ткани подглазничной или скуловой областей, где формируется абсцесс. Он может быть вскрыт хирургом или самостоятельно прорваться наружу. После опорожнения гнойника либо формируется свищевой ход, либо рана заживает. Однако по прошествии некоторого времени в этом месте опять возникает абсцесс, но обычно меньшего размера. Такие рецидивы могут возникать многократно, что зависит от отношения к ним больного, а иногда и врача. Так как в области травмы могут находиться корни сломанных зубов и пораженные кариесом зубы, то чаще всего их считают причиной рецидивов воспаления. Обычно о существовании хронического травматического гайморита начинают думать лишь тогда, когда уже не осталось зубов.
Клиническая картина. Больные могут жаловаться на быструю утомляемость, затрудненное носовое дыхание на стороне наи-
большей травмы, гнойно-серозное или гнойное отделяемое из этой же половины носа, головную боль и чувство тяжести в области верхней челюсти, усиливающееся при наклоне головы вперед, на наличие свища во рту или на коже со скудным отделяемым, периодическое появление припухлости тканей или абсцессов в подглазничной или скуловой области.
При осмотре могут быть обнаружены уплощение лица больного или даже западение какого-то участка, послеоперационные рубцы и свищ со скудным гнойным, гнойно-серозным или слизисто-гнойным отделяемым. Однако все эти симптомы одновременно присутствуют не всегда. Пальпаторно можно обнаружить деформацию лицевого скелета средней зоны лица. У одних больных зонд проникает в свищ всего на 0,5 см, у других он может погружаться на несколько сантиметров и упираться в мягкотканное образование.
Обычно рот открывается в полном объеме. Однако при значительном западении в области скуловой кости и скуловой дуги (вследствие смещения к средней линии отломков) создается препятствие для перемещения вперед венечного отростка и, следовательно, для широкого открывания рта. Возможны деформация альвеолярного отростка, наличие рубцов и свищей. При обследовании свища зонд обычно сразу же проникает в неглубокую полость.
Риноскопия позволяет выявить венозную гиперемию слизистой оболочки носовых ходов, нижней и средней носовых раковин. На нижней носовой раковине может быть обнаружено гнойное отделяемое. При пункции верхнечелюстной пазухи уже на небольшой глубине игла может упираться в плотную ткань, количество жидкости, вводимой в пазуху, очень невелико. Все это свидетельствует о значительном уменьшении объема верхнечелюстного синуса.
На рентгенограммах определяется неравномерное снижение прозрачности верхнечелюстной пазухи, на фоне которой видны единичные контрастные тени различной величины и формы. Конфигурация травмированной пазухи может быть изменена за счет вдавления некоторых стенок (передней, подвисочной, глазничной, носовой поверхностей верхней челюсти) в ее просвет. Отдельные участки костных стенок на значительном протяжении могут отсутствовать. Скуловая кость может быть смещена в сторону просвета синуса, вниз, наружу.
Л е ч е н и е больных хроническим травматическим гайморитом только оперативное. После иссечения рубцов на коже лица или в преддверии рта обнажают переднюю и подвисочную поверхность верхней челюсти и вскрывают верхнечелюстную пазуху. Обычно она оказывается значительно уменьшенной за счет образования перегородок и сместившихся костных фрагментов.
326 |
327 |
|
Мягкотканные перегородки иссекают, костные перегородки скусывают кусачками, срубают долотом или отломки репонируют и закрепляют. Изолированные полости, таким образом, объединяют в одну, удаляют измененную слизистую оболочку и создают соустье с нижним носовым ходом. Пазуху рыхло тампонируют длинным (0,7—1,0 м) марлевым йодоформным тампоном, смоченном в вазелиновом масле, конец его через нижний носовой ход выводят наружу и, скрутив клубочком, размещают в ноздре. Рану зашивают.
Следует подробнее остановиться на репозиции и фиксации сломанной и смещенной вниз нижней стенке глазницы (глазничная поверхность верхней челюсти и скуловой кости). До истечения двухмесячного срока с момента перелома сместившуюся скуловую кость удается репонировать однозубым крючком. Позже обычно приходится надпиливать место сращения сместившейся скуловой кости и надламывать с помощью крючка. Для закрепления ее предпочтение следует отдать спицам Киршнера и мини-пластинам с шурупами.
С целью закрепления репонированной нижней стенки глазницы могут быть использованы:
•подпорка — колонна из формалинизированной кости, верхний конец которой упирается в дно глазницы, а ниж ний — в дно верхнечелюстной пазухи [Швырков М.Б., Стародубцев B.C., 1986]; а.наших наблюдениях мы с удив лением отметили, что уже через.6 мес после операции
на рентгенограмме было видно начало замещения транс плантата новообразованной костью; :
•плоская спираль, помещаемая под дном глазницы и ук репляемая одним концом в- области малого крыла основ-
;
ной кости, а двумя другими — в области подглазничного края [Бельченко В.А., 1996]. Как справедливо отмечает автор, этот способ неприменим при разрушении подглаз ничного края, бугра верхней челюсти и малого крыла основной кости;
•спица Киршнера, проведенная через скуловую кость на поврежденной стороне под дном глазницы в другой верхнечелюстной синус [Швырков М.Б., 1983]; при необходимости фиксации дна обеих орбит спицу проводят через обе скуловые кости; преимущество спицы перед спиралью состоит в том, что ее можно применять при разрушении названных выше анатомических образований и после сращения костей (3—4 мес) спица может быть удалена без дополнительного серьезного оперативного вмешательства.
**
Челюстно-лицевая травматология располагает большим арсеналом средств и способов лечения больных с повреждениями лицевого скелета. Безошибочная топическая диагностика переломов, рациональное и своевременное использование методов иммобилизации и адекватное медикаментозное лечение с учетом генетической предрасположенности больного дают хороший результат. При нарушении этих условий возникают различные осложнения, которые тяжелым грузом ложатся на плечи врача и являются мучительным, часто многомесячным испытанием для больного. Лечение больного с осложнениями переломов костей лица — это фактически попытка устранить ошибки, допущенные при оказании специализированной помощи больному со свежей травмой. Поэтому повторение ошибок на заключительном этапе лечения совершенно недопустимо.
328

СПИСОК ЛИТЕРАТУРЫ
Александров Н.М. Травмы челюстно-лицевой области. — М., 1986. Афанасьев В.В., Заусаев В.И. Термовизиография при новокаиновой
блокаде по поводу хронического паротита//Стоматология. — 1977. — №
2. - С. 44-46.
Бармуцкая А.З. Компрессионный и компрессионно-дистракционный метод остеосинтеза в лечении осложненных переломов нижней челюсти: Автореф. дис. ... канд. мед. наук. — Минск, 1987. — 22 с.
Бельченко В.А. Реконструкция верхней и средней зон лица у больных с посттравматическими дефектами и деформациями лицевого скелета с использованием аутотрансплантатов мембранозного происхождения и металлоконструкций из титана: Дис. ... докт. мед. наук. — М., 1996. - 46 с.
Вернадский Ю.И. Аппарат для внеротового эластического вытяжения отломков нижней челюсти и последующей их фиксации/Стоматология. — 1957. — № 8. — С. 40—41.
Болдырев И. П., Швырков М.Б., Осшгова Л.М., Лопатто Ю.С. Исполь-
зование накостных пластин из углепластика при лечении больных с переломом нижней челюсти//Наследие А.И.Евдокимова. Сборник трудов. - 1993. - С. 106-108.
Галмош Ю. Травматология челюстно-лицевого скелета. — Братислава,
1975.
Гельман Ю.Е. Особенности клиники, диагностики и хирургической тактики при повреждениях лицевого скелета, сочетанных с черепномозговой травмой: Автореф. дис. ... канд. мед. наук. — М., 1977. — 24 с.
Дацко А.А. Внеочаговый остеосинтез при лечении осложненных переломов нижней челюсти: Автореф. дис. ... канд. мед. наук. — Свердловск, 1988. — 24 с.
Дмитриева В. С. Переломы челюстей мирного времени и их лечение. — М,
1966.
Донской В. В. Внутриротовой остеосинтез спицей Киршнера при переломах нижней челюсти//Науч. Тр. Иркутского гос. мед. ин-та. —
1976. -Т. 129. -С. 112-114.
Ермолаев И.И., Кулагов СИ. Внеочаговый компрессионно-дистракци- онный аппарат ЕК//Остеосинтез нижней челюсти: Сб. трудов/Под ред. С.И.Кагановича. — Ставрополь, 1979. — С. 54—57.
Ефанов О.И., Перегудова Г.Н., Панина А.П. Физиотерапия и реабилитация при травмах челюстно-лицевой области//Вопросы травматологии и восстановительной.
хирургии челюстно-лицевой области: Лечение Реабилитация. Профилактика осложнений. — М., 1990. — С. 55-57.
Збарж Я.М. Новая модель накостного челюстного зажима для закреп ления отломков нижней челюсти при ее переломах и костно- пла-стических операциях/Др. ВМАим. С.М.Кирова. — Л., 1957. — Т.
66.— С. 73-85.
Збарж Я.М. Переломы верхней челюсти и их лечение. — Л., 1965. Кабаков БД., Руденко А. Т. Питание больных с травмой лица и челю-
стей и уход за ними. — М.: Медицина, 1977. — 136 с. Кабаков БД., Малышев В.А. Переломы челюстей. — М., 1981.
Карахан В.Б. Повреждение черепных нервов//Нейротравматология: Справочник/Под ред. А.Н.Коновалова и др. — М., 1994. — С. 146—
147.
Кишковский А.Н., Тютин Л.А., Есиновская Г.Я. Атлас укладок при рент-
геновских исследованиях. — М.: Медицина, 1987. — 520 с.
Козлов В.А. и др. Оценка эффективности применения тималина при лечении больных с травматическим остеомиелитом нижней челюсти//Вестник хир. - 1981. - № 12. - С. 3-6.
Колмакова А.А. Наружный внеочаговый компрессионный остеосинтез при переломах нижней челюсти (экспериментально-клиническое исследование): Автореф. дис. ... докт. мед. наук. — Ростов-на-Дону,
1970. - 44 с.
Константинов A.M., Седых В.А. Клинико-морфологическое обоснование ортопедического лечения внутриальвеолярных переломов зубов у детей и подростков//Стоматология. — 1981. — № 1. — С. 76—
79.
Кравчук А.Д. Субарахноидальная гематома//Нейротравматология: Справочник/Под ред. А.Н.Коновалова и др. — М., 1994. — С. 170—172.
Лебедев В.В., Охотский В.П., Каншин Н.Н. Неотложная помощь при сочетанных травматических повреждениях. — М., 1980.
Лихтерман Л.Б., Фраерман А.П. Сочетанная черепно-мозговая травма// Нейротравматология: Справочник/Под ред; А.Н.Коновалова и др. — М., 1994. - С. 167-168.
Лихтерман Л. Б. Перелом основания черепа. — Там же. — С. 140—141. Лихтерман Л.Б. Сотрясение головного мозга. — Там же. — С. 166—167. Лихтерман Л.Б., Хитрин Л.Х. Эпидуральная гематома. — Там же. —
С. 223-226.
Лихтерман Л.Б., Хитрин Л.Х. Субдуральная гематома. — Там же. —
С. 172-176. Лошаков В.А., Охлопков В.А. Ликворея посттравматическая. — Там же. —
С. 101-104.-
330 Магарилл Е.Ш. Химический остеосинтез нижней челюсти быстротвер-деющей пластмассой стиракрил//Стоматология. —
1965. — № 6. — С. 52-54.
Макиенко М.А. Остеосинтез переломов челюстей металлическими спицами при помощи аппарата АОЧ-3: Автореф. дис. ... докт. мед. наук. — Куйбышев—Москва, 1967. — 26 с.
Мальчикова Л.П. Склеивание остеопластом переломов нижней челюсти//Вестн. хир. - 1961. - № 4. - С. 58-60.
Мингазов Г. Г. Реабилитация больных с переломами костей лицевого скелета из сельских районов: Автореф. дис. ... канд. мед. наук. — Казань, 1978. - 22 с.
Муратов С.Я.//Вопросы теоретической и практической медицины. — Нальчик, 1968. — С. 120—122.
Назаров М.С. Оперативная фиксация отломков нижней челюсти/Стоматология. — 1966. — № 5. — С. 36—38.
Осипян Э.М. Компрессионный и дистракционный метод лечения больных с переломами нижней челюсти (клинико-экспериментальное исследование): Автореф. дйс. ... канд. мед. наук. — Ставрополь —
1982. - 24 с.
Панчоха В. П. Лечение переломов нижней челюсти иммобилизацией внеротовым аппаратом конструкции автора: Автореф. дис. ... канд. мед. наук. — Одесса, 1961.
Поленичкин В. К. Остеосинтез проволочными устройствами с заранее заданными свойствами при лечении больных с переломами лицевого скелета: Автореф. дис. ... докт. мед. наук. — Новокузнецк, 1987. — 44 с.
Прохончуков А.А., Логинова Н.К., Жижина НА. Функциональная диаг-
ностика в стоматологической практике. — М.: Медицина, 1980 — 272 с.
Решетников Е.А. Значение реактивности организма в заживлении ран// Диагностика и лечение ранений. — М.: Медицина. — 1984. — С. 117— 130.
Рудько В.Ф. Костная пластика нижней челюсти: Автореф. дис. ... канд. мед. наук. — М., 1950. — 22 с.
Русалов В.М. Биологические основы индивидуально-психических различий. - М., 1979.
Сергеев Ю.Н.//Вопросы травматологии и восстановительной хирургии челюстно-лицевой области: Лечение. Реабилитация. Профилактика осложнений. — М., 1990. — С. 16—18.
Серова Н.К. Глазодвигательные нарушения//Нейротравматология: Справочник/Под ред. А.Н.Коновалова и др. — М., 1994. — С. 53.
Скагер А.А, Хирургическая ангиостоматология: Кровообращение и регенерация. — Рига: Зинатне, 1985. — 140 с.
Соколов В.М. Атлас укладок при выполнении рентгеновских снимков.
— Л.: Медицина, 1971. — 504 с.
Соловьев М.М., Магарилл Е.Ш. Компрессионный остеосинтез с помощью модернизированного аппарата Рудько//Стоматология. — 1 966 . - № 4 . - С . 10 0 - 101 .
Соловьев М.М., Анисимов АИ., Сысоева Е.Н. Стимуляция заживления переломов нижней челюсти постоянным электр ическим током// Стоматология, 1978. - № 3. - С. 31-34.
Соловьев М.М., Алехова Т.М., Сысоева Е.Н. и др. Клинический опыт применения тималина для профилактики и лечения инфекцион-но- воспалительных заболеваний челюстно-лицевой области//Вестн. хир.
- 1 9 8 1 . — № 12. -С. 6-11.
Спиричев В.Б., Исаев В.А. Витамин D и коллаген костной ткани//Вопр. мед. химии. — 1984. — Т. 30, № 2. — С. 5—17.
Сумароков Д.Д. Экспериментальное исследование роли регуляторных факторов в процессе репаративной регенерации костной ткани на модели перелома нижней челюсти: Автореф. дис. ... докт. биол. наук. — М., 1988. -44 с.
Сумароков Д.Д., Гуткин Д.В. Роль полипептидных факторов короткодистантного действия в регуляции остеогенеза в норме и патологии//Патол. физиол. и экспер. тер. — 1987. — № 2. — С. 78—79.
Сумароков Д.Д., Гуткин Д.В., Швырков М.Б. Роль деструктивной фазы регенерации в репаративном процессе//Патол. физиол. и экспер. тер . - 1991. - № 2. - С. 40 - 42.
Сумароков Д.Д., Швырков М.Б., Шамсудинов А.Х. и др. Изменение остеоиндуктивной активности костного матрикса в онтогенезе// Онтогенез. - 1988. - Т. 19, № 5. - С. 468-473.
Сумароков Д.Д., Швырков М.Б., Гуткин Д.В. Зависимость остеоиндук-
тивной активности костного матрикса от массы и площади транс - плантата//Стоматология. — 1991. — № 2. — С. 9—11.
Сумароков Д.Д, Швырков М.Б., Гуткин Д.В., Шамсудинов А.Х. Возрастные аспекты остеогенеза и возможные причины патологической
оссификации//ХУ1 симпозиум BOA (Сочи, 1987): Тез. докл. — М.,
1987. - С. 5.
Тихонов Э.С. Лечение переломов нижней челюсти//Вестн. хир. —
1 9 6 2 . - № 6 . - С . 4 9 - 5 1 .
Фриденштейн А.Я., Лалыкина К.С. Индукция костной ткани и остеогенные клетки-предшественники. — М., 1973. — 224 с.
Циценовецкий М.А. Склеивание отломков кости остеопластом при переломах нижней челюсти//Вестн. хир. — 1960. — № 6. — С. 60—62.
Чернятина Т.В., Величко А.Л., Свистунов О.А. Оперативные методы ле-
чения переломов верхней челюсти//Всесоюзный съезд стоматологов, 7-й. Ташкент, 11-15 мая 1981 г. - М., 1981. - С. 209-211.
Чистякова В.Ф. Травмы лица и головного мозга. — Киев, 1977. Чудаков О.П., Бармуцкая А.З. Компрессионно-дистракционный метод
остеосинтеза в лечении осложненных переломов нижней челюсти// Стоматологическая помощь сельскому населению. — Рига, 1984. — С. 204-205.
Чупрынина Н.М., Воложин А.И., Гинали Н.В. Травма зубов. — М., 1993.
Швырков М.Б. К топической диагностике переломов верхней челюсти//Стоматология. — 1974. — № 5. — С. 40—43.
Швырков М.Б. Особенности оперативного лечения сочетанных переломов верхней челюсти и лобной кости//Стоматология. — 1976. — № 6. - С. 32-34.
Швырков М.Б. О связи психического статуса больного с исходом перелома нижней челюсти//УП Всесоюзный съезд стоматологов, 7-й. Ташкент, 11-15 мая 1981 г. - М., 1981. - С. 245.
Швырков М.Б. Новый метод устранения огнестрельных дефектов нижней челюсти//Актуальные вопросы медицины и здравоохранения ДРА: Матер. II науч.-прак. конф. совет, врачей, работавших в ДРА (14 декабря 1984 г.). - Кабул, 1984. - С. 153-155.
Швырков М.Б. Характеристика фосфорно-кальциевого обмена при замедленной консолидации отломков нижней челюсти//Стомато - логия. - 1984. - № 1. - С. 1013.
Швырков М.Б. Новые способы замещения дефектов нижней челюсти и прилежащих тканей. Актуальные проблемы военной стоматоло- гии//Воен.-мед. журн. - 1987. - № 3. - С. 69-70.
Швырков М.Б. Остеопластика местными тканями и несвободная остеопластика огнестрельных дефектов нижней челюсти и методы профилактики огнестрельного остеомиелита (экспериментальноклиническое исследование): Автореф. дис. ... докт. мед. наук. — М.,
1988. - 4 4 с .
Швырков М.Б. Результаты стадийной регуляции репаративной регенерации нижней челюсти/Лдаптационно-компенсаторные и восстановительные процессы в тканях опорно-двигательного аппарата: Тез. док. VIII школы по биологии опорнодвигательного аппарата — Киев, 1990. -С. 150-151.
Швырков М.Б. (Shvyrkov M.B.) Graft weight and form influence on demineralized matrix osteoinductive potency: Jubilee Congress of the European Association for CranioMaxillofacial Surgery, September 3—7, 1996. Zurich, Switzerland: Abstracts//!. Craniomax Fac. Surg. — 1996. — Vol. 24, suppl. 1. - P. 107.
Швырков М.Б., Шамсудинов А.Х. Использование компрессионно- дист-ракционных аппаратов конструкции авторов для лечения
огнестрельных переломов нижней челюсти//Актуальные вопросы медицины и здравоохранения ДРА: Матер. II науч.- прак. конф. совет, врачей, работавших в ДРА (14 декабря 1984 г.). — Кабул, 1984. — С. 155-158.
Швырков М.Б., Амосов И. С, Сазонова Н.А. Динамика изменений мик-
роциркуляторного русла при-осложненном и неосложненном течении перелома нижней челюсти//Основные стоматологические заболевания: Сборник науч. трудов. — М, 1981. — С. 17—23.
Швырков М.Б., Шамсудинов А.Х., Сумароков Д.Д. Состояние фосфор-
но-кальциевого обмена при травматическом остеомиелите нижней
челюсти//Стоматология. — 1981. — № 2. — С. 23—25.
Швырков М.Б., Осипова Л.М., Лопат/по Ю.С.//Наследие А.Н.Евдоки-
мова: Сборник трудов. — 1993. — С. 106—108.
Швырков М.Б., Стародубцев B.C., Караян А.С, Афанасьев В.В. Исполь-
зование специальных крючков для межчелюстного вытяжения и скрепления отломков нижней челюсти//Стоматология. — 1971. — № 2. - С. 20-22.
Швырков М.Б., Стародубцев B.C., Афанасьев В.В., Белостоцкая И.М.
Способ межчелюстного вытяжения и скрепления отломков челюстей с помощью унифицированных крючков//Стоматология. —
1975. -№4. - С. 112 -114.
Швырков М.Б., Сумароков Д.Д., Шамсудинов А.Х., Петрович Ю.А. Фос-
форно-кальциевый обмен в костях скелета при неосложненном переломе нижней челюсти//Стоматология. — 1982. — № 1. — С.
10— 13.
Швырков М.Б., Русалов В.М., Вавилина Л.М., Хворостухина Н.Г. Взаи-
мосвязь исхода перелома нижней челюсти с психическим статусом
больного//Стоматология. — 1985. — № 2. — С. 48—50.
Швырков М.Б., Сумароков Д.Д., Шамсудинов А.Х. и др. Включение }>S в
кость нижней челюсти при различном течении процесса зажинления ее перелома у крыс//Стоматология. — 1983. — № 6. — С. 49—
51.
Швырков М.Б., Сумароков Д.Д., Сазонова Н.А. и др. Микроангиогра-
фические исследования репаративной регенерации нижней челюсти при нормальной консолидации и травматическом остеомиелите//Стоматология. — 1986. — № 4. — С. 13—16.
Шехтер И.А., Воробьев Ю.И., Котельников М.В. Атлас рентгенограмм зубов и челюстей в норме и патологии. — М.: Медицина, 1968. — 256
с. Adams W.M. Internal wiring fixation of facial fractures//Surgery — 1942 — Vol. 12, N4. - P. 523-540. Becker R. Stable compression plate fixation
of mandibular fracture//Brit J
Oral Surg. - 1974. - Vol. 12, N 1. - C. 13-23.
Champy M. Is it necessary to remove the osteosynthesis plates in maxillofacial surgery?//2nd Mediterranean Congress of Oral and Maxillofacial Surgery, Corfu, Greece, 5—9 June 1993 — Abstracts — P. 12.
Dingman R. 0. Use of rubber bands in the treatment of fractures of the bones of the face and jaws//J. Am. Dent. Ass. — 1939 — Vol 26 — P. 173-183. Erich J.B. Treatment of fractures of the upper jaw//J. Am. Dent Ass —
1942. - Vol. 29, N 5. - P. 783-793. Eysenck H./".//Эмоции и поведение: системный подход. — М., 1984 —
С. 330-331. Federspiel M.N. Maxillofacial injuries//Wisconsin M. J. — 1934.
— Vol. 33 — P. 561-568.
Hartel J. Zur percutanen Druckosteosynthese bei der Behandlung von Unterkieferbruchen//Stomat. DDR/ - 1974. - Bd 24, № 5. - С 352-356. Ivy R.H. Practical method of fixation in fractures of the mandible//Surg.,
Gyn. and Obstet. - 1922. - Vol. 34. - P. 670. KufnerJ. A method craniofacial suspension//J. Oral Surg. — 1970. — Vol. 28. —
P. 260-262. Марри P., Грениер Д., Мейес П., Родуэлл В. Биохимия человека. — М.:
Мир, 1993. -Т. 2. -С. 5-35.
Obwegeser H.L. Variation of a standard approach for correction of the birdface deformity//J. Craniomaxillofac. Surg. — 1988. — Vol. 16, N 6. — P. 247-265. Pybus P.K. A new method for a Le For typ I II fracture of the maxilla//S.
Afr. Med. J. - 1971. - Vol. 45, N 36. - P. 996.
Vigneul J. C, Billet R. Suspension cranienne dans traumatismes craniofaciaux graves: Indications et techniques//Rev. Stomat. (Paris). — 1971.
— T. 71, N 2. - P. 138-146.
