
- •Введение
- •I.2. Выбор кардиостимулятора
- •I.3. Моноэлектродные системы VDD
- •I.5. Электроды для стимулирующих систем
- •I.6. Наблюдение пациентов с кардиостимуляторами
- •I.7. Кардиостимуляция при приобретенной атриовентрикулярной блокаде у взрослых
- •I.9. Кардиостимуляция при инфаркте миокарда
- •I.11. Предотвращение и прекращение тахиаритмий методом электрокардиостимуляции
- •I.12. Кардиостимуляция при рефлекторных синкопальных состояниях (также см. главу 2)
- •I.13. Кардиостимуляция у детей, подростков и пациентов с врожденными пороками сердца
- •I.14. Кардиостимуляция при специфических состояниях
- •Список литературы
- •II.2. Эпидемиология и факторы риска ВСС
- •II.3. Концепция профилактики внезапной сердечной смерти.
- •II.4. Эффективность ИКД-терапии по результатам клинических исследований
- •II.5. Последние достижения в ИКД-терапии
- •II.6. Использование антитахикардийной стимуляции (АТС) в ИКД
- •II.7. Применение ИКД у детей: особенности и показания.
- •Список литературы
- •III.1. Введение
- •III.2. Понятие о сердечной диссинхронии. Механизмы сердечной ресинхронизации
- •III.3. Технические аспекты сердечной ресинхронизации
- •III.4. Обоснование применения СРТ при ХСН с точки зрения доказательной медицины
- •III.5. Об эффективности сердечной ресинхронизации у больных с фибрилляцией предсердий
- •III.6. Сердечная диссинхрония и СРТ у больных с имплантированными кардиостимуляторами
- •III.7. О комбинации сердечной ресинхронизации и имплантируемых кардиовертеров-дефибрилляторов
- •III.8. Показания для СРТ
- •III.9. Применение эхокардиографии при СРТ
- •III.10. Некоторые дискуссионные и малоизученные вопросы, связанные с СРТ
- •III.11. Экономические аспекты сердечной ресинхронизации и кардиоверсии-дефибрилляции
- •Список литературы
- •IV.1. Описание устройств.
- •IV.2. Применение имплантируемых кардиомониторов у пациентов с обмороками неясного генеза.
- •IV.3. Имплантируемые кардиомониторы у пациентов с недиагностированными симптомными тахикардиями.
- •IV.4. Применение имплантируемых кардиомониторов у пациентов с фибрилляцией предсердий.
- •IV.5. Перспективы
- •Список литературы
- •Введение
- •I.2. Классификация и патофизиология
- •I.3. Эпидемиология
- •I.4. Прогноз
- •I.5. Влияние на качество жизни
- •I.6. Экономические аспекты
- •II.1. Первичное обследование
- •II.2. Методы диагностики
- •III.1. Лечение рефлекторного обморока и ортостатической гипотонии
- •III.2. Аритмогенные обмороки
- •III.3. Обмороки при органических заболеваниях сердца и сердечно-сосудистых заболеваниях
- •III.4. Обмороки неясного генеза у пациентов с высоким риском внезапной сердечной смерти
- •IV.1. Обмороки у пожилых людей
- •IV.2. Обмороки у детей
- •IV.3. Вождение автомобиля и обмороки
- •V.3. Отделения для пациентов с обмороками (преходящей потерей сознания)
- •Список литературы
- •(комментарии к обновленной версии рекомендаций ESC по диагностике и лечению обмороков)
- •Список литературы
- •V.1. Дифференциальная диагностика тахикардий с узкими комплексами QRS
- •V.2. Неотложная терапия тахикардии с узкими комплексами QRS
- •V.3. Специфические тахикардии с узкими комплексами QRS
- •VIII.1. Фармакологическое лечение больных с синдромом WPW
- •VIII.2. Катетерная абляция больных с синдромом WPW.
- •XIII.1. Желудочковые аритмии
- •XIII.2. Наджелудочковые аритмии.
- •XV.1. Радиочастотная катетерная абляция или модификация атриовентрикулярного соединения для контроля частоты сокращений желудочков при предсердных тахиаритмиях.
- •XV.2. Радиочастотная катетерная абляция при aтриовентрикулярной узловой реципрокной (re-entry) тахикардии (АВУРТ)
- •XV.3. Радиочастотная катетерная абляция при предсердной тахикардии, трепетании и фибрилляции предсердий.
- •XV.4. Радиочастотная катетерная абляция дополнительных путей.
- •XV.5. Радиочастотная катетерная абляция при желудочковой тахикардии.
- •XV.6. Радиочастотная катетерная абляция тахиаритмий у детей в возрасте до 5 лет.
- •XVI.3. Тахикардии у детей.
- •XVI.4. Полная атриовентрикулярная блокада.
- •Список литературы
- •II.1. Эпидемиология
- •II.2. Механизмы фибрилляции предсердий
- •III.2. Выявление фибрилляции предсердий
- •III.3. Естественное течение фибрилляции предсердий
- •III.4. ЭКГ методы диагностики и мониторирования фибрилляции предсердий
- •III.5. Типы фибрилляции предсердий и другие определения
- •III.6. Первоначальное ведение больных
- •III.7. Наблюдение
- •IV.1. Антитромботическая терапия
- •IV.2. Контроль частоты сердечных сокращений и ритма сердца.
- •IV.3. Длительная терапия
- •IV.4. Дополнительная терапия
- •V.1. Сердечная недостаточность
- •V.2. Спортсмены
- •V.3. Пороки клапанов сердца
- •V.4. Острый коронарный синдром
- •V.5. Сахарный диабет
- •V.6. Пожилые
- •V.7. Беременность
- •V.8. Послеоперационная фибрилляция предсердий
- •V.9. Гипертиреоз
- •V.10. Синдром Вольфа-Паркинсона-Уайта
- •V.11. Гипертрофическая кардиомиопатия
- •V.12. Заболевание легких
- •Список литературы

ГЛАВА 4 РАЗДЕЛ III
Убольных с инсультом или ТИА следует немедленно подтвердить диагноз, обычно с использованием компьютерной томографии, и обеспечить адекватную реваскуляризацию.
Увсех больных с ФП необходимо оценить риск инсульта. Большинству пациентов с острым эпизодом ФП будут нуждаться в антикоагулянтах за исключением случаев, когда риск тромбоэмболических осложнений низкий (отсутствуют факторы риска инсульта) и нет показаний к кардиоверсии (например, если ФП прекращается в течение 24-48 ч).
На следующем этапе необходимо установить причины ФП. Эхокардиография позволяет выявить поражение желудочков, клапанов
ипредсердий, а также редкие врожденные пороки сердца. Целесообразно определение функции щитовидной железы (обычно измеряют сывороточный уровень тиреотропного гормона), выполнение развернутого общего анализа крови, определение уровня креатинина в сыворотке крови и белка в моче, АД, а также признаков сахарного диабета (обычно определяют глюкозу крови натощак). В отдельных случаях может быть оценена функция печени. Проба с нагрузкой обоснована у пациентов с признаками или факторами риска ишемической болезни сердца. При сохранении дисфункции ЛЖ и/или наличии признаков ишемии миокарда больные являются кандидатами для выполнения коронарной ангиографии (табл. 8).
III.7. Наблюдение
Специалист должен не только провести начальное обследование пациента с ФП и назначить адекватное лечение, но и предложить структурированный план наблюдения. В процессе наблюдения следует учитывать следующие обстоятельства:
•Изменился ли профиль факторов риска (например, диагностированы сахарный диабет или артериальная гипертония), в особенности с точки зрения целесообразности антикоагуляции?
•Показаны ли в настоящее время антикоагулянты (появились ли новые факторы риска) или наоборот, необходимость в антикоагулянтной терапии отпала (например, после кардиоверсии у больных с низким риском тромбоэмболических осложнений)?
•Уменьшились ли симптомы на фоне терапии; если нет, следует ли использовать другие средства лечения?
•Есть ли признаки проаритмии или повышенный риск аритмоген-
392

ДИАГНОСТИКА И ЛЕЧЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ. РЕКОМЕНДАЦИИ РКО, ВНОА И АССХ
Таблица 8.
Рекомендации по диагностике и начальному лечению фибрилляции предсердий
Рекомендации |
Класс |
Уровень |
Источник |
|
|
|
|
Наличие ФП необходимо подтвердить с помощью ЭКГ |
I |
B |
12,47 |
|
|
|
|
У больных с подозрением на ФП необходимо попытаться |
I |
B |
12,46 |
зарегистрировать ЭКГ при появлении соответствующих |
|
|
|
симптомов |
|
|
|
Для количественной оценки симптомов, связанных с ФП, |
I |
B |
12,57 |
рекомендуется использовать индекс EHRA |
|
|
|
|
|
|
|
Всем больным с ФП следует проводить тщательное физи- |
I |
C |
|
кальное обследование. Рекомендуется собрать анамнез |
|
|
|
заболевания сердца и аритмии |
|
|
|
У больных с тяжелыми симптомами, документированным |
I |
B |
12,33,59 |
или предполагаемым заболеванием сердца или сердечно- |
|
|
|
сосудистыми фактора ми риска рекомендуется провести |
|
|
|
эхокардиографию |
|
|
|
У больных, получающих антиаритмические средства, реко- |
I |
C |
|
мендуется регулярно регистрировать ЭКГ в 12 отведениях |
|
|
|
|
|
|
|
У больных с клиническим подозрением на ФП для под- |
IIa |
B |
12,49 |
тверждения диагноза должна быть рассмотрена целесоо- |
|
|
|
бразность дополнительного мониторирования ЭКГ |
|
|
|
Для диагностики бессимптомной (“немой”) ФП у больных с воз- |
IIa |
B |
12,50 |
можными осложнениями аритмии должна быть рассмотрена |
|
|
|
целесообразность дополнительного мониторирования ЭКГ |
|
|
|
|
|
|
|
При применении средств, урежающих ритм, у больных с ФП |
IIa |
C |
|
должна быть рассмотрена целесообразность холтеровского |
|
|
|
мониторирования ЭКГ для оценки эффективности контроля |
|
|
|
ритма и выявления брадикардии |
|
|
|
|
|
|
|
При применении средств, урежающих ритм, у молодых и |
IIa |
C |
|
активных пациентов с ФП должна быть рассмотрена целесо- |
|
|
|
образность выполнения пробы с физической нагрузкой для |
|
|
|
оценки эффективности контроля ЧСС |
|
|
|
У больных с установленным или предполагаемым диа- |
IIa |
C |
|
гнозом ФП должна быть рассмотрена целесообразность |
|
|
|
проведения эхокардиографии |
|
|
|
|
|
|
|
Если ФП сопровождается клиническими проявлениями или |
IIa |
C |
|
осложнениями, должна быть рассмотрена целесообразность |
|
|
|
направления на консультацию к кардиологу |
|
|
|
|
|
|
|
Специалист должен разработать структурированный план |
IIa |
C |
|
наблюдения пациента для врача общей практики |
|
|
|
|
|
|
|
У больных, получающих антиаритмические лекарственные сред- |
IIb |
B |
12,60,61 |
ства, может быть рассмотрена целесообразность повторного |
|
|
|
мониторирования ЭКГ для оценки эффективности лечения |
|
|
|
|
|
|
|
Большинству пациентов с ФП может быть полезна консульта- |
IIb |
C |
|
ция специалиста с регулярными интервалами |
|
|
|
|
|
|
|
393
ГЛАВА 4 РАЗДЕЛ III
ного действия; если да, не следует ли снизить дозу антиаритмического препарата или заменить его на другой способ лечения?
•Перешла ли пароксизмальная ФП в персистирующую или постоянную форму, несмотря на антиаритмическую терапию; если да, не следует ли изменить способ лечения?
•Насколько адекватен контроль частоты желудочкового ритма, достигнута ли целевая частота сердечных сокращений в покое и при нагрузке?
В динамике следует регистрировать ЭКГ в 12 отведениях, чтобы документировать ритм и частоту сердечных сокращений и оценить характер прогрессирования заболевания. Если проводится антиаритмическая терапия, следует обращать внимание на предвестники аритмогенного действия, такие как удлинение интервалов PR, QRS или QT, неустойчивая желудочковая тахикардия или паузы. При утяжелении симптомов следует обсудить целесообразность повторных анализов крови, длительных мониторирований ЭКГ и повторного проведения эхокардиографии.
Больного следует информировать о достоинствах и недостатках различных подходов к лечению ФП, включая антикоагулянтную терапию, средства, урежающие ритм, антиаритмические препараты или инвазивные вмешательства. Пациенты с “изолированной” или идиопатической ФП должны знать, что при отсутствии сердечно-сосудистого заболевания прогноз у них благоприятный.
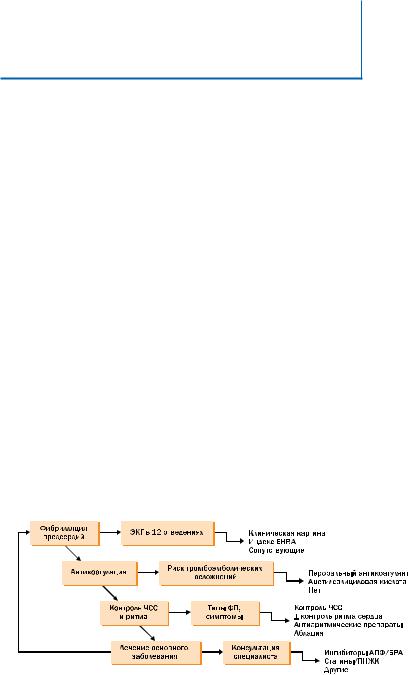
Рис. 3. Тактика ведения больных с фибрилляцией предсердий
Примечания:
БРА — блокираторы рецепторов ангиотензина II ПНЖК — полиненасыщенные жирные кислоты
394

ДИАГНОСТИКА И ЛЕЧЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ. РЕКОМЕНДАЦИИ РКО, ВНОА И АССХ
Цели лечения ФП – уменьшение симптомов, обусловленных аритмией и профилактика связанных с ФП возможных тяжелых осложнений. Этих целей следует добиваться параллельно, особенно при впервые выявленной ФП. Методы профилактики осложнений, связанных с ФП, включают антитромботическую терапию, контроль частоты желудочковых сокращений и адекватное лечение сопутствующих заболеваний сердца. Эти методы лечения способны дать достаточный симптоматический эффект, однако в ряде случаев для уменьшения симптомов могут потребоваться меры по контролю ритма сердца – кардиоверсия, антиаритмическая терапия или абляция (рис. 3).
395
