
Al-Shukri_Tkachuk_Urologia
.pdfИнструментально-эндоскопические методы исследования при распознании нефротуберкулеза в настоящее время применяют реже. Наиболее часто используют цистоскопию. При ее выполнении можно обнаружить специфические изменения (туберкулезные бугорки и язвы) на слизистой оболочке мочевого пузыря и изменения устьев мочеточников (втяжение и рубцовую деформацию устья, отек и гиперемию устья).
Определенное диагностическое значение имеет катетеризация мочеточников для исследования мочи, полученной из почечной лоханки. Иногда для дифференциальной диагностики во время цистоскопии выполняют и эндовезикальную биопсию.
Дифференциальная диагностика туберкулеза почки проводится с хроническим пиелонефритом, гломерулонефритом, некротическим папиллитом, дивертикулом чашки, опухолью почки, кистой почки, мочекаменной болезнью, поли- и мультикистозом почек, губчатой почкой, гидронефрозом. Большую роль в дифференцировании этих заболеваний играет бактериологическое исследование мочи, так как клинические проявления туберкулеза почки во многом сходны с картиной других урологических заболеваний.
Лечение. За последние 50 лет в лечении больных с нефротуберкулезом достигнут значительный прогресс благодаря внедрению в клиническую практику современных противотуберкулезных препаратов. Если в доантибактериальный период единственным методом лечения пациентов с туберкулезом почки была нефрэктомия, то в последние годы часто применяется только консервативная терапия.
Выбор метода лечения нефротуберкулеза зависит от стадии заболевания:
-при туберкулезе почечной паренхимы (I стадия) и почечного сосочка (II стадия) проводят консервативную терапию;
-при ограниченном кавернозном туберкулезе почки (III стадия) проводят консервативную терапию или органосохраняющее оперативное вмешательство в сочетании с консервативным лечением;
-при поликавернозном туберкулезе почки или туберкулезном пионефрозе (IV стадия) лечение только оперативное.
Общие принципы лечения больных с туберкулезом почки антибактериальными препаратами соответствуют принципам химиотерапии при любой локализации специфического процесса и заключаются в комбинированном, непрерывном и длительном применении антибактериальных средств, выборе препаратов с учетом чувствительности к ним микобактерий туберкулеза и их переносимости, сочетании антибактериальных препаратов с другими средствами комплексной терапии.
В настоящее время все противотуберкулезные препараты, применяемые для лечения пациентов с туберкулезом мочеполовых органов, подразделяют на три группы: 1) изониазид и рифампицин и их фармакологические аналоги; 2) все препараты мицинового ряда (стрептомицин, канамицин, капреомицин, виомицин), а также этамбутол, пиразинамид и фторхинолоны; 3) парааминосалициловая кислота (ПАСК) и тибацетазон.
При туберкулезе почки чаще всего применяют препараты первой и второй групп: изониазид, рифампицин, пиразинамид, этамбутол, реже - стрептомицин и другие противотуберкулезные средства. Единой схемы антибактериального лечения пациентов с туберкулезом почек не существует. Для каждого больного необходим выбор индивидуальной комбинации антибактериальных препаратов с учетом стадии процесса, функции почек и печени, переносимости противотуберкулезных средств, наличия сопутствующих заболеваний и т. д.
Выбор оптимальной дозы противотуберкулезных средств зависит от функционального состояния почек, способа выведения препарата из организма и периода его полувыведения. Выбор оптимальной дозы туберкулостатических средств важен для получения терапевтически эффективной их концентрации в моче и особенно в очаге специфического поражения в почке, но при этом следует стремиться избегать кумуляции препаратов в крови и их токсического действия.
161
Важно учитывать также механизм действия каждого из противотуберкулезных средств, принимая во внимание цели, которые были поставлены перед началом лечения (выключение каверны или ее санация и т. д.). Известно, что стрептомицин способен оказывать быстрое фибропластическое действие, и поэтому в процессе лечения им довольно быстро развивается полное или частичное выключение туберкулезного очага или всей почки. Однако это не означает, что наступила санация или излечение каверны. Наоборот, в таком отключенном очаге создаются условия для торпидного течения болезни, а полноценные репаративные реакции не развиваются.
В отличие от стрептомицина, новые противотуберкулезные средства (рифампицин, этамбутол) обеспечивают более полноценную репарацию, поскольку фибропластические процессы под их влиянием развиваются позднее, а туберкулезные очаги рассасываются с менее выраженными остаточными изменениями.
Длительность консервативного лечения пациентов с туберкулезом почки зависит от стадии заболевания, оно бывает достаточно продолжительным (до 1,5 лет) и непрерывным. В процессе консервативного лечения больные наблюдаются фтизиоурологом в противотуберкулезном диспансере по месту жительства.
Для контроля эффекта лечения регулярно проводят анализы и посевы мочи на микобактерии туберкулеза и вторичную микрофлору, иммунологические пробы, рентгенологические исследования. Критерием излечения туберкулеза почки считают отсутствие на протяжении трех лет изменений в моче и прогрессирования нарушений, выявляемых на урограммах.
Кроме противотуберкулезных препаратов, в комплекс консервативной терапии необходимо включать витамины (особенно группы В), иммуномодуляторы, санаторнокурортное лечение. Необходимо соблюдение определенного режима и диеты. Выявление заболевания в поздних стадиях не позволяет ограничиться консервативным лечением, несмотря на широкие возможности современной комбинированной химиотерапии. Оперативное лечение до сих пор имеет большой удельный вес в комплексном лечении нефротуберкулеза. Однако возможности специфической химиотерапии изменили методы оперативного лечения. Наряду с выполнением органоуносящей операции (нефрэктомии) стали широко применяться органосохраняющие вмешательства: резекция почки, кавернотомия, кавернэктомия, а также реконструктивно-восстановительные операции при поражении мочеточника и мочевого пузыря.
Прогноз при туберкулезе почки зависит в основном от стадии заболевания. В начальных стадиях, т. е. при туберкулезе почечной паренхимы и туберкулезном папиллите, консервативная терапия приводит к полному излечению. Вполне благоприятен прогноз и после своевременно выполненных органосохраняющих вмешательств (резекции, кавернотомии, кавернэктомии), если к этому времени не развились рубцовосклеротические изменения мочевыводящих путей, затрудняющие отток мочи из почки.
Хорошо известно, что рубцовые сужения мочеточника приводят к прогрессированию гидронефроза и гибели почки даже при полной ликвидации специфических очагов в почечной ткани. После нефрэктомии прогноз более сомнительный, так как в оставшейся почке может иметься «субклинический» туберкулез, который при неблагоприятных условиях может прогрессировать и вызвать туберкулезное поражение единственной почки.
8.3. ТУБЕРКУЛЕЗ МУЖСКИХ ПОЛОВЫХ ОРГАНОВ
Патологическая анатомия. При туберкулезе половых органов у мужчин в патологический процесс вовлекаются придатки яичек, предстательная железа и семенные пузырьки. Яички поражаются значительно реже и только вторично в связи с контактным
162
переходом воспаления с прилежащих придатков. Предстательная железа и семенные пузырьки редко поражаются изолированно. Туберкулез мужских половых органов встречается в виде милиарных, очаговых или очагово-деструктивных и свищевых форм. При туберкулезном эпидидимите на ранних стадиях процесс ограничен хвостом, реже головкой придатка, позднее в него вовлекается весь орган. Туберкулезные очаги в придатках яичка имеют склонность к гнойному расплавлению и творожистому перерождению, в результате чего образуются абсцессы и каверны.
Симптоматика и клиническое течение. Начало туберкулезного эпидидимита может быть как острым с резким повышением температуры тела, ознобом, выраженным болевым симптомом, отеком и гиперемией кожи мошонки, так и первично-хроническим, когда больного беспокоят лишь незначительные тянущие боли в увеличенном придатке яичка, а общее состояние остается вполне удовлетворительным. Свищевая форма туберкулезного эпидидимита иногда заканчивается полной секвестрацией пораженного придатка яичка. Обычно единственным следом перенесенного туберкулеза придатка яичка становится рубец на коже мошонки при пальпаторно неопределяемом придатке. У некоторых больных туберкулезный процесс может с придатка распространяться на яичко, в результате образуется бугристый конгломерат, часто сочетающийся с гнойным свищом.
Симптоматика туберкулеза предстательной железы зависит от локализации и объема специфических изменений в этом органе. Выделяют так называемые ректальные формы туберкулеза предстательной железы, в клиническом течении которых преобладают боли в промежности (при дефекации) и в области крестца, и цистоуретральные формы, характеризующиеся дизурией, болезненной эякуляцией, гемоспермией, бесплодием.
Диагностика. В основе распознавания туберкулеза мужских половых органов лежат симптоматика заболевания, его анамнез, пальпация органов мошонки и предстательной железы, данные бактериологического исследования секрета предстательной железы или эякулята и гнойного отделяемого из свищей на коже мошонки, а также гистологического исследования биоптатов предстательной железы, яичка или его придатка и результаты рентгенологического исследования, включающего везикулографию, генитографию, цистоуретрографию.
При пальпации органов мошонки определяются бугристые изменения в придатке яичка. На коже мошонки могут быть гнойные свищи. При туберкулезе предстательной железы она уплотненная и бугристая.
Патогномоничный признак туберкулеза мужских половых органов - обнаружение микобактерий туберкулеза в эякуляте или секрете предстательной железы, а также в пунктате из яичка или его придатка.
Лечение. При туберкулезе мужских половых органов, как и при туберкулезе почек, применяют специфическую химиотерапию, однако ее эффективность значительно ниже, чем при нефротуберкулезе. Для получения положительного результата лечения необходимы ранняя диагностика и раннее (в стадии инфильтрации) начало противотуберкулезной терапии.
Показания к оперативному лечению больных с туберкулезом органов мошонки должны определяться не раньше, чем через 2-3 мес после непрерывного лечения тремя противотуберкулезными препаратами. При туберкулезе мужских половых органов наиболее распространена эпидидимэктомия. При поражении только хвостовой части придатка яичка рекомендуется ограничиться резекцией придатка, при поражении яичка выполняют его резекцию или удаляют яичко.
Лечение туберкулеза предстательной железы консервативное. Только при наличии абсцесса показано его вскрытие и дренирование.
Прогноз. Туберкулез половых органов может быть одной из причин мужского бесплодия. Обтурация семявыносящих путей с одной стороны не приводит к бесплодию, так как второе яичко при нормальной проходимости семявыносящих путей образует
163
достаточное количество сперматозоидов. При двустороннем процессе клетки сперматогенеза не поступают в эякулят, наступает аспермия.
Контрольные вопросы
1.Какова роль различных факторов в патогенезе нефротуберкулеза?
2.Какие современные методы распознавания и лечения нефротуберкулеза вы знаете?
3.В чем заключаются особенности клинического течения туберкулеза половых органов у мужчин?
164
ГЛАВА 9. ШИСТОСОМОЗ МОЧЕПОЛОВЫХ ОРГАНОВ
Шистосомоз (бильгарциоз) - хронически протекающий гельминтоз, вызываемый шистосомами и характеризующийся преимущественным поражением мочеполовых органов и желудочно-кишечного тракта. Известно несколько видов шистосом.
Возбудитель шистосомоза мочеполовых органов - гельминт Schistosoma haematobium. Эпидемиология. Шистосомоз мочевой системы - одно из наиболее распространенных
урологических заболеваний (рис. 9.1, см. цв. вклейку). Это большая группа тропических биогельминтов, вызываемых плоскими гельминтами, относящимися к классу Trematoda, роду Shistosoma. Шистосомоз широко распространен в странах Африки, Азии, Латинской Америки, особенно в Египте и Ираке. Это заболевание уносит ежегодно 500 000 жизней; по данным ВОЗ им страдают до 300 млн человек, а еще 600 млн человек могут быть заражены. Шистосомоз - значимая социально-экономическая проблема в ряде стран, поскольку болеют преимущественно люди трудоспособного возраста; соотношение мужчин и женщин 5 : 1.
Заражение происходит при контакте с водой, содержащей личинки (церкарии) шистосомы, в прибрежных, хорошо прогреваемых участках рек, оросительных каналов и других водоемов с медленным течением и богатой растительностью.
В эндемичных районах уровень зараженности шистосомозом наиболее высок у лиц 1020 лет, проживающих в неблагоприятных социально-экономических и санитарногигиенических условиях. При этом область распространения заболевания постоянно расширяется вследствие миграции населения, проведения ирригационных работ и создания водохранилищ.
Этиология и патогенез. Возбудитель мочеполового шистосомоза - трематода Schistosoma haematobium. Самцы и самки паразита различаются размерами: длина самца гельминта от 4 до 15 мм, ширина - 1 мм, длина самки - до 20 мм, ширина - 0,25 мм. Яйца гельминта очень небольшие, диаметром всего 0,1 мм, овальной формы, с шипом на одном из полюсов.
Цикл развития шистосом связан со сменой хозяев. Выделяют две формы: личиночная форма находится внутри улитки-моллюска (промежуточный хозяин); половозрелая - в организме человека (окончательный хозяин). Промежуточными хозяевами могут быть три вида моллюсков: Bulinus trancatus, Bulinus becari и Bulinus wrisht.
Миграция шистосомы происходит следующим образом (рис. 9.2, см. цв. вклейку). Выделяясь из организма человека с мочой, яйца паразита попадают в воду каких-либо пресноводных водоемов. В воде оболочки яиц быстро разрываются, и из них выходят промежуточные формы гельминта - мирацидии. Для дальнейшего развития они нуждаются в промежуточном хозяине. Для Schistosoma haematobium такими промежуточными хозяевами являются пресноводные моллюски нескольких видов
(Bullinus truncatus, Bullinus forskali, Bullinus tropicalis, Physopsis afri-cana и др.).
Оптимальная температура воды для их обитания 20-25°С, температура воды ниже 0°С и выше 50°С вызывает гибель моллюсков. Моллюски предпочитают водоемы с медленным течением (не более 25 см/с). В распространении моллюсков большую роль играет наличие пищи: специфической растительности, одноклеточных водорослей, а также микроорганизмов, детрита. После сезона дождей отмечается резкое возрастание популяции моллюсков.
Мирацидий проникает в тело моллюска, где находится от4 до8 недель. В этот период происходит дальнейшее развитие гельминта. Установлено, что в промежуточном хозяине происходят циклы бесполого размножения, дающие начало поколению хвостатых личинок шистосомы - церкариев.
165
Ежесуточно из зараженного моллюска в воду выделяется несколько тысяч церкариев, продолжительность жизни которых один-два дня.
При нахождении человека в воде, зараженной гельминтами, церкарии могут внедриться в его организм через неповрежденную кожу или слизистые оболочки. Проникновению церкариев способствует наличие у них на головном конце пяти пар желез, выделяющих литические вещества. Кроме микроскопического ранения в месте проникновения церкария других изменений на коже не наблюдается. Внедряются головка и тело, а хвост отторгается, образуя метациркарий.
Примерно через 30 мин после попадания в организм человека благодаря активному движению и лизису тканей церкарии проникают в капилляры кожного покрова, а затем в венулы и более крупные кровеносные сосуды. По венам церкарии достигают правого предсердия и правого желудочка сердца и попадают в легочные капилляры. Для этого требуется несколько дней, в течение которых некоторые личинки разрушают мелкие кровеносные сосуды, что сопровождается геморрагическими проявлениями. Спустя пять дней с момента внедрения через кожный покров церкарии достигают портальной вены и оседают в ее мелких внутрипеченочных ветвях.
Через 3 недели после заражения человека личинки мигрируют в мезентериальные, дуоденальные венозные сплетения, а также в венозные сплетения мочевого пузыря. Одной из особенностей шистосом является то, что их взрослые особи паразитируют не в просвете кишечника, как большинство гельминтов, а преимущественно в венах мочевого пузыря или кишечника. К 10-12-й неделе личинки паразита достигают половой зрелости и самки начинают откладывать яйца в сосудистом русле.
Спазм сосуда способствует проникновению яйца через сосудистую стенку и выходу в окружающие ткани. Чаще всего яйца шистосомы локализуются в подслизистом слое мочевого пузыря, в редких случаях их можно обнаружить в слизистой оболочке мочевого пузыря, а также в мышечном слое. За счет литических ферментов, выделяемых находящимся в яйце зародышем - мирацидием, яйца шистосомы в состоянии «пробуравливать» слизистую оболочку мочевого пузыря и попадать в его просвет. Затем с током мочи яйца выделяются во внешнюю среду, и цикл развития повторяется.
Таким образом, в цикле миграции шистосомы можно выделить три периода:
1)допеченочный - с момента внедрения в сосудистое русло до попадания в воротную вену печени;
2)печеночный - развитие паразита в системе воротной вены, где происходит достижение половой зрелости и различия по полу;
3)постпеченочный - самка поселяется в геникоформном канале самца, и самец несет самку на себе, двигаясь против течения крови, направляясь в венозные сплетения малого таза, у мужчин - в мочепузырно-простатическое сплетение. Миграция происходит до тех пор, пока это позволяет ширина просвета сосудов. Затем самка покидает своего партнера
иоткладывает яйца.
При отложении яиц паразита в подслизистом слое мочевого пузыря или в предпузырном отделе мочеточника со стороны последних наблюдается реакция на инородное тело, характеризующаяся скоплением эозинофилов, гигантских клеток, гистиоцитов. Слизистая оболочка этих органов гиперемированная и отечная. В дальнейшем в этих участках наблюдается образование специфической шистосомозной гранулемы - бильгарциомы. На месте этого инфильтрата впоследствии может возникать специфическая шистосомозная язва или замещение гранулемы фиброзной тканью. Массивный характер этого процесса приводит к «сморщиванию» мочевого пузыря. Кроме того, погибшие яйца могут подвергаться кальцификации.
Симптоматика и клиническое течение. Клинические симптомы шистосомоза мочеполовых органов делятся на общие и местные.
Общие симптомы связаны с токсическими и аллергическими реакциями на продукты жизнедеятельности и распада паразита или его яиц.
166
Местные симптомы можно условно разделить на кожные и мочевые. Первые связаны с проникновением через кожу личинок гельминта, вторые - с травматизацией стенки мочевого пузыря яйцами шистосомы.
По клиническому течению выделяют острую и хроническую стадии шистосомоза. Острая стадия продолжается около 2 недель. Для нее характерны проявления дерматита в местах проникновения церкариев продолжительностью до 5-6 сут, лихорадка и общее недомогание.
Взависимости от сенсибилизации организма выраженность кожных проявлений может быть от незначительного зуда до достаточно серьезных токсических и аллергических поражений. Непосредственно в момент проникновения церкариев через кожу человек ощущает боль, как при уколе иглой.
Впериод миграции паразитов вследствие прохождения гельминта через легочные сосуды может наблюдаться кашель с отхождением густой мокроты, иногда кровохарканье. Появляются и симптомы интоксикации - головная боль и боли в конечностях, потливость.
Вэто время определяют лейкоцитоз и эозинофилию. Иногда увеличиваются в размерах печень и селезенка. Выраженность общих симптомов зависит от индивидуальной чувствительности больного и массивности инвазии паразитами.
Всреднем через 10-12 недель после заражения, т. е. в период отложения шистосомой яиц, признаки интоксикации усиливаются. Пациенты жалуются на слабость, быструю утомляемость, недомогание, боли внизу живота, чаще в области правого подреберья, головную боль и болезненность в мышцах, стойкое повышение температуры тела. С момента фиксации яиц в стенке мочевого пузыря начинают появляться шистосомозные бугорки вокруг яиц, развиваются микроабсцессы с последующими фиброзными изменениями пораженных тканей. В этот период наиболее частый симптом - терминальная гематурия - выделение крови в конце мочеиспускания.
При массивном поражении слизистой оболочки мочевого пузыря может наблюдаться и тотальная гематурия. Характерно также присоединение симптомов цистита - учащенное и болезненное мочеиспускание. Некоторые больные указывают на резкую боль в уретре во время или в конце акта мочеиспускания.
При длительном нахождении паразита в организме человека шистосомоз приобретает хроническое течение, когда с момента отложения яиц до их появления в моче больных может пройти несколько месяцев. Различают легкую, среднетяжелую, тяжелую и очень тяжелую формы течения болезни.
При легкой форме у больных жалоб нет, нарушения мочеиспускания незначительны, работоспособность сохраняется; при средней тяжести - дизурия выражена отчетливо, увеличиваются печень и селезенка, развивается анемия; тяжелая форма характеризуется частыми обострениями хронического цистита, продолжающегося годами, выраженной дизурией. Нередко развиваются осложнения - цирроз печени, стриктуры мочеточника, гидронефроз, микроцистис. Больные теряют трудоспособность. Эта форма трудно поддается лечению и может закончиться летальным исходом.
Клиническое течение болезни зависит от степени распространения специфического процесса в органах мочевой системы и характера пролиферативных и восстановительных процессов в тканях, приводящих к развитию осложнений заболевания (камней почек и мочевого пузыря, гидронефроза, хронической почечной недостаточности, рака мочевого пузыря).
Осложнения шистосомоза мочеполовых органов можно условно разделить на ранние и поздние. К ранним осложнениям относятся вторичные инфекционновоспалительные поражения мочевых и половых органов - цистит, пиелонефрит, эпидидимит, простатит.
167

Поздние осложнения развиваются на фоне длительного персистирования возбудителя в организме. К ним относятся опухоли мочевого пузыря и мочеточника, стриктуры мочеточника, гидронефроз.
Диагностика основана на данных эпидемиологического анамнеза, клинических проявлениях и результатах лабораторных и инструментальных исследований.
При постановке диагноза шистосомоза большое значение имеет установление факта пребывания пациента в эндемическом очаге заболевания. При анализе клинических симптомов настороженность у врача должно вызвать сочетание общих проявлений, кожной сыпи с дизурией и гематурией.
Решающее значение в диагностике шистосомоза придается микроскопии мочи. Абсолютный признак заболевания - обнаружение яиц шистосомы в моче при овоскопии. Известно, что яйца шистосом выделяются с мочой наиболее интенсивно около полудня; однако для их обнаружения обычно исследуют всю суточную порцию мочи. Если это невозможно, то сбор мочи проводят с 10 до 14 ч.
Собранную мочу отстаивают в высоких банках, надосадочную жидкость сливают, а осадок центрифугируют. Микроскопию осадка проводят в слегка затемненном поле зрения. Ввиду неравномерности выделения яиц с мочой необходимы повторные анализы. По общему анализу мочи велика вероятность выявления гематурии, протеинурии, лейкоцитурии.
Цистоскопия обязательно выполняется при подозрении на шистосомоз. Очаговую гиперемию слизистой оболочки со смазанным сосудистым рисунком можно рассматривать как наиболее раннее проявление шистосомозного поражения мочевого пузыря. Однако этот признак весьма неспецифичен. Более информативно обнаружение шистосомозных бугорков - немного возвышающихся над слизистой оболочкой образований желтого цвета размером с булавочную головку (рис. 9.3, см. цв. вклейку).
Характерный признак шистосомозных бугорков - отсутствие зоны гиперемии вокруг них и какого-либо упорядоченного расположения их в мочевом пузыре. При хроническом течении заболевания вследствие нарушения кровотока в стенке мочевого пузыря слизистая оболочка бледноватая.
Патогномоничный признак шистосомоза на этой стадии - наличие «песчаных пятен» на слизистой оболочке мочевого пузыря, представляющих собой мертвые кальцифицированные яйца шистосом, находящиеся в подслизистом слое и просвечивающие через истонченную, недостаточно васкуляризированную слизистую оболочку мочевого пузыря. «Песчаные пятна» указывают на длительность шистосомозной инвазии.
168
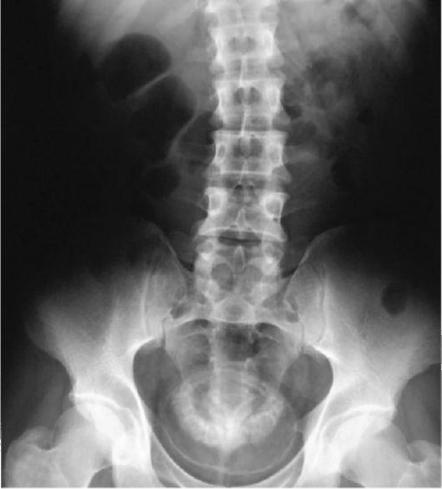
Рис. 9.4. Обзорная урограмма. Псевдо-калькулезная кальцификация мочевого пузыря и дистальных отделов мочеточников шистосомозного генеза
При цистоскопии можно выявить также полипоидные разрастания слизистой оболочки мочевого пузыря, подслизистые кровоизлияния, эрозии и язвы. Полипоидные разрастания внешне напоминают папиллому и зачастую являются источником гематурии. Причиной кровотечения также могут быть шистосомозные язвы. Они имеют характерные внешние признаки - кратерообразные края и неправильную форму.
При подозрении на шистосомозную инвазию во время цистоскопии иногда выполняют биопсию участка патологически измененной слизистой оболочки мочевого пузыря. Биопсированную ткань раздавливают в капле глицерина между предметными стеклами и исследуют под микроскопом.
Всем больным с подозрением на шистосомоз необходимо выполнять рентгенологические исследования - обзорную и экскреторную урографию. На обзорной рентгенограмме можно выявить обызвествление органов мочеполовой системы. Известно, что погибшие яйца шистосом кальцифицируются. Это позволяет увидеть контуры очагов обызвествления в стенке мочевого пузыря или мочеточника (рис. 9.4), семенных пузырьков в виде «медовых сот» (рис. 9.5), а также вторичное камнеобразование в почках
имочеточниках вследствие стриктур дистальных отделов мочеточников шистосомозного генеза (рис. 9.6). Экскреторная урография дает информацию о проходимости мочеточника
иналичии гидронефротической трансформации (рис. 9.7). Наиболее характерные для шистосомоза локализации стриктур мочеточника - дистальный и интрамуральный отделы (рис. 9.8). Нисходящая цистография позволяет оценить размеры мочевого пузыря, что имеет большое значение в диагностике микроцистиса.
169
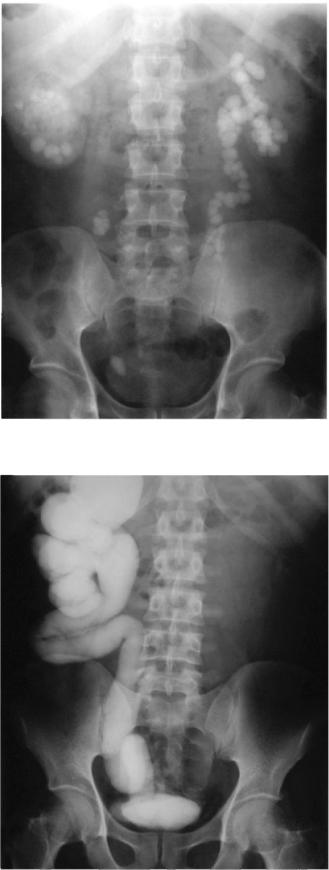
Рис. 9.5. Обзорная урограмма. Линейная кальцификация мочевого пузыря и семенных пузырьков («медовые соты») вследствие шистосомоза
Рис. 9.6. Обзорная урограмма. Вторичное камнеобразование в почках и мочеточниках вследствие стриктур дистальных отделов мочеточников шистосомозного генеза
170
