
Нежданова. Учебное пособие. Соматические заболевания детей старшего возраста. Детские инфекции
.pdf
|
остеомиелите, в) туберкулезе, г) ревматизме, д) бореллиозе |
|
8 |
Для ЮРА наиболее характерно поражение в дебюте болезни: а) коленных, |
а |
|
голеностопных суставов, б) мелких суставов кистей, в) мелких суставов стоп, |
|
|
г) локтевых суставов, д) всех групп суставов |
|
9 |
Возбудитель ЮРА: а) вирусы, б) бактерии, в) микоплазмы, г) хламидии, д) не |
д |
|
известен |
|
10 |
ЮРА болеют преимущественно: а) дети грудного возраста, б) школьники, в) |
в |
|
дошкольники, г) подростки, д) независимо от возраста |
|
Ситуационные задачи
№ |
Содержание задач |
Эталоны ответов |
п/п |
|
|
1 |
Игорь Б., 7 лет, направлен в клинику |
1: Ювенильный ревматоидный артрит, суставн- |
|
для установления диагноза с подозре- |
но-висцеральная форма, аллерго-септический |
|
нием на сепсис. Среди полного здоро- |
вариант, активность 2—3 ст. |
|
вья повысилась температура до 40°С |
2. Основная ошибка состоит в том, что при дли- |
|
появились уртикарные высыпания. Об- |
тельно сохраняющемся лихорадочном состоянии |
|
следовался в инфекционной больнице. |
с поражением кожи, ретикуло-эндотелиальной |
|
Выявлена гиперплазия лимфатических |
системы, серозитах и отсутствии суставных яв- |
|
узлов, печени, селезенки. Периодически |
лений должен был быть заподозрен субсепсис |
|
отмечены боли в суставах и животе. |
Висслера-Фанкони. Помимо исключения инфек- |
|
Неоднократный посев крови, реакция |
ций и исследования острофазовых воспалитель- |
|
Видаля, туберкулиновые пробы дали |
ных показателей (протеинограмма, серомукоид, |
|
отрицательный результат. Проведено |
СРБ, ДФА, реакция Жокинена, ГОФ), необходи- |
|
лечение ампициллином – без эффекта. |
мо было провести исследование крови на ревма- |
|
В течение 4 недель у больного сохраня- |
тоидный фактор и клинико-инструментальное |
|
лась лихорадка неправильного типа, |
обследование почек (проба Зимницкого, Реберга, |
|
временами - гектическая. Снижение |
УЗИ, ан. крови на мочевину, креатинин) и сер- |
|
температуры сопровождалось пролив- |
дечно-сосудистой системы (ЭКГ, ЭхоКГ, рент- |
|
ным потом, ознобом. Лишь спустя 6 |
генография органов грудной клетки). Обязатель- |
|
месяцев от начала заболевания, появи- |
но надо было провести клинический анализ кро- |
|
лись признаки артрита коленных, а за- |
ви, исследование крови на маркеры гепатита и |
|
тем голеностопных и других суставов, |
консультацию гематолога. |
|
что позволило заподозрить ревматоид- |
3. Показан осмотр окулиста, ЛОР–врача, стома- |
|
ное заболевание. |
толога, иммунограмма, ан. на хламидии, иссле- |
|
Вопросы: 1.Сформулируйте диагноз. |
дование синовиальной жидкости, рентгеногра- |
|
2.Укажите ошибки в тактике ведения |
фия суставов. Принципы лечения: пульс-терапия |
|
больного. 3. Каков план дальнейшего |
метилпреднизолоном с последующим переходом |
|
обследования и лечения? |
на в/с инъекции в сочетании с ВВЧИГ и массив- |
|
|
ной антибактериальной терапией, базисная тера- |
|
|
пия метотрексатом и/или сульфасалазином. А |
|
|
также санация очагов инфекции, лазеротерапия, |
|
|
массаж, - ЛФК, хондропротекторы. |
2 |
Люся М., 11 лет, больна в течение 6 лет. |
Диагноз: Ювенильный ревматоидный артрит, |
|
После ушиба появились боли и опуха- |
преимущественно суставная форма, олигоартри- |
|
ние правого голеностопного сустава, |
тический вариант, активность 1-2 ст, быстро- |
|
Осмотрена хирургом, диагностировано |
прогрессирующее течение, НФС 0-1. |
|
растяжение связок. Через 3 месяца де- |
В плане обследования: клинические анализы |
|
вочка консультирована по поводу ви- |
крови и мочи, протеинограмма, ан. крови на се- |
|
ража туберкулиновой пробы (реакция |
ромукоид, СРБ, ДФА, реакцию Жокинена, ГОФ, |
|
Манту – папула 17 мм) фтизиопедиат- |
ревматоидный фактор; рентгенография суставов, |
|
ром, которым выявлена деформация |
ЭКГ, иммунограмма, окулист, ЛОР–врач, стома- |
|
правого коленного сустава. Заподозрен |
толог. По показаниям: ЭХО КГ, тепловидение, |
|
туберкулез суставов, который при даль- |
рентгенография органов грудной клетки, ан. кро- |
|
нейшем рентгенологическом обследо- |
ви на реакцию Видаля и HBsAg, ан. крови или |
|
вании не подтвердился, но ребенку бы- |
соскоб на хламидии, пункция сустава с после- |
|
ло проведено специфическое противо- |
дующим исследованием синовиальной жидко- |
|
туберкулезное лечение. Суставной син- |
сти. Принципы лечения: НПВС (вольтарен – на |
|
дром купирован, но через 5 месяцев |
2-3 недели с последующим переходом на ниме- |
|
вновь появились признаки артрита обо- |
сулид), внутрисуставное введение глюкокорти- |
|
их коленных суставов: боль, припух- |
коидов (депо-медрол), базисная терапия метот- |
|
лость, небольшое ограничение движе- |
рексатом с фолиевой кислотой. Показано также |
|
ний. Девочка направлена в клинику для |
лечение хронических очагов инфекции, магнито- |
|
выяснения диагноза. |
терапия, лазеротерапия, местное использование |
|
Вопросы:1.Ваш диагноз? 2.Тактика об- |
гелей и мазей с НПВС и компрессов с димекси- |
|
следования и лечения? |
дом и гепарином. |
|
|
|
Рекомендуемая литература:
Основная:
1.Шабалов Н.П. Детские болезни. Изд - е 5-е. В двух томах. Т. 2., Ст.- Пб: Питер,
2006.-731с.
2.Детская ревматология. Руководство для врачей. //Под редакцией А.А.Баранова и Л.К.Баженовой. М.Медицина, 2002.-336с.
Дополнительная:
1.Беляева Л.М., Хрусталева Е.К. Сердечно-сосудистые заболевания у детей и подростков. – Минск: Высшая школа, 1999.- 301с.
2.Доэрти М., Доэрти Дж. Клиническая диагностика болезней суставов: Пер. с англ.- Минск: Тивал, 1993.-144 с.
3.Практическое руководство по детским болезням. Под общей редакцией проф. В.Ф. Коколиной и проф. А.Г.Румянцева. Том III. Кардиология и ревматология детского возраста. Под ред. Г.А. Самсыгиной и М.Ю. Щербаковой. Медпрактика - М, Москва, 2004, 125-
223с.
Занятие № 5. НЕРЕВМАТИЧЕСКИЕ КАРДИТЫ У ДЕТЕЙ
Цель занятия: изучить этиологию, классификацию, особенности клиники врожденных и приобретенных кардитов, принципы лечения, вопросы диспансеризации и реабилитации.
Вопросы для самоподготовки:
1.Этиология и патогенез неревматических кардитов
2.Классификация
3.Клиника врожденных кардитов
4.Клиника приобретенных кардитов
5.Инструментальная характеристика кардитов
6.Дифференциальная диагностика кардитов
7.Лечение, диспансеризация.
Неревматический кардит (НК) – это заболевание миокарда воспалительного генеза,
возникающее под действием различных инфекционных агентов, характеризуется воспалительной инфильтрацией миокарда с фиброзом, некрозом и/или дегенерацией миоцитов, не связанное с β-гемолитическим стрептококком группы А. В воспалительный процесс могут вовлекаться кардиомиоциты, интерстициальная ткань, сосуды, проводящая система сердца, а также перикард.
Этиология. Выделяют 3 формы заболевания: инфекционные миокардиты, аллергические миокардиты, токсико-аллергические миокардиты (лекарственные, сывороточные, поствакцинальные, при ДБСТ, в результате повреждения миокарда физическими и химическими агентами). Заболевание чаще встречается у детей, чем у взрослых, болеют преимущественно мальчики. Тяжелые формы чаще диагностируются у детей раннего возраста. Наиболее распространенной причиной считают вирусы, особенно энтеровирусы (Коксаки А и В, ЕСНО), герпеса, краснухи, цитомегаловирусы, обладающие кардиотропностью. Причиной кардитов также могут быть бактерии (стрептококки группы В, стафилококки, протей и др.), токсоплазмы, хламидии, токсические (при дифтерии), паразитарные, идиопатические НК. Предрасполагающие факторы: наследственность, несовершенство иммунной системы, хронические очаги инфекции, состояние реактивности макроорганизма, аномалии конституции.
Н.А.Белоконь предложена рабочая классификация НК у детей (таблица 10).
|
Таблица 10 |
|
Период возникновения за- |
Врожденный – ранний и поздний |
|
болевания |
Приобретенный |
|
Этиологический фактор |
Вирусный, вирусно-бактериальный, бактериальный, паразитар- |
|
|
ный, грибковый, иерсиниозный, аллергический (лекарственный, |
|
|
сывороточный), идиопатический |
|
Форма (по преимущест- |
Диффузный |
|
венной локализации про- |
Поражение проводящей системы сердца |
|
цесса) |
|
|
Течение |
Острое – до 3 мес., подострое – до 18 мес., хроническое – более 18 |
|
|
мес. (рецидивирующее, первично хроническое): застойный, гипер- |
|
|
трофический, рестриктивный варианты |
|
Тяжесть кардита |
Легкий, среднетяжелый, тяжелый |
|
Форма и степень СН |
Левожелудочковая I, IIA, Б, III степени |
|
|
Правожелудочковая I, II А, Б, III степени |
|
Исходы и осложнения |
Кардиосклероз, гипертрофия миокарда, нарушение ритма и прово- |
|
|
димости, легочная гипертензия, поражение клапанного аппарата, |
|
|
констриктивный миоперикардит, тромбоэмболический синдром |
|
Распространенность. Статистические данные о частоте и распространенности миокардитов скудны и разноречивы. По данным Ю.М.Белозерова миокардит в популяции составляет не более 10 на 100 000 населения. По данным других авторов он диагностируется в 1-15% случаев всех заболеваний, вызванных вирусной инфекцией и в 3-10% всех вскрытий. Патогенез. Выделяют три основных патогенетических механизма развития поражения миокарда в виде воспалительной реакции под действием инфекционных агентов: 1.Проникновение инфекционного агента в миокард, 2.Продукция миокардиальных токсинов, 3. Иммунное поражение миокарда. В настоящее время патогенез миокардитов рассматривается как иммунопатологический процесс - миокардит возникает лишь при сочетании внедрения вируса в клетку и нарушенной иммунологической реактивности. Патогенез острых и хронических НК различен. При острых имеет значение воздействие инфекционного агента, выделение медиаторов воспаления, возникновение реакции гиперчувствительности немедленного типа. При хроническом течении возбудитель не играет решающей роли и в основе заболевания лежат аутоиммунные нарушения.
Выделяют три фазы воспаления: 1.Острая: вирусемия приводит к проникновению вируса в кардиомиоцит с последующей репликацией, 2. Подострая фаза: аутоиммунная фаза, опосредованная Т-клетками (4-14 день) с образованием аутоантигена, увеличением синтеза оксида азота, 3. Хроническая фаза: с 15-го дня до 90-го: наличие диффузного фиброза и сердечной недостаточности.
Врожденные кардиты (ВК) – редкий диагноз, который ставится на основании тяжелого состояния новорожденного, наличия у него выраженных клинических симптомов внутриутробного генерализованного инфекционного процесса с поражением многих органов и систем, данных лабораторно-инструментальных методов. По анатомическому субстрату ВК делят на ранние и поздние. Определить, в какой период внутриутробного развития плода возник кардит , можно лишь по морфологическому субстрату раннего кардита – обилию эластической и фиброзной ткани в эндомиокарде. Ранние ВК возникают в результате воздействия повреждающего этиологического фактора в ранний фетальный период (4-7 месяц внутриутробного развития), когда ткани плода отвечают на альтерацию пролиферацией с развитием эластоза и фиброза, поэтому обязательным морфологическим признаком ранних кардитов является фиброэластоз (преобладание эластической ткани) или эластофиброз (преобладание фиброзной ткани) эндо-и миокарда, причем эластофиброз в отличии от фиброэластоза сочетается с признаками воспаления и является переходным признаком между ранним
ипоздним кардитом ВК, имеет более благоприятный прогноз. При поражении сердца после 7-го месяца внутриутробного развития наблюдается обычная воспалительная реакция и не развивается фиброэластоз (поздний ВК); ребенок может родиться как с исходом кардита, так
ис текущим воспалительным процессом, что зависит от сроков появления заболевания. По последним данным фиброэластоз эндокарда является морфологическим понятием, подразу-

мевающим неспецифическую реакцию эндокарда в ответ на миокардиальный стресс любой этиологии – воспаление, гипоксия. Первые признаки заболевания при обоих вариантах появляются в первые 6 месяцев жизни. В клинике различают экстракардиальные и кардиальные симптомы. Первыми клиническими проявлениями могут быть симптомы застойной сердечной недостаточности.
Экстракардиальные проявления ранних ВК: низкая масса тела при рождении, затем плохая прибавка в массе, беспричинные приступы беспокойства, афония, вялость, бледность, сниженный аппетит, утомляемость при кормлении, потливость, мраморность кожных покровов. Кардиальные: одышка, сердечный горб, увеличение границ сердечной тупости, ослабление верхушечного толчка, приглушенность или глухость тонов, тахикардия, возможен трехчленный ритм галопа на верхушке, может быть систолический шум недостаточности митрального клапана, левожелудочковая недостаточность, рефрактерная к терапии. При сочетании кардита с ВПС могут быть аритмии. Инструментальная и лабораторные методы: ЭКГ – высокий вольтаж QRS, ригидный частый ритм, отклонение ЭОС влево, нарушение внутрижелудочковой проводимости, гипертрофия левого желудочка, субэндокардиальная ишемия миокарда, глубокий зубец Q в отведениях II, III AVF, V5,6.
Рис. 1 ЭКГ при раннем врожденном кардите Рентгенологически легочный рисунок нормальный или незначительно усилен по ве-
нозному руслу, кардиомегалия (рис .2), форма сердца шаровидная или овоидная
Эхокардиография: дилатация полостей серд- |
|
ца, гипертрофия миокарда, признаки фиброэластоза |
|
эндомиокарда, нарушение сократительной функции. |
|
Лабораторные методы исследования. Результаты |
|
общего анализа крови зависят от этиологии кардита. |
|
Для вирусного характерны лейкопения, лимфоцитоз, |
|
замедление СОЭ, бактериального – лейкоцитоз, ней- |
|
трофильный сдвиг, повышение СОЭ, при аллерги- |
|
ческих – эозинофилия, лейкоцитоз, нейтрофилез, |
|
ускорение СОЭ. |
|
Биохимические сдвиги обычно не изменены или не |
|
начительны кратковременны: положительный |
Рис. 2. Кардиомегалия при ВК |
СРБ, небольшое увеличение А2 глобулинов. |
В последние годы достигнуты определенные |
успехи в использовании новых высокочувствительных биохимических тестов, значительно пополняется информация о состоянии клеточных мембран кардиомиоцитов, нарушении внутриклеточного метаболизма, изменении активности ферментов митохондрий. Наиболее значимыми из лабораторных тестов являются повышение активности ЛДГ и ее «кардиальных» изоэнзимов – ЛДГ1 и ЛДГ2 , миокардиальной фракции КФК – изоферменту МВ (причем в последнее время предпочитают определять концентрацию этого белка иммунохимиче-
ским методом), АСТ и АЛТ. При поражении кардиомиоцитов раньше всего в крови повышается содержание миоглобина (гемсодержащий пигментный белок, находящийся в мышечных клетках скелетных мышц и в кардиомиоцитах, основной функцией которого является удержание кислорода и создание его запасов в сердечной мышце), гликогенфосфорилазы-ВВ (ГФ-ВВ) и тропонина (TnI и TnT), кардиоспецифичность их обусловлена высокой концентрацией в миокарде и отсутствием в других тканях и в крови здоровых людей. Далее повышается КФК, КФК-МВ, АСТ, и существенно позже повышается активность ЛДГ и кардиоспецифического фермента ЛДГ1. Активность ЛДГ1 является маркером гибели миоцитов после 12-ти часов поражения и остается повышенным 10-12 дней. Содержание TnT при миокардитах может быть увеличено в течение нескольких недель после начала заболевания, что важно для поздней диагностике заболевания. Важным и перспективным направлением является изучение роли провоспалительных и противовоспалительных цитокинов. В ранней диагностике воспаления сердца применяются методы, отражающие изменения цитохимической активности лимфоцитов Установлено, что лимфоцитам крови свойственен тип метаболизма, близкий к таковому сердечной ткани, т.е. лимфоциты выступают в роли своеобразного ферментативного зеркала миокарда. Среди ферментов лимфоцитов важное значение имеют: КФ (кислая фосфатаза) локализуется в лизосомах, участвует в процессах разрушения и удаления токсических продуктов, расщепления отработанных структур клетки; СДГ (сукцинатоксидоредуктаза) – классический митохондриальный маркер, регулирует течение дыхательных процессов в митохондриях; α- ГФДГ (α - глицерофосфатдегидрогеназа) обеспечивает процессы координации гликолиза и окисления в лимфоцитах, снижение, а тем более «выпадение» его активности свидетельствует о переходе на менее экономный путь обменных процессов. В активном периоде миокардита отмечается повышение активности СДГ при снижении активности α- ГФДГ. В иммунограмме характерно повышение содержание иммуноглобулинов: в первые 2 недели заболевания-IgМ и позже IgG; возможны: уменьшение активных Т- лимфоцитов, нарушение соотношения Т-хелперов и Т - супрессоров, повышение уровня ЦИК и В-лимфоцитов. Значимыми в диагностике являются вирусологические и серологические реакции (нейтрализации, связывания комплемента, гемагглютинации). Титр вирусных антител увеличивается в 4 и более раз в парных сыворотках крови в течение 2-4 недель и постепенно снижается в период реконвалесценции. Критерием постановки диагноза является эндомиокардиальная биопсия. Сцинтиграфия является перспективным неинвазивным методом диагностики. Используют радионуклид галлий-67, обладающий тропизмом к зонам воспаления, и моноклональные антитела к миозину, меченные индием-111 – высокочувствительный метод выявления некроза кардиомиоцитов.
Поздние ВК. Экстракардиальные симптомы.: плохая прибавка в массе при нормальной массе тела при рождении, беспокойство, судороги, повторные пневмонии, остальные признаки – как при ранних ВК.
Кардиальные: умеренное расширение границ сердца, приподнимающийся верхушечный толчок, более звучные тоны и менее выраженные признаки сердечной недостаточности, чем при ранних ВК, шума в сердце чаще не бывает, характерны различные нарушения ритма.
Инструментальные и лабораторные методы: ЭКГ – нарушения ритма – тахиили бради-
кардия, экстрасистолия, пароксизмальная и непароксизмальная тахикардия, мерцательная аритмия, различные блокады, синдром слабости синусового узла, перегрузка левых отделов сердца, признаки гипертрофии левого желудочка. На рентгенограмме тень сердца увеличена. Эхокардиография – дилатация полостей сердца (преимущественно левых), снижение фракции выброса (менее 55%), возможна гипертрофия миокарда. Лабораторные показатели как и при ранних ВК.
Прогноз при ВК: при ранних – неблагоприятный, продолжительность жизни не более 1,5 лет, при поздних - относительно благоприятный, но вероятен переход в хронический.
Приобретенные кардиты.
Острые. Тяжелые формы встречаются чаще у детей первых 3-х лет жизни. Как правило первые признаки заболевания выявляются на фоне ОРВИ или спустя 1-3 недели. Первыми признаками острого кардита чаще являются Экстракардиальные симптомы: вялость, слабость, утомляемость при кормлении, снижение аппетита, боли в животе, тошнота, рвота, потли-
вость, раздражительность, беспокойство, стоны, приступы возбуждения, цианоза, потери сознания, навязчивый кашель. Далее нарастают кардиальные.
Исход острого НК может быть различным: у половины детей заболевание принимает подострое, а затем хроническое течение, летальность до 2,2%.
Подострые НК. По течению подразделяются на 2 подгруппы:1. С торпидным течением болезни, постепенным нарастанием сердечной недостаточности через 4-6 месяцев после перенесенной инфекции (первично подострые); 2. С очерченной острой фазой, переходящей на фоне лечения в длительный процесс. Встречаются реже, чем острые, чаще болеют дети от 2 до 5 лет. Признаки заболевания носят неспецифический характер – вялость, повышенная утомляемость, сонливость, снижение аппетита, температурная реакция чаще отсутствует. Экстракардиальные и кардиальные симптомы имеют менее яркие проявления, чем при острых НК. Могут быть различные нарушения ритма, систолический шум недостаточности митрального клапана. Лабораторные данные обычно спокойные. Подострые НК отличаются стойкостью симптомов, резистентностью к терапии, неблагоприятным течением из-за перехода в хронический. Летальность достигает 16% (Н.А.Белоконь, 1987).
Хронические кардиты (ХК). Обычно развиваются у детей старше 7 лет. Выделяют 2 варианта ХК: ХК1 – застойный (дилатационный) вариант для которого характерно: дилатация левого желудочка и других камер сердца, выраженные склеротические и дистрофические процессы в миокарде, нарушение систолической функции. ХК2 – гипертрофический вариант, характеризуется преобладанием гипертрофических процессов и нарушением диастолической функции, нормальной или уменьшенной полостью левого желудочка. Этот вариант встречается реже. ХК чаще имеет первично хроническое течение.
Экстракардиальные симптомы: отставание в физическом развитии, слабость, утомляемость, навязчивый сухой кашель, рецидивирующие пневмонии, гепатомегалия, реже рвота, приступы потери сознания. Среди первых кардиальных симптомов – одышка, систолический шум, внезапно развившаяся острая сердечная недостаточность, нарушения ритма. Особо следует выделить НК с преимущественным поражением проводящей системы сердца. Они встречаются чаще у детей старшего возраста, характеризуются стертой и маломанифестной клиникой и лабораторными показателями, но выраженными ЭКГ признаками нарушений в проводящей системе сердца - эктопические ритмы, политопная и полиморфная частая экстрасистолия, блокады. Признаки 2-х вариантов ХК представлены в таблице № 8
Прогноз при ХК серьезный, летальность 26,3%, а с течением времени 100%, имеется опасность наступления внезапной смерти.
Схема клинической диагностики миокардитов, предложенная NYNA (1964, 1973)
Критерии диагностики
Связь с перенесенной инфекцией, доказанная клинически лабораторными данными: выделение возбудителя, результаты реакции нейтрализации, реакция связывания комплемента, реакция гемагглютинации, ускорение СОЭ, появление С-реактивного белка
Признаки поражения миокарда
Большие признаки:
-патологические изменения на ЭКГ (нарушения реполяризации, нарушения ритма и проводимости);
-повышение концентрации в крови кардиоселективных ферментов и белков (КФК, КФКМВ, ЛДГ, тропонин Т);
-увеличение размеров сердца по данным рентгенографии или ЭхоКГ
-застойная недостаточность кровообращения -кардиогенный шок
Малые признаки:
-тахикардия (иногда брадикардия);
-ослабление первого тона;
-ритм галопа
Диагноз миокардита правомочен при сочетании предшествующей инфекции с одним большим и двумя малыми признаками
Диагностические критерии миокардита (О.А. Мутафьян, 2006):
1.Миокардитический синдром (тахикардия, ослабленный и разлитой верхушечный толчок, расширение границ сердца преимущественно влево, ослабление или глухость 1 тона на верхушке, незначительное усиление II тона на легочной артерии, появление трехчленного ритма и систолического шума на верхушке, снижение САД, боли в сердце, характерные больше для миоперикардита.
2.Синдром сердечной недостаточности
3.Электрокардиографический синдром (снижен вольтаж зубцов первые 2-3 недели, перегрузка предсердий, желудочков, синусовая тахикардия, могут быть различные нарушения ритма и проводимости, нарушение процессов реполяризации миокарда желудочков).
4.Инструментально-рентгенологическое и лабораторное подтверждение (рентгенологически - усиление кровенаполнения венозного русла, корни расширены, конфигурация тени сердца варьирует. Эхокардиография – дилатация преимущественно левого желудочка и предсердия, гипокинезия МЖП и задней стенки ЛЖ, снижение функциональной способности миокарда; Лабораторные методы описаны выше).
Диагностические критерии миокардитов для детей первого года жизни (Н.П.Котлукова,2002)
Синусовая тахиили брадикардия
Увеличение размеров сердца
Ослабление, расщепление 1 тона
Ритм галопа
Мягкий систолический шум
Любые нарушения ритма и проводимости
Снижение сократительной способности миокарда и увеличение полостей сердца по ЭХОКГ
|
|
|
|
Таблица 11 |
||
Дифференциально-диагностические признаки хронических кардитов |
||||||
Симптомы |
Хр. кардит с увеличенной поло- |
Хронический кардит с нормаль- |
|
|||
|
стью левого желудочка (ХК 1) |
ной или уменьшенной полостью |
|
|||
|
|
|
|
левого желудочка (ХК II) |
|
|
|
|
Клинические |
|
|
|
|
Физическое развитие |
Дефицит массы тела |
Дефицит массы тела и роста |
|
|
||
Малиновый цианоз |
Редко |
|
|
Часто |
|
|
Верхушечный толчок |
Разлитой, ослабленный |
Приподнимающийся, локализо- |
|
|||
|
|
|
|
ванный |
|
|
Сердечный горб |
Часто, значительный |
Может быть и менее выражен |
|
|||
Границы сердца |
Резко расширены преимущест- |
Умеренно или резко расширены |
|
|||
|
венно влево |
|
|
в обе стороны |
|
|
Тоны сердца |
Чаще приглушены |
|
Громкие, 1 тон хлопающий |
|
|
|
Шумы |
Систолический шум недостаточ- |
Шума нет или реже систоличе- |
|
|||
|
ности митрального клапана |
ский шум во втором межреберье |
|
|||
|
|
|
|
слева, а также в пятом межребе- |
|
|
|
|
|
|
рье слева |
|
|
Частота сердечных сокра- |
Тахикардия |
|
|
Наклонность к брадикардии |
|
|
щений |
|
|
|
|
|
|
Одышка |
По типу тахипноэ |
|
Тахи- и диспноэ |
|
|
|
Увеличение печени |
3-5 см |
|
|
5-10 см, асцит |
|
|
|
Электрокардиографические |
|
|
|
||
Вольтаж |
Высокий или низкий |
Высокий |
|
|
||
|
|
|
|
|||
Нарушение ритма |
Часто |
|
|
Редко |
|
|
|
|
|
|
|
|
|
Атриовентрикулярная |
Нормальная, |
реже ускорена или |
Замедлена |
|
|
|
проводимость |
|
|
|
|||
замедлена |
|
|
|
|
|
|
|
|
|
|
|
|
|
Внутрижелудочковая про- |
Нормальная, |
несколько замедле- |
Значительно замедлена |
|
|
|
водимость |
|
|
|
|||
на |
|
|
|
|
|
|
|
|
|
|
|
|
|
Блокады ветвей п.Гиса |
Возможны в 25% случаев |
Часто (более 50% случаев) |
|
|
||
|
|
|
|
|||
<α QRS |
Отклонена влево |
|
Отклонена влево или вправо |
|
|
|
|
|
|
|
|
||
Перегрузка предсердий |
Умеренная |
|
|
Значительная, особенно левого |
|
|
|
|
|
|
|
|
|
Увеличение желудочков |
Преимущественно левого |
Обоих или больше правого |
|
|
||
|
|
|
|
|||
Зубец ТV5,6 |
Отрицательный или положитель- |
Чаще положительный |
|
|
||
|
|
|
|
|||
|
ный |
|
|
|
|
|
Сегмент S ТV5,6 |
Изоэлектричный, |
реже смещен |
Часто и значительно смещен ни- |
|
||
|
же изолинии |
|
|
|||
|
ниже изолинии |
|
|
|
||
|
|
|
|
|
||
Легочный рисунок |
Рентгенологические |
Резко усилен по венозному и ар- |
|
|||
Умеренно усилен |
по венозному |
|
||||
|
териальному руслу |
|
|
|||
|
руслу |
|
|
|
|
|
|
|
|
|
|
|
|
Форма сердца |
Митральная, |
трапециевидная, |
Как при митральном или |
аор- |
|
|
|
тальном стенозе |
|
|
|||
|
аортальная |
|
|
|
|
|
|
|
|
|
|
|
|
Увеличение отделов серд- |
Левый желудочек и левое пред- |
Левое и правое предсердия, |
пра- |
|
||
ца |
вый желудочек, левый – неболь- |
|
||||
сердие, меньше правые отделы |
|
|||||
|
шой |
|
|
|||
|
|
|
|
|
|
|
Амплитуда пульсации ле- |
Снижена |
|
|
Повышена, нормальная, |
реже |
|
вого желудочка |
|
|
снижена |
|
|
|
|
|
|
|
|
||
План обследования при подозрении на НК: общий анализ крови, анализ крови на протеинограмму, СРБ, серомукоид, КФК, КФК-МВ, ЛДГ, ЛДГ1, тропонин, иммунограмма, электролиты, вирусологическое и серологическое исследования, ЭКГ, ЭХОКГ, рентгенография сердца. В последние годы используют сцинтиграфию миокарда и пункционную биопсию с последующей оценкой персистенции вируса.
Кардиомиопатии Согласно определению комитета экспертов ВОЗ (1963), «Кардиомиопатии - заболевания
миокарда неизвестной этиологии, проявляющиеся кардиомегалией и сердечной недостаточностью, если при этом исключено поражение клапанов сердца, коронарных, легочных сосудов, артериальная гипертензия». По классификации 1995г. Различают КМП: дилатационная, гипертрофическая, рестриктивная, специфическая - метаболическая, воспалительная, ишемическая), аритмогенная кардиомиопатия (дисплазия) ПЖ, неклассифицируемая (фиброэластоз и др.).
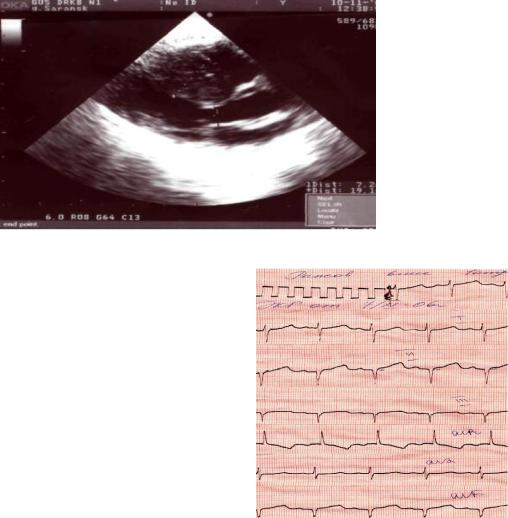
ГКМП характеризуется гипертрофией стенок левого желудочка (изредка и правого) без расширения его полости с нарушением диастолической функции. Подразделяют симметричную (одинаково выраженная гипертрофия миокарда всех стенок левого желудочка) и асимметричную с градиентом давления левого желудочка и аорты и без градиента. Заболевание чаще наблюдается у лиц мужского пола. К этиологическим факторам относятся генетические (в 60% случаев), тератогенные. инфекционные, стрессорные, митохондриальные. У детей первыми симптомами являются систолический шум, выявляемый или случайно или в связи с жалобами на боль в области сердца одышка при нагрузке, приступы потери сознания, головокружение, быстрая утомляемость. Помощь в диагностике оказывают инструментальные методы исследования: ЭКГ, ЭХОКГ, рентгенография.
Рис.3. ЭХОКГ при ГКМП. Выраженная гипертро- |
|
фиия МЖП (указано стрелкой) |
|
На ЭКГ регистрируют признаки гипертрофии ЛЖ, |
|
ишемии миокарда, возможно признаки инфаркта мио- |
|
карда, возможны различные нарушения ритма и про- |
|
водимости. На рис.4. представлена ЭКГ ребенка 6 мес. |
|
с гипертрофической кардиомиопатией, «инфарктопо- |
|
добными» изменениями. (QS во II, III и AVF отведе- |
|
ниях), ишемией миокарда. |
|
В терапии применяют: β адреноблокаторы – чаще ате- |
|
нолол или небилет при асимметричной гипертрофии с |
|
градиентом давления или надичии других факторов |
|
риска (синкопе, экстрасистолия), антиоксиданты (ци- |
|
тохром, элькар), мембранопротекторы. Возможно ис- |
|
пользование антагонистов Са и ингибиторов АПФ. |
|
Сердечные гликозиды не показаны при ГКПМ, |
|
кардиотрофики, мочегонные, ингибиторы АПФ |
Рис. 4 |

назначают с осторожностью. Радикальным методом является хирургический.
ДКПМ характеризуется диффузным поражением миокарда с дилатацией полостей сердца и резким снижением его сократительной функции. Это полиэтиологическое заболевание, выделяют следующие ведущие этиопатогенетические концепции: вирусно-иммунологическую, миокардиальную, метаболическую (селендефицитную, тауриндефицитную, карнитиндефицитную). В 30% ДКПМ имеет наследственную природу. Клиника определяется главным образом тяжестью сердечной недостаточности вследствие значительного снижения сократимости миокарда. Начало забо-
левания мало - или бессимптомное. Первым признаком могут быть нарушения ритма и тромбэмболии. На поздних сроках больные жалуются на быструю утомляемость, одышку, боли в области сердца, сердцебиение, отеки, синкопальные состояния, боли в животе. При аускультации наиболее часто наблюдаются: ослабление 1 тона, ритм галопа и систолический шум относительной недостаточности митрального и/или трикуспидального клапанов. Основными методами диагностики являются инструментальные, прежде всего, ЭХОКГ.
Терапия направлена на улучшение инотропной функции сердца и уменьшение его гемодинамической перегрузки: сердечные гликозиды, диуретики, периферические вазодилататоры, используют нестероидные противовоспалительные препараты, метаболические средства, антиоксиданты, препараты калия, магния, селена, карнитина хлорид, кудесан (коэн-
зим Q10). |
|
РКМП встречается преимущественно |
Рис.5. ЭХОКГ при ДКМП. Резкая дилатация |
в странах с тропическим климатом. |
полости (указано стрелками) |
В основе лежит ригидный, плохо растяжимый миокард, препятствующий наполнению левого желудочка. Сердце увеличено за счет левого предсердия и правых отделов, шум отсутствует или связан с недостаточностью атриовентрикулярных клапанов, часто имеются нарушения ритма. Характерный симптом - правожелудочковая недостаточность. Лечение включает противовоспалительную терапию, сердечные гликозиды, вазодилататоры.
Дифференциальный диагноз НК проводят с: ВПС (неполная атриовентрикулярная коммуникация, врожденная недостаточность митрального клапана, аномалия Эбштейна), пороками развития коронарных сосудов (аномальное отхождение левой коронарной артерии от легочной артерии - синдром Бланда-Уайта-Гарленда), ревматизмом, аритмиями (обусловленными экстракардиальными причинами), миокардиодистрофией, пролапсом митрального клапана, опухолями сердца и средостения, постгипоксическим синдромом дезадаптации сердечнососудистой системы у новорожденных и детей раннего возраста.
Лечение НК. Залогом успешного лечения является ранняя диагностика заболевания до наступления необратимых нарушений в сердечной мышце. Цели лечения: воздействие на возбудитель, устранение воспалительного процесса, повышение иммунологической реактивности больного, ликвидация или компенсация НК, устранение метаболических изменений в миокарде. Различают два этапа терапии: стационарный и поликлинический (или санаторный). Стационарный: ограничение двигательного режима, ограничение поваренной соли, жидкости (определяется суточным диурезом, степенью сердечной недостаточности ). Питание с достаточным содержанием белка, витаминов, солей калия.
Этиотропная терапия: в настоящее время для лечения острого вирусного миокардита целесообразно применение внутривенного иммуноглобулина 2 г/кг/сут. – стандартные, содержащие преимущественно антитела класса IqG (интраглобин, октагам, иммуноглобулин нормальный человеческий и др.), обогащенные Iq М (пентаглобин), гипериммунные (цитотект –
