
А. П. ПОДОНЕНКО-БОГДАНОВА
Заболевания, симулирующие
„ОСТРЫЙ ЖИВОТ"
(ЛОЖНЫЙ ОСТРЫЙ ЖИВОТ)
Под редакцией и с предисловием
действительного члена АМН СССР,
лауреата Ленинской премии
профессора Ф. Г. УГЛОВА
ИЗДАТЕЛЬСТВО „ЗДОРОВ'Я" Киев —1968
ПРЕДИСЛОВИЕ
Работа А. П. Подоненко-Богданова посвящена очень важному в практическом отношении вопросу. Каждому клиницисту и особенно хирургу приходилось встречаться с такими больными, у которых то или иное нехирургическое заболевание симулировало «острый живот» и в некоторых случаях вынуждало его идти на операцию, которая у таких больных была не только бесполезной, но и ненужной, а иногда очень опасной.
А. П. Подоненко-Богданова, заинтересовавшись этим вопросом, подробно изучила опубликованную по этому поводу литературу, а затем стала практически изучать больного, анализируя его историю болезни. Это углубленное изучение вопроса помогло автору вникнуть в сущность явлений, проанализировать их и наметить пути, по которым врач должен вести исследование, для того чтобы .избежать нередко роковой ошибки.
На основании литературных данных и, в первую очередь, на основании большого личного опыта А. П. По-доненко предложила свою классификацию заболеваний, симулирующих «острый живот». Согласно этой классификации, автор описывает те заболевания, которые симулировали «острый живот» и нередко приводили к ненужным операциям и даже к трагическим исходам.
Большую группу составляют больные с заболеваниями легких и плевры, которым ошибочно ставили диагноз «острого живота». Из .33 больных с заболеваниями легких и плевры 12 были оперированы с диагнозом «острый живот», причем 7 человек, то есть более половины больных, умерли. В то же время из неоперированного 21 больного — умерли 3 человека.
Еще более тяжелую картину представляют больные с заболеванием сердца, у которых ставили диагноз «острый живот».
Из 44 больных, страдавших в основном стенокардией и инфарктом миокарда, поступивших в стационар с диагнозом «острый живот», 19 были прооперированы, при этом 14 умерли, то есть около 3Д. Из 25 неоперирован-ных умерли 12, то есть 50%. Таким образом, если без операции больные с этим тяжелым заболеванием погибают почти в половине случаев, то при ошибочной операции погибает более 3Д больных.
Отсюда вытекает жизненная необходимость установления точного диагноза и своевременного, правильного терапевтического лечения.
Автор подробно описывает и тщательно анализирует симптомы, которые приводили к ошибочному диагнозу и дает советы, как их правильно интерпретировать, чтобы установить истинный характер заболевания. Ввиду того, что автор использовал большой материал и тщательно рассмотрел все симптомы заболевания, ею советы имеют большую клиническую ценность.
В последующих разделах своей работы автор дает клиническую картину ряда других заболеваний с ложной картиной «острого живота» и указывает на те отправные пункты, на которые надо ориентироваться, чтобы можно было поставить правильный диагноз и воздержаться от ненужной операции.
Ценным является прежде всего солидный клинический опыт, отраженный в работе. В целом мы имеем очень интересный и полезный труд хирурга, много лет работавшего практическим врачом на периферии и отдавшего много сил и времени изучению проблемы ложного острого живота.
Монография А. П. Подоненко-Богданова очень интересна и полезна не только для молодых хирургов и терапевтов, но и для опытных клиницистов, которые найдут в ней много интересного и поучительного.
Действительный член АМН СССР, профессор Ф. Г. УГЛОВ
ВВЕДЕНИЕ
В повседневной своей работе при оказании неотложной хирургической помощи больным практические хирурги часто встречают клиническую картину «острого живота», обусловленного заболеваниями, при которых оперативные вмешательства не только не показаны, но и опасны для жизни больных.
Нередко клиническая картина ложного «острого живота» настолько напоминает истинную, что дифференциальная диагностика становится чрезвычайно затруднительной. Чаще всего такой симптомокомплекс может возникнуть при заболеваниях органов грудной клетки. Заболевания легких и сердца являются наиболее частой причиной появления ложного перитонеального синдрома, приводящего врачей к диагностическим ошибкам, а больных (без показаний) — на операционный стол. При заболеваниях легких симптомокомплекс «острого живота» чаще проявляется у детей, а при заболеваниях сердца — у лиц преклонного и старческого возраста.
При любом оперативном вмешательстве в брюшной полости из-за болей наступает ограничение экскурсии диафрагмы, что является предрасполагающим фактором для развития гипост этической пневмонии. Особенно опасно, когда при пневмониях^ протекающих с таким симптомокомплексом, в поисках патологии производят чревосечения с продолжительной ревизией органов брюшной полосги. В подобных случаях чревосечения, ограничивающие экскурсию диафрагмы, а также эфирный наркоз еще более способствуют развитию пневмонии.
При заболеваниях сердца, протекающих под маской хирургического страдания, ошибочно произведенные вмешательства с ревизией органов брюшной полости чреваты тяжкими последствиями и зачастую являются роковыми.
Особую опасность представляют оперативные вмешательства при стенокардиях и инфарктах миокарда, так как в результате новых раздражителей (операционных и психических травм) усиливается тромбоз или спазм коронарных сосудов.
Кроме указанных заболеваний, картину «острого живота» может симулировать целый ряд других заболеваний: ревматизм, гипертоническая болезнь, специфические и неспецифические мезадениты, диабет, менингит, истерия, брюшной и сыпной тиф, дизентерия, корь, ветряная оспа, ангина, грипп, столбняк, камни почек и мочеточников, острые пиелиты, дистопированная почка, травмы грудной клетки, позвоночника, таза и пр.
При всех перечисленных заболеваниях картина «острого живота» может быть настолько типичной, что у врачей характер, заболевания не вызывает сомнения, и только на операционном столе выясняется ошибка, а в послеоперационном периоде у больного устанавливают какое-либо из перечисленных заболеваний, которое симулировало «острый живот».
В отдельных случаях у хирургов возникает догадка о каком-либо заболевании сердца или легких с рефлекторной реакцией со стороны органов брюшной полости, но если на ЭКГ нет соответствующих изменений или отсутствуют рентгенологические данные, говорящие в пользу пневмонии, а приглашенные консультанты отрицают наличие таковой, инфаркта миокарда или других забот леваний, хирурги, боясь просмотреть истинную карт.ину в брюшной полости, вынужденно идут на оперативные вмешательства.
Значительно реже заболевания брюшной полости могут симулировать острые заболевания органов грудной клетки. В таких случаях.ошибки бывают противоположного характера, когда оперативные вмешательства, крайне необходимые больным, производят с опозданием или не производят вовсе, что может привести к развитию перитонита со смертельным исходом.
Для правильного установления диагноза большое значение имеет тщательно собранный анамнез и внимательное обследование больного с учетом всех кажущихся мелочей. Наблюдательному, вдумчивому врачу они могут сказать многое.
Кроме того, хирурги должны быть знакомы с клиникой терапевтических, детских, инфекционных, неврологических и других заболеваний. С другой стороны, врачи •других специальностей должны знать клинику острых "хирургических заболеваний, а также атипизм течения некоторых заболеваний, протекающих под видом острых брюшных заболеваний.
Тщательно собранный анамнез, внимательное обследование больного вместе с хорошим анализом полученных- анамнестических и объективных данных окажут существенную помощь в постановке диагноза.
Вопрос о ложном «остром животе», несмотря на его "актуальность и важность, в литературе освещен недостаточно. Литературный материал слишком скуден, в большинстве своем базируется на единичных наблюдениях.
В отечественной литературе не освещен вопрос о диабете, впервые проявляющим себя симптомами «острого живота», недостаточно освещены в печати инфекционные заболевания, симулирующие «острый живот».
Во всех учебниках, посвященных диагностике и лечению неотложных хирургических заболеваний органов брюшной полости, этому вопросу отведено незначительное место.
Нам не удалось найти ни одной работы о заболеваниях, симулирующих «острый живот», с обобщающим анализом основных работ, имеющихся в литературе.
В отечественной литературе нет ни одной диссертации и монографии, посвященных данному патологическому состоянию.
Все это побудило нас заняться изучением этого вопроса, так как, несмотря на усовершенствование диагностики и введение новых дополнительных методов в обследовании больных, ошибки продолжают встречаться.
Развитие подсобных методов исследования: лабораторных, рентгенологических, электрокардиографических и многих других является огромным подспорьем в правильной постановке диагноза. Но слишком большая вера в них при недостаточном учете клинической картины заболевания иногда отвлекает внимание врачей от правильного клинического мышления, а этим самым несколько дезориентирует врача при диагностировании.
Мы изучили 156 больных с различными заболеваниями, симулирующими «острый живот» и, по возможности доступную литературу, сделали попытку выяснить причины ошибок, посильно наметить пути снижения и избежания их.
Мы изучили большую часть собранного материала, анализируя истории болезни больных из разных лечебных учреждений Донецкой области.
Отдельные больные из наблюдаемых нами были ошибочно оперированы. Зачастую правильные диагнозы мы устанавливали при неослабном, иногда многочасовом наблюдении за больными в динамике заболевания, там же, где была проявлена нетерпеливость, были произведены единичные оперативные вмешательства.
Благородная профессия врача требует от нас многих жертв, а бессонные ночи, проведенные у постели больных, окупаются возвращением их к жизни, радостными улыбками выздоравливающих. Нет ничего почетнее и благороднее миссии врачей бороться за спасение жизней наших замечательных советских тружеников, за возвращение их к созидательному труду.
ЛИТЕРАТУРНЫЙ ОБЗОР
Заболевание легких и плевры
Многие врачи, в том числе и хирурги, давно уже заметили, что некоторые заболевания органов грудной клетки (легких и сердца), а также других органов могут протекать под видом острых брюшных заболеваний. Mirande (1891) сообшил о пневмониях, симулирующих «острый живот». Позже, в 1902 г. он защитил диссертацию на эту же тему. В отечественной литературе об этом пишет 3. И. Пономарева (1910). Kulenkarapf (1921) пишет об ушибах грудной клетки и переломах ребер, сопровождающихся болевым синдромом в животе с выраженной мышечной защитой.
Я. М. Брускин (1924) считает, что заболевания органов грудной клетки (пневмонии и плевриты) могут симулировать «острый живот» и объясняет это тем, что спинальные нервы для парретальной брюшины верхних , 2/з брюшной полости (Dx—Li )b начальной своей части проходят в грудной клетке, где могут быть раздражены воспалительным процессом. Поэтому возникающая при этом боль проецируется в соответствующей зоне париетальной брюшины. Об этом же сообщили Kuttner и Isaak-Kriger.
На I Всеукраинском съезде хирургов, состоявшемся в 1927 г., вопрос об ошибках в хирургии брюшной полости был программным и вызвал оживленные прения. Основным докладчиком был И. И. Греков, который указал на то, что атипичность течения в ряде заболеваний бывает гораздо чаще, чем это можно встретить в книгах, отметил, что при заболеваниях легких и плевры можно часто наблюдать появление симптомов, характерных для заболеваний органов брюшной полости.
Аппендициту и псевдоаппендициту посвящает свою статью Б. Н. Розанов (1927).
Ф. И. Меерович (1927)"отмечал, что при туберкулезном процессе в легких вследствие интоксикации, а также непосредственного вовлечения в воспалительный процесс (в результате сдавления экссудатом) блуждающих, симпатических и диафрагмальных нервов могут появиться симптомы, характерные для острых хирургических заболеваний органов брюшной полости. О том, что пневмонии и плевриты могут симулировать подобные заболевания, сообщил в 1928 г. в своей книге Osier. О псевдоперитоните и псевдоилеусе писал П. С. Бабицкий (1928).
В этом же году В. А. Сурат отмечал, что у детей пневмонии и плевриты могут симулировать острый аппендицит.
В. А. Тарасов (1929) указывал на трудность дифференциальной диагностики пневмоний, протекающих под видом острого аппендицита. Он привел 11 наблюдений, из которых в 2 случаях больные были ошибочно оперированы со смертельным исходом.
Об этом же сообщили А. А. Иванов, А. Я. Троец-кий (1930). А. А. Иванов считал, что пневмонии чаще всего симулируют острый холецистит с ясно выраженным френикус-феноменом, объясняя это пневмококковой интоксикацией по Matthes. Автор не_ придает значения раздражению блуждающих, симпатических и диафраг-мальных нервовГа та^же^бшщосТи^н^рв^ции_грудной '' и Тщкжшой полости 6 нижними межреберными и первыми поясничными нервами.
П. М. Гуревич (1934) писал об «остром животе» при диафрагмальном плеврите. :
О плевритах и пневмониях, симулирующих, «острый живот», писал Г. П Ковтунович (1935). Автор предлагает с целью диагностики обращать внимание на" гиперестезию кожи груди .и живота и более живые брюшные рефлексы у легочных больных. f В этом же году И. Н. Шефтель указывал на диагно-\ стические ошибки врачей, возникавшие из-за их невни-< мательности и ленности мыслить. Он напоминал о необ-] ходимости тщательно исследовать органы грудной клет-1ки у больных, предъявляющих жалобы на боли в животе. Ю. Ю. Джанелидзе (1935) обращал внимание на факт гипердиагностики аппендицитов; он считал, что плевриты и пневмонии могут проявить себя симптомо-комплексом «острого живота» и быть причиной ненужных операций. В. А. Шаак (1935) произвел две напрасных лапаротомии-детям, у которых клиника «острого живота» была обусловлена пневмонией. На трудность дифференциальной диагностики таких пневмоний указывал Т. К. Краснобаев (1935).
В 1936 г. вышли в свет книги М. М. Виккера «Диагностика и врачебная тактика при острых брюшных заболеваниях», Monddr. «Неотложная диагностика» и Mat* thes «К дифференциальной диагностике внутренних болезней», в которых авторы отмечали появление ложных перитонеальных симптомов при заболеваниях легких. Авторы уделили много внимания дифференциальной диагностике истинного и ложного «острого живота».
М. М. Виккер предлагал учитывать данные мышечной защиты при истинном и ложном «остром животе» \ и считал, что глубокая пальпация при ложном «остром -[животе» менее болезнена, чем при истинном «остром ■'' животе»,, а поверхностная, наоборот, вследствие гиперестезии кожи груди и живота (при воспалительных заболеваниях легких и плевры) —более чувствительна. Кор-немзла в диагностике автор считает позднее появление легочно-плевральных симптомов, но к этому следует др-\ бавить "еще ипереоценку напряжения мышц передней - брюшной ^тёМйТТГередко имеющую место при пневмо-
НТГЯТГ-
В~этом же году об «остром животе» при плевропневмониях писел Л. И. Иостеон. Автор отмечал более частое Появление такого симптомокомплекса у детей и рекомендовал обращать внимание на лицо больного пне-- вмонией, которое обычно бывает гиперемированное с цианотичным оттенком.
,А. И. Петровых (1936) сообщала, что боли в животе у женщин при заболеваниях легких и плевры могут также служить источником диагностических ошибок и ошибочных лапаротомий.
Loress (1936) привел 2 наблюдения, в одном из которых искусственный пневмоторакс, а в другом — спонтанный, дали типичную картину «острого живота».
Menegaux и Kappis (1937) отмечали появление ложных перитонеальных симптомов при ушибах грудной клетки, переломе ребер, гемотораксах!
Ахрамович-Клопова, Кретцер и Смирнова (1937) в статье «Об абдоминальных симптомах при крупозной пневмонии» провели 2 наблюдения пневмоний, давших картину острого аппендицита. Больные были оперированы. Авторы обращали внимание на активное поведение таких больных в постели и постепенное ослабление мышечной защиты.
Об этом же писали Л. Н. Кузьменко, П. А. Блумен-таль (1938).
Я. А. Бухштаб и М. Г. Каменчик (1939) отмечали, что ошибочные операции при нераспознанных плеврите и пневмонии могут стоить жизни больному. Авторы провели дифференциальную диагностику между острыми хирургическими заболеваниями и заболеваниями, симулирующими «острый живот».
А.'Я. Ищенко (1938) привел наблюдение.над больной с диафрагмальным плевратом, принятым за аппендицит. Больная была напрасно оперирована. Автор ссылается на De Guervain, который описал 7 случаев ошибочных операций при пневмонии, и привел схему дифференциальной диагностики пневмоний от аппендицитов, заимствованную у Rendle-Schor, который также указывал на подобные диагностические ошибки;
В этом же году В. М. Соломяный и М. Е. Полеско сообщили о симптомах, характерных для заболеваний брюшной полости, проявившихся при легочно-плевраль-ных заболеваниях. Авторы указали на их актуальность и отметили, что чаще всего таких больных оперируют по поводу острого аппендицита, прободной язвы желудка. а иногда острого холецистита. Авторами приведены 6 наблюдений, когда клиническая картина прободной язвы желудка была симулирована пневмонией, плевритом.
A. П. Крымов, Н. Г. Сосняков, М. С. Халфен, Г. А. Гомзяков (1940—1943) в своих статьях сообщили о симуляции острого хирургического заболевания пневмонией, плевритом, спонтанным пневмотораксом и подчеркнули, что подобные диагностические ошибки нередко приводят к ошибочным чревосечениям со всеми вытекающими отсюда последствиями. Об этом же писали В. Ф. Войно-Ясенецкий (1946), А. И. Энтин и И. М. Ли- берман (1948), А. М. Фейнгольд (1951), Н. Н. Самарин (1952).
Marie, Marcuesi и Debrau (1950) указывали на атипичное течение гриппозной пневмонии с резкими болями в животе, что могло явиться причиной диагностических ошибок.
Л. И. Вайнберг (1952), 3. И. Бесфамильная, Д. П. Федорович (1954) отмечали, что при_диагностике часто воз-^ никают затруднения придифференциации отдельных \-' форм~1шжното острого ЖТТвота и истинного. Во избежа-
■(Уние ОШибОК ХИДОрГИ ДОЛЖНЫ $JKJ^OB^aT^b_CB^"B"HHMaHHe
у на тщательном__собирЪнш{_анамнеза, и_ подробном~обслё- дований "больных. ~~ ~
НГИГБлинов. С. Р. Слуцкая, А. Д. Очкин, М. Г. Хас-келевич (1955—1957) сообщили о заболеваниях легких, симулирующих «острый живот». Авторы указывали на то, что подобные ошибки, к сожалению, редко публикуют в печати.
B. А. Баташов, Н. И. Блинов пишут о том, что не оправданные лапаротомии в таких случаях могут стать для больных роковыми.
А. И. Соркина (1957) отметила, что чаще всего мни-мую картину «острого живота» д^т'пнёвмдШЩ^прп-вела 15 "наблюдении, когда В^шгЫшх^эшПэперированы ошибочно.
М. М. Ленгур, Я. А. Рубанов, С. Р. Вайсман, Ю. Я. Грицман (1958) также указывали на возможность симуляции пневмонией и плевритом острых хирургических заболеваний.
В 1959 г. в печати появилась обстоятельная статья Ф. Г. Углова. в которой была подробно освещена картина «острого живота» при патологических состояниях органов грудной клетки. Автор отметил, что симптомы, характерные для острого живота (боли в животе, вздутие живота, мышечная защита, выраженный симптом Щеткина—Блюмберга) можно наблюдать и при некото-V: рых заболеваниях грудной клетки (плевриты, диафраг- ! матиты, пневмонии). Ф. Г. Углов считает, что появление/ этих симптомов связано с некоторой общностью иннер-1 вации грудной клетки, брюшной полости и стенки жи-Ч вота, а также с раздражением блуждающих, симпатических и диафрагмальных нервов при патологических состояниях органов грудной клетки. Выраженный «синдром острого живота» при заболеваниях органов грудной ) t летки автор предложил называть торакоабдоминальным. ;
В 1959 г. вопросу о псевдоаппендицитах была посвящена статья 3. А. Власовой и О. К. Хмельницкой.
В этом же году Н. И. Блинов и В. И. Андреева в статье «Нужно ли всегда оперировать больных с острым аппендицитом?» указывали на то, что при нетипичной картине данного заболевания надо воздержаться от операции и вести строгое наблюдение, чтобы исключить заболевания, могущие симулировать «острый аппендицит». Авторы считают, что операция должна принести больному пользу, избавив его от болей и не быть причиной возникновения новых страданий. В 1959—1961 гг. В. И. Колесов, А. С. Левин, А. П. Биезань указывали на возможность атипичного течения пневмоний,"''чаще всего напоминающих аппендицит.
В. И. Кукош (1960) сообщил о синдроме «острого живота» после радикальных операций на легких и назвал указанный синдром торакоабдоминальным, по Ф. Г, Углову,
Болезни сердца
О том, что стенокардия и инфаркт миокарда могут вызывать симптомокомплекс «острого живота», имеются многочисленные сообщения в отечественной и зарубежной литературе.
В 1925 г. Л. Кутнер и К. Изаак-Кригер сообщили о возможности появления такого симптомокомплекса при заболеваниях сердца и сосудов. На такую же возможность указывали И. И. Греков, В. П. Недохлебов (1927), А. Люгер и Э. Шпигель (1929).
Г. П Ковтунович (1935) и Matthes (1936) отмечали, что склероз коронарных сосудов может явиться причиной развития ложного перитонеального синдрома. А. Н. Крюков. П. Т. Казаков и И. Б. Фридлянд (1938) провели ряд наблюдений за больными, у которых инфаркт миокарда, тромбоз коронарных сосудов и сифилитический аортит симулировали картину «острого живота».
В этом же году Menegaux описал развитие клинической картины «острого живота» при гемотораксе и гемо-перикарде.
Я. А. Бухштаб и М. Г. Каменчик (1939) отметили опасность ошибочных лапаротомий при нераспознанной стенокардии.
Ф. И. Сариуш-Залесский (1940) сообщил об ошибочной лапаротомий при расслаивающей аневризме аорты, симптомы которой напоминали картину прободной язвы желудка.
В 1940 г. Д. И. Гретэль в книге «Острый инфаркт миокарда» подчеркнул возможность атипичного течения указанного заболевания под видом желудочно-кишечных расстройств и других острых заболеваний брюшной полости.
В 1940 г. Р. А. Лурия, Г. А. Гомзяков, А. М. Заблу-довский и Н. Г. Сосняков также наблюдали появление симптомокомплекса «острого живота» при заболеваниях сердца: стенокардиях, инфарктах миокарда, тромбозах коронарных сосудов, коронаросклерозе, коронаритах и т. п. Г. А. Гомзяков, напоминая врачам о торакальном синдроме «острого живота», предостерегал их от его переоценки во избежание ошибок обратного порядка.
Hess (1946) в статье «Нервный фактор при инфаркте миокарда» отмечал, что боль при инфарктах миокарда нередко локализуется в подложечной области. В результате расширения сердца развиваются застойные явления в брюшной полости, сопровождающиеся икотой, отрыжкой, рвотой, напоминая иногда картину острой кишечной непроходимости.
Chambers, Seller и Weisel, Mintz и Katz (1946—1947) отмечали при инфарктах миокарда частое появление болей в эпигастральной области, иногда довольно интенсивных, сопровождающихся тошнотой, рвотой и по своему характеру напоминающих боли при острых хирургических за'болеваниях органов брюшной полости. При ЭКГ-исследовании не всегда удается обнаружить изменения в сердце. Авторы считают, что прогноз при таких инфарктах миокарда плохой и отягощается еще более, если больйых подвергают ошибочным операциям. А. Д. Калюта (1947) упоминает о расслаивающей аневризме аорты, давшей картину г.рободной язвы. Больной был оперирован. О рефлекторном «остром животе» при заболеваниях органов грудной клетки, в частности Сердца, писал в 1948 г. А. И. Савицкий.
Winter, Siedeck, Kisch (1948—1949) также писали о., заболеваниях сердца (стенокардия, инфаркт миокарда) i протекающих с синдромом «острого живота».
Winter отмечал появление указанного симптомокомп-лекса в продромальном периоде тромбоза венечных артерий, который в основном сводится к желудочно-кишечным жалобам. Автор считал, что если при обследовании тдких больных никакой патологии со стороны желудочно-кишечного-тракта не находят, то можно предполагать тромбоз коронарных сосудов.
В 1948—1949 гг. А. Н. Крюков, П. Е. Лукомский указывали, что инфаркты миокарда могут симулировать прободную язву желудка, острый холецистит, острую кишечную непроходимость. А. Н. Крюков в своей статье провел дифференциальную диагностику данного заболевания с острыми хирургическими заболеваниями органов брюшной полости.
В 1950 г. Г. И. Шмальц указывает на некоторые особенности клинического течения инфаркта миокарда. По данным автора, гастралгическую форму инфаркта миокарда нашли у 4% больных инфарктом миокарда, она сопровождалась симптомами острого холецистита, кишечной непроходимости или прободной язвы желудка. Отмечая более частое появление указанных симптомов при локализации инфарктов на задней стенке, автор объясняет это близостью к диафрагме, вовлечением в процесс диафрагмального иерва.
В этом же году И. Е. Мацуев приводит случай напрасной лапаротомин у больного с инфарктом миокарда, который вызвал типичную картину прободной язвы желудка. Автор считает, что оперативные вмешательства в таких случаях почти всегда приводят больных к смерти.
П. Л. Сельцовский и А. М. Бегичева (1950) упоминали об «остром животе» сосудистого происхождения.
В 1951 г. Hochrein, Schleicher в эксперименте при раздражении блуждающего нерва наблюдали приступы сердечной астмы, сокращение мышц живота, повышение внутрибрюшного и внутрилегочного давления. В этом же году Suckle, Wharton экспериментально доказали, что при растяжении пищевода и желудка можно наблюдать приступы стенокардии, а после перерезки блуждающего нерва этих язлений не бывает. Это подтверждает рефлекторную природу заболевания.
По мнению авторов, единственным симптомом заболевания сердца иногда являются расстройства со стороны желудочно-кишечного тракта.
О том, что заболевания сердца могут протекать под видом желудочно-кишечных заболеваний, даже острых, сообщили Н. Н. Самарин, С. В. Шестаков (1952). Об этом же писали в своих монографиях, посвященных острой кишечной непроходимости, П. Н. Маслов, Д. П. Федорович (1954). В 1952 г. Read, William наблюдали больного, страдавшего миокардитом, который симулировал картину острого аппендицита. Bouvrain (1952) в первые дни заболевания инфарктом миокарда наблюдал тяжелые расстройства со стороны желудочно-кишечного тракта. Gavel и Lambert (1954) предложили использовать преходящую альбуминурию при инфарктах миокарда для дифференциальной диагностики. Обычно альбуминурию у больных «острым животом» (кроме больных с инфарктом почек) не наблюдают. При обычных формах инфаркта миокарда авторы отмечают непостоянство симптома альбуминурии. Альбуминурия чаще имеет место при инфарктах миокарда, симулирующих «острый живот» и является плохим прогностическим признаком.
В 1956 г. Countri привел. 14 наблюдений больных инфарктом миокарда в молодом возрасте. У одного больного инфаркт протекал атипично, с резкими болями в животе, тошнотой и неукротимой рвотой.
В. Е. Незлин (1955) указывал на возможность ати-» пичного течения стенокардии инфаркта миокарда под видом острых желудочно-кишечных заболеваний.
О синдроме «острого живота» сосудистого происхождения сообщает А. Н. Ардамацкая (1955). Она отметила
Наиболее частое появление такого синдрома у стариков й лиц с гипертонической болезнью и объясняет этот синдром спазмом брыжеечных сосудов. Ю. И. Аркусский сообщил об атипичной картине инфаркта миокарда, протекающего исключительно- с болями в животе.
Г. К. Алексеев (1956) писал, что у таких больных обычно за болевым приступом в животе на 2, 3-й день € начала заболевания появляются боли в сердце или загрудинные болн, которые ошибочно могут быть отнесены за счет острого заболевания органов брюшной полости (рефлекторная стенокардия).
Об этом же писали Н. И/ Сметанкин, И. М. Бело-усова (1956).
О..И. Ясакова также упоминает об инфарктах миокарда, симулирующих «острый живот», чаще всего холецистит. Автор объясняет появление болей в животе участием в процессе чревного нерва и увеличением печени в связи с застоем крови и перерастяжением глиссо-новой капсулы.
По данным М. И. Теодори (1956), у 28 (2,7%) больных из 1028 инфаркт миокарда протекал под видом острого заболевания органов брюшной полости. Автор указал на то, что, по данным других авторов, атипичное течение инфаркта миокарда наблюдают у 4—75% больных.
Такое атипичное течение заболевания чаще наблюдается у людей с гипертонической болезнью, с выраженным атеросклерозом и при повторных инфарктах миокарда. А. Г. Тетельбаум (1956) на 3054 больных с инфарктами миокарда отметил у 512 в начале заболевания атипичное течение.
Автор полагает, что нет атипичных инфарктов миокарда, есть их атипичное начало.
А. А. Анфимова (1956) .наблюдала 32 больных с инфарктом миокарда, протекающим исключительно с симптоматикой со стороны желудочно-кишечного тракта. Все больные были направлены в клинику с диагнозами различных заболеваний, требующих неотложного хирургического вмешательства. Автор считает, что данную форму инфаркта миокарда встречают у тех больных, у которых имеется сочетание стенокардии с язвенной болезнью или холециститом.
Вопросы «острого живота» сосудистого происхождения освещают Н. И. Бобрик, Е. В. Курликов, К. С. Миротворцева (1957). Появление симптомов «острого жи-вота»у этих больных авторы объясняют спазмом брыжеечных сосудов.
А. П. Крейдич, Ф. М. Жмудиков и Е. С, Шилова (1956) указывали на то, что аневризмы брюшной аорты и ее ветвей могут сопровождаться выраженным перито-неальным синдромом.
По данным О. И. Глазовой (1956), гастралгическую форму инфаркта миокарда наблюдали у 32% больных. В. Деветаков (1957) привел 23 наблюдения больных с инфарктами миокарда, у которых последний прошел по типу желудочно-кишечных заболеваний.
И. И. Баловнев (1957) отмечал течение инфаркта миокарда с болями в живсге у лиц, страдающих пневмо-склерозом, язвенной болезнью желудка и холециститом. Н. Б. Ситковский (1958) наблюдал 8 больных с инфарктом миокарда, у 5 из них инфаркт симулировал прободную язву желудка. Все больные были ошибочно оперированы.
По данным Г. А. Казимова (1958), из 40 умерших больных от инфаркта миокарда у 9 последний протекал с желудочно-кишечными расстройствами. Автор отмечал особую опасность для этих больных ошибочной диагностики.
Об «остром животе» сосудистого происхождения писали И. М. Мороз и В. Н. Войленко, Н. И. Давыдова (1958). Ими приведены наблюдения, когда «острый живот» развился у больного, страдающего гипертонической болезнью, и у больного облитерирующим эндартериитом. Они объясняют развитие симптомов «острого живота» спазмом брыжеечных сосудов.
М. М. Макиенко (1958) подчеркивал, что инфаркты миокарда иногда протекают .настолько атипично, что тяжесть поражения органов брюшной полости почти не вызывает сомнений. В этом же году М. И. Теодори и Г. К. Алексеев сообщили о двух случаях инфаркта миокарда, симулировавших в одном из них прободную язву желудка, в другом — острый аппендицит. Оба больные были ошибочно оперированы.
Ф. Г. Углов (1959) указывает, что болезни сердца, чаще всего стенокардии и инфаркты миокарда, могут проявлять себя симптомами, характерными для острых заболеваний органов брюшной полости.
Г. И. Богданович (1959) указывал на то, что атипичные формы инфарктов миокарда протекают значительно тяжелее, летальность при них высока, особенно если больным производят ошибочные оперативные вмешательства. Т. С. Антонова, В. И. Колесов (1959) также указывают на возможность атипичного течения инфаркта миокарда с болями в брюшной полости.
В. Н. Горбенко и В. Л. Кучук, В. С. Карпышева и М. С. Рожкова (1959) писали, что инфаркты миокарда протекают нередко либо под видом острых заболеваний брюшной полости, либо гастрита или пищевой интоксикации, и считают, что диагностические ошибки чаще всего возникают от недооценки общего состояния больных.
В. X. Василенко и М. Ю. Меликова (1959) считают, что желудочно-кишечный синдром при инфарктах миокарда бывает довольно часто и составляет часть клинической картины, а иногда даже затемняет основное заболевание. В отдельных случаях при таких инфарктах миокарда вследствие тяжелого пареза мускулатуры желудка, сопровождающегося паралитической гиперемией, наступают расстройства кровообращения с развитием кровотечения за счет диапедеза. Все это также может приводить к диагностическим ошибкам и ошибочным операциям. Авторы ссылаются на Гоца, Альвареца, Рогова, Киша и др., которые считают, что в появлении указанных симптомов наряду с нервнорефлекторными факторами играют роль изменения нормальных условий кровообращения в желудке и кишечнике.
М. П. Черенько (1960) указывал на то, что инфаркты миокарда могут симулировать любую форму острой желудочно-кишечной патологии. Это же подчеркивала 3. В. Новицкая (1960).
Г. К. Алиев (1960) в целях дифференциальной диагностики истинного «острого живота» от ложного, обусловленного стенокардией и инфарктом миокарда, предлагает использовать позвоночно-сердечный и френикус-сердечно-позвоночный симптомы.
О течении инфарктов миокарда с желудочно-кишечными расстройствами сообщили Г. С. Гляштейн, Н. Б. Щупак, В. Н. Зуев (1960—1961). Авторы считают, что указанные симптомы чаще появляются у лиц с выраженным атеро- и коронаросклерозом, а наличие этих симптомов и приводит к диагностическим ошибкам. На такую же возможность указывает Ян Нелюбович в своей книге, посвященной острым заболеваниям органов брюшной полости (1961).
К. Ф. Власов (1961) отметил более частое появление продромальных симптомов при инфарктах миокарда у лиц пожилого возраста.
Ревматизм
Впервые о болях в животе при ревматизме сообщили Genoch (1895) и Still (1901). Более точное описание ревматического процесса в брюшной полости (по В. Е. Незлину) дали Pirson и Baumler в 1904 г. На боли в животе при ревматизме указывал Osier (1928).
В отечественной литературе впервые абдоминальный синдром при ревматизме был описан В. Е. Незлиным, который подчеркнул, что значительное число описанных случаев этого синдрома при ревматизме рассмотрено хирургами. В. Е. Незлин указывал на поражение брюшины ревматическим процессом. По данным В. Т. Талалаева (1932), ревматическим процессом поражается брюшина у 11 % больных ревматизмом.
Е. И. Лурье и Е. Л. Зильберман (1939) отмечали более частое появление симптомокомплекса «острого живота» при ревматизме у детей в начале заболевания, то есть до появления полиартритических симптомов.
По данным Е. В. Ковалевой-Гришиной (1939), из 250 больных ревматизмом у 5 наблюдали ревматический перитонит, который нередко комбинировался с ревматическим плевритом, перикардитом, эндокардитом. Прогноз при ревматических перитонитах плохой, диагностика их трудна.
3. А. Гертман (1939) указывает на то, что боли в животе при ревматизме могут появиться в начале заболевания, а иногда вслед за полиартритическим синдромом. Автор считает, что абдоминальную форму ревматизма без поражения суставов приходится наблюдать реже, проявляется она симптомами «острого живота», чаще всего острого аппендицита, реже — прободной язвы желудка или паранефрита. В 1944 г. Apfel в своей статье «Боли в животе как ранний симптом ревматизма» подробно остановился на симптоматике данного проявления ревматизма. В этом же году Jones также указывает на боли в животе при ревматизме и на сложность диа"гностики при этом. Л. И. Вайнберг привел наблюдение -. йад 10-летней девочкой, у которой ревматическое поражение мыши передней брюшной стенки симулировало типичную картину «острого живота».
Л. И. Гефтер (1952) наблюдал 9 больных ревматизмом с ясно выраженными симптомами «острого живота. В 1955 г. в книге А. Б. Воловик «Ревматизм в детском возрасте» также сообщалось об атипичном течении ревматизма, протекающего в отдельных случаях под видом острого хирургического заболевания. , В 1957 г. О. П. Игнатьева сообщила о 4 больных ревматизмом, который протекал по типу «острого живота». Одному больному была ошибочно произведена лапаро-томия. Г. А. Клименко (1957) отметил, что иногда при j яркой клинической картине «острого живота» при рев-I матизме во время операции поражение брюшины не отмечается. Автор провел несколько таких наблюдений. С. Р. Слуцкая (1957), говоря об ошибках клинической диагностики острого аппендицита у детей, подчеркивала, что в 17 наблюдениях именно при диагностировании ревматизма возникали ошибки.
Liebe в статье «Боли в животе как симптом ревматической лихорадки» анализирует 14 наблюдений больных, у которых ревматизм начался сильными белями в животе, симулируя острый приступ аппендицита.
Острому абдоминальному синдрому при ревматизме посвятили свои статьи А. Г. Куликовский и Г. А. Таи-пова (1959).
П. В. Кравченко и В. Е. Волков (1960) сообщают о 12 больных с ревматическим абдоминальным синдромом, 3 из которых ошибочно оперированы.
Мезадениты
Многие авторы сообщают, что специфические и неспецифические мезадениты могут симули-ровать острое хирургическое заболевание органов брюшной полости и приводить к ошибочным операциям.
Kleiber (1933) писал, что чаще всего мезантериальные лимфадениты симулируют хронические и острые аппендициты. Произведенные аппендэктомии успеха не приносят.
Г. Мондор (1936) отмечал появление симптомов «острого живота» при бры-жеечных лимфаденитах.
В. В. Орнатский (1943) считал, что при остром мезентериальном лимфадените микробы проникают в лимфоузлы лимфогенным и гематогенным путем (при гриппе, ангине). Автор провел несколько подобных наблюдений, из них в 4 случаях больные были оперированы.
О туберкулезном поражении брыжеечных желез, протекающих по типу «острого живота», упоминают Е. В. Миртовская, А Е. Аронин, Д. А. Манучарян и Ф. Л. Элинсон. И. М. Лошенко (1956) отмечал трудность, даже невозможность дифференциальной диагностики между специфическими и неспецифическими меза-денитами.
Автор подчеркивает разнообразие клинической картины при мезаденитах, которые чаще симулируют острый аппендицит, иногда прободную язву желудка и, реже, острую кишечную непроходимость. Из 2150 больных, оперированных по поводу острых хирургических заболеваний, у 37 клиника «острого живота» была обу-"словлена мезаденитом. Автор отдает должное консервативному лечению мезаденитов.
Г. 3. Асадов (1959) привел анализы 70 больных туберкулезными мезаденитами, из которых 19 были ошибочно оперированы.
В. И. Андреева (1959) источником инфекции брыжеечных желез считает область глотки и миндалин. На 1402 аппендэктомии в 39 случаях автор наблюдала острое неспецифическое поражение лимфоузлов брыжейки.
М. Т. Нагорный (1959) также отмечал появление симптомокомплекса «острого живота» при специфических и неспецифических мезаденитах.
Н. С. Триумфова (1959) предложила при остром неспецифическом мезентериальном лимфадените удалять червеобразный отросток, считая его источником инфекции брыжеечных желез.
Jdenka (1959) в своей статье подробно рассмотрел этиологию и лечение мезаденитов и отметил трудность дифференциальной диагностики мезаденита и острого аппендицита, особенно у детей. А. Г. Ец, В. Д. Сурков (1960) сообщили о 16 больных неспецифическими мезаденитами, из них 9 были оперированы, причем почти у всех больных боли не прекратились. Авторы рекомендуют консервативное лечение мезадени'юв.
Seiffert (1960) сообщил о 1072 аппендэктомиях, из которых у 87 больных отросток оказался неизмененным. У 34 больных клиника острого аппендицита была обусловлена поражением меэентериальнмх желез.
A. Ф. Зверев (1961) детально остановился на клинике и диагностике данного заболе-вания; указывая на значительный процент ошибочных операций, автор не разделяет мнения других авторов в отношении аппендэктомии при мезаденитах, рекомендуя консервативное лечение.
Болезнь Шенлейна — Геноха
Иногда клиника «острого живота» может быть симулирована .болезнью Шенлейна—Геноха.
B. А. Шаак (1935) оперировал ребенка, у которого «острый живот» был обусловлен геморрагической пурпурой Шенлейна-Геноха.
О. В. Мирзон (1938) и М. С. Халфен (1940) также считали, что абдоминальная пурпура может симулировать острое хирургическое заболевание. Об этом же в 1954 г. писали А. М. Стукалюк, Г. С. Вилямовский, X. И. Фельдман и Р. И. Забара. Годом позже Н. К. Ахмедов описал «острый живот» у детей при абдоминальной пурпуре Шенлейна—Геноха. Автор обратил внимание на то, что данное заболевание может в действительности осложниться кишечной инвагинацией или перфорацией кишки.
Этому же вопросу посвящена работа В. Б. Извековой (1956) и Л. П. Бобкова (1957). Об абдоминальной пурпуре Шенлейна—Геноха и ее значении в,диагностике острых хирургических заболеваний указывали В. В. Ми-зеровский, Б. Н. Безбородько (1958).
Клиника и диагностическое значение абдоминальной пурпуры Шенлейна—Геноха отражены в статьях Т. П. Гомонова, Н. В. Потанина и 3. М. Гринь-Яценко {1959). По данным двух последних авторов, из 62 детей с геморрагическим диатезом у 2/з- отмечали желудочно-кишечный синдром.
Диабет
В 1928 г. Landsberg сообщил о появлении ложных перитонеальных явлений при диабетической коме. Годом позже Cecelius писал о нескольких случаях диабета и диабетической комы, сопровождающихся типичной картиной «острого живота». В отечественной литературе нам не удалось найти подобных сообщений, но упоминания о том, что диабет впервые может проявить себя симптомокомплексом «острого живота», мы нашли в работах Р. А. Лурия, А. П. Биезиня, С. Г. Генеса, В. М. Ко-гана-Ясного, К. Е. Мескина.
М. А. Копелович и И. Л. Добкин (1932) наблюдали больную с диабетической комой, которая сопровождалась болями в подложечной области перитонеального типа, кровавой рвотой и плевритом.
Тиреотоксикоз
Впервые о болях в животе при тиреотоксикозе сообщили Л. Кутнер и К. Изаак-Кригер (1925), а также Н. Н. Самарин (1952).
П. Е. Рыбалкин (1959) писал об абдоминальном проявлении тиреотоксикозов. Автор отмечал, что данное заболевание может симулировать как острые, так и хронические заболевания органов брюшной полости. Причиной диагностических ошибок, по его мнению, является недостаточно внимательный осмотр больного и невнимание к анамнезу заболевания.
О нейрогенных заболеваниях, симулирующих «острый живот» сообщил В. А Ракль в книге «Болезни легких и живота» (1860). Автор указывал, что боли в животе, симулирующие перитонит, иногда можно наблюдать у больных истерией. Б. П. Кестер (1908) приводит наблюдение, когда больная с истерией четырежды подвергалась ненужным лапаротомиям. Автор упоминает случай, описанный Н. А. Вельяминовым, когда истерия симулировала опухоль в брюшной полости.
И. И. Греков, И. Я. Крейсберг, 3. Гейманович и С. Оддо (1927) упоминали о возможности появления симптомов «острого живота» у больных истерией.
А. А. Шлыкова (1928) отмечала, что динамическая и спастическая форма кишечной непроходимости может наблюдаться при тяжелых психических переживаниях, при токсическом повреждении мозговых центров, при менингите, сифилисе, истерии. Об этом же писали В. А. Сурат (1928), А. Люгер и Э. Шпигель (1929). Л. В. Меерович (1936) сообщил о непроходимости кишок нейрогенного характера и привел несколько наблюдений, когда отдельные больные истерией много раз (10—13) подвергались напрасным чревосечениям.
Н. Л. Блюменталь (1937) упоминал о том, что клиника «острого живота» может быть обусловлена нейро-люисом, а также повреждением позвоночника и спинного мозга. Годом позже А. С. Корженьянц привел наблюдение паралитического илеуса после спинномозговой анестезии.
А. П. Крымов (1940), В. Ф. Войно-Ясенецкий (1946) также отметили появление симптомокомплекса «острого живота» при заболеваниях нервной системы.
Н. А. Говсеев (1947) сообщил о 20 случаях заболеваний и повреждений головного мозга, протекающих с резко выраженным болевым синдромом со стороны живота.
Л. Й. Вайнберг (1952) отметил, что невралгии, та-бетические кризы могут быть причиной появления ложного перитонеального синдрома.
По данным И. М. Белоусовой (1956), у 8% больных с острой кишечной непроходимостью клиника болезни была обусловлена заболеваниями нервной системы.
Р. В. Мамичев (1958) появление симптомокомплекса «острого живота» у больных с опухолями мозга объясняет дегенеративными изменениями в солнечном сплетении, наступающими в результате возникновения опухолевого процесса в мозгу.
Н. И. Блинов, Ян Нелюбович (I960) указывали на то, что эпилепсия может быть причиной развития ложного перитонеального синдрома.
Некоторые инфекционные заболевания
Е. А. Ратнер (1905) указывал на возможность истинного воспаления червеобразного отростка при брюшном тифе в начале или в конце заболевания. Raterson (1910) писал о возможности напрасных лапаротомий при инфекционных заболеваниях, особенно лри гриппе. Е. Kenig (1924) считал, что в 18% аппендэктомий удаленный, отросток оказывается неизмененным, причем клиника острого аппендицита нередко может быть обусловлена брюшным тифом.
Kummel упоминал о псевдоаппендицитах, к которым он относит такой симптомокомплекс, когда при типичной картине острого аппендицита червеобразный отросток не изменен. По мнению автора, такой симптомокомплекс можно наблюдать при гриппе, тифе, паратифе, дизентерии.
И. И. Греков (1927) подробно остановился на ошибках в диагностике, ведущих к напрасным чревосечениям при кори, скарлатине, тифе, малярии.
И. С. Комаровский (1929) в статье «Энтероколиты и аппендициты» указывал на то, что оба заболевания могут симулировать друг друга. Аппендэктомия, произведенная при колитах, усугубляет основное заболевание. Я. Д- Дмитрук (1931) сообщил о брюшнотифозном перитоните без видимой перфорации кишки.
Wachsmuth (1933), Seifert (1934) писали о том, что грипп может симулировать острое хирургическое заболевание органов брюшной полости (острый аппендицит, кишечная непроходимость, туберкулезный перитонит).
Авторы указали на ряд ошибочных лапаротомий при гриппе и на трудность диагностики в таких случаях.
Ю. Ю. Джанелидзе, Т. К. Краснобаев (1935) также указывали на возможность симуляции «острого живота» инфекционными заболеваниями (брюшным и сыпным тифом, гриппом, малярией, скарлатиной).
С. Б. Будзинская-Соколова и Л. В. Усачева (1937) считали, что симптомы прободной язвы иногда могут наблюдаться при гастроэнтеритах.
Л. Д. Рабинович и X. С. Зисмен (1938) указывали на то, что в отдельных случаях малярия может симулировать «острый живот», чаще всего острый аппендицит, реже прободную язву желудка.
Об этом же писал А. В. Габай (1938), который особое внимание обращал на тщательное собирание у таких больных анамнеза, дающего возможность обнаружить инфекционное заболевание.
На трудность диагностики аппендицита у детей указывал. С. Д. Терновский (1940), объясняя это тем, что целый ряд заболеваний у детей, особенно инфекционных, начинается с болей в животе, С. Д. Терновский, во избежание ошибок, рекомендует внимательное наблюдение за такими больными и тщательное изучение анамнеза.
Т. 3. Гуревич (1941) привел три случая заболевания малярией, протекавшей с типичным симптомокомплек-сом «острого живота».
В. П. Вознесенский (1943) считал, что явления «острого живота» у детей могут быть обусловлены брюшным тифом и другими инфекционными заболеваниями. Он привел случаи ошибочных лапаротомий при энтероколитах. И. X. Геворкян (1947) на III Закавказском, съезде хирургов доложил о явлениях «острого живота», наблюдаемых при малярии. Причина симптомов «острого живота» при малярии, по мнению автора, заключается в тромбозе мелких сосудов кишечника, мелких кровоизлияниях и инфарктах желудочно-кишечного тракта. И. И. Зольберг в статье «Острый живот» при инфекционных заболеваниях» отмечает, что указанный симптомо-комплекс может быть обусловлен малярией, дизентерией и брюшным тифом. На возможность ошибочных операций при инфекционных заболеваниях указывал А. М. Фейнгольд (1951).
Значительное место вопросу дифференциальной диагностики острого аппендицита с инфекционными заболеваниями у детей отвел в своей диссертации В. И. Киселев (1955).
П. Д. Феофилов (1956) привел наблюдение гриппа, давшбго типичный симптомокомплекс прободной язвы желудка.
B. А. Картавин (1956) привел 7 наблюдений за больными дизентерией, в 3 случаях дизентерия симулировала острую кишечную непроходимость, а в остальных случаях — острый аппендицит.
C. Р. Слуцкая (1957) отметила появление симптомов «острого живота» у детей при гриппе, ангине, дизентерии и болезни Боткина. Явлениям «острого живота» при малярии посвятила свою статью Е. М. Сердюкова (1957). В этом же году 3. И. Маслиева написала об аппендицитах при брюшном тифе. Р. П. Аскерханов и Т. А. Салимханов (1959) фиксировали внимание на атипичном течении некоторых инфекционных заболеваний, протекающих с симптомокомплексом «острого живота». М. О. Магомедова (1959) отметила появление аппендикулярного синдрома при колитах. При обострениях заболевания ошибочные аппендэктомии не приносят больным облегчения.
Почечнокаменная болезнь
Впервые на симуляцию острого хирургического заболевания почечнокаменной болезнью указал И. Зиберт (I860). Прохождение камня по мочеточнику, писал автор, может сопровождаться клинической картиной, напоминающей желчнокаменную болезнь, язвенную болезнь желудка или кишечную непроходимость.
3. Гейманович (1927) отметил, что почечная колика может симулировать острую кишечную непроходимость. В этом, же году В. И. Разумовский сообщил о напрасно произведенных лапаротомиях при почечнокаменной болезни.
С. Н. Лисовская (1927) указывала на то, что парез кишечника или острое расширение желудка чаще наблюдаются после операции на почках и объясняла это раздражением обильных нервных сплетений забрюшин-ного пространства и рефлексами от них через существующие нервные анастомозы на органы брюшной полости.
Ф. Блюм, Г. Гринчак и А. Глинчар (1931) в книге «Урология и ее пограничные области» в главе «О почечных камнях» фиксировали внимание врачей на диагностических ошибках, когда почечнокаменная болезнь может симулировать холецистит, острый аппендицит, панкреатит, острую кишечную непроходимость. Авторы считали, что при почечной колике почти всегда имеются рефлекторные расстройства со стороны желудочно-кишечного тракта (рвота, икота, вздутие живота, напряжение брюшных мышц, задержка стула и газов).
Об этом же писал Г. Марион (1932) в своей книге «Урология». Rapke (1933) в качестве примера привел 2 наблюдения над больными с почечной коликой, ошибочно подвергнутыми оперативному вмешательству с предполагаемыми диагнозами острой кишечной непроходимости.
И. М. Тальман (1934) в своей монографии «Хирургия почек и мочеточников» подробно остановился на диагностических ошибках, возникающих при почечнокаменной болезни. Автор считал, что ошибок может быть меньше, если применить дополнительные диагностические методы обследования. На это же указывал Ю. Ю. Джанелидзе (1935). В этом же году В. А. Гораш отметил, что почечная колика — наиболее частый источник ошибочных лапаротомий. За 10 лет на 1500 человек с заболеванием почек приступы почечных колик были у 450 больных, у 150 из них до поступления в клинику отросток уже оказался удаленным.
Е. К. Реймерс также указывает на подобные ошибки и предлагает использовать гематурию при почечной колике как важный дифференциально-диагностический признак.
Н. Орнатский (.1936) сообщил о напрасно произведенной лапаторомии при почечной колике, давшей картину острой кишечной непроходимости.
Об этом же писали Г. Мондор, В. М. Диваев (1936), Н.Н.Еланский (1939).
Н. Н. Еланский привел данные клиники Мэйо, где на 1000 больных с почечной коликой в 25% случаях была произведена аппендэктомия, не избавившая больных от болей.
Р. О. Кушкий (1940) отметил при почечной колике появление со стороны желудочно-кишечного тракта частых сопутствующих' симптомов, которые, выдвигаясь на передний план, затушевывают симптоматику основного заболевания. По мнению автора, почечная колика чаще всего сопровождается рефлекторным па резом кишечника, симулируя острую кишечную непроходимость.
Об этом же писали А. П. Крымов, А. Я. Пытель (1940).
Н. М. Казарновский (1946) указывал на частоту ошибочных лапаротомий при почечнокаменной болезни. По наблюдениям автора, только в одном из 1100 случаев острый аппендицит был принят за почечную колику. На возможность подобных диагностических ошибок указывали П. Н. Маслов (1953), Д. П. Федорович (1954). Л. Г. Смоляк (1955) в трудных случаях диагностики при подобной патологии предложил производить срочную хромоцистоскопию.
О возможности диагностических ошибок в подобных случаях сообщил А. Д. Хрисгич (1956).
По данным Н. И Захарова (1959), 12% больных с почечной коликой подвергались ошибочным лапаротомиям,
Вопрос дифференциальной диагностики -почечной колики и острого аппендицита отражен в работах Н. Л. Эфендиева, А. Ф. Учугиной (1959). Н. Л. Эфен-диев рекомендовал прибегать к паранефральной блокаде, которая может снимать болевой синдром при почечной колике.
В. И. Колесов (1959) обращает особенное внимание на трудность диагностики при ретроцекальном аппендиците (когда е воспалительный процесс может быть вовлечен мочеточник) и считает, что важным дифференциально-диагностическим признаком может быть гематурия, которая хотя и наблюдается при ретроцекальных аппендицитах, но значительно менее выражена.
По данным И. И. Кафарова (1960), в 10,3% случаев почечную колику принимают за острый аппендицит и больных оперируют.
A. Я. Духанов (1961) отметил, что при острой закупорке мочеточника камнем приходится дифференцировать данное заболевание с острыми хирургическими за болеваниями, чаще всего острым аппендицитом или острой кишечной непроходимостью.
B. С. Казанский (1961) сообщил о гидронефрозе, симулирующем острую кишечную непроходимость.
Повреждения позвоночника
Г. П. Ларин и Г. Г. Яуре (1936) отметили появление симптчэмокомплекса «острого живота» при травмах позвоночника, а при ошибочно предпринятых оперативных вмешательствах у таких больных иногда обнаруживают забрюшинные гематомы или субсерозные кровоизлияния в стенке кишки или брыжейке.
О синдроме «острого живота» при травме позвоночника сообщил В. Д. Братусь (1950). Из 84 случаев травм позвоночника симптомокомплекс «острого живота» автор наблюдал у 11 больных, причем 3 из них были оперированы. Симптомы «острого живота» в одних случаях появлялись сразу после травмы, в других — через несколько часов.
А. И. Антипина (1958) указала на возможность появления симптоматики «острого живота» у больных, страдающих костным туберкулезом нижних грудных и верхних поясничных позвонков.
Свинцовая колика
И. Зиберт (1860) впервые красочно описал клиническую картину отравления свинцом. Автор указывал на то, что одним из господствующих симптомов отравления свинцом являются режущие боли .в животе с напряжением брюшных мышц и замедлением пульса, который становится жестким. Большей частью боли локализуются под ложечкой и в области пупка. Наступает общая слабость, раздирающие боли в нижних конечностях, особенно по ночам, мышечный тремор, параличи, кожа становится сухой.
О бытовом свинцовом отравлении, симулирующем «острый живот», сообщила Л. В. Григорьева (1956).
Другие заболевания
В. Е. Любомудров (1961) писал об узелковом пери-артериите, протекающем с желудочно-кишечной симптоматикой вследствие поражения сосудов желудка, желчного пузыря, кишечника, поджелудочной железы. Нередко данное заболевание симулирует острый аппендицит.
Ф. М. Малюсова (1961) отметила, что в 5% случаев острые лейкозы принимали за острые хирургические заболевания органов брюшной полости.
О глистной инвазии, симулирующей «острый живот», сообщил Е. Д. Завьялов (1957).
Р. В. Беледа (1957) указывал на то, что опоясывающий лишай в результате поражения люмбальных нервов может- протекать с клинической картиной, характерной для острого хирургического заболевания. Автор наблюдал два подобных случая.
Д. Ф. Скрипниченко (1966) свою книгу, посвященную неотложной хирургии брюшной полости, закончил главой «Заболевания, которые могут симулировать «острый живот». В ней впервые в отечественной литературе автор сообщает об острой порфирии, иногда протекающей с выраженным абдоминальным синдромом. Д. Ф. Скрипниченко образно описывает клиническую картину острой порфирии: начинается острым приступом болей в паховых областях, мочевом пузыре и вдоль спины, вздутием живота, запорами, реже поносами. Живот обычно мягок и безболезнен при пальпации, Характерна общая слабость и атрофия мышц, в тяжелых случаях заболевания — параличи и коматозное состояние.
Моча в связи с повышенным содержанием порфирина приобретает красный цвет.
Диагностика облегчается при наличии характерных изменений кожных покровов (темный цвет, гиперемия, изъязвление и т. п.).
МЕХАНИЗМ РАЗВИТИЯ СИМПТОМОКОМПЛЕКСА ЛОЖНЫЙ «ОСТРЫЙ ЖИВОТ»
В основе механизма развития указанного симптомо-комплекса лежат разные причины.
Согласно литературным данным и нашим наблюдениям, указанный симптомркомплекс чаще развивается_j с1аоаков~й~дете1[Г
Появление симптомов «острого живота» при заболеваниях органов грудной клетки прежде всего связано с общностью иннервации грудной клетки и ее органов, а также передней брюшной стенки, париетальной брюшины и органов брюшной полости.
Я. М. Брускин (1929) считал, что^о^ет&щ[ум^1у1вст-визельности_органов брюшной полости являются симпатические сплетения.
Ъоли, "возникающие в животе при патологических состояниях органов грудной клетки, могут быть объяснены тем, что спинальные нервы для париетальной брюшины верхних 2/з брюшной полости (Dx—Li) в начальной своей части проходят в грудной клетке, где они могут быть раздражены воспалительным процессом. Возникающая при этом боль может проецироваться в соответствующей части париетальной брюшины. Таким образом, острое заболевание сердца, легких и плевры, п£и_отсут; ствии в первые часы физикальных и аускультативных'
Жданных, может быть истолковано как острое заб"ол~ев~а-
' н!!ё~^^га110в~Зрюшной полости (острый аппендицит, ост-рыиТхолецистит, прободная язва желудка или двенадцатиперстной кишки).
Появившаяся при этом боль в брюшной полости, по-
/чти, как правило, сопровождается выраженной мышечной защитой, что также является одной из ведущих причин диагностических ошибок.
Я. В. Лавочкин (1939) экспериментально подтвердил роль симпатических нервов в появлении мышечного сокращения. Автор доказал, что мышечная защита возникает при прямом участии симпатического нерва7~ока- , зывающего тонотропное влияние на спинальные нервы. Вопытах на собаках автор удалял симпатическую цё-почку с одной стороны, после чего скипидар, введенный в брюшную полость на стороне удаленной цепочки, не вызывал мышечного напряжения.
Кроме того, на основании изучения 40 трупов автор »/ отметил, что тип иннервации, по-видимому, оказывает ■ влияние на., распространенность напряжения брюшной стйпшГТТри широко раз^^с^^нжхшщшч^^о^ сети между межЩ]1ёднь!ма, нервами, по мнению автора, "возможно мышечное напряжение передней брюшной стенки при заболеваниях органов грудной полости.
А. Ф. Попов (1955) доказал, что контрактура мышц р.. передней брюшной стенки — это спинальный рефлекс с ^ рефл"ёкторнымй центрами в~ определенных сегментах у сшПШоттпяозга. Большую роль в возникновении контрак- . / турного сокращения играет симпатии. Рефлекторные»^ центры, обусловливающие возникновение контрактуры, р"а^оложены в пределах шёсти_ нижних грудных и двух I поясн"йчных_сегментов "спинного мозга^Этд~"ёщё раз" под- \ тверждает тоГч^оНпрТГМбШеваниях легких и сердца ' рефлекторное раздражение указанных сегментов может вызвать боли и резкое мышечное напряжение передней брюшной стенки. А это в свою очередь может быть при-^J чиной диагностических ошибок.
Большую роль в появлении указанного симптомо-комплёкса играют отлаженные боли. Появление кожной гиперальгезии при заболеваниях внутренних органов еще в 1885 г. описал Г. А. Захарьин, раньше сообщения Геда о гиперальгезиях (1898). Гед полагал, что высшим аппаратом восприятия боли является зрительный бугор; таким образом, он не учитывал роль коры головного мозга в отражении болей. Mekensi и Lenander считали, что внутренние органы не имеют самостоятельной иннервации, и болевые импульсы этих органов проявляются только отраженными болями. И. П. Павлов, К. М. Быков. А. Т. Пшоник, И. Я. Раздольский и другие физиологи и клиницисты доказали, что болевые раздражения трансформируются в болевые ощущения только в результате функции коры. На чувствительность внутренних органов при их заболевании еще в 1886 г. обратил внимание отец русской физиологии-М. И. Сеченов. Он отметил, что в нормальных условиях функция их, как правило, не сопровождается сознательными ощущениями.
Работами академика К. М. Быкова доказано, что внутренние органы обладают самостоятельной болевой чувствительностью. (' Висцеральные болевые импульсы, вступая в спинной , мозг, иррадиируют не только в симпатические чувстви-<К тельные нейроны, но и в соответствующие перифериче-/ ские пути и этим вызывают отраженную боль. L^ Заболевания нескольких внутренних органов часто соответствуют одной и той же корешковой зоне. Например, почти совпадают зоны легких и сердца, желудка и печени, что сильно затрудняет топическую диагностику пораженного органа (М. Б. Дунаевская).
Анатомическая школа В. П. Воробьева выявила мельчайшие разветвления вегетативной нервной системы, что дало возможность Кондратьеву построить теорию «коротких путей иннервации». Эти же данные дали возмож-^ ность Г. И. Маркелову говорить о существовании висце-ро-висцеральных рефлексов, существование которых экспериментально подтвердил П. П. Гончаров. Он доказал, что этот рефлекс может иметь место при заболеваниях грудной клетки, в связи с чем в брюшной полости возникают- боли.
А. Люгер и 3. Шпигель. Bergman также объясняли указанными рефлексами появление болей в брюшной полости при заболеваниях органов грудной клетки.
Е. И. Лепехин и М. Я. Шейнзон, даже не собирая анамнеза у больных, а только на основании кожной чувствительности в зонах Захарьина—Геда установили правильные диагнозы у 64% больных.
При этом использованы принципы одностороннего отражения болей, то есть от центра к периферии в чувствительные кожные зоны Захарьина—Геда, которые являются как бы зеркалом болевых ощущений заболевших внутренних органов.
Однако все нервные волокна в самой высокоорганизованной форме на всем протяжении являются двусто-ронне проводящими (Л, А. Орбели).
Еще в 1877 г. выдающийся русский гистофизиолог А. И. Бабухин обнаружил феномен аксон-рефлекса, свидетельствующий о способности нервов проводить возбуждение в обоих направлениях. Принцип антидромно-р© проведения нерва для топической диагностики заболеваний . органов брюшной полости в нашей стране впервые использовал и прекрасно разработал в своих трудах Г. К. Алиев.
Г. К. Алиев считает, что почти ни один из известных симптомов, построенных на основе висцеросенсорных, ваецеромоторных, висцерокутанных, висцеро-висцераль-иых рефлексов не дает возможности врачу поставить достоверный, тем более топический диагноз, не говоря уже о патогенетическом диагнозе.
Рефлекторные боли, возникающие в брюшной полости при патологических процессах во внутренних органах, отражаются в прямом одностороннем направлении из глубины на периферию (зоны Захарьина—Геда, различные болевые «точки» Боаса, Оппенховского, Пунина, Саналевича и мн. др.).
Поскольку зоны сегментарной иннервации отдельных органов (желудка, двенадцатиперстной кишки, желчного пузыря, а также сердца и легких) полностью или частично совпадают, эти боли носят диффузно-иррадиаци-онный характер, что лишает клинициста возможности достоверно установить локализацию очага поражения. В этом заключается ограниченность известных клинических симптомов, построенных на принципе одностороннего, «привычного» проведения нервом болевых раздражений из глубины иа кожную поверхность тела, то есть по закономерностям висцеросенсорных, висцеромотор-иых, висцерокутанных, висцеро-висцеральных рефлексов.
Г. К. Алиев с 1944 г. применял принцип антидромного проведения нерва в целях топической диагностики заболеваний внутренних органов. Автор на основе открытого А. И. Бабухиным двустороннего, антидромного проведения возбуждения по нервному волокну обосновал новые симптомы гастродуоденальной язвенной болезни, симптомы при заболеваниях желчного пузыря, червеобразного отростка и при почечнокаменной болезни.
Автор выделил также симптомы антидромной иррадиации язвы желудка, антидромной иррадиации язвы двенадцатиперстной кишки, антидромной иррадиации при холецистите (желчнопузырный симптом), антидромный френикус-дуадонально-язвенный и антидромный френикус-пузырный симптомы.
Сущность симптома антидромной иррадиации при язве желудка и двенадцатиперстной кишки, по Г. К. Алиеву, заключается в следующем: надавливая на точку в области XII—XI ребра справа в области реберно-по-звоноч-ного угла (что соответствует кожным зонам гиперальгезии Захарьина—Геда), вызывают типичную для язвы боль, проекцию которой больной с точностью указывает пальцем на передней брюшной стенке. Если язвы нет, то надавливание пальцами в указанных точках боли в брюшной полости не вызывает.
Таким образом, если боль в брюшной полости обусловлена заболеванием сердца или легких, то надавливание в указанных точках не будет сопровождаться усилением или появлением болей в животе; наоборот, при надавливании в зонах Захарьина—Геда можно вызвать дополнительную ангинозную боль — то есть боль непосредственно на месте локализации сердца.
При язве кардиальной части желудка точка надавливания перемещается на 1—2 сегмента выше и располагается в IX, иногда в VIII реберно-позвоночном углу слева.
Схема точек надавливания, вызывающих топический антидромный болевой симптом (рефлекс) при язве желудка и двенадцатиперстной кишки (по Г. К. Алиеву), представлена на рис. 1, 2, 3, 4.
Таким образом, при надавливании пальцем в точке Мюссе—Георгиевского при острых холециститах, больной ощущает боль в брюшной полости на месте локализации желчного пузыря и пальцем проецирует эту боль на переднюю брюшную стенку.
Следовательно, надо полагать; что если при надавливании в данных точках больной ощущает боль в области сердца или в соответствующей половине грудной клетки (в нижних ее отделах справа или слева), то боль в брюшной полости, ощущаемая больным до надавливания, является рефлекторной и находится в тесной связи с развившимся патологическим процессом в сердце или легком.
При заболеваниях органов грудной клетки немалую роль в появлении ложных перитонеальных симптомов
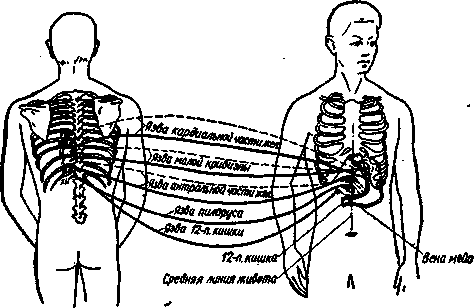
Рис. 1. Схема точек надавливания для вызывания топического антидромного болевого симптома (рефлекса) при язве желудка и двенадцатиперстной кишки (по
проф. Г. К- Алиеву).
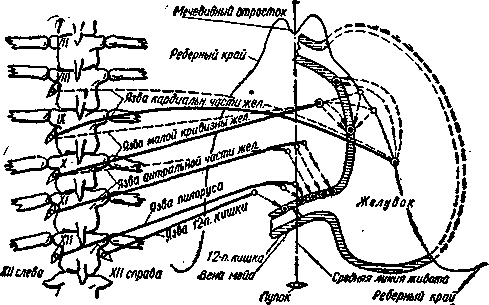
Рис 2. Схема надавливания для вызывания антидромного болевого симтома (рефлекса) при язве желудка и двенадцатиперстной кишки (по проф Г. К. Алиеву). Данная схема представляет собой схему I в крупном плане.
Ряс.
3. Схема общего для дуоденальной язвы
и
холецистита антидромного
френикус-симпто-ма (А., Ф. С.) по проф. Г.
К. Алиеву.
М. М. Губергриц (1944) отмечал при пневмониях тяжелые расстройства со стороны кишечника типа интоксикационного этерита, что также может служить причиной диагностических ошибок.
Segal указывает на то, что при пневмониях в результате воздействия токсинов на центральную нервную систему может наступить паралич желудочно-кишечного тракта разной интенсивности и сопровождаться рвотой, вздутием кишечника, задержкой стула и газов. По-видимому, эти факты также могут до некоторой степени объяснить появление ложных перитонеальных симптомов при пневмонии.
В появлении ложных перитонеальных симптомов при заболеваниях сердца играют роль почти те же причины, что и при пневмониях, прежде всего общность иннервации органов грудной клетки и брюшной полости диа-фрагмальными, симпатическими и блуждающими нервами. Немалое значение имеет общность иннервации плевры, диафрагмы, брюшины и передней брюшной стенки I поясничным и VI нижним межреберными нервами.
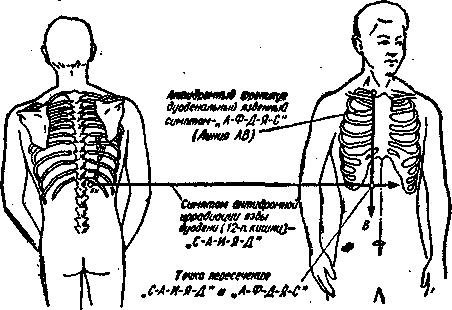
Рис. 4. Схема пересечения «С—А—И—Я—-Д» и «А—Ф—Д—Я—С» при дуоденальной язве (по
Г. К. Алиеву).
Генерализованный спазм сосудов и тромбоэмболиче-ские осложнения, имеющие место при заболеваниях сердца, также могут играть определенную роль в появлении ложных перитонеальных симптомов.
Застойные явления в органах брюшной полости при заболеваниях сердца, в частности застойные явления в печени, приводящие к перерастяжению глиссоновой капсулы, также могут приводить к симптомокомплексу «острого живота».
Появление указанного симптомокомплекса при заболеваниях органов грудной клетки зависит от общего состояния организма, его реактивности и тяжести основ ного заболевания. _,
Прд ревматизме причиной развития ложного перито-А неального синдрома, по мнению О. П. Игнатьевой] Г. А. Клименко, Liebe, является серозное воспаление брюшины, аналогичное воспалению оболочек суставов.
Иногда имеет место развитие ревматического серозно-фибринозного перитонита (В. Е. Незлин, 3. А. Гертман).
Механизм развития болей в животе Apfel сводит к миозиту и ревматическому невриту брюшных нервов. На такую же природу появления брюшных болей при f. ревматизме указывает Rosenberg. А. Г. Куликовский I появление брюшных симптомов при ревматизме объясняет ревматическим эндоваскулитом брыжеечных сосудов, а Г. А. Клименко, Е. В. Ковалева-Гришина, Weiss объясняют их ревматическим периспленитом, перигепа-титом. Е. В. Ковалева-Гришина, Epstein и Grinschtein, Wiyk, Olesen, Mossberger и другие отмечают довольно частое поражение легких при ревматизме (11—20% J и больше).
Следовательно, в таких случаях ложный перитоне-альный синдром, как и при обычных пневмониях, может развиться в результате воспалительного процесса в легких и плевре.
Клиника «острого живота» при болезни Шенлейна— Геноха объясняется прежде всего геморрагическими высыпаниями, которые могут появиться не только на коже, но и в серозном покрове кишечника и даже сопровождаться кровоизлияниями в толщу кишки, могущими вызвать нарушение питания кишечной стенки вплоть до ее некроза. Появляются указанные геморрагии в результате хронической интоксикации гистаминоподобными веществами и повреждения стенок капилляров.
Гистамин, как известно, вызывает сильный спазм гладкой мускулатуры кишечника и мочевого пузыря, в результате чего появляются коликообразные боли и спазмы в кишечнике. Поэтому нередко данное заболевание начинается с болей схваткообразного характера в животе, симулируя острую кишечную непроходимость.
При инфекционных заболеваниях появление высыпаний на серозной оболочке кишечника и других внутренних органов может обусловить развитие указанного симптомокомплекса. Общая интоксикация организма при инфекционных заболеваниях вызывает значительное раздражение центральной нервной системы с последующим развитием пареза или спазма со стороны желудочно-кишечного тракта.
Появление указанного симптомокомплекса при почечнокаменной болезни большинство авторов связывают с общностью иннервации и с рефлекторными связями между почечно-мочеточниковыми нервными сплетениями и желудочно-кишечными. Всякое раздражение почки, слизистой лоханки или растяжение преренальной брюшины может вызвать рефлекторный парез или спазм кишечника и симулировать непроходимость. А. А. Лебедев указывал на то, что рефлекторные связи осуществляются непосредственно по почечным нервным или нейро-гуморальным путям. Это подтверждается опытами Tixe и Clavela (1932). Авторы раздражали нормальную почку электротоком, отмечая при этом изменение моторной деятельности желудка как в день раздражения, так и в последующие дни. Указанные изменения в первые два дня носят рефлекторный характер, что подтверждается отсутствием реакции со стороны желудочно-кишечного тракта при раздражении пересаженной почки; лишенной нервных связей с центральной нервной системой. Однако в более поздние сроки раздражение паренхимы пересаженной почки изменяет моторную деятельность желудка, что авторы объясняют гуморальным, механизмом передачи раздражения с участием центральной нервной системы.
Значительную роль в появлении симптомов «острого живота» при заболеваниях почек играет висцеро-висце-ральный рефлекс. Почки получают очень сложную и смешанную иннервацию: симпатическую и парасимпатическую, а также непосредственно спинальную. Кроме того, доказана и связь их с центральной нервной системой. Симпатическая (сосудосуживающие и сосудорасширяющие волокна) и парасимпатическая иннервация осуществляется волокнами, идущими из солнечного сплетения, спинальная — через чревные нервы, которые идут непосредственно от задних спинальных XI—XII корешков, минуя солнечное сплетение. Кроме того, к почкам идут веточки непосредственно от чревных нервов. Все эти нервные ветви, направляясь к почкам, образуют почечное сплетение (plexus renalis) вокруг артерий и здесь же в свою очередь образуют ряд узлов (ganglion), являющихся главным источником нервов почечного сплетения. Почечное сплетение дает ветви и к другим органам: к надпочечнику, к околопочечной клетчатке и мочеточнику; оно также анастомозирует с рядом других сплетений брюшной полости — с plexus mesentericus superior -e inferior, plexus aorticus, а иногда с селезеночным, печеночным сплетением и с нервными сплетениями задней поверхности головки поджелудочной железы. Мочеточники также имеют двойную симпатическую и парасимпатическую иннервацию, помимо ветвей от почечного сплетения она осуществляется в значительной мере через plexus hupogastricus, plexus spermaticus и ganglion mesentericum inferior. Имеются также нервные узлы в толще стенок мочеточника.
Помимо вегетативной иннервации, работа почек находится в тесной связи с центральной нервной системой (P.O. Кушкий},
ЗАБОЛЕВАНИЯ ЛЕГКИХ И ПЛЕВРЫ, СИМУЛИРУЮЩИЕ «ОСТРЫЙ ЖИВОТ»
Из всех заболеваний легких «острый живот» чаще всего симулируют пневмонии и плевриты. В литературе вопрос этот освещен в отдельных журнальных статьях.
Точно учесть число неоправданных оперативных вмешательств при пневмониях, впервые проявляющих себя синдромом «острого живота», почти не представляется возможным. Поэтому иногда после ошибочно произведенной лапаротомии при мнимом остром воспалении органов брюшной полости, обусловленном пневмонией, устанавливают как основной диагноз не пневмонию, а любой хирургический диагноз, повлекший за собой ненужное чревосечение. Пневмонию же диагностируют как осложнение. Иногда даже после смерти больных пневмонию рассматривают'как осложнение после операции.
Таким образом, указанные ошибки мало доводят до сведения других врачей. Все это не дает возможности учитывать и изучать диагностические ошибки, чтобы в дальнейшем можно было избежать повторения их.
У хирургов выработалась определенная настороженность по отношению к острым воспалениям органов брюшной полости, но это не значит, что следует оперировать, когда клиника «острого живота» неясна и есть возможность понаблюдать, не торопиться с операцией. . / Нельзя не бросить упрек и нашим коллегам-терапев-Цтам. Некоторые из них иногда слишком быстро отрица-»] ют терапевтические заболевания, если не находят соответствующих физикальных н рентгенологических изменений со стороны органов грудной клетки.
Наши данные свидетельствуют о том, что огромное количество больных нуждалось в неотложной терапевтической, а не хирургической помощи. И только потому, что эта помощь приходила к ним с опозданием или не приходила совсем, многие больные расплачивались жизнью. Терапевтам в таких случаях нужна не меньшая настороженность, так как жизнь многих сюльных зависит от^ мТТнугГ^^оторьТё-^м может быть оказана по- мощь! " ——
В последние годы страницы медицинской печати все чаще и чаще освещают подобные ошибки, что, несомненно, послужит уроком для многих врачей, улучшит качество диагностики и лечебной помощи больным.
Установление диагноза. Боли в животе при пневмониях могут быть постоянные и приступообразные, а по характеру и силе — идентичны болям при аппендиците, острой кишечной непроходимости и прободной язве желудка.
Начало болей и в том и в другом случае острое. Но важно, что при пневмониях боли в животе, почти как правило, сопровождаются высокой температурой и ознобом. При острой кишечной непроходимости (в начале заболевания) температура всегда отсутствует, при аппендицитах она обычно не достигает высоких цифр.
Кроме того, при аппендицитах боль вначале появляется в эпигастральной области и несколько позже локализуется, в правой подвздошной области. Припне-вмонияз^_больной не может четко локализова'тъ~о*ол5, кот^ая~зн!5и1ельно усил^в^етсТ" при глубоком вдохе, видимо^ в результате воспалительных изменений"¥~плев-р~е~или диафрагме. Схваткообразные боли в животе при ш!ё5Ш)ниях_наблюдаются реже и зависят, очевидно, от спазма кишечной мускулатуры, наступающего в результате интоксикации. Однако эти боли отличаются своей интенсивностью от болей при острой кишечной непроходимости, кроме того, отсутствуют признаки непроходимости (симптом Валя, симптом Обуховской больницы, симптом Склярова и пр.). Схваткообразные боли при пневмониях сопровождаются выраженной мышечной защитой, что не характерно для механической кишечной непроходимости. У больных пневмонией обычно в анамнезе удается установить простудный фактор, имевший место накануне заболевания, и предшествующий озноб. Так как дети не могут рассказать о своем заболевании, нужно тщательно расспросить мать о поведении ребенка, отправлениях, температуре и пр. Пальпировать живот у таких детей лучше, когда они находятся в спящем состоянии, тогда ложная и активная мышечная защита, вызванная патологическим состоянием в легких, расслабляется. Дети чаще всего активно напрягают живот, поэтому нужно умело отвлечь их, после чего осто- ' рожно пальпировать.
Поведение больных в постели. Больной с истинной картиной острого воспаления брюшной полости осторожно поворачивается в постели, боясь лишним движением причинить себе боль, больной с торакоабдоминальным синдромом — активный", свободно поворачивается в постели, чаще принимает полусидячее положение. при дыхании подвижность~"грудной клетки ограничена (в области поражения). При сопутствующем плеврите на больной стороне может наблюдаться отек\ мягких тканей грудной клетки.
Лицо больного с торакоабдоминальным синдромом…: Нередко имеется цианоз, 1<отор~ый свидётельствуё"т"~о кислородном голоданий и указывает на"расстройство сосудбдвигате'ль-н!5пГТЩнТр1ГГ1рункция которого тесно связана с дыхательным центром. ,В пользу этого, по мнению Ю. Ф. Дом-бровской, говорит выраженный цианоз при центральных пневмониях, когда пораженный участок легкого невелик.
I О* Цианоз особенно выражен в первые дни заболевания^(стадия гиперемии, прилива).
^ " Глаза блестящие, на губах нередко появляется герпес, иногда отмечается участие в дыхании крыльев носа, учащенное болезненное дыхание.
г Лицо больного с абдоминальным синдромом — бледное, холодное, заострившееся, с запавшими глазами, с потускневшим взором.
. Пульс у больных пневмонией обычно полный, соответствует температуре, пульс больных с истинным «острым животом» — неполный, частит, опережая температуру. При прободных язвах желудка в первые 6 час. можно наблюдать брадикардию. Язык сухой в том и в другом случае, но все же при явлениях воспаления в брюшной полости он сохнет еще более.
При опросе больных с торакоабдоминальным синдромом они заметно торопятся с ответом, наблюдается не- ^ сколько выраженная одышка, после глубокого вдоха больные часто делают продолжительные паузы, а затем снова отвечают.
Эти паузы отличаются от пауз больного с истинным перитонеальным синдромом. Больной с истинным пери-тонеальным синдромом в момент усиления болей в животе на время затихает со страдальческой миной на лице, порой плотно сцепив зубы и даже задерживая дыхание.
Пальпация живота у больного с торакоабдоминальным синдромом, а также у больного с истинным «острым живохом» болезненна. Но все же у первых при Jp поверхностной пальпации можно наблюдать усиление боли; у вторых болезненность резче выражена при более глубокой пальпации.
Больные с торакоабдоминальным синдромом при пальпации не могут точно локализовать боль, больные а А с истинным «острым животом» могут локализовать боль ^ с определенной точностью как при жалобах, так и при пальпации.
Мышечная защита у последних также больше лока-^ лизована. Пальпация живота больного в положении сидя дает при пневмонии значительное расслабление л t брюшного пресса; у больного с истинным «острым жи--^-"1 *вотом» брюшная стенка становится еще более ригидной^
Больных с ложным «острым животом» можно заставить усилием воли несколько ослабить мышечное напряжение, чего не удается добиться у больных с истинным перитонеальным синдромом.
При продолжительной пальпации живота (не отнимая руки) у больного с торакальным синдромом мышцы передней брюшной стенки как бы устают и расслабляются, при этом удается пройти вглубь брюшной полости и убедиться в наличии или отсутствии симптомов раздражения брюшины. Этот симптом у больных с торакоабдоминальным синдромом обычно менее выражен или отсутствует, несмотря на резкую мышечную защиту.
Ф. Г. Углов в таких случаях отмечает расхождение между степенью напряжения брюшной стенки и выраженностью симптома Щеткина—Блюмберга,
В. И. Киселев считает, что при пневмониях, особен» Л но в пер"вые два дня Заболевания (больше у детей)_аб-/, дойинаЛьныи синдром доминир^ет_над симптбмами пнё-/ вмоний.
Однако автор указывает на-появление абдоминальных симптомов при пневмонии и в более поздние сроки. По данным автора, в 96,4% случаев пневмоний заболевание j детей начиналось остро, с болей в животе, рво-•- ты, повышения температуры.
Все это с первого взгляда говорит скорее за аппендицит, чем за пневмонию. В. И. Киселев отмечает,- что симптомы «острого живота» могут возникнуть при любой локализации пневмонического очага в легких, а не только при воспалении в нижней доле легкого. Этим он воз-to ражает Г. П. Ковтуновичу, Л. И. Иостеои, И. Е. Ма-Щ цуеву, М. М. Виккеру и другим авторам. С этими доводами автора можно полностью согласиться.
Поколачивание по передней брюшной стенке и перкуссия по Раздольскому у больных с торакоабдоминальным синдромом не дает резкой болезненности и не вызывает страдальческих гримас на лице больного. Боль в животе усиливается при кашле у тех и у других больных, но все же у больных с явлениями острого воспаления органов брюшной полости боль значительно сильнее, р Для больных с торакоабдоминальным синдромом характерен медленный, но прогрессирующий спад абдоми-\ нальных явлений, в то время как при остром воспали-• тельном процессе в брюшной полости они с каждым чаусом нарастают.
Брюшные рефлексы, по мнению Klein, при истинном «остром животе» выпадают, а при ложном — сохранены »и даже повышены.
У Высокий лейкоцитоз более характерен для пневмонии Х,(свыше20 000).
В первые дни заболеваний могут отсутствовать как ^ физикальные, так и рентгенологические данные легких, что зачастую и приводит врачей к диагностическим ошибкам. \ По нашему мнению и мнению других авторов .'(Ю. Ф. Домбровская и др.), рентгенологическая диагностика при пневмониях в ранних стадиях не имеет решающего значения, а является только вспомогательным ^методом. Основную роль играет клиника и тщательно Собранный анамнез.
Во время рентгенологического исследования грудной клетки при крулпозных пневмониях иногда удается установить наличие висцерального, диафрагмального и реже интерлобарного плеврита. При 'очаговых пневмониях рентгенологическое исследование в зависимости от стадии процесса дает различные результаты.
В начале заболевания рентгенологическое исследова-. ние 'говорит лишь о значительных сосудистых расстройствах, в основном у корня легкого. Небольшие очажки вообще могут остаться незамеченными при рентгеноскопии. В таких ^случаях необходимо обращать внимание на область корня' легкого и его окружности, а т^кже на паравертеоральные области, где чаще всего докали^ Эу"т|сяпневмоническиё очаги (to. Ф. Домбровская). ' "^Нередко обнаруживают явления бронхоаденита. Начало развивающейся пневмонии (особенно у детей), по мнению Ю. Ф7 Домбровской, сопровождается выражен-ной эмфиземой, развитие которой связано с ~йзмёне-ние^тонуса блуждающего нерва._У ]малёньких Детей иногда трл^ко__^мфизема ^вздутие грудной клетки) и цианоз могут являться единственными признаками пневмонии.
По-видимому, развитие эмфиземы у детей и стариков. v в начале заболевания пневмонией затрудняет рентгенодиагностику последней.
Иногда дифференциальная диагностика становится чрезвычайно затруднительной даже для опытного клинициста. А. Я. Ищенко пишет, что при плевритах необходимо учитывать положительные болезненные точки Мюсси и имеющийся отек мягких тканей на больной стороне грудной клетки.
Ф. Г. Углов указывает на разность температуры в прямой кишке и подмышечной, впадине у таких больных. Для дифференциальной диагностики Denk пред- »,( дожил блокаду блуждающего дедаа_0,5% раствором -L ,, н*Ь^каина»^жду_л10жками грудинно-ключично-сосковой / мшйцы, п^слекоторой мышечная защита, обусловлен-на^н|вмонйеиг5аидабляетЩГ
ВГсомтШт^лъиых случаяЗГХ. В. Шацкий, В. Ю. Кес-слер предлагают с диагностической целью производить в.агосимпатическую блокаду, при которой напряжение брюшных мышц, вызванных плевропневмониями, исчезает Kullencampf предложил межреберную блокаду при ушибах и переломах грудной клетки, сопровождающихся симптомами «острого живота». И. Зиберт в сомнительных случаях вводит морфин, но этот прием нельзя рекомендовать из-за опасности затушевать истинную природу заболевания. Л (Т М. М. Виккер указывает на то, что источником столь А 1частых ошибок является позднее появление легочно-/^'■^плевральных симптомов. Р. С. Гуревич считает, что наи-/ |более частый источник ошибок — переоценка как при-' (знака «острого живота», напряжения брюшных мышц. ^ Большинство авторов, в том числе и мы, считают, ^\Гчто основной причиной ошибок является плохо собран-\ . ный анамнез, недостаточная внимательность и наблюда-?- 1тельность отдельных врачей за развитием, заболевания, /" J неумение хорошо обобщать и учитывать полученные дан-/\ ные. Справедливо звучат слова Мондор£_о_том, что если j счит^т^ЗЗЗДИё^^ивоха только признаком перитонита, I значит__расписаться в нищете клинического анализа. I Ричардсон писал, что нужно правильно делать оценку / симптомов, нет ничего легче, как прееоценить или недооценить их значение.
Ф. Г. Углов, напоминает врачам о том, что следует исследовать органы грудной клетки у. больных, поступивших с явлениями «острого живота».
По нашим данным, всего больных с пневмониями, протекавшими с симптомокомплексом «острого живота», было 33 чел. (табл. 1). Из них мужчин — 24, женщин — 9.
Наши данные совпадают с данными литературы, которые указывают иа более частое атипичное течение пневмоний у стариков и детей.
Из 33 больных оперировано 12 (табл. 2). Приводим данные табл. 3 о больных пневмониями, направленных в хирургические отделения больниц области с диагнозами острых хирургических заболеваний органов брюшной полости и оперированных по этому поводу.
У всех оперированных больных наблюдалась температура выше 38°, в одном случае у мальчика 11 лет с двусторонней крупозной пневмонией, оперированного с диагнозом прободной язвы, температура была до 40°sТаблица 1. Распределение боль ных пневмониями по возрасту
Б-ной М., 11 лет, 22/VII 1955 г. доставлен в хирургическое отделение в тяжелом состоянии с диагнозом перфоративной язвы желудка. Заболел вечером 21/VIII 1955 г. В эпигастральной области появились острые боли, которые постепенно усиливались, особенно при вдохе. Общее состояние при поступлении тяжелое, дыхание стонущее, частое, поверхностное. Кожные покровы бледные, с синюшным оттенком, язык обложен, суховат, крылья носа, мышцы шеи и груди участвуют в дыхании.
В легких изменений не найдено ни клинически, ни рентгенологически. Пульс 92 в 1 мин., ритмичный, удовлетворительного наполнения и напряжения, температура 39,6°, артериальное давление 100/70 мм рт. ст. Живот втянут, резко напряжен при пальпации (доскообразный) совершенно не участвует в акте дыхания. Печень и селезенку из-за резкой мышечной защиты пальпировать не удается. Печеночная тупость сохранена. Симптом Щеткина положительный. Стула не было с момента заболевания, мочеиспускание не нарушено. . .
Диагноз: перфоративная язва желудка, но для исключения пневмонии собран консилиум терапевтов и педиатров, никакой патологии со стороны легких не обнаружили.
Анализ крови: Нв —85%, эр.—4 370 000, л.—14 100, с—66%, п.—19%, лимф.—10%, м.—5; РОЭ —5 мм в час.
Чтобы не просмотреть острый воспалительный процесс в брюшной полости, больному сделали пробную лапаротомию, при которой, кроме выраженной синюшной окраски петель тонкого и толстого кишечника, никакой другой патологии не было найдено.
Рана брюшной полости зашита наглухо. Послеоперационный период протекал крайне тяжело, с резко выраженным цианозом кожи лица, губ, кончиков пальцев. В первые дни после операции дыхание частое, шумное, поверхностное, пульс частый, малый. На 3-й день заболевания у больного при кашле начала в значительном количестве выделяться мокрота ржавого цвета, в легких с обеих сторон появилось большое количество влажных хрипов, дыхание несколько ослаблено.
Больной перенес типичную двустороннюю крупозную пневмонию, и пробная лапаротомия с ревизией всех органов брюшной полости под эфирным наркозом едва не стоили жизни больному.
! Слишком большая переоценка симптома напряжения мышц живота, не участвующего в дыхании, отсутствие
^l физикальных и рентгенологических данных, отрицание '[терапевтами и педиатрами патологии со стороны легких J\\*помогли» нам совершить ошибку. Не было обращено ф/v ' внимание на общий вид больного, синюшную окраску кожи лица и губ, участие крыльев носа в дыхании, тяжелое, стонущее затрудненное дыхание. Своевременная оценка этих симптомов, которые характерны для пневмонии, позволила бы поставить правильный ди-] агноз.
Из 12 оперированных больных 9 консультировались до операции с терапевтами и педиатрами, которые никаких патологических изменений со стороны органов грудной клетки не нашли, следовательно, консультанты также ориентировали хирургов на острые хирургические заболевания органов брюшной полости.
Рентгеноскопия легких произведена 3 из 12 больных, причем ни у одного из них изменений не было выявлено. Известно, что в первые дни заболевания рентгенологические изменения со стороны легких могут отсутствовать или быть не замеченными врачами. В табл. 4 представлены выраженность симптома Щеткина—Блюмбер-га, мышечной защиты и вздутие живота у группы оперированных больных.
Как видно из таблицы, симптом Щеткина был выражен в большей или меньшей мере у 10 из 12 больных; мышечная защита — дискообразный живот — была резко выражена у 3 больных, у 3 чел. была умеренная разлитая защита по всему животу, у 5 больных отмечалась выраженная мышечная защита в верхнем или нижнем отделе живота справа, у 1 больного мышечная защита отсутствовала. У 4 больных вздутия живота не наблюдалось, у остальных имело место умеренное вздутие живота.
Представляет интерес история болезни больной Н., 70 лет, у которой пневмония сопровождалась длительным болевым синдромом в животе, дважды приведшим (в течение 4 дней) больную на операционный стол.
Б-ная Н., 70 лет, 18/ХН 1959 г. поступила в хирургическое отделение с жалобами на общую слабость, сухость во рту, резкие боли в животе, больше в правой подвздошной области. До поступления в больницу болела в течение 5 дней. Температура 38,5°, пульс ^ 76 в 1 мин., аритмичный (выпадение на 6—7-м ударе). Артериальное давление 160/80 мм pi. ci Больная тучная, лицо бледное, губы и кончики пальцев синюшны. Тоны сердца глухие, в легких с обеих сторон отмечается несколько ослабленное везикулярное дыхание. Живот вздут, резко болезнен при пальпации во всех отделах, имеются симптомы раздражения брюшины.
Анализ крови: Нв —89%, эр.—4 950 000, л.—12 100, с—63%, п.—18%, э —0%, лимф.—11%, мон.—4%; РОЭ—17 мм в час. В моче —0,17% белка.
На основании вышеописанной клинической картины диагностирован острый аппендицит, осложненный перитонитом. При срочной операции установлено, что отросток макроскопически не изменен, признаков перитонита нет. Через указанный разрез произведена ревизия других органов брюшной полости. Патологии нет. В послеоперационном периоде у больной продолжались рвота, учащение \ дыхания, нарастание синюшности. Больная продолжала жаловаться Л на постоянные боли в верхнем отделе живота. По белой линии над ' пупком обнаружено небольшой величины невправимое грыжевое выпячивание. Боли в животе были истолкованы ущемлением грыжи и больной на 4-й день после первой операции сделана повторная. Обнаружен грыжевий мешок, но содержимого в нем не оказалось. Дан эфирный наркоз и произведена широкая лапаротомия с последующей ревизией органов брюшной полости с целью исключения кишечной непроходимости. Изменений не найдено. Состояние больной в послеоперационном периоде оставалось тяжелым, отмечались выраженная синюшность, нарастание явлений сердечной недостаточности, бред. Смерть наступила на 6-й день с момента поступления в больницу. На вскрытии обнаружена двусторонняя пневмония, атония кишечника.
Анализируя данное наблюдение, можно сказать, что при внимательном наблюдении за больной и динамикой ее заболевания при тщательном рентгенологическом обследовании грудной клетки можно было избежать этих двух ненужных оперативных вмешательств, которые усугубили основное заболевание и приблизили смер*ть больной.
У всех больных независимо от возраста отмечали
v \ заметную одышку, несколько затрудненное дыхание и,
,♦ ; самое главное, у всех без исключения наблюдали за-
j метную синюшность кожи лица и кончиков пальцев.
•S Все это говорило о кислородном голодании в результате
легочно-сердечной недостаточности, но, к сожалейию,
эта деталь ускользнула от внимания и не была учтена
при постановке диагноза.
V Табл. 5 характеризует данные анализа крови и мочи
(лейкоцитоз, РОЭ, лимфоцитоз и альбуминурию) у опе-
- рированных больных с пневмониями.
Как видно из таблицы, у всех больных был выраженный лейкоцитоз и у 7 из 12 больных — ускоренная РОЭ. Если первое явление характерно и для аппендицита, то второе более характерно для воспалительного процесса в легком.
Почти у всех больных имела место лимфопения, которая при пневмониях, не сопровождающихся симпто-мокомплексом «острого живота», встречается значительно реже. При истинных острых воспалительных явлениях в брюшной полости в начале заболевания лимфо-пению не наблюдали.
Почти у всех больных отмечали альбуминурию, у 2 больных имела место микрогематурия. Это говорит о том, что в результате глубокой интоксика'ции в почках наступают изменения в виде токсического гломерулонефрита.
При острых аппендицитах, в связи с отсутствием интоксикации, в первые часы заболевания отсутствуют альбуминурия и гематурия. Правда, в отдельных случаях тазового или ретроцекального аппендицита наблюдают гематурию, но и клиника заболевания в этих случаях будет иная. Альбуминурия говорит о тяжелой интоксикации организма.
Не оперирован 21 больной (табл. 6) с заболеваниями легких, симулировавшими «острый живот», из них
1 больная поступила в клинику дважды.
Как видно из табл. 7, погибло 3 чел., следовательно, смертность значительно ниже, чем у группы оперированных больных с пневмониями; умерли больные в возрасте от 60 лет и выше. У всех этих больных было поздно начато антибактериальное и другое симптоматическое лечение пневмоний. Основное внимание у них в
течение первых 2—3 дней было направлено на разгрузку желудочно-кишечного тракта (промывание желудка, клизмы иг п.). Антибиотики им не применяли из-за боязни затушевать симптомы «острого живота».
После каждого оперативного вмешательства уменьшается экскурсия диафрагмы, что способствует развита 6 л и ц а 7. Возрастное рас тию гипостатической пне- пр деление неоперированных боль- вмонии. Исследования, проныл и исход заболевания веденные Я. Д. Дмитруком, показали снижение основных показателей внешнего дыхания после операций. Наибольшее снижение легочной вентиляции отмечается при верхних чревосечениях. Следовательно, в таких случаях имеется больше возможностей для развития воспалительного процесса в легких.
Обращает на себя внимание то, что в 7 из 21 случая заболевание пневмонией симулировало «острый живот» у детей. Г У всех неоперированных больных температура при ', поступлении была выше 38,5°, за исключением 3 больных, у которых температура была ниже 38°. При исследовании крови у всех больных отмечался лейкоцитоз i до 20 000 и выше и ускоренная РОЭ. У одного боль-I ного имелась лейкопения при РОЭ 68 мм в час. Боль-^ной умер. Характерно, что у всех больных была заметная лимфопения. При исследовании мочи у 12 больных отмечалась альбуминурия, у 6 — альбуминурии не было, у 3 больных из-за кратковременного пребывания их в больнице анализы не были произведены. Все данные приведены в табл. 8. Здесь в основном отражены те изменения, которые чаще имели место и которые мы сочли необходимым отметить. Кроме лимфопении и роста палочкоядерных, других изменений в лейкоцитарной формуле не было. У больных с ложным перитонеальным синдромом, вызванным пневмонией, почти как правило, имеется лим-. фопения при выраженном лейкоцитозе.
Б-ной И., 44 лет, 2/1V 1957 г. поступил в больницу с диагнозом: язва желудка, энтероколит. Считает себя больным больше месяца после перенесенного воспаления легких, по поводу которого лечился в терапевтическом отделении этой же больницы.
За два дня до повторного поступления в больницу у больного появились сильные боли в животе, стул 2—3 раза в сутки со слизью и значительный метеоризм.
Доставлен в больницу в крайне тяжелом состоянии: заострившееся лицо, потускневшие, глубоко впавшие в орбиты глаза, пульс частый, малый, до 120 ударов в 1 минуту. Артериальное давление 85/70 мм рт. ст В сердце резко глухие тоны, в легких особых изменений не отмечено.' Заторможен, вял, адинамичен, неохотно вступает в контакт с окружающими, отмечена легкая ригидность затылочных мышц, отсутствие брюшных рефлексов. Живот вздут, значительно напряжен и болезнен при пальпации во всех отделах. Симптом Щеткина положительный. Пальпированы несколько увеличенные печень и селезенка, стул 2—3 раза в сутки, со слизью, мочеиспускание, со слов больного, без особенностей.
Анализ крови:- эр.—4 800 000, л.—5100, п.—11%, э.—2%, с— 64%, лимф.—17%, мон.—6%; РОЭ —68 мм в час. Заподозрен перитонит, по этому поводу на консультацию приглашен хирург, который на основании вышеописанной клинической картины пришел к выводу о том, что у больного имеются явления менинго-энцефали/а, при этом он не исключал тубепкулезный ппоцесс в легких; все это сопровождалось ложным перитонеальным синдромом.
Ввиду расхождения мнений между хирургами и терапевтами из Центральной клинической бочьницы вызван для консультации терапевт, который также на ©сновании осмотра записал, что на первом плане имеются явления со стороны брюшной полости и необходима пробная лапарогомия. В связи с тяжелым состоянием больного рентгеноскопия грудной клетки и живота не была произведена.
На рентгенограмме грудной клетки (в положении больного лежа) обнаружено негомогенное затемнение верхней доли правого легкого с подозрением на полость в правой надключичной области. Остальные отделы легких без особых изменений. Заключение рентгенолога: туберкулез верхней доли правого легкого, правосторонняя верхнедолевая пневмония, местами, по-видимому, казеозная.
Больной в течение 18 час. непрерывно находился под наблюдением хирурга. Пробная лапаротомия произведена не была. Смерть наступила на 4-й день пребывания в больнице.
Анатомический диагноз: кавернозный туберкулез верхней доли правого легкого, миокардиоднсгрофия, венозный застой левого легкого, венозный застой селезенки, очаговые перерождения печени, венозный застой почек, венозный застой мягкой мозговой оболочки и вещества мозга.
В данном наблюдении могла быть совершена диагностическая ошибка, если бы врач ориентировался только на состояние брюшной полости, куда было приковано и внимание врачей-терапевтов, консультирующих больного. И только неослабное, многочасовое (18 час.) наблюдение хирурга у постели больного, углубленное изучение анамнеза, данные рентгенографии грудной клетки помогли избежать ненужной операции. Следует отметить, что врачи, осматривающие больного, не выявили имеющихся изменений в легком.
У 8 больных из 21 (табл. 9) мышечная защита была выражена на протяжении всех мышц передней брюшной стенки.
У 6 больных мышечная защита была локализована справа в нижнем отделе живота, у 2 — в нижнем отделе живота слева, и у 5 больных ригидность мышц передней брюшной стенки отсутствовала при наличии резкой болезненности во время пальпации.
Представляют интерес следующие 2 наблюдения, когда несмотря на резко выраженную мышечную защиту, диагноз заболевания был установлен, и больные не подвергались ненужным чревосечениям.
Б-ной П., 42 лет, 16/1 1957 г. поступил в одну из клиник с диагнозом: «острый живот», острый гепатохолецистит.
Заболел за несколько дней до поступления в клинику, в правом подреберье появились боли, иррадиирующие в правое плечо. С приемом пищи боли не связаны. Общее состояние при поступлении тяжелое, губы синюшные, конечности холодные, заметная аднна-мня, заторможенность
При обследовании сердца и легких патологии не найдено. Язык сухой, живот запавший, не участвует в акте дыхания, при пальпации отмечается резкая болезненность и разлитая мышечная защита (дискообразный живот). Симптом Щеткииа—Блюмберга выражен. Стул и газы задержаны. В клинике был поставлен диагноз разлитого перитонита на почве перфорагивной язвы или холецистита. Но общее тяжелое состояние больного, синюшность, вялость, заторможенность предостерегали хирургов от вмешательства до консультации с профессором. Консультировавший больного профессор не исключал перфоративную язву, но больше был склонен думать о холецистите В этот же день состоялась консультация терапевта, который нашел у больною диффузный бронхит, правостороннюю базальную пневмонию и диафрагмальный плеврит. Однако резко выраженные явления со стороны живота — боли, мышечная защита, выраженность симптома Щеткина—Блюмберга — натолкнули на мысль о сопутствующем остром хирургическом заболевании органов брюшной полости.
Снова неоднократный консилиум хирургов, многократная пальпация живота. При пальпации живота больного в положении сидя или, если внимание последнего отвлечено, мышечная защита значительно ослабевает. Этот факт позволил воздержаться от оперативного вмешательства.
Анализ крови: Нв — 86%, эр.—4 730 000, л.—11700, с—69%, п.— 17%, э.—0,5%, лимф.—6%, м.— 5%; РОЭ —37 мм в час; в моче альбуминурия.
Рентгенологические данные указывали двустороннюю пневмонию в стадии разрешения.
Интересно отметить, что у данного больного физи-кальные изменения со стороны легких уже не определялись, а мышечная защита еще оставалась. Наличие мышечной защиты в таких случаях, по-видимому, связано с еще не разрешившимся воспалительным процессом в легких.
Б-ная Л., 65 лет, поступила 28/1 1959 г. в одну из клиник с диагнозом: кишечная непроходимость; появились сильные схваткообразные боли в животе, больше слева, задержка стула и газов. За 2 дня до поступления в клинику боли такого же характера прекратились после очистительной клизмы.
Температура при поступлении была 38°, общее состояние средней тяжести, слизистая губ слегка синюшна. В легких изменений не найдено, при выслушивании сердца — глухие тоны, артериальное давление 180/90 мм рт. ст. Живот резко вздут, значительно напряжен и болезнен при пальпации, особенно слева, там же прощупывается какой-то конгломерат размерами 10 X 10 см, плотной консистенции, неподвижный, резко болезненный. При перкуссии живота — тимпанит. Стула не было, газы не отходили.
Диагноз: кишечная непроходимость. После сифонной клизмы бьы> стул и несколько отошли газы. Боли на время прекратились, но затем возобновились с новой силой. Больной была предложена операция, от которой она категорически отказалась. К утру следующего дня состояние больной оставалось без существенных изменений, боли мучительные, схваткообразные, не снимающиеся наркотиками. Больной повторно была предложена операция, на которую оиа согласия не дала.
Анализ крови: Нв —70%, эр.—3 600000, л.—12 400, с—64%, п.— 13%, э.—0%, лимф.—26%, м.—4%; РОЭ —35 мм в час; в моче — следы белка.
На следующий день больную консультировал терапевт. Он установил левостороннюю пневмонию, однако сильные, не прекращающиеся боли в животе, вздутие, мышечная защита заставили хирургов неотступно наблюдать за больной, не снимая диагноза острого хирургического заболевания.
Больная перенесла типичную • нижнедолевую левостороннюю пневмонию с выраженным рефлекторным перитонеальным синдромом, и уже при отсутствии физикальных данных со стороны легких больная продолжала жаловаться на беспокоящие боли в области живота.
Перед выпиской живот у больной оставался умеренно вздутым и при пальпации несколько болезненным в левой половине, видимо, в результате еще не полиостью разрешившегося воспалительного процесса в легком.
Спустя 10 дней после выписки больная снова была доставлена в ту же клинику с высокой температурой, с жалобами на сильные боли в животе, характерные для острого холецистита и острой кишечной непроходимости. Ути явления держались на протяжении всего периода, рентгенологически был обнаружен воспалительный-процесс в нижних долях легкого. Проанализировав клиническую картину, хирурги все же воздержались от операции, хотя с полной уверенностью исключить острый осложненный холецистит онн не могли.
Больная умерла. На вскрытии — двусторонняя абсцедирующая нижнедолевая пневмония. Явления со стороны живота были рефлекторными — никаких патологических изменений со стороны органов брюшной полости не обнаружено.
У таких больных нужно методически долго и настойчиво пальпировать живот всей ладонью и медленно, не отрывая руки, погружаться в брюшную полость. Таким путем всегда можно добиться расслабления мышц брюшного пресса и проникнуть вглубь брюшной полости в поисках симптомов раздражения брюшины. Такая пальпация живота требует много времени, причем важно, пальпируя живот, не фиксировать на нем свой взгляд, а наоборот, смотреть на лицо больного, следя за его выражением и стремясь отвлечь внимание исследуемого.
Следовательно, пневмонии (особенно в начале заболевания) могут проявлять себя синдромом «острого живота» и быть причиной неоправданных оперативных вмешательств.
Для пневмоний, протекающих с симптомокомплексом «острого живота», характерной является лимфопения с выраженным лейкоцитозом. Крометого, почти как правило, у всех больных имеется "альбуминурия, которая указывает на изменения в почках, наступающие в результате пневмококковой интоксикации, i Наличие высокого лейкоцитоза, лимфопении и альбу-л'минурии в трудных дифференциальнодиагностических У случаях до некоторой степени может быть использовано как подспорье в постановке диагноза ложного «острого живота», обусловленного пневмонией.
Как видно из наших данных, процент диагностических ошибок велик; из 33 больных пневмониями, доставленных в хирургические отделения с диагнозом острого хирургического заболевания, 12 чел. были напрасно оперированы, 7 из них умерли; 21 больной с пневмонией,которая протекала с симптомами, характерными для острого хирургического заболевания органов брюшной полости, не был оперирован, так как несмотря на трудность диагностики заболевание было вовремя распознано. Умерло из этой группы только 3 больных. Следовательно, при данных заболеваниях операционная травма значительно^отягощает прогноз.
Б^^збежаТшё^диагностических ошибок необходимо \ тщательно собирать анамнез, который обычно помогает Щ уловить простудный фактор и озноб, предшествующие ' . заболеванию.
Необходимо всесторонне обследовать больного, обращая внимание на общий вид, лихорадочный блеск глаз, участие крыльев носа в дыхании, герпес на губах, учащенное дыхание, выраженную в той или иной степени одышку, синюшность, пульс достаточной полноты, всегда соответствующий температуре.
Пальпировать живот у таких больных нужно нежно, умеренно, продолжительно и настойчиво, стараясь войти вглубь брюшной полости и установить наличие или отсутствие симптомов раздражения брюшины.
Правильная глубокая пальпация живота дает возможность установить отсутствие болезненности.
ЗАБОЛЕВАНИЯ СЕРДЦА, СИМУЛИРУЮЩИЕ «ОСТРЫЙ ЖИВОТ»
Целый ряд заболеваний сердца, сосудов и перикарда впервые может проявить себя симптомами острого хирургического заболевания органов брюшной полости и быть причиной необоснованного оперативного вмешательства.
Особенно тяжела участь тех больных, у которых инфаркты миокарда симулируют «острый живот». Чаще всего эти больные — лица преклонного возраста, с резко выраженным атеросклерозом, и оперативные вмешательства, произведенные у них без показаний, усугубляют основное заболевание и являются косвенной причиной летальных исходов. Не менее опасны вмешательства, ошибочно произведенные при стенокардии, клинически они проявляются симптомами «острого живота», чаще всего кишечной непроходимости.
В таких случаях целый ряд неблагоприятных факторов (операционная травма, шок) приводит к усилению спазма коронарных сосудов, который может привести к инфаркту миокарда.
Склероз коронарных сосудов и общий атеросклероз также могут быть причиной развития ложного перито-неального синдрома. Происходит это, видимо, в результате спазма сосудистой стенки вокруг атероматозной бляшки.
Клинические проявления такого патологического состояния выражаются в сильных схваткообразных болях в животе (ишемические боли), вздутии живота, иногда в видимой на глаз перистальтике, задержке стула и газов.
Однако описаны случаи продолжительного спазма брыжеечных сосудов, приводящего иногда к некрозу кишечной стенки. На секции просвет сосудов оказывался свободным, не закрытым ни тромбом, ни атероматозной бляшкой (К. С. Миротворцева, Н. И. Давыдова, Е. С. Бе-жаншевили).
Многие авторы (Г. Ф. Ланг и др.) считают, что при инфаркте миокарда имеет место генерализованный спазм сосудов. В частности, спазм сосудов брыжейки, симулируя картину острого хирургического заболевания, может привести к ненужному чревосечению.
А. Л. Мясников, В. А. Баташов и другие указывают на то, что атипичное течение инфаркта миокарда под видом острых желудочно-кишечных заболеваний чаще всего встречается у лиц, болеющих или перенесших какое-либо заболевание желудка, печени, желчного пузыря.
Отдельные авторы упоминают о том, что желудочно-кишечные заболевания могут также симулировать те или иные заболевания сердца.
Происходит это, видимо, в результате развившихся патологических нервнорефлекторных связей между органами грудной клетки и брюшной полости.
По мнению Blorck, нарушение сердечной деятельности и язвенная болезнь имеют общую причину — усиление тонуса блуждающего нерва, сопровождающееся иногда расстройством парасимпатических центров в головном мозгу.
Экспериментальные данные, полученные И. М. Ган-джой, показали, что при раздувании желчного пузыря у собак появляются значительные изменения сосудистого тонуса со снижением артериального давления.
Sackl и Wharton экспериментально доказали, что растяжение пищевода и желудка вызывает замедление тока крови в коронарных сосудах. У больных с грудной жабой таким путем может возникнуть приступ стенокардии с изменениями на ЭКГ.
При перерезке блуждающего нерва подобные явления не наблюдаются. Это говорит о рефлекторном характере данных изменений.
Прогноз при инфарктах миокарда, протекающих под видом острого хирургического заболевания,— плохой, а при проведении этим больным пробных лапаротомий становится крайне угрожающим.
Диагноз. Для установления правильного диагноза нужно прежде всего умело собрать анамнез, правильно синтезировать и анализировать данные анамнеза и объективного исследования.
Общий вид, лицо больного с явлениями истинного «острого живота» значительно отличаются от лица боль-'• ного с симптомокомплексом «острого живота», вызван-" ного сердечной патологией, в частности, инфарктом миокарда.
Лицо больного при явлениях «острого живота» — бледное, осунувшееся, с запавшими, потускневшими глазами. Лицо сердечного больного — с беспокойным взглядом, с выражением страха в глазах, почти как правило, с синюшными губами и кончиком носа. Отмечается выраженная одышка.
Никогда не может быть строго изолированной га-стралгической формы инфаркта миокарда, и при внимательном обследовании и наблюдении за больным можно уловить завуалированные симптомы последнего.
Язык при явлениях истинных острых воспалений органов брюшной полости очень сохнет, сухость языка наблюдается и при инфарктах миокарда, особенно при гастралгических формах, сопровождающихся выражен-, ным парезом кишечника. Но все же при инфарктах миокарда язык менее сухой, чем при истинных перитонитах.
Еще 1000 лет тому назад К. Гален писал, что наука о пульсе — трудное дело, требующее от желающего ее познать большого ума и редкого дара наблюдения, в особенности продолжительного и настойчивого упражнения в любви к серьезным вещам.
Врачи часто совершают диагностические ошибки, не изучив достаточно пульс больного.
При стенокардии в момент приступа болей в животе артериальное давление повышается, пульс становится более напряженным, учащается. Прием нитроглицерина в таких случаях может снять боли.
При остром инфаркте миокарда, особенно при га-стралгической форме, можно наблюдать быстро нарастающее падение пульса вплоть до коллапса, падение артериального давления. Нередко отмечается учащение пульса, иногда замедление, иногда появляются ритм галопа, альтернирующий пульс, мерцательная аритмия или другие нарушения ритма сердца.
При истинном «остром животе» такого катастрофического падения пульса никогда не бывает. Пульс при истинных перитонитах падает не скачкообразно, а медленно, и при неустраненной причине заболевания неуклонно снижается, учащается, значительно опережая температуру.
В отдельных случаях при инфарктах миокарда на- -блюдается тяжелейшая мышечная адинамия вследствие острого нарушения гемодинамики. Аускультативные данные сердца и легких в начале заболевания особых изменений не дают, но в отдельных случаях в легких появляется много сухих и влажных (застойных) хрипов.
Сердечная недостаточность зачастую развивается по левожелудочковому типу. При самой тяжелой недостаточности сердца развивается приступ сердечной астмы с выраженной одышкой и последующим отеком легких.
В некоторых случаях происходит правожелудочковая недостаточность с увеличением, значительной болезненностью печени и растяжением глиссоновой капсулы с появлением выраженного болевого синдрома в верхнем отделе живота справа.
Болезненность и напряжение брюшных мышц при истинном «остром животе» всегда более локализованы, а при ложном «остром_животе»,, об^словлемо^заболе- ванием сердца, болезненность "при пальпации" и мышечная защита" Нбсят^неопрёдёленный характер ~~""
При продолжйтел'БноТГ "глуо!Ш51Г1ШПГпгЩии у такого больного мышцы передней брюшной стенки устают, расслабляются, при этом удается проникнуть в глубь брюшной полости и убедиться в ложном раздражении брюшины.
При истинном же «остром животе» чем настойчивее и глубже пальпация, тем большей ригидностью и болезненностью отвечает передняя брюшная стенка.
Ф. Г. Углов отмечает при торакоабдоминальном синдроме расхождение между степенью напряжения брюшной стенки и выраженностью симптома Щеткина—Блюм-берга.что полностью подтверждается нашими данными.
Переоценка симптома напряжения мышц передней брюшной стенки может привести к ненужной операции. Этот важный и верный признак почти никогда не подводит при постановке диагноза истинного «острого живота». К несчастью, этот признак может подвести хирурга при торакальном «остром животе».
Рентгеноскопия грудной клетки зачастую не дает изменений в первые сутки заболевания, а иногда и на протяжении всего периода болезни, и только в отдель.ных случаях можно обнаружить застойные явления в легких.
Gavel и Lamber предлагают при гастралгических инфарктах миокарда учитывать при диагностике преходящую альбуминурию, которую, почти как правило, наблюдают в первые же часы при псевдохирургических формах инфарктов миокарда и которая не является постоянным спутником обычных инфарктов миокарда.
При острых воспалительных процессах органов брюшной полости в первые часы и даже дни с момента заболевания альбуминурия отсутствует.
Для дифференциальной диагностики стенокардии и инфарктов миокарда, проходящих с симптомами «острого живота», Г. К. Алиев предложил использовать по-звоночно-сердечный и френикус-сердечно-позвоночный симптомы, которые заключаются в следующем. Соответственно двойной висцерально-рецепторнои иннервации сердца зона гиперестезии Захарьина —Геда при острой коронарной недостаточности или- стенокардии локализуется в нижней части шеи слева, в районе диафраг-мального нерва, между ножками грудинно-ключично-сосковой мышцы» то есть в зоне Сш—Civ и вдоль медиального края, главным образом левой лопатки, соответственно D —Dv . При надавливании кончиком пальца или электродом б зоне Di —Dv слева появляются типичные ангинозные боли в сердце. Боль может отдавать и в левую половину шеи, в зону п. phrenicus. Это и есть позвоночно-сердечный симптом коронарной болезни.
После надавливания кончиком пальца между ножками груДинно-ключично-сосковой мышцы слева или раздражении этой зоны электродом также появляются типичные ангинозные боли в области сердца. Это будет френикус-сердечно-позвоночный симптом стенокардии.
Если у врача возникает подозрение в том, что боли в Животе обусловлены заболеванием сердца, то, применяя указанные симптомы и получая типичные ангинозные боли в области сердца, он имеет возможность поставить более достоверный диагноз, и избавляет больного от оши'бочной операции.
В трудных дифференциально-диагностических случаях инфарктов миокарда, протекающих с симптомо-комплексом «острого живота», помощь в постановке диагноза может оказать электрокардиограмма. Указанный метод имеет большое значение и в ряде случаев мог бы оказать должную услугу. Но, к сожалению, большинство врачей, видя перед собой картину «острого живота», забывают об инфаркте миокарда.
 В
таких атипично протекающих случаях В.
Е. Незлин и
С. Е. Карпай, А. В. Сумароков и А. А. Михайлов,
Г.
Я. Дехтярь рекомендуют по возможности
снимать электрокардиограмму
серийно, с интервалами в 2 часа, так
как иногда характерные изменения зубцов
могут быть
выявлены при сопоставлении повторных
электрокардиограмм.
В
таких атипично протекающих случаях В.
Е. Незлин и
С. Е. Карпай, А. В. Сумароков и А. А. Михайлов,
Г.
Я. Дехтярь рекомендуют по возможности
снимать электрокардиограмму
серийно, с интервалами в 2 часа, так
как иногда характерные изменения зубцов
могут быть
выявлены при сопоставлении повторных
электрокардиограмм.
Н. Е. Незлин считает, что при инфаркте миокарда изменения на электрокардиограмме обычно наступают уже в ранний период заболевания, в первые часы они могут носить различный характер. Но бывает и наоборот, при явной клинической картине инфаркта миокарда электро кардиограмма может оставаться нормальной или изменения могут появиться через 12, 18, 24 или 36 час. Позднее выявление изменений на электрокардиограмме при инфарктах миокарда, протекающих под видом «острого живота», естественно, не может оказать помощи в постановке диагноза, а наоборот, слишком большая вера показаниям электрокардиограммы в таких случаях может привести к ошибке. Необходимо строго учитывать все ил^еющиеся клинические данные, все кажущиеся на первый взгляд"мелкими симптомы", оказ!лва10щиеогромнуюпомощь в'постановке' диагноза. —
Наиболее ранним'электрокардиографическим симптомом, появляющимся в первые часы инфаркта миокарда, В. Е. Незлин считает смещение отрезка RS—Т, которое при этом носит дискордантный характер, то есть имеет противоположное направление в I—II отведении. Особое значение имеет соотношение зубцов R в разных грудных отведениях. Выраженное уменьшение высоты зубца R в отведениях Гг-з-4 вместо нормального ее нарастания, может иметь большое диагностическое значение в качестве одного из существенных электрокардиографических, признаков инфаркта миокарда. \
В других случаях появляется высокий и умеренный.^! зубец Т, который особенно ярко выступает в грудных J отведениях при переднем инфаркте. При этом «гигант- \ ский» зубец Т обычно составляет контраст с резко умень- HJ шенным зубцом R в тех же отведениях.
Эти своеобразные изменения со стороны зубца Т могут быть ярко выражены еще до того как появится четкое смещение отрезка RS—Т. Иногда начальные изменения электрокардиограммы состоят в понижении уровня отрезка RS—Т подобно тому, как это имеет место при обычном приступе стенокардии. В последующие часы наступают уже характерные изменения со стороны зубца Т, а также дискордантное смещение отрезка
У лиц старческого и преклонного возраста с выраженным атеросклерозом, доставленных в хирургические отделения больниц с клинической картиной «острого живота», необходимо исключить хроническую коронарную недостаточность, которая, переходя в острую, может проявить себя такой атипичной симптоматикой. ч
Для хронической коронарной недостаточности характерным является изменение зубца Т, низкий (ниже 1 — 1,5) изоэлектрический, двухфазный, отрицательный «коронарный» зубец Т.
Другим патологическим признаком является смешение книзу отрезка PS—Т. Этот симптом, по В. Е. Нез-лину, можно встретить как при локальной, так и при диффузной ишемии миокарда, а при стенокардии обычно отмечается конкордантное смещение книзу отрезка RS—Т во всех стандартных отведениях, а также и в грудных.
Такие изменения характерны для диффузного нарушения кровоснабжения сердечной мышцы. Это подтверждает предположение о том, что при стенокардии имеется генерализованный спазм коронарных сосудов.
У больных гипертонической болезнью также имеется наклонность к генерализованному спазму коронарных и других сосудов. У таких больных, поступивших с синдромом «острого живота», необходимо исключить основное заболевание, которое может симулировать явления «острого живота». В таких случаях (но не всегда) на ЭКГ появляются изменения, характерные для гипертрофии левого желудочка сердца. При отсутствии клинических признаков недостаточности сердца изменяются сегмент RS—Т и зубец 7. Иногда в случаях, осложненных коронарным атеросклерозом, наблюдают блокаду левой ножки пучка Гиса. В таких случаях резкое понижение, а иногда и отсутствие осцилляции на конечностях укажет в пользу спазма сосудов.
Иногда клиническая картина «острого живота» может быть обусловлена перикардитом, чаще всего экссуда-тивным. В таких случаях произведенная срочно электрокардиограмма может оказать помощь в постановке диагноза.
В. Е. Незлин считает, что такие перикардиты во многих случаях сопровождаются подъемом сегмента RS—Т в I и II отведении (иногда также в III или же только в I отведении), при этом линия RS—Т иногда образует выпуклость, обращенную кверху и сливающуюся с зубцом Т.
В отличие от инфарктов миокарда при перикардитах смещение сегмента RS—Т обычно происходит в одном направлении (конкордантном) в противоположность дис-кордантному смещению RS—Т при инфарктах. Более важным отличительным признаком в таких случаях В. Е. Незлин считает отсутствие при перикардите характерных для инфаркта изменений комплекса QRS, в частности патологического зубца Q.
ЭКГ может быть хорошим подспо'рьем для диагностики, ее следует чаще применять для лиц преклонного и старческого возраста, поступивших в хирургические отделения с клинической картиной «острого живота», с несколько атипичным для таких заболеваний общим состоянием.
Развитие подсобных методов исследования является неоценимым подспорьем при правильной постановке диагноза. Однако слишком большая вера в них при недостаточном учете клинической картины заболевания нередко дезориентирует врачей (особенно молодых), г И. И. Греков указывал на то, что в связи с разви-• тием подсобных диагностических методов обследования ! некоторые врачи, особенно молодые, ленятся мыслить J и забывают о том, что наблюдение у постели больного, У простые методы клинического исследования, хорошо ус-\ военные, дают пока гораздо больше, чем самое полное \ проведение всех методов лабораторного исследования. Дальше И. И. Греков пишет о том, что нельзя «перегибать палку», надо, чтобы клиника и лаборатория шли рядом, развиваясь не в ущерб, а на помощь друг дру-. 1 гу, тогда будет гармония и мы будем иметь научно во-Чоруженных и искусных клиницистов.
По нашим данным, развитие симптомокомплекса «острого живота» при заболеваниях сердца и сосудов имело место у 44 больных (табл. 10). Причем у 32 из них клиника «острого живота» была обусловлена стенокардией и инфарктом миокарда, у 3 — резко- выраженным аортокардиосклерозом и общим атеросклерозом, у 2 — расслаивающейся аневризмой аорты, у 1 больного — геморрагическим перикардитом и у б больных клиника «острого живота» была обусловлена выраженным коро-наросклерозом и общим атеросклерозом на фоне гипертонической болезни. _, . ' ,л _ Мужчин Йыпп 29 жен- ТаблиЧа Ю- Сравнительная табли-тужчин ОЫЛО /У, жен ца летальности оперированных и не-
ЩИН — 15. оперированных больных с заболевания-
Наши данные совпа- ми сердца, симулирующими «острый дают с литературными в отношении более частой симуляции острого хирургического заболевания у мужчин, вызванного тем или иным заболеванием сердца.
Анализируя данные табл. 10, можно сказать, что чаще всего заболевания сердца симулируют «острый живот» в возрасте 50 лет и выше. По нашим данным, доставлены и госпитализированы в хирургические отделения больниц 36 больных в этом возрасте с подозрением на кишечную непроходимость, острый холецистит, острый аппендицит или на прободную язву желудка.
Из 36 больных в возрасте 50—80 лет ошибочно оперировано 16 чел. Из числа оперированных умерло 14 больных. Летальность чрезвычайно велика, умирают почти все напрасно оперируемые больные. _ "
Как видно из" таблицы, смертность1 среди неопериро-ванных больных с заболеваниями сердца в этой же возрастной группе значительно меньше, из 20 больных умерло 10, а в группе оперированных из 16 больных умерло 13. Несомненно, операционная травма чрезвычайно отяжеляет основное заболевание и значительно увеличивает процент летальных исходов. Чем старше возраст, тем чаще болезни сердца (и особенно инфаркты миокарда) проходят под видом Острог^~хи]рургИёЖоТЬ заболевания""НйдимоГ'это связано~"с резко выраженным "оЩйм" атеросклерозом. У всех умерших больных с.заболеваниями сердца, симулирующими «острый живот», на вскрытии был установлен тяжелый общий атеросклероз с преимущественным поражением сосудов сердца.
Указанное мнение подтверждается тем, что оперативные вмешательства в основном были произведены у лиц от б# до 8t лет и выше.
Из 26 больных в первые сутки с момента госпитализации в больницах умерло 15, из них 7 оперированных, к концу 5-х суток заболевания умерло 4 больных (из них 3 оперированы) и к концу недели с момента госпитализации умерло 7 больных (из них 4 после операции). Данные о профессии больных приведены в табл. 11. Наши данные расходятся с данными литературы в отношении частоты инфарктов миокарда, возникающих в большей степени у лиц умственного труда. Видимо, это относится к инфарктам миокарда вообще, а гастрал-гические формы, очевидно, можно встретить у лиц умственного и физического труда в одинаковой степени. По нашим данным, у лиц физического труда гастралги-ческую форму инфаркта миокарда встретили гораздо чаще.
Возможно, это связано с тем, что лица физического труда чаще болеют язвенной болезнью желудка и двенадцатиперстной кишки.
Многие авторы отмечают, что инфаркты мдокарда чаще всего проявляют себя симптомами «острого живота» у болеющих или перенесших какое-либо заболевание желудка, печени, желчного пузыря. По нашим данным, сочетания инфаркта миокарда с перенесенным холециститом или язвенной болезнью желудка имели место у 7 больных. У всех инфаркт миокарда проявил себя ярко выраженными симптомами «острого живота», и хирурги, основываясь на анамнестических и объективных данных исследования брюшной полости, ставили диагноз острого хирургического заболевания и ошибочно оперировали больных.
Приводим краткие выписки из некоторых историй болезней этих больных.
Б-ной М., 7| лет, 17/IX 1960 г. поступил в хирургическое отделение одной из бвльниц с жалобами на резкое вздутие и боли в животе, рвоту, плохое отхождение газов. В прошлом болел язвенной болезнью желудка. Спустя несколько часов к болям в животе присоединились тяжелые загрудинные боли, удушье, онемение конечностей. Больной срочно консультирован опытным терапевтом, который установил инфаркт миокарда и назначил соответствующее лечение и режим.
У 8 больных инфаркт миокарда сочетался с гипертонической болезнью. При гипертонической болезни наблюдается генерализованный спазм сосудов. Несомненно, такое сочетание усугубляет имеющуюся стенокардию и быстрее приводит больных к смерти.
Б-ной Д., 46 лет, находился на лечении в терапевтическом отделении городской больницы с диагнозом гипертоническая болезнь с приступами стенокардии.
Больному назначено соответствующее лечение. В день поступления к основным жалобам присоединились боли в эпигастральной области, резкое вздутие живота, задержка стула и газов. К больному срочно приглашен на консультацию хирург, который заподозрил динамическую кишечную непроходимость неизвестного происхождения. Велась активная борьба с парезом кишечника — сифонные клизмы и т. п. В течение 3 дней явления со стороны брюшной полости все еще оставались, а затем общее состояние больного улучшилось, прекратились загрудинные боли, артериальное давление снизилось до 160/90 мм рт.ст., боли в животе прекратились.
Анализируя данное наблюдение, можно сказать, что картина динамической кишечной непроходимости с сильными схваткообразными болями в животе развилась у больного на фоне имеющейся гипертонической болезни со стенокардией, возможно в результате спазма брыжеечных сосудов.
Б-иой 3., 77 лет, доставлен в городскую больницу 10/VI 1961 г. с клинической картиной острой кишечной непроходимости. Длительное время страдает гипертонической болезнью II—НЬстадии. В отделении начата активная борьба с парезом кишечника, больному поставлена сифонная клизма, после чего хорошо отошли газы и выделилось небольшое количество кала, живот значительно уменьшился в объеме и стал мягче. Боли в животе прекратились. Больной уснул. На следующий день состояние больного стало тяжелым, усилилась одышка, не хватало воздуха, живот снова вздулся, был слегка напряжен при пальпации. Газы не отходили. Ввиду ясно выраженной сердечно-сосудистой слабости, больного в этот день консультировал терапевт, который поставил диагноз: гипертрофия предстательной железы, симптоматическая гипертония (из анамнеза), хроническая азотемическая уремия, двусторонняя пневмония.
Больного оставили для лечения в хирургическом отделении больницы. Состояние его прогрессивно ухудшалось. Появились одышка, бледность кожных покровов с цианотичным оттенком, участился пульс, временами возникала аритмия. При явлениях нарастающей сердечной слабости к концу 3-го дня с момента поступления в больницу наступила смерть.
Патологоаиатомический диагноз: основной — гипертоническая болезнь, общий резко выраженный атеросклероз с преимущественным поражением сосудов сердца, гипертрофия сердца (вес 540,0); осложнения: аортосклеротический иефроцирроз, свежие обширные инфаркты миокарда передней и задней стенки левого желудочка.
Таким образом, тяжелый терапевтический больной был направлен для лечения и срочной операции в хирургическое отделение. Гипертоническая болезнь, осложненная инфарктом миокарда, симулировала острую кишечную непроходимость. Сопутствующий парез кишечника затруднял работу сердца. Возможно, это усилило спазм коронарных сосудов и способствовало резкому нарушению питания мышцы сердца.
У 2 больных имело место сочетание стенокардии и инфаркта миокарда с облитерирующим эндоартериитом. Оба больных находились на стационарном лечении по поводу облитерирующего эндоартериита, у обоих в больнице разыгралась типичная картина «острого живота», характерная для острой кишечной непроходимости, но ввиду неослабного наблюдения хирурга заболевания были вовремя распознаны и больные не были оперированы.
Отдельные авторы указывают на то, что у лиц, стра-| дающих пневмосклерозом, инфаркт миокарда проходит под видом острого воспаления органов брюшной полости.
Приводим одно из наблюдений. *
Б-ной Ч., 51 года, 1 /111 1959 г доставлен в одну из больниц с диагнозом острого холецистита. Болеет 8 дней, на протяжении всего времени испытывал боли в подложечной области, рвоты. При поступлении жаловался на сильные болн в животе, больше в правом подреберье. Общее состояние тяжелое, кожные покровы бледные, отмечается акроцианоз. Пульс 120, ритмичный, удовлетворительного наполнения. Артериальное давление 120/95 мм рт. ст.. Температура 39,6", тоны сердца — глухие. В легких прослушивались сухие и влажные хрипы, дыхание — 28—30. Живот был вздут, верхний отдел его не участвовал в дыхании. Пальпация живота резко болезненна, особенно сверху справа, там же отмечалась выраженная мышечная защита. Язык сухой. Рентгеноскопия грудной клетки: в базальных отделах больше справа выраженный пневмо-склероз, сердце расширено влево, пульсация мелкой амплитуды. Аорта расширена, уплотнена.
Анализ крови: Нв —87%, эр.—4950 000, л—17300, с—71%, п.—21%, э.—1%, лимф.—7%, м.—4%. В моче 0,87% белка.
На основании указанных данных больному поставлен диагноз: острый холецистит и назначено соответствующее лечение и наблюдение. Через 3 часа состояние ухудшилось, боли в животе усилились, больной взят на операционный стол и произведена холецист-эктомия. Смерть наступила через 10 часов после операции.
На вскрытии установлен инфаркт миокарда.
При постановке правильного диагноза необходимо провести дифференциальную диагностику между истинным «острым животом» и ложным, обусловленным заболеваниями сердца (табл. 12).
Из 44 больных, поступивших в хирургические отделения больниц по поводу мнимого острого воспаления органов брюшной полости, обусловленного заболеванием сердца, оперировано 19 чел. (табл. 13).
Как видно из таблицы, сделано 10 пробных лапаро-томий при заболеваниях сердца, симулирующих «острый живот» с предположительными диагнозами острой кишечной непроходимости, прободной язвы желудка. Во всех случаях никакой патологии в брюшной полости обнаружено не было.
В 4 случаях нами произведена аппендэктомия, червеобразный отросток оказался не измененным, но из-за общего тяжелого состояния больных от дальнейшей ревизии брюшной полости мы отказались. Произведена аппендэктомия еще 2 больным, но ввиду отсутствия изменений в червеобразном отростке для более полного обследования органов брюшной полости произведена дальнейшая ревизия.
У 3 больных произведена ошибочная холецистэкто-мия. Клиническая картина острого холецистита во всех случаях была обусловлена инфарктом миокарда.
Летальность была чрезвычайно высока, пробную ла-паротомию выдержали больные более молодого возраста, в основном с приступами стенокардии.
Б-ной К., 24 лет, 31/VII1 1958 г. поступил в больницу с диагнозом: перфоративная язва. При поступлении жаловался на сильные боли в эпигастральной области. Косле сытного обеда в животе появились острые боли, которые через час прекратились. После болевого приступа больной уснул и спал 3 часа, проснулся от такой же боли, которая постепенно нарастала и затрудняла дыхание. Подобный приступ болей наблюдался неделю тому назад. Через 7 час. с момента заболевания больной был доставлен в больницу машиной «скорой помощи» Общее состояние при поступлении средней тяжести. Больной был беспокоен, стонал от болей в подложечной области. При обследовании сердца и легких особых изменений не отмечено Пульс 72 удара в минуту, аритмичный. Артериальное давление 105/80 мм pi. ст. Живот слабо принимает участие в акте дыхания, при пальпации был резко болезнен и напряжен в эпигастральной области Симптомы раздражения брюшины выражены в верхнем отделе живота. Печеночная тупость сохранена. Стул был, мочеиспускание без изменений. Больной лежал на правом боку с поджатыми к животу ногами. Диагноз: прободная язва желудка? В связи с не совсем типичной для перфорации язвы картиной' было решено продолжить наблюдение. Больной метался в постели, просил о помощи. Других изменений со стороны живота не было, перитонеальные явления не нарастали. Через 3 часа с момента поступления в больницу больному произведена операция.
При вскрытии брюшной полости была сделана самая тщательная ревизия желудка, двенадцатиперстной кишки, желчного пузыря и червеобразного отростка; патология не выявлена. Брюшнаяg полость зашита наглухо. На 3-й день после операции у больного наблюдался приступ болей в верхнем отделе живота и в сердце, дыхание затруднено.
Такой же приступ болей, но более характерный для стенокардии, с типичной локализацией в области сердца, повторился у больного и на 8-й день после операции. На 16-й день после операции больной был переведен для лечения в терапевтическое отделение.
Анализируя данное наблюдение, можно сказать, что несмотря на локализацию боли в эпигастральной области, все же можно было предполагать стенокардию. Во-первых, потому, что аналогичный приступ болей у больного наблюдался за неделю до поступления в больницу и сопровождался затрудненным дыханием, во-вторых, данный приступ болей появился сразу же после приема большого количества пищи (при переполненном желудке), что затрудняло работу сердца и спровоцировало приступ стенокардии, который через час самостоятельно прошел. Кроме того, не были учтены аритмия и низкое пульсовое давление.
Б-ной К., 56 лет, поступил в одну из городских больниц области 9/1 1960 г. с жалобами на сильные боли в эпигастральной области. В анамнезе диспепсических расстройств не отмечал. Боли сопровождались некоторым стеснением в грудной клетке и слегка затрудненным дыханием. Общее состояние при поступлении средней тяжести. Больной был беспокоен, жаловался на сильные боли в животе. Пульс 50 ударов в минуту, ритмичен, удовлетворительного наполнения и напряжения Артериальное давление 150/80 мм рт. ст. Язык сохнущий. Со стороны сердца изменений не отмечалось. В нижнем отделе легких, слева, прослушивались рассеянные сухие и влажные хрипы. Живот был слегка вздут, значительно напряжен и болезнен при пальпации в верхнем отделе. В нижнем отделе *- мягкий. Симптомы раздражения брюшины сомнительные. Печеночная тупость сохранена. Ввиду не совсем ясной для перфоративной гастродуоде-нальной язвы желудка клинической картины заподозрено заболевание сердца, симулирующее данное заболевание. Консультант — терапевт считал, что данных, говорящих за гастралгическую форму инфаркта миокарда,— нет. Нтобы не упустить прикрытую перфорацию язвы желудка, больному произвели верхнесрединную лапа-ротомию. При самой тщательной ревизии желудка, двенадцатиперстной кишки, червеобразного отростка и кишечника изменений не обнаружено. В корень брыжейки тонкого кишечника введено 250,0 0,25% раствора новокаина с пенициллином и брюшная полость зашита наглухо. В послеоперационном периоде у больного один раз наблюдался типичный приступ стеиокардин с локализацией болей в области сердца; соответствующие изменения на ЭКГ.
Анализируя данное наблюдение, можно сказать, что хирург сомневался в истинном воспалении органов брюшной полости, так как не все было типично для пер-форативной язвы желудка, но терапевт не поддержал его, отрицая заболевание сердца. В подобных случаях хирург и терапевт совместно должны наблюдать за больным в динамике. Иногда поставить диагноз инфаркта миокарда весьма трудно, тем более, если ЭКГ не дает соответствующих изменений. Поэтому и терапевтам в таких случаях нередко необходимо наблюдать за больными, проводя соответствующую терапию.
Нам приходилось наблюдать, когда опытные терапевты, умело собирающие анамнез и тщательно осматривающие больных, безошибочно ставили диагнозы инфаркта миокарда с очень атипичным течением.
В приведенном выше наблюдении терапевту следовало назначить больному сосудорасширяющие средства, что сняло бы спазм коронарных сосудов с последующим затиханием болей в животе и вопрос об операции отпал бы.
Хирург сомневался в наличии явлений «острого живота», однако сильные боли в животе, отрицание консультантом патологии со стороны сердца, боязнь не заметить воспалительного процесса в брюшной полости и заставили его идти на диагностическое чревосечение.
Выздоровели страдавшие стенокардией оперированные больные сравнительно молодого возраста. Больные с инфарктом миокарда после операций, почти как пра- * вило, погибают.
Б-ной Я., 35 лет, поступил в больницу 30,'V1959r. с диагнозом острого аппендицита Заболел за несколько часов до поступления в больницу, когда появились Поли в подложечной области и рвоты. Позже боли переместились в правую подвздошную область. Много лет страдал пороком сердца. Общее состояние при поступлении было удовлетворительное Пульс 78 ударов в минуту, ритмичный, удовлетворительного наполнения и напряжения. Артериальное давление 120/80 мм рт.ст. При исследовании сердца — систолический шум на верхушке, легкие без особенностей.
Анализ крови: эр.—5100000, Нв.—90%, л.—13 100, п.—16%, э.—0%, с—78%, лимф.—6%, м,—5%; РОЭ — 24 мм в час.
Живот не вздут, мягкий, болезненный при пальпации в области слепой кишки, симптом Щеткина не убедительный. Диагностирован острый аппендицит и произведена аппендэктомия. Отросток не изменен. На следующий день после операции состояние больного катастрофически ухудшилось и быстро наступила смерть.
На вскрытии обнаружен иьфаркт передней стенки левого желудочка.
В этом случае не было полных данных, говорящих в пользу острого аппендицита, имелась только болезненность при пальпации в области слепой, кишки. Следо- > вало бы понаблюдать больного в динамике заболевания, не торопясь с операцией.
Б-ная Г., 80 лет, 21/XI 1959 г. поступила в терапевтическое отделение с диагнозом: острый гастрит. Жаловалась на общую слабость, рвоты, боли в эпигастральной области. Общее состояние тяжелое. Больная была беспокойна, стонала от болей, была покрыта холодным потом Отмечался резкий - акроциаяоз, заметная одышка. Пульс 84 удара в минуту, аритмичный, слабый. Артериальное давление 180/100 мм рт. ст. При обследовании сердца прослушивались глухие тоны, в легких — везикулярное дыхание, рассеянные сухие хрипы. Живот вздут, прн пальпация резко болезнен в эпигастральной области.
Больная оставлена под наблюдением.
Ночь провела без сна из-за сильнейших схваткообразных болей в животе и рвоты Живот вздут, стул и газы задержаны. Консультировавший больную хирург, диагностировал кишечную непроходимость. При рентгеноскопии органов грудной и брюшной полостей патология не выявлена. ЭКГ не производилась. Больной сделана пробная лапаротомия; никаких изменений в брюшной полости не найдено Через 14 час. после операции больная скончалась прн резком упадке сердечной деятельности.
На вскрытии обнаружен инфаркт миокарда.
При вдумчивом подходе к больной можно было предположить гастралгическую форму инфаркта миокарда, о чем говорили возраст больной (80 лет), одышка, цианоз, слабый аритмичный пульс, беспокойное поведение, чувство страха. Кроме того, тщательно собранный анамнез помог бы поставить правильный диагноз.
В 2 случаях инфаркт миокарда осложнился разрывом сердца, причем в обоих наблюдениях клиника «острого живота» была чрезвычайно ярко выраженной, обе больные подвергнуты ошибочным чревосечениям.
Б-ная Б., 75 лет, I3/XI I95Q г. поступила в хирургическое отделение с жалобами на сильные болн в правой половине живота, частую рвоту, задержку стула и газов. Отмечался некоторый цианоз, одышка. Заболела за сутки до поступления в больницу. Других жалоб ие предъявляла. Лейкоцнтоз^41700." Живот болезнен при пальпации в илеоцекальной области, мягкий. Диагностирован острый аппендицит и срочно под местным обезболиванием произведена аппендэктомия. Отросток не изменен. На следующий день у больной в области сердца появились боли, которые расценивались как рефлекторная стенокардия. Через сутки после операции больная скончалась.
На вскрытии обнаружен инфаркт передней и боковой стенок левого желудочка с разрывом всех слоев сердца. Тампонада сердечной сумки.
При внимательном подходе к больной, тщательно собранном анамнезе и умелом анализе полученных данных можно было бы избежать данной ошибки. Явных перитонеальных симптомов не было. Живот оставался мягким, с локальной болезненностью в области caecum. Следовало понаблюдать данную больную в динамике заболевания и не спешить с операцией.
Б-ная X., 67 лет, 14/ХП 1959г. поступила в больницу с диагнозом: перитонит аппендикулярной этиологии. Болела в течение 2 суток, заболевание началось схваткообразными болями в животе, которые не снимались наркотиками.
В течение суток больную наблюдали, боли в животе усилились, живот вздулся, появился симптом раздражения брюшины Больная оперирована с диагнозом острого аппендицита. При ревизии брюшной полости отросток оказался не измененным; со стороны других органов патологии не найдено. Брюшная полость закрыта наглухо. Через 2 суток после операции состояние больной резко ухудшилось, начали бурно нарастать симптомы сердечной недостаточности, и в течение нескольких минут наступила смерть. Больная дважды консультировалась терапевтами, которые также не подозревали наличия инфаркта миокарда, так как все жалобы больной сводились к болям в животе.
На вскрытии обнаружен резко выраженный атеросклероз, инфаркт передней стенки левого желудочка с разрывом мышцы сердца, гемопернкард. Тампонада сердца.
Анализируя данное наблюдение можно сказать, что в отдельных случаях дифференциальная диагностика становится очень затруднительной. В данном случае больную наблюдали в течение суток, но несмотря на это дальнейшее выжидание сочли опасным и, видимо, в периоде острого инфаркта миокарда произвели вмешательство, приведшее к смерти больной от наступившего грозного осложнения — разрыва мышцы сердца.
В 2 случаях картина «острого живота» — прободной язвы желудка — была обусловлена расслаивающей аневризмой аорты, но внимательное, продолжительное наблюдение за одним 6oj^ibiM позволило избежать ошибочного оперативного вмешательства, хотя диагноз при жизни установлен не был. Второго больного долго^на-блюдали, а затем произвели оперативное вмешательство по поводу предполагаемого панкреатита.
Б-ной Г., 73 лет, поступил в клинику 5/Х 1961 г. с диагнозом: прободная язва желудка. Почувствовал себя больным за 3 дня до поступления в клинику. Вначале появились сильные боли в животе, рвоты, вздутие живота, задержка стула и газов. Позже присоединились дизурические расстройства. Общее состояние при поступлении — средней тяжести, был бледен, видимые слизистые и кончики пальцев синюшны Пульс в пределах 100 ударов в минуту. Артериальное давление 150/100 мм рт.ст. Живот вздут, значительно болезнен и напряжен при пальпации в верхнем отделе, больше слева, симптомы раздражения брюшины неясные. Слева имелся рязко положительный симптом Пастернацкого.
Анализ крови: Нв — 70%, эр.—3 730 000, л.—16 900, п.— 9%, с—79%, э.—0%, лимф.—8%, м.— 4%; РОЭ —5 мм в час, Лейкоцитоз—16900, в моче —белок 2,38%, лейкоциты —25 в поле зрения, эритроциты — свежие покрывают все поле зрения, выщелоченные— 10—15 в поле зрения. В клинике поставлен диагноз левосторонней почечной колики л больной оставлен под наблюдением. В течение следующих 3 дней состояние больного не улучшилось, продолжались жалобы на боли в животе, больше слева в верхнем отделе. Наблюдались выраженная бледность кожных покровов с синюшностью видимых слизистых, учащенное дыхание. Предполагался инфаркт миокарда с ложным перитонеальным синдромом, диагноз почечной колики отвергнут.
Электрокардиоскопия установила тенденцию к отклонению электрической оси сердца вправо. Рентгеноскопия грудной клетки: легочные поля эмфизематозны Справа в нижнем легочном поле по передней поверхности видны плевральные наслоения. Диафрагма подвижна, синусы свободны. В сердце и легких — возрастные изменения. При обзорной рентгеноскопии брюшной полости свободный газ не определялся. Явления со стороны брюшной полости нарастали, участился пульс, появилась рвота, увеличилась бледность кожных покровов, температура 38,4, лейкоцитоз увеличился до 24 000. Больной оперирован с предположительным диагнозом острого панкреатита. На операции никакой патологии в органах брюшной полости не найдено. Через сутки после операции больной скончался.
На вскрытин обнаружен сифилитический аортит с аневризмой грудного отдела аорты, разрыв аневризмы с кровотечением в левую плевральную полость.
Диагностика в таких случаях бывает чрезвычайно трудной. Больного наблюдали в течение 4 дней, но явлення со стороны живота нарастали и заставили идти ;на вмешательство.
Клиника расслаивающей аневризмы аорты красочно описана проф. С. Г. Вайсбейн. По ее словам, жестокая боль появляется внезапно в груди, в спине, в подложечной области. Больной возбужден, мечется, не находит себе места, иногда же находится в состоянии прострации, чувствует «приближение смерти», лицо бледно или цианотично, покрыто.потом, часто появляется рвота, иногда сильная жажда. Боль отдает в позвоночник, вниз по ходу расслаивания аорты, в поясницу, нижние, реже в верхние конечности. В связи с распространением расслаивания боль носит мигрирующий характер, возникает иногда в несколько этапов, с интервалами затишья между ними. При расслаивании нередко остро развиваются брюшные симптомы.
Помимо болей в животе, определяется резкое напряжение брюшной стенки, болезненность при пальпации, вынужденное положение на спине, развивается кишечная непроходимость. При переходе расслаивания на сосуды желудка и кишечника появляются кровавая рвота или кровавый стул, а при переходе расслаивания на сосуды почек — наблюдается выраженная гематурия. Нередко исчезает пульс на нижних и реже на верхних конечностях, иногда в верхнем отделе живота или на шее в области грудинно-ключично-сосковои мышцы появляется пульсирующая гематома. Нередко появляется гемоторакс, чаще левосторонний.
У всех без исключения больных, подвергнувшихся ошибочным оперативным вмешательствам при заболеваниях сердца, симулирующих «острый живот», заболевание начиналось остро, с сильных болей в животе постоянного или приступообразного характера. В большинстве своем боли сопровождались рвотами, значительным вздутием живота, 'задержкой стула и газов.
Указанные симптомы со стороны брюшной полости приводили к ошибочной диагностике, а затем к ненужной операции. Ни в одном случае у больных, подвергнувшихся оперативным вмешательствам с заболеванием сердца, живот.не был доскообразным. В 2 случаях он был несколько уплощен, с выраженной мышечной защитой в эпигастральной области. Оба больные оперированы с предположением прободной язвы желудка (прикрытую) .
В табл. 15 приводим выраженность симптома Щет-кина — Блюмберга мышечной защиты, вздутия живота, характера болей и рвоты у группы оперированных больных с заболеваниями сердца, симулирующими «острый живот».
Как видно из таблицы, у 15 больных из 19 симптом Щеткина—Блюмберга был выражен в большей или меньшей степени в верхнем отделе живота, в правом подреберье и правой подвздошной области. Несомненно, что в отдельных случаях выраженность этого симптома зависела от техники исследования хирурга, так как в отдельных наблюдениях хирурги, осматривающие одного и того же больного, дают разные показания в отношении выраженности симптома Щеткина—Блюмберга и мышечной защиты. Мышечная защита ни в одном наблюдении не доходила до полной деревянистой ригидности мышц передней брюшной стенки, как это мы наблюдали у отдельных больных с пневмониями, протекающими с симп-томокомплексом «острого живота». Вздутие живота отмечалось в большей или меньшей мере во всех случаях.
Боли у 6 больных носили схваткообразный характер, у 10 — постоянный и у 3 — характер болей не был указан.
У части больных наблюдалась многократная рвота и у 6 больных — однократная или двукратная рвота.
В значительном числе случаев ошибки можно бы было избежать, если бы мы не ограничивались только исследованием брюшной полости, а учли бы многие другие симптомы общего состояния больных и некоторое время понаблюдали за ними в динамике заболевания.
К сожалению, несмотря на то, что в целом ряде случаев мы видели атипизм в клинике «острого живота», приглашенные на консультацию другие специалисты-консультанты ошибались в постановке диагноза и ориентировали хирургов на острые хирургические заболевания органов брюшной полости.
Об острых сердечных явлениях свидетельствуют прежде всего выраженное беспокойство больных, выражение страдания или тяжелой обреченности в глазах, подавленность и психическая скованность больных.
Выраженный цианоз, учащенное дыхание, частый пульс малого наполнения и напряжения (зачастую арит-I ■ йич'ный), пониженно? для данного возраста больных ар -Сериальное давление говорят о коронарной недостаточ-^/чк>сти, а не заболевании органов орюшной полости, И I 'Sthm симптомам следовало оы придавать дблЖнбе вни-:".- мание. Наблюдательному вдумчивому врачу они могут 4 многое подсказать и предостеречь его от вмешательства, ". приносящего вред больному. Особенно внимательно нуж-. но обследовать престарелых больных. Появление болей в животе, описанные выше симптомы должны насторажи-: вать врачей и таким больным в первую очередь необходимо делать ЭКГ для исключения инфаркта миокарда. В табл. 16 отражены следующие показания: синюш-ность, частота дыхания, частота пульса, артериальное давление у больных с симптомокомплексом «острого живота», вызванного заболеваниями сердца.
Как видно из таблицы, у 12 из 19 больных отмечена синюшность, у 2 больных кожные покровы были значительной бледности.
Возможно, легкая синюшность была выражена и у других больных, но она могла остаться не замеченной врачами или просто не отмечена в историях болезней. Но у всех 19 больных в послеоперационном периоде сразу же, как правило, проявлялась резкая синюшность, что детально отмечено врачами.
У 14 больных наблюдали значительную частоту дыханий (от 20 до 40 в 1 мин.), у некоторых из них в легких были прослушаны рассеянные сухие и влажные хрипы, у 10 чел. пульс был аритмичный, слабого наполнения. У всех больных пульс был частым, у некоторых доходил до 120 в 1 мин. И только у 2 больных была отмечена брадикардия.
Артериальное давление у 9 чел. было пониженным (сравнительно с возрастом больных) от 75/40 до 110/60 мм рт. ст. У 2 больных инфарктом миокарда, осложненного разрывом сердца, артериальное давление в историях болезней не было указано. У 3 чел. артериальное давление было высоким (от 160/80 до 180/90 мм рт. ст.). У остальных больных давление было без особенностей.
Все же следует отметить, что артериальное давление при инфарктах миокарда с выраженными явлениями воспаления органов брюшной полости значительно понижается. Понижение артериального давления было отмечено через несколько часов и даже через сутки с момента наступления острых явлений в грудной полости. По-видимому, в момент наступления острого инфаркта миокарда артериальное давление значительно понижается, но к моменту госпитализации в' отделения, больные уже несколько выходят из шокового состояния и давление несколько выравнивается.
Лейкоцитоз, лимфоцитоз, РОЭ, наличие альбуминурии и температура у группы оперированных больных с заболеваниями сердца, симулирующими «острый живот», отражены в табл. 17.
Как видно из таблицы, у 16 чел., оперированных с заболеваниями сердца, отмечали преходящую альбуминурию, которая, почти как правило, имеет место при инфарктах миокарда, сопровождающихся выраженными брюшными симптомами, и которую почти не наблюдают в первые часы заболевания при обычных инфарктах миокарда.
Анализы мочи у некоторых больных не делали вовсе.
Почти у всех больных был выражен лейкоцитоз (от 9000 до 14 800), у 2 больных со стенокардией отмечали лейкопению. Почти как правило, у всех больных была повышена температура (до 37,2°), у 3 чел. она поднималась до 38—39° и у 1 больного доходила до 40,4°.
Из 19 оперированных больных с симптомокомплексом «острого живота», обусловленного заболеваниями сердца, умерло 14, причиной смерти 9 больных явился инфаркт миокарда; у одного больного причиной смерти явилась расслаивающая аневризма аорты.
По заключениям патологоанатомов, в остальных 4 случаях смерть была вызвана острой сердечно-сосудистой недостаточностью, обусловленной общим атеросклерозом и аортокардиосклерозом. Все же можно полагать, что и эти больные погибли от инфаркта миокарда, хотя макроскопические изменения в мышце сердца не обнаружены ввиду короткого срока с момента наступления инфаркта, а патогистологические исследования произведены не были.
Б-ная Л., 75 лет, 18/VI 1959 г. поступила в хирургическое отделение с диагнозом: острый аппендицит. При поступлении жаловалась на боли в правой подвздошной области, тошноту, рвоту. Заболевание началось за 4 дня до поступления в больницу с указанных жалоб, повышения температуры до 38°, повторной рвоты. Общее состояние больной при поступлении удовлетворительное. Со стороны сердца и легких особых изменений не отмечено. Живот мягкий, болезненный при пальпации в области слепой кишки, там же на передней брюшной стенке отмечен звездчатый рубец после операции (какой больная не помнила), произведенной в 1910 г. Стула не было. Мочеиспускание частое, с резями. Анализ мочи без изменений. Лейкоцитоз 10 600, РОЭ — 12 мм в час. Произведена срочная операция.
В брюшной полости выпота- не было, отросток отсутствовал. При ревизии матки, придатков, желчного пузыря и кишечника никакой патологии не найдено.
На 6-й день после операции больная внезапно умерла при явлениях резкого падения сердечной деятельности.
Патологоанатомический диагноз: эмфизема легких, миокардио-дистрофия, левосторонний гидроторакс, мускатная печень. Полнокровие внутренних органов. Смерть наступила от острой сердечнососудистой недостаточности.
Можно полагать, что боли в животе были вызваны приступами стенокардии, имевшей место в течение 4 дней еще до поступления больной в больницу.'
Не были оперированы 25 больных с заболеваниями сердца и сосудов, у которых наблюдали картину «острого живота», так как заболевания были вовремя распознаны.
Диагнозы, поставленные при направлении в клинику, диагнозы, установленные -в больницах, основное заболевание и исход отражены в табл. 18.
Как видно из таблицы, у всех больных основное заболевание проявляло себя болями в животе и симулировало то или иное острое хирургическое заболевание органов брюшной полости.
У 17 из 25 больных в стационарах установлены диагнозы острого холецистита, прободной язвы желудка, острого аппендицита или кишечной непроходимости.
У 11 больных основным заболеванием оказался инфаркт миокарда, у 4 — стенокардия, у остальных — аор-токардиосклероз с выраженным общим атеросклерозом, в том числе у 6 чел. в сочетании с гипертонической болезнью, которая являлась основным заболеванием.
Из 25 неоперированных больных умерли 12.
В табл. 19 приведены данные о больных с заболеваниями сердца и сосудов, симулирующими «острый живот», не подвергавшихся оперативным вмешательствам.
Из таблицы следует: чем старше возраст, тем выше летальность. Выздоровел 1 больной 82 лет, доставленный в хирургическое отделение с диагнозом острого ге
пато холецистит а. В больнице сразу был диагностирован приступ стенокардии и больному оказана экстренная терапевтическая помощь (сосудорасширяющие средства, наркотики и т, п.),
Б-ной Т., 82 лет, 21/VII 1958 г. доставлен в хирургическое отделение районной больницы с диагнозом острого холецистита. До поступления часом ранее появились острые сильные боли в верхнем отделе живо!а, больше справа. Боли сопровождались затрудненным
дыханием и были настолько сильные, что больной не находил себе места в постели, просил о помощи. При осмотре в больнице состояние было тяжелое, метался в постели, кричал, в глазах выражение беспокойства и страха. Кожные покровы бледноваты, губы и кончики пальцев синюшны. Пульс 82 удара в минуту, ритмичный, напряженный, артериальное давление 190/110 мм рт. ст. Язык суховат. Живот умеренно вздут, с обильно развитым подкожным жировым слоем. При пальпации отмечались резкая болезненность и напряжение мышц во всех отделах, но больше в правом подреберье. Симптомы раздражения брюшины не выражены. Печень пальпировать не удалось из-за напряжения брюшной стенки. Больной больше реагировал на поверхностную пальпацию живота, чем на глубокую, причем мышечная защита при длительной пальпации ослабевала. При пальцевом исследовании прямой кишки патология не выявлена, дизуриче-ских расстройств не было.
Короткий срок заболевания (один час), отсутствие выраженных симптомов раздражения брюшины, расслабление мышц брюшного пресса при длительной пальпации, наличие гиперестезии, а также общий вид больного, его поведение в постели, высокое артериальное давление заставили заподозрить у больного наличие стенокардии. Больному были назначены валидол, кислород. Через 5 мин. больной успокоился, однако через час приступ болей возобновился, но уже не только под ложечкой и в правом подреберье, а и за грудиной с иррадиацией в левую верхнюю конечность и в нижнюю челюсть слева. Этот приступ легко был снят валидолом и нитроглицерином. Интересно отметить, как только приступ стенокардии купировали, пальпация живота становилась безболезненной, а мышечная защита значительно ослабевала.
Приступы стенокардии повторялись на протяжении первых 3 дней, но уже значительно реже, а затем прекратились совсем Через 2 недели больной был выписан домой в удовлетворительном состоянии.
По нашим данным, летальность среди неоперирован-ных больных с заболеваниями сердца, симулирующими «острый живот», была вдвое меньше, нем среди оперированных. Следует отметить, что летальность среди дан- | ной группы больных могла бы быть еще меньше, если бы им сразу с первого момента заболевания было назна- ' чено правильное лечение. Но большинство этих больных после консультации терапевтов находились под наблюдением хирургов, лечебная тактика которых противоречила той, которую следовало бы применять при данных заболеваниях. Больным не создавали нужный покой, не давали наркотики и сосудорасширяющие средства, которые так необходимы при стенокардии и инфаркте миокарда. Больным назначали вредные, а порой и опасные для жизни манипуляции: промывание желудка, сифонные и другие клизмы. Все это являлось значительной нагрузкой и вредно отражалось на сердце. Если при острых хирургических заболеваниях часы промедления подобны смерти, то в таких случаях минуты промедления оказывались роковыми.
Приводим несколько наблюдений над неоперирован-ными больными с типичной картиной «острого живота».
Б-ной Р., 68 лет, 13/11 1960 г. поступил в хирургическое отделение с диагнозом: острый гепатохолецистит. Заболел за сутки до поступления в больницу Связывает свое заболевание с приемом жирной пищи, после чего появились резкие боли в животе и значительное вздутие его. Несколько лет болел гипертонической болезнью. Общее состояние больного при поступлении средней тяжести, кожа и видимые слизистые сйнюшны, дыхание — 24 в минуту. Пульс 88 ударов в минуту, в сердце — тоны приглушены. Артериальное давление 110/90 мм рт. ст. В легких — рассеянные сухие хрипы. Живот резко вздут, значительно напряжен и болезнен при пальпации в правом подреберье. Стул и газы задержаны с момента заболевания.
Анализ крови: лейк.— 15 000, п.—13%, э.—0,5%, с—63%, лимф.— 11, м.—7%, РОЭ —20 мм в час. В моче —0,29%0 белка.
В больнице установлен диагноз острой кишечной непроходимости, но предварительно назначена консультация терапевта для исключения терапевтических заболеваний, могущих симулировать такую картину Терапевт хотя и не исключил поражение мышцы сердца, но отнес имеющиеся симптомы со стороны живота за счет какого-то острого воспаления в брюшной полости. Хирург все же воздержался от операции и пригласил на консультацию профессора-терапевта, который решил, что у больного инфаркт миокарда в сочетании с острым хирургическим заболеванием органов брюшной полости. Больного консультировал профессор-хирург, который исключил острый воспалительный ароцесс в брюшной полости и больного стали лечить по поводу инфаркта миокарда. ЭКГ подтвердила диагноз. Боли в животе к концу 3-х суток от начала заболевания прекратились. Больной выздоровел.
Б-ной X., 56 лет, доставлен в хирургическую клинику 25/ХН 1960 г. с диагнозом: «острый живот». Больной страдал приступами стенокардии. В 1951 г. перенес ревматизм. Началось заболевание ночью с тупых болей в эпигастральной области. Больной принял валидол и применил грелку, но облегчения не наступило. Затем ему были назначены промывание желудка и прием слабительного, после чего боли значительно усилились. Был вызван консультант профессор-хирург, а затем срочно собран консилиум. Острое заболевание органов брюшной полости было исключено и установлен диагноз стенокардии с рефлекторными явлениями со стороны брюшной полости.
Анализ крови: эр.—4 340 000, Нв.—78%, лейк.— 11 200, п.— 11%, с—68%, э.— 1%, лимф — 13%, м.— 6%, РОЭ —21 мм в час. Анализ мочи без особенностей,
В данном случае вовремя установленный диагноз позволил назначить больному соответствующее лечение. Тактика врача, наблюдавшего больного в начале заболевания, была неправильной (пропись слабительного, промывание желудка и т. п.).
У всех поступивших больных многие данные со стороны, брюшной полости говорили в пользу острого воспаления в брюшной полости. Острые боли в животе у многих сопровождались рвотами, вздутием живота, задержкой стула и газов, у отдельных больных была выражена мышечная защита и симптом Щеткина—Блюм-берга (табл. 20).
Как видно из таблицы, у большинства больных было вздутие живота и мышечная защита, а у некоторых — выраженные симптомы раздражения брюшины. Почти у всех больных была рвота.
У 1 больного инфаркт межжелудочковой перегородки симулировал пищевое отравление, была многократная рвота, сопровождающаяся поносом.
Б-ной К., 48 лет. 3/1V 1960 г. поступил в терапевтическое отделение городской больницы с диагнозом алкогольного отравления. До поступления в стационар ему оказывали помощь на дому (промывание желудка, всякого рода клизмы, несколько капель нашатырного спирта внутрь). Общее состояние при поступлении удовлетворительное, жаловался на сильные боли в животе, больше в эпи-гастральной области, тошноты, рвоты, частый жидкий стул. Связывает свое заболевание с выпитым в большом количестве денатурированным спиртом.
Многие годы болел гастритом. Пульс 78 ударов в минуту, ритмичный. Артериальное давление 115/85 мм рт. ст. В легких — везикулярное дыхание. При выслушивании сердца — систолический и диастолический шумы на верхушке. Живот вздут в подложечной области, резко болезнен при пальпации, были частые рвоты, понос. Диагноз: алкогольное отравление. Больному был разрешен свободный режим и назначено лечение от последствий алкогольного опьянения. Боли в животе постепенно утихли, рвоты и понос прекратились. На 5-й день заболевания у больного появились давящие боли в области сердца типа стенокардии. Была сделана электрокардиограмма, на которой обнаружен острый инфаркт миокарда в области межжелудочковой перегородки с нарушением ритма типа одиночной желудочковой экстрасистолии. В переднебоковой стенке левого желудочка наблюдались ишемкческие очаги. Больной выздоровел.
У большинства таких больных при поступлении отмечался лейкоцитоз от 8700 до 22 200. У 2 больных имелась лейкопения 5000 и 5500, у обоих больных были инфаркты миокарда, которые закончились выздоровлением.
Из 23 больных у 15 была преходящая альбуминурия, у 2 больных она отсутствовала, у остальных больных анализы мочи по неизвестным причинам не проведены.
Альбуминурию наблюдали при инфаркте миокарда с выраженным абдоминальным синдромом, поэтому у больных в пожилом и старческом возрасте, доставленных в хирургическое отделение с диагнозами «острого живота», но с несколько атипичным для даннбго заболевания общим состоянием, нужно срочно делать анализ мочи на белок. Наличие альбуминурии должно настораживать врачей. Нужно временно воздерживаться от операции, наблюдать больных, предварительно давая им сосудорасширяющие средства и сделав им ЭКГ.
В табл. 21 отражены наличие синюшности, частота дыхания и пульса, артериальное давление у наших больных. На эти данные было обращено внимание лечащих врачей и консультантов, что оказало значительную помощь в правильной постановке диагноза.
Как видно из таблицы, у большинства больных отмечались синюшность кожных покровов, слизистых и одышка. Артериальное давление у 2 больных было пониженным, у большинства — держалось в пределах высоких цифр.
Сравнивая артериальное давление данной группы больных с группой оперированных, следует отметить, что в группе оперированных больных артериальное давление при поступлении все же было значительно ниже. По-видимому, это говорит о том, что заболевание было тяжелым, а возможно, и указывает на поражение мышцы сердца на большей протяженности.
Наши данные совпадают с наблюдениями авторов, считающих, что клинику острых заболеваний органов брюшной полости можно чаще наблюдать при инфарктах миокарда, локализующихся на задней стенке сердца. Но следует отметить, что любой инфаркт миокарда может обусловить симптомокомплекс ложного «острого живота». Так, по нашим данным, у 3 больных был инфаркт передней стенки сердца, у 6 — инфар'кт задней стенки, у 1 — инфаркт межжелудочковой перегородки. У 5 больных локализация инфаркта в историях болезни не указана.
Следовательно, заболевания сердца, особенно острые инфаркты миокарда, нередко проявляют себя симптомо-комплексом «острого живота», который, выдвигаясь на передний план, затушевывает все остальные симптомы инфаркта.
Ошибочность в диагностике ведет к ненужным чревосечениям, которые усугубляют основной патологический процесс и являются косвенной причиной смерти больных в результате усиления спазма коронарных сосудов под влиянием новых раздражителей (операционная и психическая травма и т. п.).
Наличие преходящей альбуминурии при псевдохирургических формах инфаркта миокарда может быть использовано для дифференциальной диагностики инфарктов с острыми хирургическими заболеваниями органов брюшной полости.
У поступивших в хирургические отделения больных преклонного возраста с картиной «острого живота», с выраженной Одышкой и синюшными покровами лица и слизистых нужно тщательно осмотреть органы грудной клетки, в частности сердца, и провести все обследования, вплоть до ЭКГ.
Из 44 больных только 9 была сделана ЭКГ,- в остальных случаях хирурги не предполагали заболевания сердца. Нет сомнения, что отдельные больные были подвергнуты оперативному вмешательству во время приступа жестокой стенокардии, которая под влиянием операци-ояной и психической травмы перешла в следующую стадию своего развития — инфаркт миокарда. Чем старше больной, тем быстрее стенокардия переходит в инфаркт.
