
- •Экстубация трахеи - протокол das (2012 г.)
- •Проблемы при экстубации: почему экстубация представляет опасность?
- •Ослабление рефлексов дыхательных путей
- •Повреждение дыхательных путей
- •Окончательное исследование и оптимизация общих факторов
- •Окончательный анализ и оптимизация логистических факторов
- •Положение пациента
- •Отсасывание
- •Исключение последствий раздражения дыхательных путей
- •Экстубация «с риском»
- •Методика экстубации с использованием ремифентанила
- •Экстубация с помощью катетера в дыхательных путях
- •Отложенная экстубация
- •Плановая хирургическая трахеостомия
- •Профилактическое (неотложное) канюлирование субглоточного пространства
- •Наблюдение и угрожающие симптомы
- •Респираторная терапия пациентов со спровоцированными дыхательными путями
- •Заключение
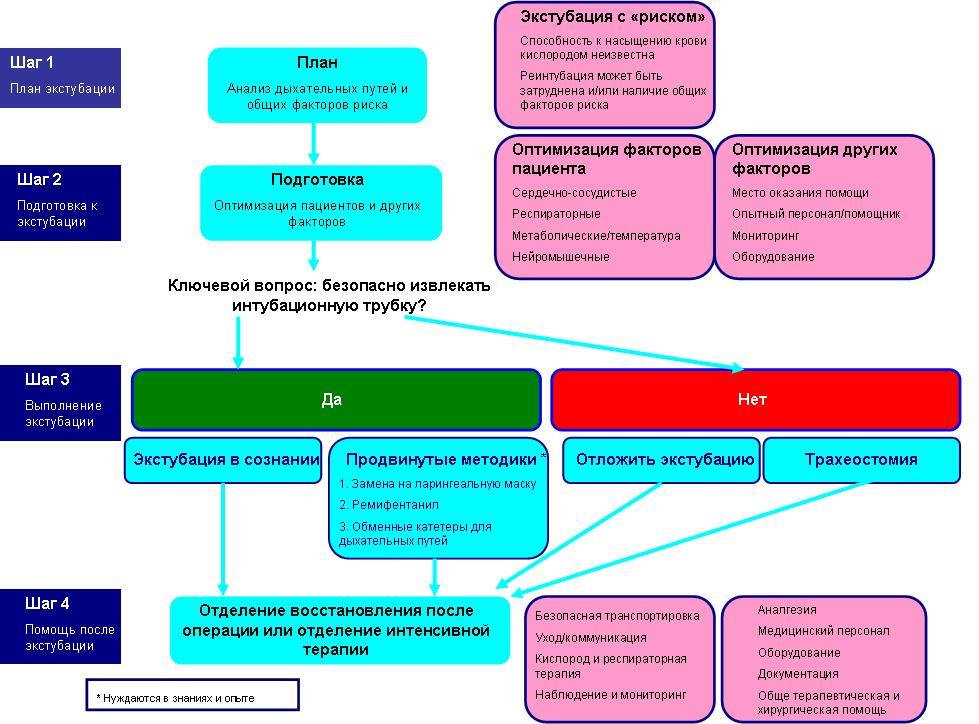
Экстубация «с риском»
При экстубации «с риском» выявляются (шаги 1 и 2 представленные ранее) общие факторы риска и/или фактор риска со стороны дыхательных путей, которые позволяют предполагать, что пациент будет не способен самостоятельно поддерживать проходимость дыхательных путей после извлечения интубационной трубки и может возникнуть потребность в реинтубации.
К примеру, экстубация с «риском» может иметь место при выходе из наркоза у пациента, которому выполнялась ургентная операция по поводу расслаивающейся аневризмы аорты на фоне таких общих факторов, как полный желудок, нестабильность сердечно-сосудистой системы, нарушения кислотно-основного состояния или температуры тела, что делает экстубацию более проблемной.
Примером экстубации с «риском» в связи с факторами со стороны дыхательных путей может быть пациент, которому выполняется операция на голове и шее после интубации трахеи с использованием фибробронхоскопа в силу предшествующей лучевой терапии головы и шеи.
Рис. 3. Экстубация "с риском".
Посмотреть изображение в полный размер
Шаг 1 определит обоих пациентов в группу экстубации с «риском». Шаг 2 даст возможность стабилизировать общие факторы и оптимизировать логистические факторы, например, связь с отделением интенсивной терапии, настройку оборудования, запрос о помощи.
Ключевое решение, которое следует принять, безопаснее ли пациента экстубировать или лучше трахея пусть остается интубированной. Если рассматривается, что безопаснее пациента экстубировать, следует рассмотреть вопрос об экстубации в сознании или с использованием одной из ниже приведенных продвинутых методик. В наличии широкий спектр устройств и продвинутых методик, но ни одна из методик не может использоваться одновременно во всех клинических случаях. Ни одна из данных методик не лишена риска; подготовка и приобретение опыта в их использовании крайне важны перед их применением, поскольку данные методики применяются в ситуациях трудных дыхательных путей. Если рассматривается небезопасность экстубации, возможными вариантами решения являются отстрочка экстубации или выполнение трахеостомии.
Экстубация больного в сознании
Методика экстубации пациента с «риском» после восстановления сознания такова же, как и описанная выше для группы низкого риска. Она приемлема для большинства пациентов группы с «риском» (например, с риком аспирации, ожирением, многие больные с трудными дыхательными путями). Но в некоторых ситуациях помощь могут оказать одна или несколько из нижеприведенных методик.
Замена ЭТТ на ларингеальную маску (прием Бэйли)
Прием включает в себя замену эндотрахеальной трубки на ларингеальную маску для поддержания проходимости дыхательных путей без их раздражения, физиологического контроля, защиты дыхательных путей от нарушения их проходимости кровью и секретом в ротовой полости. Эта методика эффективна для экстубации в состоянии глубокой седации (108–111), она несет пользу в случаях, когда имеет место риск нарушений зоны хирургического вмешательства в связи с активацией сердечно-сосудистой системы вследствие наличия эндотрахеальной трубки. Методика может быть также давать положительный эффект у курильщиков, астматиков и других пациентов с раздраженными дыхательными путями. Она неприемлема для пациентов с ожидаемыми затруднениями при реинтубации или риском регургитации. В исходно описанной методике используется классическая ларингеальная маска (98, 112). Данные по использованию других супраглоточных устройств отсутствуют. Методика нуждается в опыте и внимательном отношении к деталям; для исключения ларингоспазма весьма значима адекватная глубина анестезии (табл. 4).
Табл. 4. Последовательность замены на ларингеальную маску при экстубации с «риском»
|
1. Применить 100% кислород 2. Избегать раздражения дыхательных путей: необходима или глубокая анестезия, или мышечные релаксанты 3. Выполнить ларингоскопию и отсасывание под непосредственным визуальным контролем 4. Ввести ларингеальную маску со спущенной манжетской позади интубационной трубки 5. Обеспечить расположение лангеальной маски с правильным положением ее концевой части 6. Раздуть манжетку ларингеальной маски 7. Спустить манжетку интубационной трубки и извлечь трубку на фоне поддержания положительного давления 8. Продолжить доставку кислорода через ларингеальную маску 9. Ввести блокатор закусывания 10. Усадить пациента в вертикальное положение 11. Допустить самостоятельный выход из наркоза |
Данный метод позволяет правильно расположить ларингеальную маску, поскольку эндотрахеальная трубка после введения фиксирует надгортанник, предотвращая смещение надгортанника книзу. К методикам, аналогичным приему Бэйли, относятся:
1. Извлечение эндотрахеальной трубки до введения ларингеальной маски с последующей ларингоскопией и отсасыванием из глотки.
2. Введение фибробронхоскопа через трубку ларингеальной маски для подтверждения правильности ее расположения и регистрации движения голосовых связок. Такая методика пригодна для пациента с операцией на щитовидной или паращитовидной железе и в других ситуациях нарушения целостности анатомии дыхательных путей.
3. Замена назотрахеальной трубки ларингеальной маской с использованием одного из двух методов: ларингеальная маска может быть введена со стороны назотрахеальной трубки так, чтобы маска прошла позади трубки; или назотрахеальную трубку извлекают до введения ларингеальной маски.
