
- •Глава 16 желчнокаменная болезнь
- •Глава 17. Опухоли панкреатодуоденальной зоны
- •Глава 18 хронический панкреатит и кисты поджелудочной железы
- •Глава 19 механическая желтуха
- •Глава 20. Рак желудка
- •Глава 21 рак толстой кишки
- •Глава 22 хронические воспалительные заболевания кишечника
- •Глава 23 неопухолевые заболевания прямой кишки и перианальной области
Глава 16 желчнокаменная болезнь
В настоящее время желчнокаменной болезнью (ЖКБ), или холе-литиазом, страдают каждая пятая женщина и каждый десятый мужчина. Примерно четверть населения старше 60 лет имеют жёлчные камни. У значительной части пациентов развиваются холедохолитиаз, механическая желтуха, холецистит, холангит, стриктуры большого дуоденального сосочка и другие, порой жизнеугрожающие осложнения (рис. 16-1).
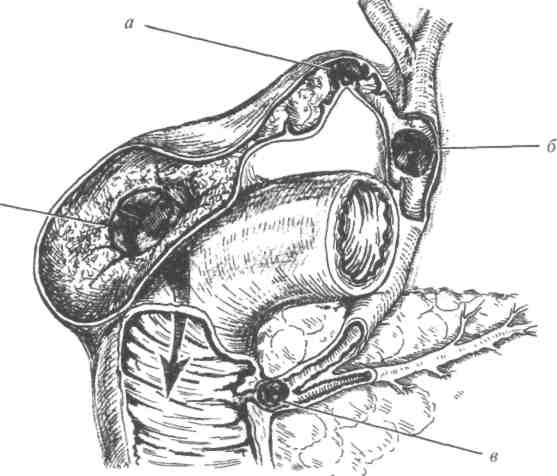
Рис. 16.1. Осложнения желчнокаменной болезни: а — обтурация пузырного протока — причина острого холецистита, эмпиемы и водянки жёлчного пузыря; 6 — холедохолитиаз, приводящий к механической желтухе и гнойному холангиту; в — ущемлённый камень большого дуоденального сосочка, вызывающий механическую желтуху и острый панкреатит; г — пролежень стенки жёлчного пузыря, пузырно-кишечный свищ.
Ежегодно в мире выполняют более одного миллиона оперативных вмешательств по поводу ЖКБ, а холецистэктомия является самой частой абдоминальной операцией в общехирургической практике. Таким образом, врач любой специальности, в особенности терапевт и хирург, в своей практической деятельности весьма часто встречается с этим заболеванием.
Проблема выявления, своевременного распознавания и лечения этого заболевания требует от врача, с одной стороны, глубоких знаний и владения методикой обследования больных, с другой — умения определять тактику лечения больного ЖКБ.
Этиология и патогенез холелитиаза
В патогенезе камнеобразования имеют значение три основных фактора — перенасыщение жёлчи холестерином, усиленная нуклеа-ция и снижение сократительной способности жёлчного пузыря.
Перенасыщение жёлчи холестерином
При ЖКБ наблюдают изменение нормального содержания в жёлчи холестерина, лецитина, солей жёлчных кислот. Холестерин, практически нерастворимый в воде, находится в растворённом состоянии в жёлчи благодаря её мицеллярному строению и наличию жёлчных солей и лецитина. В мицеллярных структурах всегда имеется определённый предел растворимости холестерина. Состав жёлчи характеризуется индексом литогенности, который определяется отношением количества холестерина, находящегося в исследуемой крови, к его количеству, которое может быть растворено при данном соотношении жёлчных кислот, лецитина, холестерина. В норме индекс литогенности равен единице. Если он выше единицы, холестерин выпадает в осадок.
Установлено, что в организме больных со значительной степенью ожирения продуцируется жёлчь, перенасыщенная холестерином. Секреция жёлчных кислот и фосфолипидов у больных с ожирением больше, чем у здоровых лиц с нормальной массой тела, но концентрация их всё же недостаточна для удержания холестерина в растворённом состоянии. Количество секретируемого холестерина прямо пропорционально массе тела и её избытку, количество же жёлчных кислот во многом зависит от состояния энтерогепатической циркуляции и не зависит от массы тела. Следствием этой диспропорции и является перенасыщение жёлчи холестерином у тучных людей.
Гиперхолестеринемию также наблюдают у больных сахарным диабетом, атеросклерозом, ишемической болезнью сердца, гипертонической болезнью, гипотиреозом, подагрой, циррозом печени, перенёсших инфекционно-паразитарные заболевания и др. Повышает вероятность возникновения холелитиаза приём пероральных контрацептивов.
Усиление нуклеации
Первым этапом образования камней в перенасыщенной холестерином жёлчи является нуклеация — конденсационный и агрегаци-онный процесс, при котором в жёлчи образуются всё увеличивающиеся микроскопические кристаллы моногидрата холестерина. Один из наиболее значимых пронуклеарных факторов — муцин-гликопро-теиновый гель, который, плотно прилегая к слизистой оболочке жёлчного пузыря, захватывает микрокристаллы холестерина и слипшиеся везикулы, перенасыщенные холестерином, представляющие собой суспензию жидких кристаллов. Со временем, при снижении сократительной способности жёлчного пузыря, из везикул образуются твёрдые кристаллы. Своеобразную цементирующую роль в этом процессе играют соли кальция. Карбонат кальция, билирубинат кальция и фосфат кальция могут также служить начальными ядрами кристаллизации холестерина.
Снижение сократительной способности жёлчного пузыря
Наличие жёлчного пузыря с нарушенной сократительной способностью («отстойника жёлчи») является предрасполагающим фактором для застоя жёлчи и камнеобразования, поскольку небольшие кристаллы холестерина могут свободно поступать с током жёлчи в кишечник, до того как они трансформируются в конкременты.
Нарушение координированной работы сфинктеров вызывает различные по характеру дискинезии. Выделяют гипертонические и гипотонические (атонические) дискинезии желчевыводящих протоков и жёлчного пузыря. При гипертонических дискинезиях происходит повышение тонуса сфинктеров. Так, спазм общей части сфинктера Одди вызывает гипертензию в протоках и жёлчном пузыре. Повышение давления связано с поступлением в протоки и жёлчный пузырь жёлчи и панкреатического сока, при этом последний может обусловливать картину ферментативного холецистита. Возможен спазм сфинктера пузырного протока, что также вызывает застойные явления в пузыре. При гипотонических (атонических) дискинезиях происходит расслабление сфинктера Одди с последующим рефлюксом содержимого двенадцатиперстной кишки в жёлчные протоки (возникает инфицирование протоков). На фоне атонии и плохого опорожнения жёлчного пузыря в нём развиваются застойные явления и воспалительный процесс. Таким образом, нарушение эвакуации жёлчи из жёлчного пузыря и протоков является необходимым фактором для камнеобразования в концентрированной жёлчи.
Классификация
/. Характер конкрементов:
холестериновые;
пигментные (чёрные, коричневые);
смешанные.
II. Формы клинического течения:
латентная (камненосительство);
диспептическая;
болевая.
77/. Осложнения:
острый холецистит;
холедохолитиаз;
стриктура большого дуоденального сосочка;
механическая желтуха;
гнойный холангит;
жёлчные свищи.
По составу принято различать холестериновые, коричневые и чёрные пигментные камни. Холестериновые камни — наиболее частый тип жёлчных камней, они состоят либо только из холестерина, либо он является основной их составной частью. Камни, состоящие только из холестерина, обычно крупных размеров, белого цвета или с желтоватым оттенком, мягкие, достаточно легко крошатся, чаще имеют слоистую структуру. Смешанные холестериновые камни содержат более 50% холестерина и встречаются несколько чаще чисто холестериновых. Они, как правило, меньших размеров и чаще бывают множественными.
Пигментные камни составляют 10—25% всех жёлчных камней у больных в Европе и США, но среди населения азиатских стран их частота значительно выше. Они обычно малой величины, хрупкие, чёрного или тёмно-коричневого цвета. Их частота увеличивается с возрастом. Чёрные пигментные камни состоят либо из полимера чёрного цвета — билирубината кальция, либо из полимероподобных соединений кальция, меди и большого количества муцин-гликопро-теинов, не содержат холестерина. Такие камни чаще выявляют у больных циррозом печени, при хронических гемолитических состояниях (наследственная сфероцитарная или серповидноклеточная анемия, сосудистые протезы, искусственные клапаны сердца и др.). Они составляют примерно 20—25% камней жёлчного пузыря, могут мигрировать в жёлчные протоки.
Коричневые пигментные камни состоят преимущественно из кальциевых солей неконъюгированного билирубина с включением различного количества холестерина и протеина. Образование коричневых пигментных камней связывают с наличием инфекции, и при микроскопическом исследовании в них выявляют цитоскелетоны бактерий. Камни могут образовываться как в жёлчном пузыре, так и в протоках, причём в последних они образуются гораздо реже.
Клинические формы желчнокаменной болезни Латентная форма (камненосительство)
Значительное число носителей жёлчных камней могут не предъявлять никаких жалоб. До 60-80% людей с камнями в жёлчном пузыре и 10—20% в общем жёлчном протоке не имеют никаких связанных с этим расстройств. При этом камненосительство следует рассматривать скорее как период течения ЖКБ, поскольку в срок от 10 до 15 лет после первичного обнаружения жёлчных «немых» камней у 30—50% больных развиваются другие клинические формы ЖКБ и её осложнения.
Диспептическая форма ЖКБ
Жалобы больных связаны с функциональными расстройствами деятельности ЖКТ. Больные отмечают чувство тяжести в надчревье, метеоризм, неустойчивый стул, изжогу, горечь во рту. Обычно эти ощущения возникают периодически, но могут иметь и постоянный характер. Чаще они возникают после еды, особенно если она включала в себя жирные, жаренные, острые блюда, алкоголь или была обильной. В чистом виде диспептическая форма встречается редко.
Волевая форма ЖКБ
Это наиболее частая клиническая форма симптомного холелити-аза (75% больных). Она проявляется внезапно возникающими и обычно периодически повторяющимися болевыми приступами печёночной (желчной) колики. Механизм печёночной колики сложен и до конца не изучен. Чаще всего приступ обусловлен нарушением оттока жёлчи из жёлчного пузыря (спазм пузырного протока, обструкция его камнем, комочком слизи) или нарушением отхождения жёлчи по общему жёлчному протоку (спазм сфинктера Одди, обструкция его камнем, комочком слизи, прохождением камня по общему жёлчному протоку).
Клиническая симптоматика печёночной колики
Приступ болей в правом подреберье может провоцировать погрешность в диете или физическая нагрузка, однако у многих больных он возникает спонтанно, даже во время сна.
Боль возникает внезапно, может длиться часами, редко более суток. Боли носят острый, приступообразный характер, нечётко локализованы в правом подреберье и надчревье (висцеральная боль). Иррадиация болей в спину или лопатку обусловлена раздражением окончаний ветвей спинномозговых нервов, принимающих участие в иннервации печёночно-двенадцатиперстной связки по ходу жёлчных протоков. Отмеченные симптомы могут быть связаны с наличием холедохолитиаза, холангита, протоковой гипертензии.
Довольно часто возникают тошнота и рвота с примесью жёлчи, приносящая временное облегчение.
В 1875 г. СП. Боткиным описан холецисто-кардиальный синдром, при котором боли, возникающие при печёночной колике, распространяются на область сердца, провоцируя приступ стенокардии. Обычно после проведения холецистэктомии жалобы исчезают. В противном случае пациенты долгое время находятся на лечении у кардиолога или терапевта без желаемого результата.
Пульс может быть учащён, АД существенно не меняется. Повышения температуры тела, озноба, лейкоцитоза не отмечают, так как нет Воспалительного процесса (в отличие от приступа острого холецистита). Боль обычно нарастает в течение 15—60 мин, а затем остаётся почти постоянной в течение от 1 до 6 ч. В дальнейшем происходит постепенное стихание болей, однако возможно и внезапное их прекращение, "риступ болей, продолжающийся более 6 ч, может свидетельствовать о возможном развитии острого холецистита. Между приступами колики больной чувствует себя вполне удовлетворительно. У 30% больных повторных приступов не бывает в течение длительного времени.
При периодическом повторении приступов острых болей в правом подреберье и надчревье (болевая торпидная форма ЖКБ) каждый приступ следует рассматривать как острое состояние, требующее активного лечения в условиях хирургического стационара.
Симптомы, выявляемые при печёночной (жёлчной) колике и холецистите перечислены ниже.
Симптом Ортнера-Грекова — появление или усиление болей справа при сравнительном поколачивание краем ладони по правой и левой рёберным дугам. В основе симптома лежит усиление болей вследствие сотрясения воспалённой стенки или напряжённого жёлчного пузыря.
Симптом Мерфи — при надавливании на точку проекции жёлчного пузыря больного просят резко сделать глубокий вдох. При движении диафрагмы вниз дно жёлчного пузыря наталкивается на пальцы обследующего — увеличивается гипертензия в жёлчном пузыре (при условии нарушения оттока жёлчи, наличии воспаления), происходит рефлекторный обрыв вдоха на его высоте из-за сильной боли.
Симптом Мюсси—Георгиевского — сравнительное надавливание между ножками грудино-ключично-сосцевидной мышцы справа и слева. Иррадиация болей по правому диафрагмальному нерву приводит к большей болезненности справа.
Инструментальная диагностика
Визуализирующие методы исследования в диагностике ЖКБ представлены достаточно широко. Каждый из них имеет свои преимущества и слабые стороны, они существенно различаются по стоимости, доступности и риску для пациента. За исключением УЗИ, ни один из инструментальных методов диагностики не должен быть использован рутинно (без специальных показаний).
Ультразвуковое исследование
УЗИ с использованием современных ультразвуковых аппаратов с цветным картированием и возможностью получения трёхмерного изображения занимает лидирующее положение в диагностике ЖКБ-Чувствительность и специфичность метода при данной патологии достигает 95% (рис. 16-2). Помимо отсутствия лучевой нагрузки на больного и персонал и финансовой доступности, метод позволяет за относительно короткий срок обследовать значительное количество пациентов. При УЗИ можно определить наличие и локализацию конкрементов в жёлчном пузыре, признаки воспаления (или деструкции) стенки жёлчного пузыря, расширение внутри- и внепечёночных жёлчных протоков, оценить состояние поджелудочной железы. Информативность УЗИ значительно снижается при наличии большого количества газа в кишечнике, выраженном ожирении.
Эндоскопическое УЗИ — более инвазивный и дорогостоящий метод. Частными примерами эндо-УЗИ являются внутрипротоковое и лапароскопическое интраоперационное УЗИ. Чувствительность и специфичность приближается к 100%. Исследование выполняют при эзофагогастродуоденоскопии и лапароскопических операциях специальным датчиком.
Непрямая холецистохолангиография
Суть метода заключается в пероральном, внутривенном или ин-фузионном введении йодсодержащих рентгенконтрастных веществ. Эти методы диагностики называют непрямыми, так как они основаны на способности клеток печени выделять с жёлчью контрастное вещество, которое, попадая в жёлчные пути, позволяет получить их изображение на рентгенограммах. По выявляемым дефектам наполнения можно судить о наличии конкрементов в жёлчном пузыре или желчевыводящих протоках, а также получить представление о наличии стриктур общего жёлчного протока и большого дуоденального сосочка. Отрицательные стороны этого метода исследования — лучевая нагрузка на больного и персонал и относительная дороговизна метода. Информативность метода 50—60%.
Прямая холангиография
Прямая холангиография основана на введении контрастного вещества непосредственно в жёлчный пузырь или жёлчные протоки во время операции либо после неё через дренажи, установленные там. Метод применяют чаще при подозрении на механическую желтуху (рис. 16-3).
Эндоскопическая ретроградная холангиопанкреатикография
ЭРХПГ служит своего рода «золотым стандартом» в диагностике холангиолитиаза. Суть метода состоит в эндоскопической канюляции большого дуоденального сосочка с последующим введением во вне-печёночные жёлчные протоки рентгеноконтрастного вещества. Камни в просвете общего печёночного и общего жёлчного протоков определяются как дефекты наполнения различного размера (рис. 16-4).

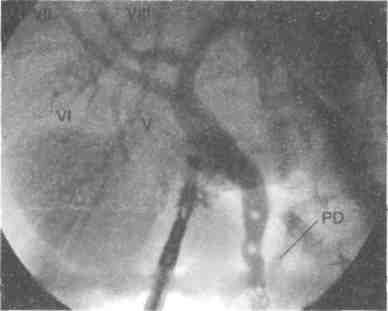
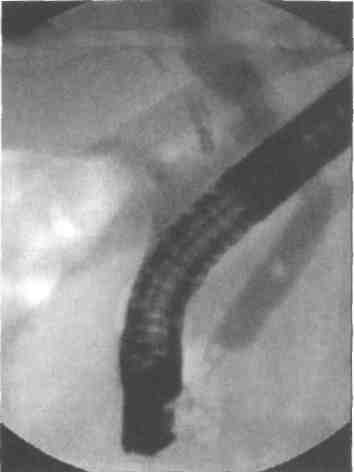
Рис. 16-4. Эндоскопическая ретроградная холангиопанкреати-кография (видны конкременты в общем жёлчном протоке).
Несмотря на лучевую нагрузку, метод, помимо диагностики, позволяет выполнить и целый ряд лечебных мероприятий, таких как эндоскопическая папиллосфинктеротомия, экстракция конкремента из общего жёлчного протока, механическая литотрипсия. Эти особенности метода в ряде ситуаций (холедохолитиаз, стриктура большого дуоденального сосочка) позволяют избежать длительной и травматичной операции на жёлчных протоках.
Билиосцинтиграфия
Метод контроля движения меченного Тс радиофармпрепарата через клетки печени и желчевыводящие протоки с помощью гамма-камеры. Дорогостоящий метод, требующий наличия специальной аппаратуры. Информативность при ЖКБ ниже, чем у других методов исследования, которые являются ещё и более доступными.
Компьютерная и магнитнорезонансная томографии
КТ и МРТ представляются высокоинформативными, но дорогостоящими и доступными далеко не всем стационарам методами.
Дифференциальная диагностика
Основная задача дифференциальной диагностики при ЖКБ — определение того факта, что жалобы пациента обусловлены ЖКБ, а не каким-либо другим заболеванием, имеющим похожие клинические проявления. В противном случае лечение окажется неэффективным и пациент будет предъявлять прежние жалобы. Далеко не полный перечень сходных по симптоматике болезней приведён ниже.
1. Заболевания жёлчного пузыря:
бескаменный холецистит;
лямблиоз, описторхоз, актиномиоз;
холестероз;
аденомы и аденомиоз;
злокачественное новообразование.
2. Заболевания других органов:
хронический гепатит;
хронический панкреатит;
хронический гастрит, дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки;
рефлюкс-эзофагит;
грыжа пищеводного отверстия диафрагмы;
мочекаменная болезнь с правосторонней почечной коликой;
• опухоль правой половины толстой кишки.
Дифференциальная диагностика должна базироваться как на анализе клинической симптоматики, так и на результатах инструментальных методов.
В связи с этим, помимо УЗ И брюшной полости, пациенту необходимо выполнять целый ряд дополнительных исследований, таких как эзофагогастродуоденоскопия, колоноскопия, ЭКГ, рентгеноскопия грудной и брюшной полостей и т.д.
Лечение
Лечение ЖКБ можно разделить на хирургическое и нехирургическое.
Нехирургическое лечение
Нехирургическое лечение заключается в лекарственном растворении жёлчных камней и экстракорпоральной ударно-волновой ли-тотрипсии.
Лекарственное растворение камней (холестериновых)
С этой целью применяют препараты хенодезоксихолевой и урсо-дезоксихолевой кислот, чаще используемые в режиме монотерапии. Предпочтение отдают урсодезоксихолевой кислоте (выше эффективность, меньше побочных эффектов). Основным механизмом действия препаратов хенодезоксихолевой кислоты служит мицеллярное растворение, тогда как формирование жидкой кристаллической фазы играет важную роль при использовании препаратов урсодезоксихолевой кислоты.
Скорость растворения камней во многом зависит от содержания жирных кислот, отношения поверхности к объёму конкрементов (поэтому мелкие камни растворяются быстрее) и скорости опорожнения жёлчного пузыря. Эффективной литолитическую терапию считают при полном растворении камней, что должно быть подтверждено двумя последовательными УЗИ, проведёнными с интервалом в 1 мес.
При проведении данного вида лечения успех отмечают в 40-70% в сроки от 3 до 24 мес (в среднем 12 мес). Вместе с тем, рецидивы возникают у 50% больных в течение 5—7 лет после растворения, у большинства — в первые 2 года. Необходимо отметить длительность проводимого лечения и его высокую стоимость. Многие больные самостоятельно прекращают приём препаратов по разным причинам.
Экстракорпоральная ударно-волновая литотрипсия
Метод используют по строгим показаниям в виде самостоятельного способа лечения холецистолитиаза либо в сочетании с литоли-тической терапией с целью повышения эффективности последней.
Образование ударной волны производят различными физическими методами: с помощью электрогидравлического, пьезоэлектрического или магнитнорестриктивного литотрипторов. При использовании разных типов литотрипторов ударная волна генерируется под водой и передаётся на тело больного посредством наполненного водой мешка, плотно соприкасающегося с кожей, обработанной специальным гелем. С целью повышения эффективности воздействия на конкременты и снижения повреждающего действия на органы и ткани пациента ударную волну фокусируют. Наибольшая эффективность литотрипсии отмечена при одиночных холестериновых камнях До 2 см в диаметре.
Как любые другие методы, литотрипсия и лекарственное растворение камней имеют свои противопоказания (беременность во II III триместрах, различные коагулопатии и др.) и осложнения (ост. рый холецистит, панкреатит и др.).
Достаточно узкие показания, наличие определённого числа осло%. нений и противопоказаний делают применение экстракорпоральной волновой ударной литотрипсии весьма ограниченным. Нелишним будет подчеркнуть, что при нехирургическом лечении ЖКБ усилия специалистов оказываются направленными на устранение следствия заболевания, а не на его причину, к тому же успешное дробление не исключает повторного камнеобразования.
Хирургическое лечение
Хирургическое лечение заключается в удалении жёлчного пузыря — холецистэктомии, которая является патогенетически обоснованным методом лечения.
Показаниями к хирургическому лечению калькулёзного холецистита считают безуспешность и бесперспективность консервативной терапии, реальную вероятность развития осложнений, снижение трудоспособности и качества жизни пациентов.
В арсенале хирургов на сегодняшний день имеются три основные технологии:
традиционная холецистэкгомия из срединного или косого ла-паротомного доступа;
видеолапароскопическая холецистэктомия;
«открытая» лапароскопическая холецистэктомия из мини-доступа с использованием комплекта инструментов «Мини-ассистент».
Два последних метода принято объединять под названием «операции малых доступов», или «малоинвазивные операции».
Традиционная холецистэктомия
Традиционная холецистэктомия может выполняться из верхнесрединного, косо-поперечного и косых подрёберных разрезов Кохера или Фёдорова при любых формах ЖКБ, требующих хирургического лечения. Этим обеспечивается широкий доступ к жёлчному пузырю, внепечёночным жёлчным путям, печени, поджелудочной железе, двенадцатиперстной кишке. Возможны осмотр и пальпация практически всех органов брюшной полости и забрюшинного пространства-Выполнима вся программа ревизии и вмешательств на внепечёноч-ных жёлчных путях.
Видеолапароскопическая холецистэктомия
Видеолапароскопическая холецистэктомия чаще выполняется при ^осложнённых формах ЖКБ. Более дорогостоящая и технически зависимая операция, выполняемая в условиях пневмоперитонеума (карбоксиперитонеума). При операции возможен осмотр всех органов брюшной полости.
Наряду с очевидными преимуществами (минимальная травмати-запия передней брюшной стенки, хороший обзор брюшной полости) подобное вмешательство имеет негативные моменты, связанные с реакцией организма на пневмоперитониум:
ограничение экскурсии лёгких;
рефлекторное угнетение двигательной активности диафрагмы в послеоперационном периоде за счёт её перерастяжения;
нарушение портального кровотока;
тромботические осложнения — флеботромбозы нижних конечностей с риском развития ТЭЛА как следствие повышенного внут-рибрюшного давления, положения больного с поднятым головным концом.
«Открытая» лапароскопическая холецистэктомия из мини-доступа
«Открытую» лапароскопическую холецистэктомию из мини-доступа выполняют с помощью комплекта инструментов «Мини-ассистент», включающего в себя кольцевидный ранорасширитель, комплекс крючков-зеркал и специальные хирургические инструменты. Один из крючков снабжён источником света. Изменением угла наклона зеркала, зафиксированного при помощи специального механизма, можно при длине разреза брюшной стенки 3—5 см получить в подпечёночном пространстве зону адекватного осмотра и манипулирования, достаточную для выполнения холецистэктомии и вмешательств на протоках.
Разрез передней брюшной стенки выполняют трансректально вертикально в правом подреберье, отступя на 2-3 см от срединной линии. При этом рассекают кожу, подкожную клетчатку, переднюю и заднюю стенки влагалища прямой мышцы вместе с брюшиной, волокна прямой мышцы расслаивают.
Основным этапом операции является установка системы крючков-зеркал и системы освещения — «открытая» лапароскопия (рис. 16-5). При правильной их установке операция технически не отличаетсяот традиционной, сохраняя при этом все достоинства малоинва-зивных операций, и выполняется при любых формах ЖКБ и её осложнений.
Прогноз
При выполнении своевременной операции до развития возможных осложнений прогноз благоприятный

.
Осложнения ЖКБ Холедохолитиаз
Частота холедохолитиаза при ЖКБ достигает 30—35% общего числа больных, при этом около 20% из них имеют «немые» камни общего печёночного или общего жёлчного протока, что обусловлено неполной обструкцией их просвета.
Холедохолитиаз возникает путём проникновения камней из жёлчного пузыря через пузырный проток (чаще) либо при первичном образовании их в общем жёлчном протоке (реже). После холецистэкто-мии или оперативных вмешательств на жёлчных протоках частота резидуального (забытого) холедохолитиаза может достигать 25%, рецидивного — 3—6%. Обструкция конкрементом общего жёлчного протока может привести к механической желтухе, холангиту или острому панкреатиту.
Клиническая картина
Клинические проявления холедохолитиаза включают боль в верхних отделах живота, больше справа, с иррадиацией в спину, тошноту, рвоту, симптомы механической желтухи.
Лабораторные исследования
Обычно лабораторных исследований бывает недостаточно для постановки диагноза. В период желтухи наблюдают повышение концентрации билирубина (за счёт прямой фракции), активности транс-аминаз и щелочной фосфатазы в биохимическом анализе крови, увеличивается содержание жёлчных пигментов в моче. Может отсутствовать стеркобилин в кале.
Инструментальная диагностика
Инструментальную диагностику можно подразделить на доопера-Ционную, интраоперационную и послеоперационную.
кооперационная диагностика
УЗИ — скриннинг-метод, чувствительность его на предмет выявления расширения общего жёлчного протока составляет до 90%.
Эндоскопическое УЗИ через двенадцатиперстную кишку — эффективность 85-100%.
МРТ — точность до 91%.
ЭРХПГ — стандартный способ диагностики холедохолитиаза, в руках опытного эндоскописта эффективен в 90—95% случаев. Этод метод сопряжён с возможным развитием гиперамилаземии, холан-гита, панкреатита, забрюшинной перфорации двенадцатиперстной кишки, кровотечения. Поэтому профилактически перед исследованием вводят антибиотики широкого спектра действия, препараты соматостатина.
Интраоперационная диагностика
Холангиография.
Холедохоскопия через пузырный проток или холедохотомное отверстие.
Послеоперационная диагностика
Фистулохолангиография (в том числе через Т-образный дренаж общего жёлчного протока).
Холедохоскопия через дренаж.
ЭРХПГ.
Как только при ЭРХПГ выявлен холедохолитиаз, исследование перестаёт быть диагностическим и становится лечебным за счёт выполнения эндоскопической папиллосфинктеротомии, литотрипсии, литоэк-стракции. Мелкие камни могут быть удалены без повреждения большого дуоденального сосочка, но в большинстве случаев необходима эндоскопическая папиллосфинктеротомия перед тем как камни удалят или они спонтанно отойдут. Камни диаметром менее 1 см, как правило, отходят спонтанно в течение 48 ч. Если их размеры превышают 2 см, обычно требуется выполнение литотрипсии. При невозможности эндоскопической коррекции показано оперативное вмешательство.
Хирургическое лечение холедохолитиаза
Оптимальное решение проблемы холедохолитиаза у больных ЖКБ — его ликвидация путём эндоскопического пособия с последующим выполнением холецистэктомии. Между тем, не всегда холедохолитиаз поддаётся эндоскопической коррекции, тогда прибегают к прямому оперативному вмешательству на внепечёночных жёлчных протоках. Операция заключается в холедохотомии, извлечении камней из просвета протока и завершается наружным (Т-образное дренирование общего жёлчного протока) или внутренним (холедоходуоденостомия, холедохоеюностомия) дренированием. В определённых ситуациях операцию можно завершить первичным швом общего жёлчного протока. Альтернативой являются «открытые» лапароскопические операции из мини-доступа с использованием комплекта инструментов «Мини-Ассистент», которые позволяют выполнить весь объём диагностических и оперативных вмешательств при холедохолитиазе. Вместе с тем основным методом при холедохолитиазе всё же остаётся традиционное вмешательство.
Холангит
Холангит — острое воспаление жёлчного дерева, как правило, на фоне холедохолитиаза. Вследствие холестаза создаются все условия для присоединения инфекции, которая по мере развития носит восходящий характер и приводит к бактериемии в 25-40% случаев. Наиболее часто встречающиеся при этом микроорганизмы — Е. coli, Klebsiella, Enterobacter, Streptococcus. Инфицирование происходит гематогенным, лимфогенным путями и через кишечник.
Лечение
Инфузионная терапия. Антибиотикотерапия.
ЭРХПГ, возможно, с устранением причины нарушения желчеоттока.
Декомпрессия жёлчных путей.
По данным литературы 70-85% больных с лёгким и среднетяжё-лым холангитом излечиваются консервативными методами. Около 15% требуют прямой операции или экстренного эндоскопического пособия.
Эндоскопическое дренирование снижает летальность с 30% до 10%.
Консервативная терапия должна дополнять хирургическое или эндоскопическое пособие.
Летальность
Летальность при холангите колеблется от 7 до 40%.
Рубцовые стриктуры
Рубцовые стриктуры большого дуоденального сосочка и желче-вЬ1водящих путей возникают при повреждении слизистой оболочки сосочка конкрементами, мигрирующими в просвет кишки, либо воспалительным процессом. Стриктуры могут быть ограниченными по протяжённости от нескольких миллиметров до 1,0—1,5 см и тубу. лярными, при которых концентрическое сужение терминального отдела общего жёлчного протока возникает на протяжении 2,0—2,5 см и более. Рубцовые стриктуры, как правило, не имеют патогномонич-ных симптомов. Выраженный стеноз терминального отдела общего жёлчного протока с нарушением пассажа жёлчи проявляется симптомами механической желтухи или холангита.
По уровню поражения стриктуры делят на высокие и низкие. Высокими называют стриктуры в области бифуркации общего печёночного протока. Низкие стриктуры локализуются в терминальной части общего жёлчного протока. По степени сужения протока выделяют полные и неполные стриктуры.
Высокие стриктуры желчевыводящих путей чаще всего возникают при случайных повреждениях протока во время холецистэктомии. При высоких стриктурах общего печёночного протока (возможно правого или левого печёночного протоков) выполняют такие операции, как гепатикодуоденостомия, гепатикоеюностомия или бигепа-токоеюностомия.
Низкие стриктуры возникают после операций на терминальном участке общего жёлчного протока, после папиллосфинктеротомии и других операций на большом дуоденальном сосочке. Наиболее частыми вмешательствами при таких стриктурах являются холедоходуо-деностомия и холедохоеюностомия.
Внутренние жёлчные свищи
При длительном нахождении камня в желчевыводящих путях или жёлчном пузыре образуются воспалительные инфильтраты. Впоследствии между прилегающими органами при стихании воспаления происходит образование соединительнотканных спаек. В дальнейшем в результате некротических изменений в стенке жёлчного пузыря, которые возникают под давлением камня, а также воспалительного процесса может произойти перфорация стенки с образованием свища между полыми органами.
Свищи желчнокаменного происхождения разделяют на билиоди-гестивные (холецистогастральный, холецистодуоденальный и т.д.) и билиобилиарные (холецистохоледохеальный, или синдром Миризи).
Клиническая картина внутренних жёлчных свищей часто маскируется признаками основного заболевания, и патология может быть случайной находкой при холангиографии или во время операции. Одним из осложнений билиодигестивных свищей при ЖКБ бывает кишечная непроходимость, обусловленная крупным жёлчным камнем.
При УЗИ отмечают признаки аэрохолии (наличие газа в жёлчных протоках). Важную роль в диагностике билиодигестивных свищей играют прямая холангиография и эндоскопические методы исследования, в частности ретроградная холангиопанкреатикография.
ЖКБ, осложнённая формированием любого из внутренних жёлчных свищей, с одной стороны, требует планового оперативного лечения, с другой — значительно осложняет оперативное вмешательство, особенно при синдроме Миризи.
Задача оперативного лечения — разобщение свища и создание условий для адекватного оттока жёлчи. Следует подчеркнуть, что не диагностированный до операции синдром Миризи является одной из основных причин развития интраоперационных осложнений и переходов от малоинвазивных операций к стандартной лапаротомии.
Наружные жёлчные свищи
Наружные жёлчные свищи по механизму своего развития подразделяют на первичные и вторичные. К первичным относят свищи, образовавшиеся в результате непосредственного, прямого повреждения желчевыводящих путей; к вторичным — свищи, возникшие в результате расплавления стенки жёлчного протока гнойно-некротическим процессом.
Весьма важно подразделение наружных жёлчных свищей на полные и неполные. При полных свищах вся жёлчь выделяется наружу, не попадая в кишечник; при неполных свищах часть жёлчи выделяется наружу, а остальная часть поступает в кишечник.
