
- •Глава 16 желчнокаменная болезнь
- •Глава 17. Опухоли панкреатодуоденальной зоны
- •Глава 18 хронический панкреатит и кисты поджелудочной железы
- •Глава 19 механическая желтуха
- •Глава 20. Рак желудка
- •Глава 21 рак толстой кишки
- •Глава 22 хронические воспалительные заболевания кишечника
- •Глава 23 неопухолевые заболевания прямой кишки и перианальной области
Глава 23 неопухолевые заболевания прямой кишки и перианальной области
Геморрой
Геморрой — патологическое увеличение геморроидальных узлов, расположенных в подслизистом слое дистальной части прямой кишки. Геморроем страдают более 10% взрослого населения, а его удельный вес среди болезней прямой кишки составляет около 40%.
Этиология
Геморроидальные узлы в норме представляют собой кавернозные сосудистые образования, располагающиеся в подслизистом слое прямой кишки над анальным каналом (внутренние геморроидальные узлы). Наружные геморроидальные узлы, значительно меньшие по размерам, располагаются в анальном канале над кожей промежности.
Причиной увеличения и последующего выпадения геморроидальных узлов являются застой крови в геморроидальных кавернозных сплетениях и ослабление связочного аппарата узлов, удерживающего их в нормальной позиции (над аноректальной линией). Нарушение кровообращения в геморроидальных узлах может быть следствием ряда неблагоприятных факторов, таких как пожилой возраст, малоподвижный образ жизни, длительные запоры, беременность, злоупотребление алкоголем и др. Замедление кровообращения, в свою очередь, может быть причиной дистрофических изменений связочного аппарата узлов с нарастанием его слабости и потерей удерживающей функции. Последнее обстоятельство и приводит к необратимому выпадению геморроидальных узлов.
Клиническая симптоматика
Основным клиническим проявлением геморроя является кровотечение из прямой кишки во время дефекации, отсюда и само название заболевания. Второй важный симптом — выпадение геморроидальных узлов, которое происходит сначала только при натуживании, а в поздних стадиях заболевания — постоянно. Наряду с этим больные
нередко испытывают боли в заднем проходе, иногда внезапно принимающие острый характер.
Начавшись с малозначительных (по мнению заболевших) предвестников — лёгкого зуда в заднем проходе, некоторого затруднения при дефекации — заболевание постепенно принимает хронический характер. Больные замечают, что в кале, особенно плотном, всё чаще появляются прожилки алой крови, в некоторых случаях примесь алой крови бывает довольно значительной. Выраженность и периодичность кровотечений очень индивидуальна и зависит от многих обстоятельств (особенностей питания, характера стула, степени увеличения геморроидальных узлов и застоя в них крови и т.п.). В то же время нередко приходится наблюдать больных геморроем с выраженной хронической анемией. Боли при геморрое носят скорее характер неприятных ощущений в заднем проходе, именно усиление их во время дефекации нередко заставляет больных обращаться к врачам.
Хроническое течение заболевания, медленно, но неуклонно прогрессируя, приводит ко всё более выраженной симптоматике. Всё больше и чаще выпадают узлы, всё реже удаётся вправить их после дефекации. Постепенно выпадение узлов происходит уже и без дефекации. Наконец они перестают вправляться и мешают не только во время дефекации, но и при ходьбе. Присоединяются постоянное мокнутие и зуд в анальном канале. Могут учащаться кровотечения и воспаление.
В клиническом течении хронического геморроя принято различать четыре стадии (рис. 23-1).
I — периодическое выделение алой крови при дефекации без выпадения геморроидальных узлов.
II — наряду с кровотечениями при дефекации выпадают геморроидальные узлы, самостоятельно вправляющиеся за анальный канал.
III — узлы выпадают всё чаще, самостоятельно не вправляются, для их вправления требуется ручное пособие.
IV — узлы не только не вправляются самостоятельно, но уже и ручное пособие не помогает. Наряду с этим продолжаются периодические кровотечения и обострения воспалительного процесса.
Лечение
Лечение геморроя определяется стадией заболевания. В начальный период показано консервативное лечение, направленное на нормализацию функций пищеварительного тракта, прежде всего, устранение запоров. С этой целью рекомендуют диету с повышенным содержанием клетчатки, регулярные физические упражнения, различные слабительные препараты.
При повторяющихся кровотечениях необходимо, невзирая на возраст больных, исключить какую-либо иную причину, прежде всего опухоль. Лишь после этого следует назначать свечи с эпинефрином, менадиона натрия бисульфит и другие гемостатические средства либо использовать хирургические методы лечения.
При хроническом течении заболевания применяют так называемые малоинвазивные хирургические методы лечения. К ним относятся склеротерапия, инфракрасное облучение, электрокоагуляция и др. Эффективный способ лечения геморроя — лигирование геморроидальных узлов латексными кольцами. Этот вид лечения используют при поздних стадиях заболевания. Методика данного вмешательства заключается в том, что через аноскоп при помощи вакуумного или механического лигатора набрасывают латексное кольцо на внутренний геморроидальный узел, который затем отторгается вместе с лигатурой на 10-12-й день. Все процедуры проводятся ам-булаторно. В 90% случаев происходит полное купирование всех симптомов заболевания.
Наиболее эффективным способом лечения геморроя остаётся хирургическая операция — геморроидэктомия. Наибольшее распространение получил метод Миллигана и Моргана (или его различные модификации), заключающийся в полном иссечении геморроидальных узлов. Несмотря на кажущуюся простоту, эти операции могут приводить к серьёзным осложнениям (кровотечение, парапроктит, стеноз, недостаточность анального жома и др.), поэтому они должны выполняться специалистами.
В последние годы в нашей стране и за рубежом применяют в основном три типа геморроидэктомии.
• Первый — закрытая геморроидэктомия с восстановлением слизистой оболочки анального канала узловыми или непрерывными кет-гутовыми швами (рис. 23-2). Этот вид оперативного вмешательства применяют при геморрое 3-4-й стадии при отсутствии чётких границ между наружными и внутренними геморроидальными узлами.

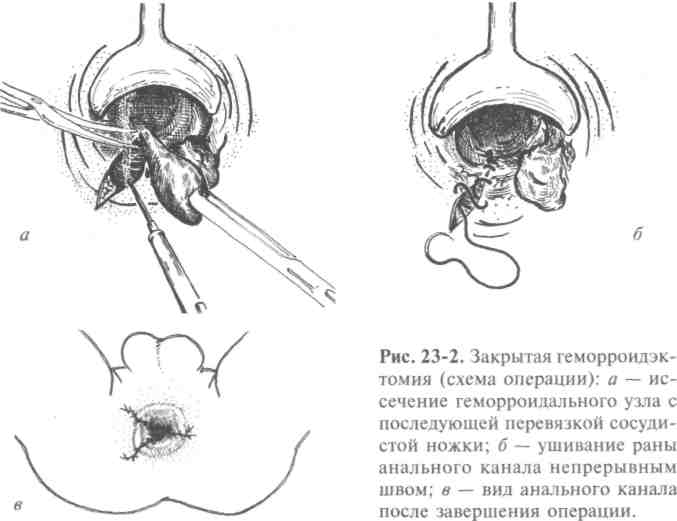
Второй тип — открытая геморроидэктомия, при которой наружные и внутренние геморроидальные узлы удаляют единым блоком с перевязкой ножки узла кетгутовой нитью и оставлением открытой раны анального канала. Эту операцию выполняют у пациентов с теми же стадиями заболевания, но осложнённых анальной трещиной или парапроктитом.
Третьей методикой является подслизистая геморроидэктомия. Суть этой операции заключается в том, что слизистую оболочку анального канала не иссекают вместе с геморроидальным узлом, а рассекают дугообразными разрезами, после чего из под слизистого слоя острым путём при помощи коагулятора выделяют геморроидальный узел, перевязывают его ножку, узел отсекают, оставляя культю удалённого узла в подслизистом слое.
Наиболее частое осложнение геморроидэктомии — рефлекторная задержка мочи. После закрытой геморроидэктомии это осложнение возникает в 18% случаев, а после открытой подслизистой операции — у 6% пациентов. Кровотечение из ран анального канала случается у 1,5% пациентов.
Осложнения
Основное осложнение обычного течения заболевания — острый геморрой, который чаще возникает в качестве обострения хронического течения либо появляется сразу, внезапно, на фоне казалось бы полного благополучия. В клинической картине острого геморроя выделяются два основных компонента — тромбоз геморроидальных узлов и их воспаление. В зависимости от выраженности того или иного компонента различают три степени острого геморроя.
I — тромбоз геморроидального узла с незначительными явлениями воспаления. Узлы небольшой величины, тугоэластической консистенции.
II — к тромбозу присоединяется воспаление геморроидальных узлов. Они становятся хорошо видны, багрово-синюшного цвета и резко болезненны при пальпации.
III — воспалительный процесс переходит на клетчатку и кожу пе-рианальной области.
Для этого состояния характерно резкое усиление болей, которые принимают постоянный характер, при этом становится затруднительной не только дефекация, но и ходьба. Геморроидальные узлы значительно увеличиваются, пальпация их вызывает резкую болезненность. В последующем присоединяются явления системной воспалительной реакции.
При остром геморрое I—II степени следует применять консервативное лечение (местное применение обезболивающих и противовоспалительных средств). Обычно назначают препараты, содержащие гепарин (гепариновая мазь, гепарин натрий + декспантенол + аллантоин и др.), в сочетании с противовоспалительными средствами (мази хлорамфени-кол + метилурацил + сульфадиметоксин + тримекаин, хлорамфеникол + метилурацил и др.). Показано применение флеботонических препаратов (рутозид, трибенозид, диосмин + гесперидин). Эти препараты повышают резистентность капилляров, улучшают микроциркуляцию в геморроидальных узлах, улучшают реологические свойства крови.
II и III степени острого геморроя являются показанием к госпитализации. В некоторых случаях рекомендуется хирургическое лечение, которое целесообразно применять до развития обширного воспаления.
Применение современных методик лечения геморроя, выполняемых в колопроктологических отделениях, позволяет уменьшать число пациентов с послеоперационным болевым синдромом и осложнениями, сократить длительность их пребывания в стационаре до 6-7 ' дней. Дифференцированный подход к выбору способа лечения геморроя в зависимости от его стадии и индивидуальных особенностей течения заболевания позволяет достичь хороших результатов лечения у 98-100% пациентов.
Анальная трещина
Анальная трещина — спонтанно образующаяся язва слизистой оболочки анального канала. Заболевание встречается довольно часто, по обращаемости на проктологическом приёме занимает третье место и составляет 20—25 случаев на 1000 взрослого населения. Анальная трещина может возникнуть в любом возрасте, но чаще наблюдается у молодых, практически одинаково часто у мужчин и женщин.
Этиология
Причины возникновения анальной трещины до сих пор дискутируются. Среди них как наиболее вероятные рассматривают сосудистые нарушения, расстройства иннервации и длительный спазм
анального жома. Некоторые колопроктологи склонны связывать возникновение трещин с патологией анальных крипт, другие — с упорными запорами, рассматривая микротравмы слизистой оболочки анального канала как возможную причину образования хронической язвы.
Основные черты патологии
Различают острую и хроническую анальные трещины.

Рис. 23-3. Хроническая анальная трещина: / — проксимальный «сторожевой» бугорок; 2 — анальная трещина; 3 — дистальный «сторожевой» бугорок.
Острая трещина имеет вид линейного щелевидного дефекта слизистой оболочки анального канала, дном которого является мышечная ткань сфинктера заднего прохода.
Хроническая трещина отличается от острой разрастанием грануляционной ткани в области её краёв и дна. Края такой трещины уплотнены, а при длительном существовании развиваются избытки ткани в области внутреннего и даже наружного края — так называемые сторожевые бугорки. Такая трещина не имеет тенденции к самостоятельному заживлению (рис. 23-3). У большинства больных (до 80%) анальная трещина располагается по задней спайке анального канала, нередко сочетаясь Клиническое течение
Заболевание чаще начинается внезапно с появления сильных болей в заднем проходе на фоне затруднения дефекации или при прохождении твёрдого кала. Характерно одновременное появление алой крови. Если возникновение трещины происходит на фоне геморроя, то присоединяется выпадение узлов, а кровотечение принимает обильный характер. В ответ на появление трещины возникает сильный спазм анального жома, что ещё более увеличивает болевой синдром. В остром периоде после дефекации боли в заднем проходе, как правило, уменьшаются, а кровотечение останавливается. При хронической трещине боли носят более длительный характер, усиливаются не только во время дефекации, но и при изменении положения тела, кашле и т.п.
Диагностика
Для опытного проктолога достаточно внимательного расспроса больного, чтобы заподозрить по характерным жалобам анальную трещину. Всё же осмотр необходим, но именно осмотр анального канала, а не пальцевое исследование и тем более не ректороманоскопия. При раздвигании ягодиц можно увидеть линейный дефект слизистой оболочки, расположенный, как уже указывалось, у большинства больных на задней стенке анального канала. Чаще всего дефект слизистой оболочки распространяется от кожно-слизистого перехода до зубчатой (аноректальной) линии.
Больным с хронической трещиной следует выполнять пальцевое исследование. При этом можно определить не только её точную локализацию, но и состояние краёв (они обычно плотные, приподнятые). Обращается внимание на наличие или отсутствие гнойного отделяемого (дифференцирование с неполным внутренним свищом прямой кишки) и, что очень важно, определяется степень спазма сфинктера заднего прохода. Именно пальцевое исследование до сфинктерометрии может дать представление о наличии спазма: сфинктер при повышенном тонусе его мышц плотно охватывает палец, продвигать который становится трудно, и манипуляция становится очень болезненной. При отсутствии спазма палец свободно проходит в прямую кишку, не вызывая излишней болезненности.
Наиболее типичные клинические признаки спазма анального сфинктера — длительная интенсивная боль, возникающая после дефекации, затруднённый акт дефекации и резкое повышение анального
с геморроем. рефлекса. Что касается методов диагностики, таких как аноскопия или жёсткая ректороманоскопия, то у больных с анальной трещиной с выраженным болевым синдромом и спазмом сфинктера они должны проводиться обязательно с предварительным обезболиванием.
Дифференциальная диагностика
Анальную трещину следует дифференцировать, прежде всего, с неполными внутренними свищами прямой кишки. При неполном свище, как правило, спазм сфинктера не наблюдается, боли значительно меньше, а на первый план выступают гнойные выделения из заднего прохода. При пальцевом исследовании на дне малоболезненной язвы определяется чёткое углубление — полость свища. При хроническом течении заболевания трещину часто сопровождают анальный зуд, проктит (сфинктерит) или проктосигмоидит.
Хронические трещины анального канала наблюдаются при целом ряде заболеваний. Прежде всего, это болезнь Крона, туберкулёз, сифилис, актиномикоз. Дифференциальную диагностику проводят путём тщательного сбора анамнеза, морфологических, урологических и других специальных методов.
Необходимо также помнить о возможном поражении анального канала у больных синдромом приобретённого иммунодефицита.
Лечение
Лечение острой (или рецидивирующей хронической) трещины начинают с нормализации стула. Во многих случаях только регулирование транзита кишечного содержимого по толстой кишке, изменение консистенции стула с помощью гидрофильных коллоидов и пищевых добавок даёт стойкий эффект. Необходимо на период лечения, курс которого длится в среднем 2 нед, из пищевого рациона исключить солёные, кислые блюда и спиртные напитки.
В настоящее время выпускают много патентованных свечей (например, гепарин натрий + декспантенол + аллантоин), применение которых способствует уменьшению или снятию болевого синдрома. Обезболивающие и санирующие препараты выдавливают в заднепроходный канал примерно до 1 см столбика мази. После дефекации, перед введением свечи нужно назначить тёплую (36-38 °С) сидячую ванну. Такую же манипуляцию выполняют и на ночь. Антибиотики не назначают. В последнее время для устранения спазма анального сфинктера используются препараты, содержащие нитроглицерин. Между тем, эти препараты могут вызывать вазодилатирующее воздействие и побочные эффекты в виде головной боли и слабости.
Консервативное лечение, как правило, приводит к значительному улучшению самочувствия больных: снижается интенсивность болей, уменьшается спазм сфинктера. Оперативное лечение анальных трещин необходимо проводить при хроническом течении заболевания, которое не поддаётся консервативной терапии в течение 2—3 нед.
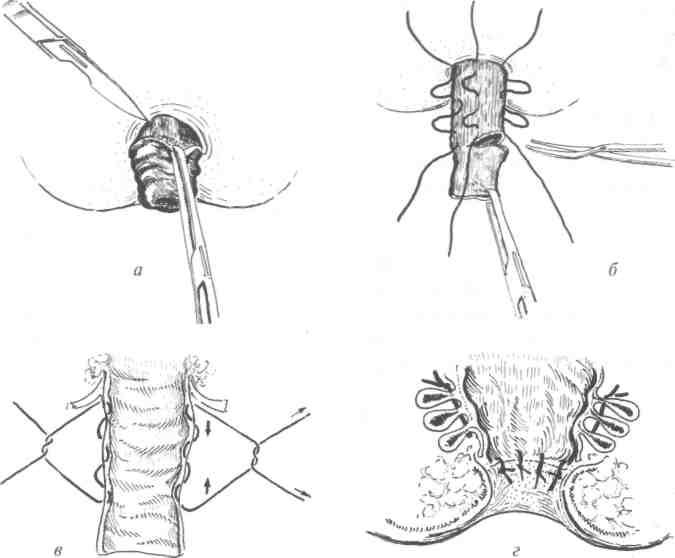
Операция заключается в иссечении трещины в пределах здоровой слизистой оболочки. В прямую кишку вводят ректальное зеркало, трещину очерчивают по всему овалу скальпелем, а затем снаружи внутрь иссекают ножницами на всём протяжении. Проводят гемостаз и оставляют рану открытой в просвете прямой кишки. Рана обычно легко и быстро (5—6 дней) заживает тонким рубцом. Больные, у которых до операции спазм анального жома не определялся или был выражен незначительно, могут быть стойко излечены путём только иссечения трещины в пределах здоровой слизистой оболочки. Если же спазм чётко выражен и является важным звеном патогенеза заболевания, его необходимо снять (хотя бы временно), и в данной ситуации показана боковая подслизистая сфинктеротомия. При этом рассекают только внутренний сфинктер, так как доказано, что именно его патологическое состояние является источником спазма и болевого синдрома. Узкий (глазной) скальпель вкалывают в бороздку, разграничивающую наружный и внутренний сфинктеры, поворачивают лезвие скальпеля к просвету прямой кишки под контролем пальца врача, введённого в задний проход. Затем одним движением руки рассекают сбоку, вдали от рассечённой трещины, внутренний сфинктер до слизистой оболочки анального канала. После операции в задний проход вводят тонкую трубку-катетер и марлевую турунду, пропитанную водорастворимой антисептической мазью хлорамфеникол + ме-тилурацил + сульфадиметоксин + тримекаин.
В послеоперационном периоде, обычно проходящем в амбулаторных условиях, необходимы лишь гигиенические мероприятия. В течение одной недели следует принимать ежедневные сидячие ванны и мазевые аппликации на рану анального канала. Пациенту необходимо добиваться ежедневного мягкого стула не только в ближайшем послеоперационном периоде, но и в дальнейший период жизни. Среди редких осложнений после этой операции возможны нагноение, кровотечение из раны и незначительная недостаточность анального сфинктера. При правильном уходе за раной и пациентом эти осложнения легко купируются. Соблюдение гигиенического режима, диеты с повышенным содержанием клетчатки, профилактика запоров способствуют безрецедивному течению.
Острый парапроктит
Острый парапроктит представляет собой острое гнойное воспаление околопрямокишечной клетчатки.
Этиология и патогенез
Возбудителем инфекции является в большинстве случаев смешанная микрофлора. Чаще всего обнаруживают стафилококки и стрептококки в сочетании с кишечной палочкой, протеем. Нередко присутствие бактероидов, пептококков, фузобактерий, относящихся к неспорообразующим анаэробам. Острый парапроктит, обусловленный смешанной микрофлорой, обычно называют простым, банальным. В 1-2% случаев возникает специфическая инфекция (газовая, туберкулёзная, актиномикотическая). При простом парапроктите присутствуют все признаки острого воспаления: боль, отёк, гиперемия, гной. Если парапроктит вызван ассоциацией микроорганизмов, но главную роль при этом играют неспорообразующие анаэробы, возникает гнилостный парапроктит, при котором поражается клетчатка на большом протяжении. Может развиться и настоящий неклостридиальный анаэробный парапроктит с поражением не только клетчатки, но и фасции, и мышц. Такие парапроктиты характеризуются быстрым распространением процесса с выраженной отёчностью тканей, некрозом, вместо гноя выделяется зловонная жидкость с детритом. Иногда парапроктит вызывается клостридиями — возбудителями газовой гангрены.
Факторы, предрасполагающие к возникновению гнойного процесса в параректальной клетчатке, — ослабление местного и гуморального иммунитета при истощении, алкоголизме, вследствие острой или хронической инфекции (ангина, грипп, сепсис); сосудистые изменения при сахарном диабете, атеросклерозе; функциональные нарушения (запоры, диарея); наличие геморроя, трещин заднего прохода, криптита и др.
На уровне анатомической границы между прямой кишкой и анальным каналом находятся морганиевы крипты — кармашки, дно которых располагается примерно на границе верхней и средней третей анального канала. На дне крипт открываются выводные протоки анальных желёз, локализирующихся в толще внутреннего сфинктера. Анальные железы имеют вид колбочек или гроздьев, размерами от 0,75 до 2,9 мм, выводные протоки их очень тонкие, извитые. В каждой крипте оказываются протоки нескольких желёз, причём в задних криптах более десяти, немного меньше — в криптах по передней полуокружности, ещё меньше — в криптах на боковых стенках. Анальные железы представляют собой готовые каналы, в которые проникает инфекция из просвета прямой кишки. Если происходит закупорка протока железы вследствие отёка слизистой оболочки прямой кишки (при диарее), микротравмы, Рубцовых изменений, криптита и т.д., может развиться острое воспаление группы анальных желёз, открывающихся в крипту (крипты), таким образом возникает микроабсцесс в стенке анального канала.
Микроабсцесс, возникший вследствие воспаления желёз, сначала локализуется в области крипты и не выходит за пределы внутреннего сфинктера. При благоприятном стечении обстоятельств он может опорожниться через крипту. На этом этапе болезнь может быть расценена как криптит. Но если абсцесс распространяется вглубь, т.е. в межсфинктерное пространство, то возникает парапроктит.
Ещё один важный элемент в патогенетической цепи острого па-рапроктита — гнойный ход, по которому гной из межсфинктерного пространства попадает в более отдалённые зоны. Локализация этого хода имеет решающее значение при выборе метода операции. Дело в том, что гной из межмышечного пространства может попасть в другое клетчаточное пространство, минуя наружный сфинктер заднего прохода или проходя через него. Здесь могут быть такие варианты: ход располагается кнутри от наружного жома, ход идёт через подкожную порцию сфинктера, он может проходить и через более глубокие слои — поверхностную и глубокую порции мышцы. А бывает так, что гнойный ход огибает сфинктер с латеральной стороны, тогда говорят об экстрасфинктерном гнойном ходе.
Классификация
Локализация гнойника:
подкожный;
под слизистый;
межмышечный (располагается между внутренним и наружным сфинктерами);
седалищно-прямокишечный (ишиоректальный);
тазово-прямокишечный (пельвиоректальный).
Локализация крипты, вовлечённой в процесс воспаления:
задняя;
передняя;
боковая.
Локализация гнойного хода:
чрезсфинктерный;
внесфинктерный.
Клинические проявления
Заболевание, как правило, начинается остро. Вслед за коротким продромальным периодом с недомоганием, слабостью, головными болями появляется нарастающая боль в прямой кишке, промежности или в тазу, сопровождающаяся повышением температуры тела и ознобом. Степень выраженности симптомов острого парапроктита зависит от локализации воспалительного процесса, его распространённости, характера возбудителя, реактивности организма. При локализации гнойника в подкожной клетчатке (подкожный парапроктит) клинические проявления выражены более ярко и определённо: болезненный инфильтрат в области заднего прохода, гиперемия кожи, повышение температуры тела вынуждают, как правило, обратиться к врачу вскоре после начала заболевания.
Ишиоректальный парапроктит в первые дни болезни проявляется общими симптомами: познабливанием, плохим самочувствием, тупыми болями в тазу и прямой кишке, усиливающимися при дефекации. Характерны местные изменения: асимметрия ягодиц, инфильтрация, гиперемия кожи, они появляются в более поздней стадии (5-6-й день).
Наиболее тяжело протекает пельвиоректальный парапроктит, при котором гнойник располагается глубоко в тазу. В первые дни болезни преобладают общие симптомы воспаления: лихорадка, ознобы, головная боль, боли в суставах. Боли локализуются в тазу, в низу живота. Часто пациент обращается к хирургу или урологу, женщины — к гинекологу. Нередко их лечат по поводу острых респираторных заболеваний, гриппа. Продолжительность этого периода иногда достигает 10—12 дней. В дальнейшем отмечаются усиление болей в тазу и прямой кишке, задержка стула и мочи. Присутствуют симптомы тяжёлой системной воспалительной реакции.
Если происходит гнойное расплавление стенки прямой кишки, гной прорывается в её просвет, у женщин может быть прорыв гноя из пельвиоректального пространства во влагалище. Осложнённое течение пельвиоректального парапроктита с опорожнением гнойника в кишку или во влагалище часто смазывает картину заболевания, так как уменьшаются боли и снижается температура тела. Патологические выделения из прямой кишки или влагалища могут навести на мысль о дизентерии, каких-то гинекологических заболеваниях и т.п. Такие симптомы, как задержка стула, тенезмы, дизурические расстройства, боли в низу живота, особенно часто бывают при локализации гнойника в пельвиоректальном пространстве, но могут быть и при любом другом виде парапроктита.
Самое грозное осложнение острого парапроктита — распространение воспаления на клетчаточные пространства таза, гнойное расплавление стенки прямой кишки выше уровня аноректальной линии. В последнем случае кишечное содержимое попадает в параректаль-ную клетчатку и открывается возможность широкого распространения инфекции. Отмечены даже случаи гнойного расплавления уретры. Учитывая непосредственное соседство с тазовой брюшиной и сообщение тазовой клетчатки с забрюшинной, нельзя исключить возможность прорыва гноя в брюшную полость и забрюшинное пространство. Такие осложнения, как правило, возникают при запоздалом обращении к врачу пожилых, ослабленных больных, при наличии сахарного диабета, сосудистых расстройств. При позднем обращении больных и несвоевременно выполненной операции возможно развитие тяжёлого гнилостного процесса на фоне парапроктита, начавшегося как банальное заболевание.
После спонтанного вскрытия гнойника или неадекватного лечения, как правило, формируется свищ прямой кишки. Если свищ не образовался, но при этом остался очаг воспаления в области анальных желёз и межсфинктерного пространства, то через какое-то время возникает рецидив острого парапроктита.
Диагностика
Первая и главная задача диагностики острого парапроктита — на основании жалоб пациента, клинической картины и осмотра распознать наличие и локализацию гнойника в клетчаточном пространстве, окружающем прямую кишку.
Распознать подкожный парапроктит достаточно просто. Гнойник, локализующийся в подкожной клетчатке перианальной зоны, проявляется быстро и ярко: боли, гиперемия кожи на стороне поражения, сглаженность складок перианальной кожи. При расположении гнойника вблизи заднепроходного отверстия оно может приобретать ще-левидную форму. Пальпация области воспаления резко болезненна, но флюктуации вначале может и не быть. Несмотря на то, что диагноз кажется несомненным уже при наружном осмотре и пальпации, выполнять пальцевое исследование прямой кишки и анального канала обязательно для того, чтобы установить связь гнойника с кишкой, найти поражённую крипту. Аноскопию, ректороманоскопию, сфинктерометрию и другие исследования обычно не проводят в связи с тем, что инструментальные исследования при остром парапрок-тите очень болезненны.
Ишиоректальный парапроктит может давать изменения, видимые глазом, в поздней стадии, когда появляются выраженная асимметрия ягодиц, сглаживание перианальных складок. Поэтому, если больной обратился по поводу познабливания, ухудшения самочувствия, сна и при этом его беспокоят тупые постоянные боли в прямой кишке и в тазу, усиливающиеся при дефекации, но нет видимых на глаз изменений в области заднего прохода, необходимо произвести пальцевое исследование прямой кишки. Уже в самые ранние сроки заболевания можно выявить уплощение её стенки выше анального канала, сглаженность складок слизистой оболочки на стороне поражения. К концу первой недели заболевания инфильтрат выбухает в просвет прямой кишки, отмечается повышение температуры в прямой кишке. Воспалительный инфильтрат может распространиться на предстательную железу и уретру, в этом случае их пальпация вызывает болезненный позыв к мочеиспусканию.
Характерные признаки острого ишиоректального парапроктита — наличие инфильтрата в анальном канале на уровне и выше анорек-тальной линии (при этом пальцем удаётся достичь верхней границы этого инфильтрата) и усиление болей при толчкообразном исследовании со стороны промежности. Если диагноз ясен, инструментальные методы исследования так же, как и при подкожном парапрокти-те, не применяют.
Подслизистый парапроктит диагностируют при пальцевом исследовании прямой кишки. Обычно выбухание гнойника в просвет кишки бывает выраженным, гной может распространяться вниз в подкожное клетчаточное пространство, может идти вверх, отслаивая слизистую оболочку нижнеампулярного отдела прямой кишки. Подслизистый парапроктит часто вскрывается самостоятельно в просвет кишки и, если дренаж достаточный, может наступить самовыздоровление.
Тазово-прямокишечный (пельвиоректальный) парапроктит протекает наиболее тяжело и диагностируется поздно. Воспалительный процесс локализуется глубоко в тазу. Верхняя граница пельвиоректального пространства — тазовая брюшина, нижняя граница — мышца, поднимающая задний проход. От кожи промежности до пельвиоректаль-ной клетчатки два клетчаточных пространства — подкожное и иши-оректальное, поэтому наружный осмотр промежности обычно не позволяет диагностировать пельвиоректальный парапроктит. Признаки пельвиоректального парапроктита, видимые при наружном осмотре пациента, появляются только в том случае, если гнойный процесс распространяется на ишиоректальную область и подкожную клетчатку, т.е. в поздней стадии.
В начальной стадии пельвиоректального парапроктита при пальцевом исследовании можно определить болезненность одной из стенок средне- или верхнеампулярного отдела прямой кишки, обнаружить тестоватость кишечной стенки или инфильтрат за её пределами. В более поздней стадии стенка кишки утолщается, отмечается сдав-ление её извне, а ещё позднее — выбухание в просвет кишки эластичного опухолевидного образования, иногда определяется флюктуация. Пельвиоректальный гнойник, как правило, можно распознать, применив только пальцевое исследование прямой кишки. Но если диагноз неясен, нужно использовать ректороманоскопию и УЗИ. УЗИ позволяет установить локализацию, размеры гнойника, характер изменений в окружающих тканях, помогает в топической диагностике гнойного хода и поражённой крипты.
Дифференциальная диагностика
Острый парапроктит в основном приходится дифференцировать со следующими заболеваниями: нагноившаяся тератома параректальной клетчатки, абсцесс дугласова пространства, опухоли прямой кишки и параректальной области. Как правило, такая необходимость возникает при ишиоректальных, пельвиоректальных парапроктитах, т.е. при высоком расположении гнойника. При подкожном парапроктите иногда возникает сомнение — не является ли этот гнойник абсцедирую-щим фурункулом или нагноившейся атеромой. Если это парапроктит, то в подкожной клетчатке определяется тяж, идущий к заднепроходному отверстию, поскольку инфицирование идёт из просвета кишки.
Острый парапроктит иногда встречается как осложнение распадающейся злокачественной опухоли прямой кишки. Распознать это, как правило, удаётся, применив пальцевое исследование прямой кишки и цитологическое исследование.
Если воспалительный процесс в параректальной клетчатке носит индуративный характер, обязательно нужно исключить злокачественный процесс. Здесь уместно применить все необходимые методы обследования: проктографию и рентгенографию крестца и копчика, УЗ И, биопсию.
Лечение
Лечение острого парапроктита только хирургическое. Операция должна быть выполнена тотчас после установления диагноза, она относится к разряду неотложных вмешательств. Вид анестезиологического пособия играет важную роль. Нужны полное обезболивание и хорошая релаксация. Чаще всего применяют внутривенный наркоз, перидураль-ную и сакральную анестезии, масочный наркоз. Местная анестезия при операциях по поводу острого парапроктита противопоказана из-за опасности распространения инфекции во время инъекции анестетика, неадекватности обезболивания и усложнения ориентирования в связи с инфильтрацией тканей анестезирующим раствором.
Основные задачи радикальной операции — обязательное вскрытие гнойника и его дренирование. Поиск и нахождение поражённой крипты и гнойного хода, ликвидация крипты и хода целесообразны только при наличии опытного хирурга-колопроктолога. Если ликвидировать связь с кишкой, можно рассчитывать на полное выздоровление пациента.
В условиях неспециализированных стационаров чаще всего выполняют только вскрытие и дренирование гнойника. Стремление во что бы то ни стало сразу выполнять радикальные вмешательства без диагностических навыков и достаточных знаний анатомии анального жома и параректальных клетчаточных пространств может привести к тому, что вместе с гнойным ходом будет иссечена часть наружного сфинктера и возникнет его недостаточность.
В ситуации, когда гнойный ход располагается экстрасфинктерно или локализуется в толще мышцы наружного сфинктера и рассечение его в просвет кишки опасно из-за возможности получить недостаточность сфинктера, можно применить лигатурный метод. Смысл использования лигатуры в том, что при поэтапном затягивании она постепенно рассекает гнойный ход в просвет кишки.
Недостатки и опасности методик, описанных выше, привели специалистов к мысли отказаться в некоторых случаях острого парапрактита от экстренной радикальной операции и разделить лечение на два этапа: в неотложном порядке вскрыть и дренировать абсцесс, а спустя несколько дней после ликвидации гнойного процесса выполнить отсроченную радикальную операцию.
При высоком расположении гнойного хода, что бывает обычно при ишиоректальных и пельвиоректальных абсцессах, выбор способа операции бывает затруднён и определяется не только сложностью ситуации у конкретного больного, но и опытом и знаниями оперирующего хирурга.
Прогноз
При своевременно и правильно выполненной операции при остром парапроктите прогноз благоприятный. В то же время при простом вскрытии гнойника без ликвидации первичного отверстия и связи с прямой кишкой полного выздоровления, как правило, не наступает.
Хронический парапроктит
Хронический парапроктит — хроническое воспаление парарек-тальной клетчатки и анальной крипты с формированием свищевого хода между просветом прямой кишки и кожей.
Этиология
Подавляющее большинство больных (до 95%) связывают начало заболевания с перенесённым острым парапроктитом. По данным Государственного научного центра колопроктологии МЗ РФ, треть больных острым парапроктитом обращаются к врачу после спонтанного вскрытия гнойника, именно у них часто формируется свищ прямой кишки. Около 30% больных вообще не обращаются за медицинской помощью, пока у них после острого парапроктита не появится свищ. Только 40% больных острым парапроктитом обращаются к врачу своевременно, однако не все они, по разным причинам, оперируются радикально. Примерно у половины из этой группы больных производят вскрытие и дренирование абсцесса без ликвидации входных ворот инфекции, что и приводит к формированию свища прямой кишки.
Патоморфология
Наружное отверстие свища обычно открывается на коже промежности, причём диаметр его часто не превышает 1 см. При недостаточно хорошем дренировании в параректальной клетчатке могут формироваться инфильтраты и полости.
При микроскопическом исследовании обнаруживается, что стенка свищевого хода образована склерозированной соединительной тканью с очаговыми скоплениями лимфоцитов или диффузной инфильтрацией. Внутренняя поверхность свища представлена грануляционной тканью разной степени зрелости. В отдельных случаях отмечается частичная эпителизация просвета за счёт наползания многослойного плоского эпителия с кожи в область наружного отверстия.
Классификация
В зависимости от расположения свищевого хода по отношению к наружному сфинктеру заднего прохода выделяют интрасфинктерный, транссфинктерный и экстрасфинктерный свищи прямой кишки.
Примерно 25—30% всех случаев хронического парапроктита составляют интрасфинктерные свищи. Их также называют подкожно-под-слизистыми или краевыми. Свищевой ход, как правило, бывает прямым, рубцовый процесс не выражен, давность заболевания обычно небольшая. Наружное свищевое отверстие чаще всего локализуется вблизи от ануса, внутреннее может быть в любой из крипт.
Транссфинктерные свищи прямой кишки встречаются чаще (40— 45%). Причём отношение свищевого хода к наружному жому может быть разным — ход может идти через подкожную порцию сфинктера, через поверхностную, т.е. более глубоко, или ещё глубже — через глубокую порцию. Чем выше по отношению к сфинктеру расположен ход, тем чаще встречаются не прямые, а разветвлённые ходы, чаще бывают гнойные полости в клетчатке, сильнее выражен рубцовый процесс в тканях, окружающих ход, в том числе и в сфинктере.
В 15—20% наблюдений встречаются экстрасфинктерные свищи, при которых ход располагается высоко, он как бы огибает наружный сфинктер, но внутреннее отверстие находится в области крипт, т.е. ниже. Такие свищи образуются вследствие острого ишиоректально-го, пельвиоректального или ретроректального парапроктита. Для них характерно наличие длинного извилистого хода, часто обнаруживаются затёки, рубцы. Нередко очередное обострение воспалительного процесса приводит к образованию новых свищевых отверстий, иногда воспалительный процесс переходит из клетчатого пространства одной стороны на другую, возникает подковообразный свищ.
Клинические проявления
Заболевание протекает, как правило, волнообразно. На фоне существования свища при закупорке наружного отверстия или свищевого хода гнойно-некротическими массами или грануляционной тканью происходит обострение воспалительного процесса. При этом может возникнуть абсцесс, после вскрытия и опорожнения которого острые воспалительные явления стихают, количество отделяемого из раны уменьшается, исчезают боли, улучшатся общее состояние, однако рана полностью не заживает, остаётся ранка не более 1 см в диаметре, из которой продолжают поступать сукровично-гнойные выделения, это — наружное отверстие свища. При коротком свищевом ходе отделяемое обычно скудное, если выделения обильные, гнойного характера, скорее всего, по ходу свища есть гнойная полость.
В периоды ремиссий общее состояние больных не страдает, боли не беспокоят, выделений из свища или нет, или они очень незначительны. При тщательном соблюдении гигиенических мероприятий больные долгое время особых затруднений не испытывают. Но всё меняется в период обострений — появляются боли, повышается температура тела, ухудшается общее состояние. Возникновение новых очагов воспаления, вовлечение в процесс сфинктера заднего прохода приводят к появлению нового симптома — недержание газов. Кроме того, беспокоят головные боли, плохой сон, снижение работоспособности, отмечаются психические расстройства, снижается половая потенция.
Наличие свища прямой кишки, особенно сложного, с инфильтратами, частыми обострениями воспалительного процесса может приводить к значительным нарушениям в организме больного. Кроме того, могут возникнуть и местные рубцовые изменения, приводящие к деформации анального канала и промежности, Рубцовым изменениям мышц, сжимающих задний проход, в результате чего может развиться недостаточность анального сфинктера. Ещё одним осложнением хронического парапроктита является пектеноз — рубцовые изменения в стенке анального канала, приводящие к снижению эластичности и рубцовой структуре. При длительном существовании болезни (более 5 лет) в ряде случаев наблюдается озлокачествление свища.
Диагностика
Диагностика хронического парапроктита не столь уж сложна. Обычно больные сами обращаются к врачу с жалобами на наличие свища в области промежности или гнойные выделения из области заднего прохода. При осмотре, если это полный свищ прямой кишки, можно увидеть наружное отверстие. При неполных внутренних свищах есть только внутреннее отверстие со стороны просвета прямой кишки.
При осмотре обращают внимание на состояние кожных покровов промежности и ягодиц, оценивают состояние наружного свищевого отверстия, его локализацию по отношению к заднему проходу, используя при этом принцип циферблата часов — расположение на 3, 5, 6, 11 часах и т.д.
Для свищей прямой кишки, возникших вследствие перенесённого острого парапроктита, характерно наличие одного наружного отверстия. При обнаружении отверстий справа и слева от анального отверстия следует думать о подковообразном свище. Наличие множественных наружных отверстий более характерно для какого-либо специфического процесса (болезнь Крона, туберкулёз, актино-микоз). При осмотре оценивают также количество и характер выделений из свища. Обычный (банальный) парапроктит характеризуется гноевидным отделяемым желтоватого цвета без запаха. Если при надавливании на поражённую область гной выделяется обильно, следовательно, по ходу свища есть полость (или полости).
Туберкулёзный процесс сопровождается обильными жидкими выделениями из свища. При актиномикозе выделения скудные, иногда крошковидные, свищевых отверстий, как правило, несколько. Свищевые ходы могут быть длинными и хорошо пальпируемыми под кожей промежности и ягодиц, кожа в окружности наружных отверстий с синюшным оттенком. Достаточно редко бывает озлокачествление свищей, при этом характер выделений из свища меняется, они становятся кровянистыми с примесью слизи.
При наружном осмотре следует также обращать внимание на наличие деформации промежности, рубцов. Отмечают, анус сомкнут или зияет, есть или нет мацерация перианальной кожи, следы расчёсов и пр. Если пациент жалуется на плохое держание газов и кала, обязательна проверка рефлекса с перианальной кожи и кремастер-ных рефлексов путём штрихового раздражения кожи с помощью зонда или неострой иглы. Это нужно сделать до пальпации и пальцевого исследования прямой кишки.
Пальцевое исследование прямой кишки полезно дополнить пальпацией со стороны промежности, т.е. провести бимануальное исследование. При этом исследовании можно выявить другие заболевания прямой кишки и анального канала, предстательной железы. Женщинам проводят вагинальное исследование. О наличии свищевого хода, идущего во влагалище, о состоянии ректо-вагинальной перегородки лучше всего судить при одновременном исследовании через прямую кишку и влагалище.
У всех больных со свищами прямой кишки должна применяться проба с красителем. Для этой цели чаще всего используют 1 % раствор метилтионина хлорида. Краска маркирует внутреннее отверстие свища. Лучше всего видно окрашивание крипты при аноскопии. Отсутствие окрашивания внутреннего отверстия даже при добавлении пе-роксида водорода не всегда свидетельствует о том, что связи с кишкой нет, ход может быть временно закрыт. Для уточнения диагноза нужно проводить неоднократное промывание свища.
Ещё одно исследование проводят в обязательном порядке при наличии свищевого отверстия на коже — зондирование свища. Оно даёт возможность судить о направлении свищевого хода, ветвлении его в тканях, наличии гнойных полостей, отношении хода к наружному сфинктеру. Лучше пользоваться пуговчатым металлическим зондом. Его осторожно вводят в наружное свищевое отверстие и далее продвигают по ходу, контролируя с помощью указательного пальца свободной руки, введённого в кишку. Грубые манипуляции неуместны, они не только очень болезненны, но и опасны из-за возможности сделать ложный ход.
Диагностика интрасфинктерного свища достаточно проста: пальпация перианальной области позволяет определить свищевой ход в подслизистом и подкожном слоях, зонд, введённый в наружное свищевое отверстие, обычно свободно проходит в просвет кишки через внутреннее отверстие или проходит к нему в подслизистом слое. Проба с краской у больных с такими свищами обычно бывает положительной. Функции сфинктера сохранены. Фистулография и другие дополнительные методы исследования обычно не требуются.
Для всех больных со свищами прямой кишки обязательна ректо-романоскопия для выявления состояния слизистой оболочки прямой кишки, наличия других заболеваний (новообразование, неспецифические воспалительные заболевания и пр.).
Если при осмотре создалось впечатление, что у больного имеется транссфинктерный или экстрасфинктерный свищ прямой кишки, лучше дополнить обследование фистулографией. Рентгеновское исследование методом бариевой клизмы (ирригоскопию) обычно используют в диагностике свища прямой кишки как вспомогательное при необходимости дифференцировать хронический парапроктит с другими заболеваниями.
При транссфиктерных и экстрасфиктерных свищах прямой кишки обследование больного необходимо дополнять ультрасонографи-ей, а также определением функций сфинктера заднего прохода.
Дифференциальная диагностика
Свищи прямой кишки обычно приходится дифференцировать со следующими заболеваниями: кисты параректальной клетчатки, остеомиелит крестца и копчика, актиномикоз, туберкулёзные свищи, свищи при болезни Крона, эпителиальный копчиковый ход.
При подозрении на озлокачествление свища надёжным методом диагностики является цитологическое исследование соскоба из свищевого хода, причём соскоб лучше делать из глубокой части хода, а не из области наружного отверстия. В случае необходимости подвергают гистологическому исследованию элементы самого хода.
Лечение
Единственный радикальный метод лечения свищей прямой кишки — хирургический. Само по себе наличие свища служит показанием к операции. Конечно, существуют и противопоказания к радикальной операции, в основном, это тяжёлые сопутствующие заболевания в стадии декомпенсации. В то же время, нецелесообразно откладывать радикальное лечение надолго, потому что обострение часто повторяется, воспалительный процесс с последующим рубцеванием стенки анального канала, сфинктера и параректальной клетчатки может привести к деформации анального канала и промежности и развитию недостаточности анального жома.
При наличии инфильтратов по ходу свища проводят активную про-тивоспалительную терапию: антибиотики, физиотерапия. Если же процесс протекает без обострений, операцию проводят в плановом порядке. В тех случаях, когда наступил период стойкой ремиссии, операцию следует отложить, потому что в этих условиях нет чётких ориентиров для выполнения радикального вмешательства. Операция может оказаться не только неэффективной по отношению к свищу, но и опасной из-за возможности повреждения тканей, не вовлечённых на самом деле в патологический процесс. Операцию следует выполнять, когда свищ вновь откроется.
Наиболее распространённые операции при свищах прямой кишки:
рассечение свища в просвет прямой кишки;
иссечение свища в просвет прямой кишки (операция Габриэля);
иссечение свища в просвет прямой кишки со вскрытием и дренированием затёков;
иссечение свища в просвет прямой кишки с ушиванием дна раны;
иссечение свища с проведением лигатуры;
иссечение свища с перемещением слизистой оболочки дистального отдела прямой кишки для ликвидации внутреннего свищевого отверстия.
Выбор метода операции определяется локализацией свищевого хода и его отношением к наружному сфинктеру заднего прохода; степенью развития рубцового процесса в стенках кишки, области внутреннего отверстия и по ходу свища; наличием гнойных полостей и инфильтратов в параректальнои клетчатке.
Операцию рассечения свища в просвет прямой кишки обычно выполняют при подслизистых и так называемых краевых свищах, когда ход располагается внутри сфинктера и очень поверхностно. Свищ, как правило, не окружён рубцами, поэтому рассечения свищевого хода по всей длине с ликвидацией внутреннего отверстия достаточно для излечения пациента.
При интрасфинктерных свищах чаще всего применяют операцию иссечения свища в просвет прямой кишки. Суть операции заключается в том, что производят рассечение свищевого хода с последующим экономным иссечением его вместе с наружным и внутренним отверстиями и приданием ране формы треугольника, вершина которого обращена в просвет кишки, а основание располагается на перианальной коже. При наличии затёков в параректальнои клетчатке производят вскрытие их по зонду и выскабливание стенок острой ложкой Фолькмана.
Операции по поводу транссфинктерных свищей прямой кишки всегда сопровождаются рассечением сфинктера заднего прохода. Если нет гнойников в параректальнои клетчатке, рубцовыи процесс по ходу свища выражен умеренно, обычно выполняют иссечение свища с наружным и внутренним отверстиями, экономное иссечение кожно-сли-зистых краёв раны с приданием ей формы треугольника с основанием на коже и ушивание раны без захвата слизистой оболочки и кожи.
В случаях, когда свищ осложнён значительным Рубцовым процессом и наличием гнойных полостей в параректальнои клетчатке (часто это бывает при рецидивирующем парапроктите), производят иссечение в просвет прямой кишки без ушивания раны (даже частичного), вскрытие и дренирование затёков.
Экстрасфинктерные свищи с наличием гнойных затёков и Рубцовыми изменениями стенки кишки и параректальной клетчатки чаще всего лечат путём иссечения свища с проведением лигатуры (лигатурный метод), особенно при локализации внутреннего отверстия по задней полуокружности.
В арсенале хирургических методик при экстрасфинктерных свищах прямой кишки есть пластические операции, предусматривающие перемещение слизистой оболочки дистального отдела прямой кишки. Их выполняют в нескольких вариантах. Отслоённый слизисто-мы-шечный лоскут низводят вниз или смещают вправо или влево. В том и другом случае ушитое отверстие в стенке кишки оказывается прикрытым здоровой слизистой оболочкой. Основное достоинство такой пла-сти-ки — ликвидируется внутреннее отверстие свища и при этом не повреждается сфинктер заднего прохода. К сожалению, такие операции не всегда выполнимы; основная причина отказа — рубцовый процесс в стенке кишки, не позволяющий мобилизовать жизнеспособный лоскут, и выраженный гнойно-воспалительный процесс.
Прогноз
Хирургическое лечение краевых, подслизистых свищей прямой кишки, а также невысоких транссфиктерных приводит к стойкому излечению и не сопровождается какими-то серьёзными осложнениями. Свищи высокого уровня (глубокие транссфиктерные и экстрасфинктерные) тоже могут быть излечены без функциональных нарушений. При рецидивных свищах, длительно существующем воспалении, наличии затёков и рубцовых изменений в стенке кишки, сфинктере и параректальной клетчатке результаты значительно хуже.
Операции по поводу свищей прямой кишки требуют хороших знаний анатомии, физиологии прямой кишки и анального канала и достаточного клинического опыта. Поэтому плановое лечение больных со свищами прямой кишки следует проводить только в специальных стационарах, оперировать их должны специалисты колопроктологи.
Срочные операции при обострении хронического парапрок-тита могут выполняться в общехирургических стационарах, но после стихания воспаления радикальное лечение следует проводить у специалистов. Слишком большой риск осложнений при этих вмешательствах заставляет осторожно подходить к вопросам хирургического лечения свищей прямой кишки.
Выпадение прямой кишки
Выпадение прямой кишки — выворачивание (выпадение) наружу через задний проход всех слоев этого органа. Кроме наружного, выделяют ещё так называемое внутреннее выпадение, в основе которого лежит интраректальная инвагинация прямой кишки.
Этиология и патогенез
Выделяют предрасполагающие и производящие факторы возникновения ректального пролапса.
К предрасполагающим факторам относят наследственность, особенности конституции организма и формирования связочного аппарата тазовых органов и прямой кишки, глубокий тазовый брюшинный карман, приобретённые изменения мышц тазового дна и сфинктеров заднего прохода и др.
Производящими факторами служат острые и хронические заболевания ЖКТ, тяжёлые физические нагрузки, истощение, травмы, тяжёлые роды и т.п.
Выделяют два основных варианта патогенеза выпадения прямой кишки.
Первый — развитие выпадения прямой кишки по типу скользящей грыжи. В результате постоянного повышения внутрибрюшного давления и ослабления (дистрофии) мышц тазового дна брюшинный дугласов карман постепенно смещается вниз, захватывая за собой переднюю стенку прямой кишки. Формирование глубокого дугла-сова пространства сопровождается попаданием в него петель тонкой кишки и расхождением мышц-леваторов, чему также способствует повышение внутрибрюшного давления. При нарастании этих неблагоприятных обстоятельств происходит постепенное пролаби-рование передней стенки прямой кишки наружу через анальный канал вместе с брюшиной дугласова пространства, как при скользящей грыже. Со временем зона смещения стенки прямой кишки увеличивается и становится циркулярной. Наступает клиническая картина полного выпадения прямой кишки.
Второй вариант — инвагинационный, когда чрезмерно подвижная прямая кишка инвагинирует (сразу или постепенно) через анальный канал. Возможно, промежуточным этапом является внутреннее «выпадение», когда инвагинируют более проксимальные отделы прямой кишки или дистальная часть сигмовидной кишки. Для внутреннего выпадения характерно образование так называемой солитарной язвы прямой кишки, которая чаще располагается на передней ее стенке несколько выше аноректальной линии.
Клинические проявления
Заболевание протекает по двум основным вариантам.
Первый вариант характеризуется внезапным началом, чаще всего, после резкого повышения внутрибрюшного давления в результате тяжёлой физический нагрузки, родов или при ослаблении мышц тазового дна и анального сфинктера после резкого кашля, чиханья. Во время подобного эпизода или сразу после него (иногда при первой же дефекации) прямая кишка выпадает на значительном протяжении (8-10 см и более). Нередко при этом возникают сильные боли в животе, что связано с натяжением брюшины и брыжейки. Боли могут быть настолько сильными, что иногда приводят больных в состояние коллапса или даже шока.
Более часто наблюдают второй вариант — заболевание начинается постепенно, как бы исподволь. Сначала появляются всё нарастающие затруднения при опорожении прямой кишки. Через тот или иной промежуток времени во время дефекации начинает выпадать небольшая часть её, которая затем после окончания дефекации самостоятельно вправляется в анальный канал. Постепенно выпадающая часть кишки увеличивается в размерах, а для её вправления требуются дополнительные усилия, вплоть до ручного пособия. Со временем кишка начинает выпадать уже и вне дефекации, при кашле, чиханьи или даже при принятии вертикального положения. Самостоятельное вправление выпавшей кишки становится неэффективным.
И при первом, и при втором вариантах возникновения заболевания основной жалобой больных является именно выпадение кишки из заднего прохода.
Вторым по частоте симптомом является недержание различных компонентов кишечного содержимого, отмечающееся почти у 80% больных. Особенно часто недержание газов и кала наблюдают при втором варианте заболевания у женщин. Слабость сфинктеров прямой кишки и недостаточность мышц тазового дна — составная часть патогенеза заболевания.
Более чем у половины больных отмечают различные нарушения функций толстой кишки, чаще в форме хронических запоров, что приводит к необходимости постоянного применения слабительных средств или очистительных клизм. Реже заболевание развивается на фоне периодической диареи.
Болевой синдром у больных с выпадением прямой кишки, как правило, не выражен. Он чаще возникает при внезапном выпадении прямой кишки. Всё же примерно половина больных отмечают боли в низу живота, усиливающиеся при дефекации, значительной физической нагрузке и даже при ходьбе. При выпадении кишки боли либо уменьшаются, либо проходят совсем.
Характерными жалобами являются патологические выделения из заднего прохода, чаще в виде слизи, но могут быть и кровянистые выделения, обусловленные травмированием мелких сосудов в разрыхлённой и отёчной слизистой оболочке выпадающей части прямой кишки. Этому способствует образование трещин заднего прохода при частом выпадении кишки.
Нередко больные предъявляют жалобы на ощущение инородного тела в прямой кишке и ложные позывы на дефекацию. При длительном существовании выпадения прямой кишки, особенно сочетающемся с выпадением матки, больные часто жалуются на различные дизурические расстройства, например частые позывы или, наоборот, прерывистое мочеиспускание.
Из осложнений заболевания следует в первую очередь отметить ущемление выпавшей части прямой кишки. Оно может произойти практически у каждого больного, если вовремя не вправить выпавшую часть кишки или если попытка вправления была совершена грубо. Быстро увеличивающийся отёк не только препятствует вправлению, но и ухудшает кровообращение кишки, что приводит к возникновению некротических участков и язв.
Особенно опасно ущемление при одновременном выпадении петель тонкой кишки в брюшинном кармане между стенками прямой кишки. В этих случаях возможно развитие острой кишечной непроходимости и перитонита.
Классификация
Среди множества классификаций наибольший практический интерес представляют определение выраженности выпадения прямой кишки, оценка степени компенсации мышц тазового дна и состояния анального жома. • Степени выпадения прямой кишки: — первая — выпадает только при дефекации;
вторая — выпадение возникает не только при дефекации, но и при физической нагрузке;
третья — кишка выпадает при ходьбе или даже при принятии вертикального положения.
• Возможность вправления выпавшей части кишки:
вправляется самостоятельно;
необходимо ручное вправление.
• Степень недостаточности анального жома:
первая — недержание газов;
вторая — недержание жидкого кала;
третья — недержание твёрдого кала.
Важный клинический критерий — возможность самостоятельного вправления выпавшей части кишки, что косвенно свидетельствует о степени компенсации мышц тазового дна. Если кишка самостоятельно вправляется, то мышцы тазового дна, прежде всего мышцы-леваторы, находятся в стадии компенсации. Необходимость ручного пособия для вправления прямой кишки свидетельствует о декомпенсации мышц тазового дна. Следует также оценивать степень недостаточности анального жома, характерную для большинства больных выпадением прямой кишки.
Пример клинического диагноза: «Выпадение прямой кишки I степени в стадии компенсации мышц тазового дна, недостаточность анального жома I степени».
Диагностика
Кажущаяся лёгкость выявления выпадения прямой кишки, когда больные сами приходят к врачу с «готовым» диагнозом, справедлива лишь отчасти. Даже появление прямой кишки из заднего прохода при лёгком натуживании или вертикальном положении — не окончание диагностики, а лишь её начало. В тех случаях, когда больной приходит с жалобами на ощущение инородного тела или тенезмы, необходимо применить специальные методы осмотра, прежде всего в положении «на корточках», при этом выявлению выпадения помогает натуживание больного. Затем больного нужно поместить на смотровое кресло и сделать пальцевое исследование прямой кишки. Следует обратить внимание на состояние геморроидальных узлов, тонус и волевые сокращения сфинктера, наличие каких-либо патологических образований, например полипов. При осмотре выпадающей части прямой кишки оценивают её форму и размеры, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении прямой кишки обнаруживают циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12-15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки. В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяют патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении и, наоборот, увеличиваться при натуживании и кашле. Ректороманос-копия в подобных случаях помогает определить характер обнаруженного образования и выявить инвагинат. Кроме того, определяется наличие солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки. Для выявления возможных опухолей, дивертикулёза и других патологических образований толстой кишки необходимо эндоскопическое обследование.
Важный элемент диагностики — рентгенологическое обследование (включая дефектографию), с помощью которого определяют не только наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане, но и функциональные изменения (выраженность и протяжённость колостаза, состояние компенсации мышц тазового дна).
Всем больным выпадением прямой кишки необходимо выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, мо-торно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика
Выпадение прямой кишки следует дифференцировать от выпадения геморроидальных узлов. За выпадение прямой кишки иногда принимают выпадение крупных полипов или ворсинчатых опухолей. Существенные сложности возникают при наличии внутреннего выпадения и солитарной язвы. В этих случаях необходимо дифференцировать его от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Лечение
Хирургическое лечение выпадения прямой кишки имеет большую историю, уходящую в глубокую древность. Предложено более 200 различных вариантов операций, отличающихся друг от друга иногда принципиально, но нередко лишь незначительными деталями. Все способы хирургического лечения подразделяют по своим принципиальным признакам на пять основных вариантов: воздействие на выпавшую часть прямой кишки, пластика анального канала и тазового дна, внутрибрюшные резекции толстой кишки, фиксация дисталь-ных отделов толстой кишки, комбинированные способы.
Операция на выпавшей части прямой кишки
Резекцию выпавшей части кишки по определённым показаниям применяют у ряда больных, особенно у пожилых при наличии тяжёлых сопутствующих заболеваний. В настоящее время наибольшее распространение получила операция Делорма — отсечение слизистой оболочки выпавшей части прямой кишки с наложением сбориваю-щих швов на мышечную стенку в виде валика, который затем помещают над анальным каналом (рис. 23-4). Она технически проста по выполнению, даёт наименьшее число послеоперационных осложнений и небольшой процент рецидивов выпадения.
Пластика анального канала и тазового дна
Типичная операция подобного рода — сужение заднего прохода медной (серебряной) проволокой по Тиршу. Вместо проволоки были предложены и другие материалы (серебряная и стальная цепочки, шёлковая и лавсановая нити, различные полоски из аутопластичес-ких и синтетических материалов и др.). Все эти предложения на практике оказались несостоятельными из-за большого числа послеоперационных осложнений и высокого процента рецидивов выпадения прямой кишки.
Несмотря на большое число предложенных вариантов сужения заднего прохода (более 40), все они страдают одним существенным недостатком — слишком механистически и примитивно пытаются уст-
ранить сложный патологический процесс. Поэтому они заранее обречены на неудачу, особенно у взрослых больных.
Пластика тазового дна путём сшивания краёв мышц-леваторов с подшиванием или без подшивания к прямой кишке, напротив, даёт хорошие результаты, но не в качестве самостоятельной операции, а только тогда, когда она дополняет другие хирургические вмешательства, направленные на устранение выпадения прямой кишки.
Внутренние резекции дистальных отделов толстой кишки
Внутренние резекции дистальных отделов толстой кишки, в том числе и прямой кишки, — радикальное средство от её выпадения. Но вряд ли этот метод лечения, т.е. удаление органа, является патогенетически и физиологически оправданным у большинства больных. Именно поэтому резекции сигмовидной и прямой кишок не нашли распространения среди отечественных хирургов как средство лечения этого заболевания.
В то же время отказываться от выполнения подобных операций не следует, так как у ряда больных «инертная» прямая кишка или до-лихосигма может быть причиной выпадения. Применение в подобных случаях других, например фиксирующих, операций может лишь усугубить состояние больных, приводя не только к усилению запоров, но и к полной потере самостоятельной дефекации. Возникший хронический толстокишечный стаз, сопровождаемый постоянным повышением внутрибрюшного давления, в свою очередь ведёт к неизбежному рецидиву выпадения.
Таким образом, резекции сигмовидной и прямой кишок при выпадении кишки должны быть патогенетически обоснованы, их следует выполнять не в качестве самостоятельных операций, а в сочетании с хирургическими пособиями (например, фиксацией), устраняющими другие патогенетические звенья патологического процесса.
Фиксирующие операции
Фиксирующие операции направлены на удержание прямой кишки в нормальном анатомическом и физиологическом положении. Наиболее логичные с точки зрения сути заболевания методы устранения выпадения прямой кишки применяют уже более 100 лет. Среди многочисленных методов, предложенных за этот период, в настоящее время наибольшее распространение получили следующие: способы Зеренина-Кюммеля — фиксация прямой кишки к передней продольной связке позвоночника в области мыса отдельными узловыми швами; Рипштейна — фиксация прямой кишки к мысу крестца с помощью тефлоновой сетки и её модификация (задне-петлевая фиксация прямой кишки к крестцу с помощью синтетической сетки).
В последние годы всё большее распространение получает лапароскопический метод хирургического лечения по типу заднепетлевои фиксации прямой кишки с помощью тефлоновой сетки (рис. 23-5). Этот метод наряду с надёжной фиксацией кишки обладает очень важным качеством — малой травматичностью вмешательства, что позволяет сократить стационарный послеоперационный период до 4-5 дней.
Комбинированные методы
Сложность патогенеза выпадения прямой кишки нередко вынуждает хирургов прибегать к комбинированным методам хирургического лечения. При этом сочетают различные способы фиксации, пластики и даже резекции дистальных отделов толстой кишки. При наличии у больных внутренней прямокишечной инвагинации (внутреннего выпадения), сопровождающейся образованием солитарнои язвы, наиболее целесообразно выполнение резекции дистальных отделов толстой кишки по типу передней и брюшно-анальной. У больных пожилого и старческого возрастов с тяжёлыми сопутствующими заболеваниями, препятствующими выполнению внутрибрюшных операций, показана операция Делорма. Эту операцию рекомендуют выполнять при длине выпадающего отрезка кишки не более 7—8 см.
Прогноз
Рис. 23-5. Заднепетлевая фиксация
прямой кишки с помощью тефлоновой
сетки.

Для получения стойкого эффекта хирургического лечения необходимо не только соответствие его патогенезу заболевания, но и правильное поведение больных в послеоперационном периоде. Следует устранить факторы, способствующие заболеванию, прежде всего, нормализовать работу ЖКТ и устранить тяжёлые физические нагрузки.
Эпителиальный копчиковый ход
Эпителиальный копчиковый ход — врождённая аномалия развития каудального конца плода, при которой под кожей крестцово-копчиковой области остаётся незаращённый ход, выстланный эпителием. Эта аномалия встречается довольно часто, при профилактических осмотрах её выявляют у 4-5% детей с соотношением мальчиков и девочек 3:1.
Но есть и другая точка зрения на это заболевание, довольно часто встречающаяся в зарубежной литературе. Это волосяная (пилонидаль-ная) полость, киста, образующаяся в межъягодичной складке из-за неправильного роста волос, когда они по неизвестным причинам врастают в кожу с образованием полости (кисты). Копчиковый ход (волосяная полость), как правило, небольших размеров — длиной 2—3 см, оканчивается слепо в подкожной клетчатке в области копчика, но с самим копчиком никак не связан (рис. 23-6). Сам ход выстлан кожным эпителием, содержащим волосы, волосяные луковицы, потовые и сальные железы.
Клинические проявления
Небольшой кожный дефект в области копчика обычно никак клинически не проявляется до полового созревания. С наступлением половой зрелости начинают расти волосы, увеличиваются потовые и сальные железы и малейшая травма, недостаточный гигиенический уход могут быть причиной развития воспалительного процесса как в самом ходе, так и вокруг него. Локализация вблизи заднего прохода обусловливает обилие патогенной микрофлоры и быстрое развитие местного инфекционного процесса. расположения вторичных свищей.

В остром воспалении эпителиального копчикового хода различают две стадии — стадию инфильтрации и стадию абсцедирования с последующим спонтанным прорывом гноя и образованием вторичных гнойных ходов. После прорыва абсцесса температура тела нормализуется, болезненность и отёк значительно уменьшаются, но через сформировавшиеся ходы постоянно выделяется незначительное гнойное отделяемое. В дальнейшем эти ходы могут периодически закрываться с повторным образованием абсцессов. И так вплоть до образования значительной рубцовой деформации не только межъягодичной складки, но и самих ягодиц и промежности. Но и в этих случаях остаётся воспалительный очаг, готовый в любой момент дать очередное обострение. Таким образом, заболевание проходит несколько стадий: бессимптомный период, острое воспаление (инфильтрат, абсцесс), хроническое воспаление (гнойные свищи) с периодически возникающими рецидивами абсцедирования.
В тяжёлых случаях заболевание завершается развитием свищевой формы пиодермии, лечение которой представляет большую сложность и сомнительные перспективы
В бессимптомной стадии эпителиальный копчиковый ход можно обнаружить при осмотре межягодичной складки, когда в коже копчиковой зоны обнаруживают характерные углубления (первичные отверстия). Когда же в этой зоне появляются признаки воспаления, диагноз обычно не вызывает затруднений. Несмотря на очевидность клинической картины, необходимо проводить пальцевое исследование прямой кишки и ректороманоскопию для исключения какой-либо иной причины воспалительного процесса (парапроктит, остеомиелит, пресакральная тератома и др.).
Лечение
Лечение эпителиального копчикового хода на всех стадиях развития заболевания может быть только хирургическим. Консервативные мероприятия (местные и общие противовоспалительные средства) носят лишь симптоматический характер. Задача операции — ликвидация самого хода, всех вторичных гнойных ходов и возможных скрытых полостей. Метод операции определяется стадией заболевания. В неосложнённый воспалением период операция состоит в иссечении эпителиального копчикового хода с ушиванием раны наглухо.
При остром воспалении в стадии инфильтрата, если он не выходит за пределы межъягодичной складки, можно выполнить радикальную операцию с иссечением хода и первичных отверстий. Однако в этом случае ушивать рану наглухо не следует. Края кожной раны подшивают к её дну. В случае развития небольшого абсцесса также можно выполнить радикальную операцию. Рану при этом не ушивают.
При обширных абсцессах целесообразно хирургическое лечение разделить на два этапа. На первом этапе производят вскрытие абсцесса, его промывание и дренирование, на втором, после стихания воспаления, эпителиальный ход с первичными и вторичными отверстиями иссекают радикально в пределах здоровых тканей. Интервал между этапами обычно составляет 5-6 дней. Второй этап можно провести и в более поздние сроки. Отсроченные операции выполняют в более «чистых» условиях, что позволяет производить кожную пластику. Это более выгодно с косметических позиций.
Несмотря на кажущуюся простоту, хирургическое лечение сопровождается большим числом осложнений (до 30—40%), главным образом, воспалительного характера. Основная причина осложнений — несоответствие техники операций имеющимся индивидуальным особенностям воспалительного процесса.
ЛИТЕРАТУРА
Блохин Н.Н., Петерсон Б.Е. Клиническая онкология: т. 1—2. - М.: Медицина, 1979.
Воробьев Г.И. Основы колопроктологии (учебное пособие). — Р.-на-Д.: Феникс, 2001.
Гостищев В.К. Оперативная гнойная хирургия. - М.: Медицина, 1996.
Давыдовский И.В. Общая патология человека. - М.: Медицина, 1969.
Дадвани С.А., Ветшев П.С, Шулудко A.M., Прутков М.И. Желчнокаменная болезнь. - М.: Видар, 2000.
Егиев В.Н., Лядов К.В., Воскресенский П. К. Атлас оперативной хирургии грыж. - М.: Медпрактика, 2003.
Ерюхин И.А., Гельфанд Б.Р., Шляпников С.А. Хирургические инфекции. - СПб: Питер, 2003.
Ивашкин В. Т. Болезни пищевода (патологическая физиология, клиника, диагностика и лечение). — М.: Триада-Х, 2000.
Кригер А.Г., Федоров А.В., Воскресенский П.К., Дронов А.Ф. Острый аппендицит. — М.: Медпрактика, 2002.
Мартынов А.И., Мухин Н.А., Моисеев B.C. Внутренние болезни: т. 1— 2. - М.: ГЭОТАР-МЕД, 2002.
Мирский М.Б. Хирургия от древности до современности. — М.: Наука, 2000.
12 Мондор Г. Неотложная диагностика. Живот: т. 1-2. — СПб: Медбук, 1997.
Одарюк Т. С, Воробьев Г.И., Шелыгин Ю.А. Хирургия рака прямой кишки. — М.: Дедалус, 2005.
Панцырев Ю.М. Клиническая хирургия. — М.: Медицина, 1988.
Петров СВ. Общая хирургия. — СПб: Лань, 1999.
Петровский Б.В. Избранные лекции по клинической хирургии — М.: Медицина, 1968.
Савельев B.C. 50 лекций по хирургии. — М.: Триада-Х, 2004.
Савельев B.C. Руководство по неотложной хирургии органов брюшной полости. - М.: Триада-Х, 2004.
ТрахтенбергА.Х., Чиссов В.И. Клиническая онкопульмонология. — М.: ГЭОТАР МЕД, 2000.
Федоров В.Д., Воробьев Г.И., Ривкин В.Л. Клиническая оперативная колопроктология. — М.: Медицина, 1994.
Федоров В.Д., Данилов М.В. Хирургия поджелудочной железы. Руководство для врачей. — М.: Медицина, 1995.
Федоров В.Д., Емельянов СИ. Хирургические болезни (руководство для интернов). — М.: МИА, 2005.
Черноусое А.Ф., Поликарпов С.А., Черноусое Ф.А. Хирургия рака желудка. - М.: ИздАТ, 2004.
Чиссов В.И., Дарьялова СЛ. Избранные лекции по клинической онкологии. — М.: Фонд паллиативной медицины, 2000.
Шевченко Ю.Л. Частная хирургия: т. 1—2. - СПб, Специальная литература, 1998.
Яицкий Н.А., Седов В.М., Морозов В.П. Язвы желудка и двенадцатиперстной кишки. —М.: МЕДпресс-информ, 2002.
27. Яицкий Н.А., Седов В.М., Васильев СВ. Опухоли толстой кишки. — М.: МЕДпресс-информ, 2002.
