
- •1.Миокардиты: этиология, патогенез. Классификация.
- •2. Миокардиты: клиника, диагностические критерии, дифференциальная диагностика и лечение.
- •3. Перикардиты. Определение. Этиология и патогенез. Классификация.
- •I. Инфекционные или инфекционно-аллергические перикардиты:
- •III. Идиопатические перикардиты.
- •I. Острый перикардит:
- •II. Хронический перикардит:
- •4. Острый фибринозный перикардит: клиника, дифференциальная диагностика, лечение.
- •6. Констриктивный перикардит: клиника, дифференциальная диагностика, лечение. Показания к хирургическому лечению.
- •7. Инфекционный эндокардит. Этиология. Патогенез. Классификация.
- •8. Клинические проявления инфекционного эндокардита. Инфекционный эндокардит протезированных клапанов.
- •9. Диагностические критерии инфекционного эндокардита. Лабораторная и инструментальная диагностика. Дифференциальная диагностика.
- •10. Лечение инфекционного эндокардита. Принципы и режимы антибактериальной терапии. Критерии излеченности. Показания к оперативному лечению. Профилактика инфекционного эндокардита.
- •11. Острая ревматическая лихорадка: Определение. Эпидемиология. Этиология. Патогенез.
- •12. Острая ревматическая лихорадка: Классификация. Клинические проявления. Диагностика. Диагностические критерии.
- •13. Острая ревматическая лихорадка: Лечение. Исходы. Профилактика первичная и вторичная.
- •14. Хроническая ревматическая болезнь сердца. Классификация. Клиника. Диагностика. Ведение пациентов.
- •Лечение хроническая ревматическая болезнь сердца
- •15. Недостаточность митрального клапана: причины развития, патогенез нарушений гемодинамики, клиника, диагностика, течение, осложнения, прогноз, показания к оперативному лечению.
- •16. Митральный стеноз: причины развития, патогенез нарушений гемодинамики, клиника, диагностика, течение, осложнения, прогноз, показания к оперативному лечению.
- •17. Недостаточность аортального клапана: причины развития, патогенез нарушений гемодинамики, клиника, диагностика, течение, осложнения, прогноз, показания к оперативному лечению.
- •18. Стеноз устья аорты: причины развития, патогенез нарушений гемодинамики, клиника, диагностика, течение, осложнения, прогноз, показания к оперативному лечению.
- •19. Сочетанные пороки сердца: особенности клиники, определение преобладания порока, диагностика, течение, осложнения, прогноз. Относительная и абсолютная недостаточность клапанов.
- •20. Комбинированные пороки сердца: особенности клиники, определение преобладания порока, диагностика, течение, осложнения, прогноз. Относительная и абсолютная недостаточность клапанов.
- •21. Принципы лечения пороков сердца (консервативные и хирургические). Показания
- •22. Пролабирование створок митрального клапана. Определение. Причины развития (первичный и вторичный пролапс митрального клапана). Классификация, диагностика.
- •Причины пролапса митрального клапана с учетом этиологии выделяют первичный (идиопатический, врожденный) и вторичный пролапс митрального клапана.
- •Диагностика пролапса митрального клапана
- •Классификация марс
- •24. Кардиомиопатии: определение, классификация, прогноз.
- •25. Дилятационная кардиомиопатия: гемодинамика, клиника, диагностика, дифференциальная диагностика и лечение.
- •26. Гипертрофическая кардиомиопатия: гемодинамика, клиника, диагностика, дифференциальная диагностика и лечение.
- •27. Рестриктивная кардиомиопатия: клиника, диагностика, дифференциальная диагностика, лечение.
- •28. Бронхиальная астма: определение, этиология, патогенез, классификация, клиническая картина. Диагностика.
- •29. Бронхиальная астма: понятие о "Национальном соглашении". Осложнения. Иммунопатология бронхиальной астмы. Лечебные мероприятия в приступном и межприступном периодах.
- •30. Бронхиальная астма: ступени терапии, направленной на достижение контроля.
- •31. Бронхиальная астма: принципы и методы лечения астматического статуса.
- •32. Тромбоэмболия легочной артерии: предрасполагающие факторы, основные маркеры для стратификации риска при тэла, клиническая картина.
- •33. Тромбоэмболия легочной артерии: инструментальная диагностика.
- •34. Тэла: клиническая оценка гемодинамического статуса.
- •35. Тэла. Лечение – терапевтическая и хирургическая тактика.
- •36. Острый лейкоз: этиология, патогенез, классификация fab(1976г.), воз(2008г.).
- •37. Острый лейкоз: клиническая картина, лабораторно-морфологическая, цитохимическая, иммунофенотипическая, цитогенетическая диагностика, течение и осложнения.
- •38. Этапы и принципы современной терапии острых лейкозов. Основные протоколы терапии острых лейкозов. Осложнения лечения. Диспансерное наблюдение.
- •39. Хронический лимфолейкоз: клиническая картина, стадии течения.
- •40. Лабораторно-морфологическая характеристика и лечение хронического лимфолейкоза. Диспансерное наблюдение.
- •41. Хронический миелолейкоз: клиническая картина, фазы течения. Лабораторно-морфологическая характеристика и осложнения хронического миелолейкоза.
- •42. Современная терапия хронического миелолейкоза. Прогноз. Диспансеризация.
- •1. Химиотерапия:
- •43. Истинная полицитемия: клиническая картина, стадии течения, критерии диагноза.
- •I стадия (начальная, 5 и более лет):
- •Iiв стадия – эритремический процесс с миелоидной метаплазией селезенки:
- •44. Дифференциальный диагноз истинной полицитемии и симптоматических эритроцитозов. Лечение. Диспансерное наблюдение.
- •45. Этиопатогенез агранулоцитозов. Иммунный и миелотоксический агранулоцитозы. Клиника, лечение.
- •46. Гемостазиопатии. Классификация, методы исследования, диагностические критерии, лечение.
- •47. Геморрагический васкулит: патогенез кровоточивости, клиника, формы и варианты течения. Диагностические критерии, лечение.
- •48. Геморрагическая телеангиэктазия: патогенез кровоточивости, клиника, диагностические критерии, лечение.
- •49.Тромбоцитопении:определение,этиопатогенез,клиника,диагностические критерии,лечение.
- •50.Гемофилии а и в.Патогенез кровоточивости.Клиника,диагностика,лечение,трудоустройство.
- •51.Двс-синдром:этиология,патогенез,стадии течения,лечение.
- •52.В12-фолиеводефицитные анемии:патогенез,клиника,критерии диагноза.
- •53. В12-фолиеводефицитные анемии:лечение,профилактика рецидивов,диспансеризация.
- •54.Железодефицитные анемии:патогенез,клиника,критерии диагноза.
- •55.Железодефицитные анемии:лечение,профилактика рецидивов,диспансеризация.
- •56.Апластические анемии:этиология,патогенез.Роль аутоиммунного механизма.
- •57. Апластические анемии: основные клинические признаки, лабораторная диагностика, критерии диагноза, лечение.
- •58. Гемолитические анемии: классификация, механизмы и типы гемолиза, общие
- •59. Иммунные гемолитические анемии. Диагностические критерии, лечение.
- •3) Аига с полными холодовыми агглютининами –
- •60. Наследственный микросфероцитоз. Патогенез, диагностика, лечение. Основные формы ферментопатий и гемоглобинопатий.
- •61. Миеломная болезнь: патогенез, клинические варианты, диагностические критерии, лечение.
- •62. Ревматоидный полиартрит. Современные теории этиопатогенеза: роль
- •1. Генетическая предрасположенность
- •2. Инфекционный фактор
- •3. Пусковой фактор (переохлаждение, гиперинсоляция, интоксикации, мутагенные медикаменты, эндокринопатии, стрессы и т.Д.).
- •63. Патогенез ра по частным проявлениям (в суставных тканях, суставной жидкости,
- •64. Клинические проявления ревматоидного артрита. Степени активности, стадии,
- •65. Лечение ревматоидного артрита. Базисная терапия. Лечение обострений ревматоидного артрита. Критерии оценки эффективности лечения.
- •66. Остеоартроз. Определение. Распространение. Этиология и патогенез
- •67. Клиническая картина остеоартроза. Основные клинические формы и стадии течения. Диагностика остеоартроза. Дифференциальный диагноз с артритами.
- •1. Патогенетические варианты
- •III. Преимущественная локализация
- •IV. Рентгенологическая стадия (по Келлгрену): I, II, III, IV.
- •68. Принципы терапии остеоартроза. Показания к ортопедическому лечению.
- •69. Подагра. Определение. Распространение. Этиология и патогенез. Классификация.
- •70. Подагра. Клиническая картина. Диагностические критерии подагры (острый подагрический артрит, образование тофусов, особенности поражения почек и т.Д.).
- •71. Лечение подагры.
- •2. По степени активности(учет клинических и лабораторныхданных): высокую (III), умеренную (II), минимальную
- •3.Клинико-морфологическая характеристика поражений (кожи,суставов,серозныхоболочек,сердца,почек,нер.Системы,легких)
- •73. Клиническая картина при скв. Основные клинические синдромы при системной
- •74. Подходы к лечению скв.
- •75. Этиопатогенез дерматомиозита. Механизмы аутоиммунизации. Провоцирующие
- •76. Клиническая картина дерматомиозита. Основные клинические синдромы при
- •77. Диагностика дерматомиозита. Диагностические критерии заболевания. Подходы к
- •78. Этиопатогенез системного склероза. Механизмы аутоиммунизации.
- •79. Клиническая картина системного склероза. Стадии в течение системного склероза.
- •80. Диагностика системного склероза. Диагностические критерии заболевания.
- •81. Этиология системных васкулитов. Патогенез. Роль наследования (hla-антигены). Классификация системных васкулитов.
- •82. Узелковый полиартериит: клинические варианты, характерные синдромы и их проявление. Классификация узелкового полиартериита. Диагностика. Лечение.
- •83. Клинические особенности болезни Вегенера, синдрома Гудпасчера. Лечение.
- •84. Клинические особенности болезни Винивертера-Бюргера, болезни Такаясу, Хортона. Лечение.
- •85.Ревматическая полимиалгия. Патогенез. Клиника. Лечение.
- •86. Острый нефритический синдром. Этиология. Патогенез. Клинические проявления.
- •87. Методы диагностики острого нефритического синдрома.
- •88. Принципы лечения острого нефритического синдрома. Исходы, прогноз. Профилактика постстрептококкового гломерулонефрита.
- •89. Хронический нефритический синдром. Классификация: клиническая и морфологическая. Патогенез различных форм хронического нефритического синдрома.
- •90. Роль биопсии почки в диагностике нефрологических заболеваний. Оценка функционального состояния почек, мочевой синдром. Дифференцированный подход к лечению хронического нефротического синдрома.
- •91. Вторичные нефропатии: при сахарном диабете, артериальной гипертензии, системных васкулитах.
- •92. Хронический пиелонефрит: Этиология. Патогенез. Классификация
- •93. Хронический пиелонефрит: Клиника. Диагностика
- •94. Хронический пиелонефрит. Лечение. Особенности антибактериальной терапии.
- •95. Тубулоинтерстициалный нефрит: Причины развития. Диагностика. Лечение.
- •96. Нефротический синдром. Наиболее частые заболевания, сопровождающиеся развитием нефротического синдрома. Патогенез нефротического синдрома.
- •97. Нефротический синдром. Клинические проявления. Осложнения. Диагностика.
- •98. Нефротический синдром. Терапевтическая тактика.
- •Симптомы амилоидоза почек
- •100. Амилоидоз почек. Диагностика. Роль морфологического исследования. Терапевтическая тактика. Профилактические мероприятия. Диагностика амилоидоза
- •Лечение амилоидоза
- •Профилактика амилоидоза
- •101. Понятие о хронической болезни почек. Основные заболевания, приводящие к развитию хронической болезни почек (хбп) и хронической почечной недостаточности (хпн). Классификация хбп.
- •102. Факторы риска прогрессирования хпн. Контроль функционального состояния почек. Классификация хпн.
- •103. Этиопатогенез, клиника основных клинических синдромов при хпн. Методы диагностики хпн.
- •104. Консервативное лечение хпн. Лечение терминальной стадии хпн (уремии). Консервативное лечение хпн
- •Лечение хпн в терминальной стадии(уремии)
- •105. Терапевтические аспекты при использовании методов внепочечного очищения крови (гемодиализ, перитонеальный диализ). Трансплантация почки.
2. По степени активности(учет клинических и лабораторныхданных): высокую (III), умеренную (II), минимальную
(I) активность
3.Клинико-морфологическая характеристика поражений (кожи,суставов,серозныхоболочек,сердца,почек,нер.Системы,легких)
В. А. Насонова (1972) выделяет варианты течения СКВ (острое,подострое, хроническое) по началу заболевания и дальнейшемупрогрессированию.
При остром теченииначало болезни внезапное, температуратела высокая, характерны острый полиартрит с резкой болью в суставах, выраженные кожные изменения, тяжелые полисерозиты, поражение почек, нервной системы, трофические нарушения, похудание, резкое увеличение СОЭ, панцитопения, большое количество LE-клеток в крови, высокие титры АНФ. Длительность заболевания 1-2 года.
Подострое течениехарактеризуется постепенным развитием,суставным синдромом, нормальной или субфебрильной температурой тела, кожными изменениями. Активность процесса в течение значительного времени минимальная, ремиссии продолжительны (до полугода). Однако постепенно процесс генерализуется, развивается множественное поражение органов и систем.
Хроническое течениепроявляется моно- или малосиндромностью в течение многих лет. Общее состояние долго остаетсяудовлетворительным. На ранних этапах наблюдаются кожные изменения, суставный синдром. Процесс медленно прогрессирует, ив дальнейшем поражаются многие органы и системы.С учетом клинических и лабораторных данных выделяют три
73. Клиническая картина при скв. Основные клинические синдромы при системной
красной волчанке. Стадии в течении СКВ. Диагностика системной красной волчанки.
СКВ - системное аутоиммунное заболевание, иммуновоспалительное поражение соединительной ткани, микроциркулярного русла, кожи, суставов и внутренних органов.
В раннем периоде СКВ наиболее распространенными считают синдромы поражения суставов, кожи и серозных оболочек, а также лихорадку.
Поражение опорно-двигательного аппарата манифестирует полиартритом, симметричным поражением мелких суставов кисти и крупных суставов. При развернутой клинической картине определяют дефигурацию суставов. В течении болезни развиваются деформации мелких суставов. Суставные изменения могут сопровождаться поражением мышц (диффузных миалгий).
Поражение кожного покрова - наиболее типичны эритематозные высыпания на лице в области скуловых дуг и спинки носа («бабочка»).
Дискоидные высыпания – эритематозные приподнимающиеся бляшки с кератическим нарушением и последующим развитием атрофии кожи лица, конечностей и туловища.
Капиллярит – мелкоточечная геморрагическая сыпь на подушечках пальцев рук, ногтевых ложах и ладонях. Поражение серозных оболочек возникает у 90 % - классическая триада: дерматит, артрит, полисерозит. Особенно часто обнаруживают поражение плевры и перикарда, реже - брюшины.
Поражение сердечно-сосудистой системы. Чаще всего обнаруживают перикардиты, склонные к рецидированию. Поражение эндокарда в виде бородавчатого эндокардита на створках митрального, аортального или трехстворчатого клапана, признаки недостаточности соответствующего клапана.
Поражение сосудов - синдром Рейно - приступообразно развивающиеся расстройства артериального кровоснабжения кистей или стоп, возникающие под действием холода или волнения.
Воспалительный процесс в легких протекает остро либо месяцами и манифестирует признаками синдрома воспалительной инфильтрации легочной ткани, аналогичными таковым при пневмонии. Особенность процесса состоит в возникновении малопродуктивного кашля в сочетании с одышкой. Возможны – хронические интерстициальные изменения.
Поражение ЖКТ. При физикальном обследовании иногда обнаруживают неопределенную болезненность в эпигастральной области и в месте проекции поджелудочной железы, признаки стоматита. В ряде случаев развивается гепатит: отмечают увеличение и болезненность печени.
Чаще всего возникает поражение почек (волчаночный гломерулонефрит - определяют массивные отеки и нередко АГ или люпус-нефрит).
Аутоиммунная тромбоцитопения (синдром Верльгофа) манифестирует типичными высыпаниями в виде геморрогических пятен разной величины на коже внутренней поверхности конечностей, груди и живота, а также на слизистых оболочках. После незначительных травм возникают кровотечения. Носовые кровотечения иногда приобретают профузный характер и приводят к анемии.
Поражение нервной системы выражено в различной степени: головные боли мигренозного характера, судорожные припадки, нарушения мозгового кровообращения вплоть до развития инсульта.
Лабораторное исследование крови. Выделяют 2 группы показателей.
1. Показатели, имеющие прямое диагностическое значение: LЕ-клетки (клетки красной волчанки); АНФ гетерогенная популяция аутоантител, реагирующих с различными компонентами клеточного ядра и циркулирующих в крови. АНА – антитела к нативной ДНК.; Диагностика антифосфолипидного синдрома при СКВ -определение волчаночных антикоагулянтов - специфических антител к фосфолипидам и антител к кардиолипину.
2. Неспецифические острофазовые показатели, к которым относят: диспротеинемию с повышенным содержанием 2-и -глобулинов; обнаружение СРБ; повышение СОЭ.
При
исследовании периферической крови -
лейкопения (1-1,2![]() /л)
со сдвигом лейкоцитарной формулы влево
с лимфопенией (5-10 % лимфоцитов). Умеренная
гипохромная анемия, иногда- гемолитическая
анемия, сопровождающаяся желтухой,
ретикулоцитозом и положительной пробой
Кумбса. Иногда тромбоцитопения в
сочетании с синдромом Верльгольфа.
/л)
со сдвигом лейкоцитарной формулы влево
с лимфопенией (5-10 % лимфоцитов). Умеренная
гипохромная анемия, иногда- гемолитическая
анемия, сопровождающаяся желтухой,
ретикулоцитозом и положительной пробой
Кумбса. Иногда тромбоцитопения в
сочетании с синдромом Верльгольфа.
Для поражения почек характерны изменения в моче: субклиническая протеинурия (содержание белка в моче 0,5 г/сут, часто - в сочетании с небольшой лейкоцитурией и эритроцитурией); более выраженная протеинурия, служащая выражением нефротического синдрома, сопровождающего подострый или активный волчаночный нефрит.
При пункционной биопсии почек - неспецифические мезангиомембранозные изменения, часто с фибропластическим компонентом. обнаружение в препаратах измененных ядер (гематоксилиновых телец); капиллярные мембраны клубочков в виде проволочных петель; отложение на базальной мембране клубочков фибрина и иммунных комплексов в виде электронно-плотных депозитов.
При рентгенологическом исследовании обнаруживают: изменения в суставах (при суставном синдроме – эпифизарный остеопороз в суставах кистей и лучезапястных суставах, при хроническом течении артрита и деформациях – сужение суставной щели с подвывихами); изменения в легких при развитии пневмонита (при длительном течении – дисковидные ателектазы, усиление и деформацию легочного рисунка в сочетании с высоким стоянием диафрагмы); изменения со стороны сердца при развитии волчаночного порока или экссудативного перикардита. ЭКГ позволяет обнаружить неспецифические изменения конечной части желудочкового комплекса (зубец Т и сегмент SТ).
КТ и МРТ головного мозга обнаруживают патологические изменения с поражением ЦНС.
В случаях классического течения СКВ –диагностика проста и основана на обнаружении «бабочки», рецидивирующего полиартрита и полисерозита, составляющих клиническую диагностическую триаду, дополняемую присутствием LЕ –клеток или АНФ в диагностических титрах.
Диагностические критерии системной красной волчанки:
Высыпания в скуловой области - Плоская или приподнимающаяся на скуловых дугах фиксированная эритема с распространением на носогубные складки
Дискоидные высыпания - Эритематозные приподнимающиеся бляшки с кератозом и атрофией
Фотосенсибилизация - Кожные высыпания в результате необычной реакции на солнечное облучение
Язвы во рту или носоглоточной области, обычно безболезненные
Артрит двух периферических суставов или более без развития эрозий суставных поверхностей
Серозит - Плеврит, перикардит (сухой, выпотной)
Поражение почек - Персистирующая протеинурия более 500 мг/сут
Неврологические нарушения - Судороги и психоз, не связанные с приемом лекарственных средств или с метаболическими нарушениями, вызванные уремией и электролитным дисбалансом
Гематологические нарушения - Гемолитическая анемия: лейкопения менее 4*
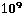 /л;
лимфопения (менее 1,5*
/л;
лимфопения (менее 1,5*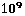 /л)
при 20 исследованиях и более; тромбоцитопения
(менее 10*
/л)
при 20 исследованиях и более; тромбоцитопения
(менее 10*  /л),
не связанная с приемом лекарственных
препаратов.
/л),
не связанная с приемом лекарственных
препаратов.Иммунные нарушения - Положительный LЕ –клеточный тест; Антитела к ДНК и нативной ДНК в высоком титре
Антинуклеарные антитела - Повышение титра антител, связанное или не связанное с приемом лекарственных препаратовспособных вызвать лекарственную волчанку
Диагноз достоверен при обнаружении соответствия 4 критериям или более.
По клиническому течению выделяют 3 варианта СКВ: острый, подострый и хронический.
Активность волчаночного процесса оценивается с помощью клинических и лабораторных признаков. Выделяют 3 степени активности:
1 – минимальная
2 – средняя
3 – максимальная
