
- •8. Общий осмотр больного, правила и техника. Оценка сознания, положения больного. Оценка телосложения.
- •9. Осмотр головы, лица, глаз, век, носа, полости рта, шеи.
- •10. Осмотр кожи больного (окраска, эластичность, влажность, высыпания, рубцы) Осмотр кожи. Обращают внимание на окраску, эластичность, влажность кожи, различные высыпания и рубцы.
- •11. Осмотр и пальпация лимфатических узлов, мышечной системы, суставов, конечностей.
- •12. Осмотр грудной клетки. Признаки, определяющие форму грудной клетки. Физиологические и патологические формы грудной клетки.
- •14. Определение типа дыхания, симметричности, частоты, глубины дыхания, дыхательной экскурсии грудной клетки.
- •15. Пальпация грудной клетки. Определение болезненности, эластичности грудной клетки. Определение голосового дрожания, причины его усиления или ослабления.
- •16. Перкуссия легких. Физическое обоснование метода. Способы перкуссии. Виды перкуторного звука.
- •17. Определение пространства Траубе, его диагностическое значение.
- •18. Сравнительная перкуссия легких. Распределение звучности перкуторного тона в различных местах грудной клетки в норме. Патологические изменения перкуторного звука.
- •19. Топографическая перкуссия легких. Определение верхних и нижних границ легких, их расположение в норме. Определение экскурсии нижнего края легких.
- •20. Аускультация легких, основные правила. Основные дыхательные шумы. Изменения везикулярного дыхания, (ослабление и усиление, саккадированное, жесткое дыхание).
- •21. Патологическое бронхиальное дыхание, причины его появления и диагностическое значение. Бронховезикулярное дыхание, механизм его возникновения.
- •22. Побочные дыхательные шумы, механизм их возникновения, диагностическое значение.
- •23. Бронхофония, методика определения, диагностическое значение
- •25. Плевральная пункция, ее методика проведения, показания и противопоказания. Исследование плеврального выпота, его виды. Трактовка анализов.
- •26. Основные методы оценки функционального состояния органов дыхания (спирография, пневмотахометрия, пневмотахография, определение Ра о2 и РаСо2 в артериальной крови).
- •27. Спирография, основные легочные объемы. Пневмотахометрия, пневмотахография.
- •28 Бронхоскопия, показания, противопоказания, диагностическое значение
- •29. Методы функциональной диагностики рестриктивного типа нарушения вентиляции.
- •32. Осмотр сосудов шеи. Диагностическое значение "пляски каротид", набухания и пульсации вен (отрицательного и положительного венного пульса). Визуальное определение цвд.
- •33. Осмотр области сердца (сердечный и верхушечный толчок, сердечный горб, эпигастральная пульсация).
- •34. Пальпация области сердца. Верхушечный, сердечный толчок, эпигастральная пульсация, систолическое и диастолическое дрожание, пальпация магистральных сосудов. Диагностическое значение.
- •52. Поверхностная пальпация живота, методика, диагностическое значение.
- •53. Метод глубокой скользящей пальпации живота. Диагностическое значение.
- •54. Синдром “острого” живота
- •57. Общие представления о методах исследования всасывания жиров, белков и углеводов в кишечнике, синдромы нарушения пищеварения и всасывания.
- •58. Копрологическое исследование, диагностическое значение, основные копрологические синдромы.
- •60. Перкуссия и пальпация печени, определение ее размеров. Семиологическое значение изменений края, поверхности консистенции печени.
- •61. Перкуссия и пальпация селезенки, диагностическое значение.
- •62. Лабораторные синдромы при заболеваниях печени (синдромы цитолиза, холестаза, гиперспленизма).
- •65. Радиоизотопные методы исследования функции и структуры печени.
- •66. Исследование выделительной и обезвреживающей функций печени.
- •67. Исследование пигментного обмена в печени, диагностическое значение.
- •68. Методы исследования белкового обмена в печени, диагностическое значение.
- •69. Подготовка больных к рентгенологическому исследованию желудка, кишечника, желчевыводящих путей.
- •70. Методы исследования при заболеваниях желчного пузыря, пальпация пузырной области, оценка полученных результатов. Выявление пузырных симптомов.
- •71. Ультразвуковой исследование желчного пузыря, общего желчного протока.
- •72. Дуоденальное зондирование. Трактовка результатов исследования. (вариант 1).
- •72. Дуоденальное зондирование. Трактовка результатов исследования. (вариант 2.Учебник).
- •73. Рентгенологическое исследование желчного пузыря (холецистография, в/в холеграфия, холангиография, понятие о ретроградной холангиографии).
- •74. Методы исследования поджелудочной железы (расспрос, осмотр, пальпация и перкуссия живота, лабораторные и инструментальные методы исследования).
- •75. Общие представления об эндоскопических, рентгенологических, ультразвуковых методах исследования желудочно-кишечного тракта.( тупой вопрос – тупой ответ ).
- •91.Диабетическая кома (кетоацидотическая), симптоматика и неотложная помощь.
- •92. Признаки гипогликемии и первая помощь при гипогликемических состояниях.
- •2.Исследование мокроты
- •2.Осмотр:
- •3.Пальпация:
- •102. Методы определения активности I фазы свертывания крови.
- •103. Методы определения активности II фазы свертывания крови.
- •104. Методы определения активности III фазы свертывания крови.
- •107. Методы выявления гемолиза.
- •127. Отек легких, клиническая картина, неотложная помощь.
- •129. Неотложная помощь при острой задержке мочи, катетеризация мочевого пузыря.
- •130. Неотложная помощь при острой почечной колике
- •131. Искусственная вентиляция легких и непрямой массаж сердца.
- •132. Внезапная смерть и реанимационные мероприятия.
- •133.Техника подкожных, внутрикожных инъекций. Осложнения, тактика медсестры при них.
- •134.Техника внутримышечных инъекций. Осложнения, тактика медсестры при них.
- •135.Техника внутривенных инъекций. Осложнения, тактика медсестры при них.
- •137.Техника сбора и подключения системы для переливания крови, кровезаменителей и лекарственных препаратов.
- •138.Показания и техника наложения жгутов на конечности.
- •2. Экстрасистолическая аритмия
- •4.3. Пароксизмальная тахикардия (пт)
- •3. Гепатит с (hcv, Hepatitis с virus)
- •50 Ммоль/л, креатинина 0,088-0,176 ммоль/л, индикана 0,87-3,13 мкм/л. Остаточный азот (азот крови за вычетом азота белка) составляет 14,2-28,5 ммоль/л.
- •108. Методы исследования костно-мышечной системы, суставов (расспрос, осмотр, пальпация, лабораторные, рентгенологические методы, значение биопсии органов и тканей).
- •109. Узи в клинике внутренних болезней. Диагностическое значение
- •110. Понятие о компьютерной томографии и магнитно-ядерном резонансе
- •112. Неотложная помощь при приступе бронхиальной астмы.
- •113. Неотложная помощь при кровохарканье, легочном кровотечении.
- •115. Неотложная помощь при купировании приступа сердечной астмы, отека легких.
- •116. Неотложная помощь при кровотечениях.
- •117. Оказание неотложной помощи при рвоте.
- •118. Неотложная помощь при желудочно-кишечном кровотечении.
- •119. Неотложная помощь при носовом кровотечении.
- •120. Неотложная помощь при острой сосудистой недостаточности (обморок, шок, коллапс).
- •126. Неотложная помощь при купировании приступа сердечной астмы.
75. Общие представления об эндоскопических, рентгенологических, ультразвуковых методах исследования желудочно-кишечного тракта.( тупой вопрос – тупой ответ ).
Рентгенологические методы. Одними из наиболее распространенных методов являются рентгенологические методы исследования ЖКТ. Сюда относятся рентгеноскопия и рентгенография, томография, экскреторные методы, т. е. введение контрастов и рентгенологическое наблюдение за выведением этих контрастов, и, наконец, ангиография.
Самыми простыми методами являются рентгенография и рентгеноскопия. Проводятся рентгенография и рентгеноскопия пищевода, желудка с досмотром двенадцатиперстной кишки, также применяют метод пассажа контрастного вещества через 24 часа после приема для проведения рентгенографии кишечника.
В качестве контрастного вещества вводится барий, различный по консистенции (густой или жидкий) в зависимости от того, как плотно мы хотим наполнить обследуемый орган. Безконтрастное исследование делается в двух случаях: если надо определить инородное тело или в случае кишечной непроходимости. При кишечной непроходимости на обзорной рентгенограмме мы видим уровни жидкости в кишечнике.
При изучении печени и желчевыводящих путей применяют обзорную рентгенографию для выявления камней или обызвествлений в паренхиме печени. Используют также пневмоперитонеум (введение воздуха в брюшную полость для лучшего контрастирования печени), а также применяют ангиографию, в частности артериогепатографию, селективно контрастируют артерии печени.
Из других рентгенологических исследований могут быть использованы гепатовенография, (контрастирование нижней полой вены) и спленопортография (пункция селезенки с введением туда контраста, который по селезеночным сосудам поступает в печень и контрастирует не только селезенку, но и сосуды печени).
Исследование желчевыводящих путей производится такими методами, как оральная холецистографйя. Через рот вводится контрастное вещество (например, холевид), который всасывается в желудке и поступает в желчный пузырь, контрастирует его, что позволяет выявлять конкременты, а также благодаря определенным пробным "завтракам" оценить, как сокращается желчный пузырь и желчевыводя-щие протоки в ответ на прием пробного завтрака.
Эндоскопические методы. Эндоскопия является одним из современных направлений диагностики заболеваний желудочно-кишечного тракта (ЖКТ). Данный метод позволяет врачу без хирургического вмешательства заглянуть внутрь организма. Вот почему эндоскопия – наиболее надежный метод диагностики и лечения целого ряда заболеваний пищевода, желудка, двенадцатиперстной кишки и толстого кишечника.
Самое главное, что позволяют эндоскопические методы – это распознать начальные формы злокачественных заболеваний, риск развития которых у лиц старше 40 лет постоянно увеличивается с возрастом. Современный эндоскоп – это сложнейший прибор, позволяющий врачу-эндоскописту видеть изображение в цифровом формате, с увеличением, на большом мониторе, и не пропустить ни одной детали. Доктор увидит любые изменения цвета и поверхности, даже размером 1-2 мм, что очень важно для обнаружения не только самой болезни, но и ее первых признаков. Кроме того, применение специальных красителей позволяет обнаруживать предопухолевые состояния и опухоли на самой ранней стадии, когда их можно полностью вылечить, зачастую даже без хирургической операции.
При фиброэзофагогастродуоденоскопии (ФЭГДС) исследуется весь пищеварительный тракт от пищевода до двенадцатиперстной кишки, и это одна из самых распространенных диагностических методик. Во время исследования эндоскоп будет проведен через рот в желудок. Для полного осмотра необходимо, чтобы желудок был пуст от содержимого, поэтому необходимо не принимать пищу и жидкости в течение 6-7 часов перед исследованием.
Колоноскопия – эндоскопическое исследование толстой кишки представляет собой достаточно сложную в техническом отношении процедуру. Для того чтобы осмотреть слизистую оболочку толстой кишки необходимо, чтобы в ее просвете не было каловых масс. Успех и информативность колоноскопии определяется, в основном, качеством подготовки к процедуре. Колоноскоп вводят через прямую кишку и осматривают весь толстый кишечник. Врач осматривает всю внутреннюю поверхность толстой кишки. Если доктор нашел что-то подозрительное, то он возьмет кусочек ткани для дальнейшего исследования или удалит полип.
УЗИ ЖКТ необходимо для визуализации возможных патоморфологических изменений желудочно-кишечного тракта. Ультразвуковые волны отражаются от препятствий в виде крови/лимфы, мышц, костей и других эхогенных структур, преображаются в электрические сигналы посредством аппарата и передаются на монитор. Изображение фиксируют в виде распечатки фотографии и отдают пациенту вместе с заключением от врача-диагноста. Исследование проводится методом эндоскопирования с использованием тончайших датчиков различного диаметра, что позволяет значительно снизить негативное впечатление от процедуры.
При помощи данного вида исследований возможно выявить деструктивные изменения различных внутренних органов брюшной полости, а также злокачественные и доброкачественные новообразования, камни различной локализации. Показаниями к УЗИ ЖКТ являются такие заболевания, как:
панкреатит (воспаление поджелудочной железы)
гастродуоденит
все виды гастритов
эзофагитный рефлюкс
портальный гипертензивный синдром
ахалазия
желчнокаменная болезнь
воспаление кишечника различной этиологии.
88. Лабораторные и инструментальные методы исследования щитовидной железы (определение гормонов, УЗИ, сканирование, пункция ЩЖ).
1. Определение гормонов:
Радиоиммунный метод определения гормонов: основан на том, что гормонам, циркулирующим в крови, присущи антигенные свойства. К исследуемому веществу (АГ) предварительно готовят АТ (антисыворотку), затем стандартное количество полученной антисыворотки смешивают со стандартным количеством исходного АГ, меченного радиоактивным I (при этом большее количество меченого АГ связывается с АТ, образуя радиоактивный преципитат с определённой радиоактивностью). К этой смеси добавляют сыворотку крови, содержащую исследуемое вещество: добавленный АГ конкурирует с меченным АГ, вытесняя его из комплексов с АТ. Чем больше определяемого вещества (гормона) содержится в исследуемом образце, тем больше радиоактивных меток вытесняются из комплекса с АТ. Далее отделяют комплекс АГ-АТ путём преципитации от свободного меченого гормона и измеряют его радиоактивность( т.е.количество) на гамма-счётчике. Радиоактивность падает. Чем больше в исследуемом образце АГ, тем меньше оказывается радиоактивность оставшегося преципитата. С помощью этого метода в крови определяют содержание тироксина (Т4) и трийодтиронина (Т3), тиреотропного гормона (ТТГ).
Лабораторные значения: Т3 = 1,2 – 3,1 нмоль/л. Т4= 39-155 нмоль/л. ТТГ= 0,32-5 мМЕ/л.
2.УЗИ щитовидной железы применяется для выявления узловых форм зоба и кист щитовидной железы. Оценивают форму, размеры ЩЖ. На основании УЗИ можно поставить правильный диагноз.
3.Сканирование ЩЖ: даёт возможность обнаружить узлы в щитовидной железе, также позволяет определить их повышенную («горячие узлы»), нормальную («тёплые узлы») и пониженную («холодные узлы») активность, что очень важно в постановке правильного диагноза.
4.Пункция щитовидной железы: проводится не всегда, а только по показаниям:
Образование, которое в размере от 1 см и больше должно быть обязательно пунктировано.
Если образование меньших размеров, но в его структуре имеется подозрение на малигнизацию, то оно также пунктируется.
Если узлов несколько, то пунктируется больший из них.
Предпочтительно проводить процедуру под контролем УЗИ аппарата, т.е. перед проколом наводят датчик УЗИ, обнаруживают образование, и глядя на монитор, не отрывая датчик производят прокол. Использование УЗИ во время процедуры значительно повышает эффективность ТАБ. Если использовалось УЗИ, то высокая вероятность что попали точно в узловое образование, а именно в его стенку, а не в центр. Это важно, потому что именно в стенке имеются потенциальные раковые клетки, тем временем в центре только коллоид.
Процедуру производят обычным шприцом для внутримышечной иньекции. После прокола, оттягивают поршень шприца и немного отсасывают содержимое. Затем содержимое узла наносят на предметное стекло и отправляют в цитологическую лабораторию. Обезболивания не проводят, т.к. эта процедура не такая болезненная и анастезиологический препарат может изменить показатели. Через несколько дней будет готов гистологический анализ пунктата.
89. Методы диагностики сахарного диабета (расспрос, осмотр, лабораторные и инструментальные методы исследования).
Сахарный диабет – клинический синдром хронической гипергликемии и глюкозурии, обусловленный инсулиновой недостаточностью.
Расспрос: больные предъявляют жалобы на сухость во рту, жажду (полидипсия), обильное мочеотделение (полиурия), повышение аппетита, слабость, кожный зуд. У больных СД 1 типа заболевание возникает остро( чаще в молодом возрасте). При СД
2 типа заболевание развивается медленно и может протекать с минимальной симптоматикой.
Осмотр:
Кожные покровы: можно обнаружить румянец на лбу, щеках, подбородке, возникающий в результате расширения капилляров, желтую окраску ладоней и подошв, обусловленную нарушением обмена витамина А, расчёсы. Можно заметить фурункулы и грибковые поражения кожи.
Мышцы и кости: атрофия мышц и остеопороз позвонков, костей конечностей в результате нарушения белкового обмена.
Пищеварительный тракт: возникновение гингивитов, стоматитов, снижение секреторной и моторной функции желудка.
Офтальмологические нарушения: проявляется расширением венул сетчатки, развитием в ней микроаневризм, кровоизлияний. Развивается диабетическая ретинопатия, приводящая к прогрессирующей потере зрения.
Нейрогенные изменения: нарушение болевой, температурной чувствительности, снижение сухожильных рефлексов, снижение памяти.
Лабораторные методы исследования:
Диагностические критерии:
Норма глюкозы в крови = 3,3-5,5 ммоль/л натощак.
СД: натощак = 6,1 ммоль/л и более + симптомы заболевания.
В крови более 11,1 ммоль/л. 100% диагноз сахарного диабета.
При неясном диагнозе: пероральный глюкоз-тест. 3 дня пациент ест, что хочет. Натощак берут кровь. Далее дают глюкозную нагрузку. Через 2 часа в норме сахар должен снизится ниже 7,8 ммоль/л, а у больных сахарным диабетом 11,1 ммоль/л. В тех случаях, когда уровень глюкозы в крови через 2 часа после теста находится между нормальными значениями, характерными для СД ( 7,8-11,1 ммоль/л.), то говорим о нарушенной толерантности к глюкозе.
Глюкозурию выявляют при увеличении содержания глюкозы в моче свыше 8,8 ммоль/л.
Также используют определение содержания иммунореактивного инсулина и глюкогона в крови, а также С-пептида, гликолизированного гемоглобина.
Инструментальные методы исследования:
УЗИ поджелудочной железы
Исследование артериального кровотока на нижних конечностях (симптомы плантарной ишемии: Панченко, Гольфламма и т.д) и с помощью ангиографии.
При выявлении осложнений делается УЗИ почек, сердца.
Исследование сосудов глаз.
Сканирование почек.
90. Определение содержания глюкозы в крови, в моче, ацетона в моче. Гликемическая кривая или сахарный профиль.
1.Определение содержания глюкозы в крови: это основной показатель, который должен измеряться регулярно. Уровень глюкозы измеряется в течение дня либо в капиллярной крови (из пальца), либо в венозной (из вены). Для ежедневного контроля в идеале у каждого пациента с сахарным диабетом должен быть индивидуальный глюкометр или тестовые полоски для визуального контроля. Глюкоза измеряется в крови натощак и после еды. Кровь для анализа натощак берется утром, причем здоровый человек или больной диабетом второго типа не должен есть в течение 12 часов. Например, с 9 вечера до 9 утра. Больным диабетом первого типа трудно выдержать 12 часов без еды. Поэтому они могут определять глюкозу натощак спустя 10 часов после приема пищи. Глюкоза в крови измеряется примерно в восемь часов утра, затем — в двенадцать, шестнадцать и двадцать часов, через два часа после завтрака, обеда и ужина (каждый больной делает замеры в свое время, соответствующее подъему и приемам пищи). Полный контроль содержания глюкозы в крови (четыре анализа в день) необходимо проводить регулярно один-два раза в неделю. Особенно это важно для больных диабетом первого типа, когда нужно контролировать дозу инсулина и количество потребляемых углеводов.
Перед измерением уровня глюкозы натощак нельзя курить: даже одна сигарета повышает уровень глюкозы!
Диагностические критерии:
Норма глюкозы в крови = 3,3-5,5 ммоль/л натощак.
СД: натощак = 6,1 ммоль/л и более + симптомы заболевания.
В крови более 11,1 ммоль/л. 100% диагноз сахарного диабета.
При неясном диагнозе: пероральный глюкоз-тест. 3 дня пациент ест, что хочет. Натощак берут кровь. Далее дают глюкозную нагрузку. Через 2 часа в норме сахар должен снизится ниже 7,8 ммоль/л, а у больных сахарным диабетом 11,1 ммоль/л. В тех случаях, когда уровень глюкозы в крови через 2 часа после теста находится между нормальными значениями, характерными для СД ( 7,8-11,1 ммоль/л.), то говорим о нарушенной толерантности к глюкозе.
Глюкозурию выявляют при увеличении содержания глюкозы в моче свыше 8,8 ммоль/л.
Также используют определение содержания иммунореактивного инсулина и глюкогона в крови, а также С-пептида, гликолизированного гемоглобина.
2.Определение глюкозы в моче: Нормальную концентрацию глюкозы в моче до 0,2 г/л обычными пробами не обнаруживают. Появление глюкозы в моче может быть результатом физиологической гипергликемии (алиментарной, эмоциональной, лекарственной) и патологических изменений в организме.
Физиологическая глюкозурия наблюдается при введении с пищей большого количества углеводов (алиментарная), после эмоционального напряжения (эмоциональная глюкозурия), после приема некоторых лекарств (диуретин, кофеин, кортикостероиды), при отравлениях (морфин, хлороформ, фосфор). Реже наблюдается почечная (ренальная) глюкозурия, обусловленная повышенной проницаемостью почек в отношении глюкозы и появлением ее в моче при нормальном количестве сахара в крови.
Появление глюкозы в моче зависит от концентрации ее в крови, от процесса фильтрации в клубочках (гломерулярных клиренсов) и от реабсорбции глюкозы в канальцах нефрона. Патологические глюкозурии делятся на панкреатогенные и внепанкреатические. Важнейшая из панкреатогенных — диабетическая глюкозурия. Внепанкреатические глюкозурии наблюдаются при раздражении ЦНС, гипертиреозе, синдроме Иценко—Кушинга, патологии печени, почек. Для правильной оценки глюкозурии (особенно у больных диабетом) необходимо исследовать на сахар мочу, собранную за сутки.
Глюкозурию выявляют при увеличении содержания глюкозы в моче свыше 8,8 ммоль/л.
3.Определение ацетона в моче: кетоновым телам относятся ацетон, ацетоуксусная кислота и бета-оксимаслянная кислота. Кетоновые тела в моче встречаются совместно, поэтому раздельное определение их клинического значения не имеет. В норме с мочой выделяется 20 — 50 мг кетоновых тел в сутки, которые не обнаруживаются обычными качественными реакциями, при повышении кетоновых тел в моче качественные реакции на них становятся положительными.
Проба Ланге:
Реактивы: Уксусная кислота 80%, Нитропруссид натрия (свежеприготовленный 10% раствор), Аммиак.
Ход определения.
К 12 – 15 мл мочи приливают около 1 мл уксусной кислоты и около 0,5 мл раствора нитропруссида натрия. Затем наслаивают аммиак. В положительном случае на границе двух жидкостей образуется фиолетовое кольцо. Кольцо может появиться не сразу, а в течение 2 – 3 мин.
Экспресс-тесты:
К экспресс-тестам определения кетоновых тел в моче относятся: набор для экспресс-анализа ацетона в моче и диагностические полоски. По изменении цвета судят о количестве и наличии ацетона в моче.
Гликемическая кривая - кривая, отражающая изменения концентрации глюкозы в крови после сахарной нагрузки.
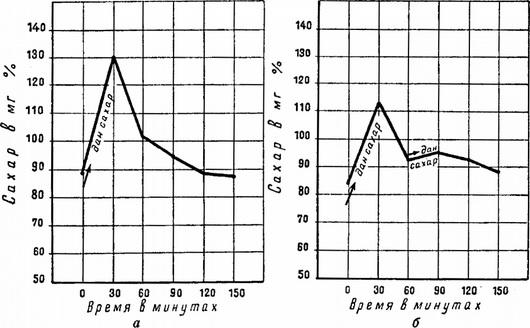
А- однократно дан сахар Б- двукратно дан сахар
