
Neonatology_7_2014
.pdfC.Перебування дитини в одній палаті з матір’ю 24 год на добу
D.Виключно грудне вигодовування на вимогу дитини
E.Все, вище вказане
7.Перше купання новонародженого рекомендують здійснювати:
A.В перші 30 хв. після народження
B.Вдома після виписки
C.На 1 добу життя
D.Перед випискою з пологового будинку
E.В перші 2 год після народження
8.Токсична еритема – це:
A.Первинна ознака сепсису
B.Прояв стафілодермії
C.Алергоїдна реакція
D.Прояв стрептодермії
E.Неонатальний червоний вовчак
9.Нормальна частота серцевих скорочень в новонароджених:
A.110-160
B.180-200
C.160-180
D.120-140
E.140-160
10.Скринінгові обстеження всіх новонароджених у пологовому будинку включають:
A.Обстеження на TORCH-інфекції
B.Обстеження на ВІЛ
C.Обстеження на фенілкетонурію і гіпотиреоз
D.Обстеження на сифіліс
E.Обстеження на цукровий діабет
5.3Інструктивні матеріали для відпрацювання професійних навиків і умінь
5.3.1. Ситуаційні завдання
Задача 1
Новонароджений хлопчик у віці 6 днів, від першої вагітності, пе-
32
рших термінових пологів, маса при народженні 3600 г, довжина – 51 см. Мати скаржиться на часті випорожнення, до 7 разів на добу, неперетравлені, переважно зеленого кольору, з домішками слизу. Ці ознаки виявлялись з моменту виписки з пологового будинку. Ранній неонатальний період перебігав без особливостей. Виписаний з пологового будинку на 5 добу. Лактація достатня. Режим вигодовування вільний.
Під час огляду маса тіла 3800 г (+ 200 г від народження). Висмоктує з грудей по 90 мл молока. Шкіра рожева. Пупкова ранка суха, чиста. Незначна пліснявка на слизових щік. Велике тім’ячко - 2 х 2 см, на рівні кісток черепа. Внутрішні органи без патології. Після годування випорожнення жовті кашкоподібні, зі значною кількістю білих частинок, незначною кількістю слизу і зеленуватих домішок.
1.Оцініть стан дитини. Поясніть характер диспепсичного синдрому.
2.Ваш діагноз?
3.Тактика ведення дитини.
Задача 2
Новонароджена дівчинка від 1 доношеної вагітності, 1 термінових пологів з масою при народженні 3500 г, довжиною – 52 см, за шкалою Апґар – 8/8 балів. На третю добу життя з’явилась іктеричність шкіри. Загальний стан дитини задовільний. Печінка на рівні реберної дуги. Випорожнення жовті, сеча – солом’яного кольору.
1.Поставте діагноз.
2.Тактика ведення дитини.
5.4Відповіді
5.4.1.Тестові завдання
1-C; 2-D; 3-E; 4-C; 5-D; 6-E; 7-B; 8-C; 9-A; 10-C.
5.4.2. Ситуаційні завдання
Задача 1
1.Здорова новонароджена дитина. Стан задовільний. Особливість випорожнень у цьому віці пояснюється наявним транзиторним дисбіозом кишок.
2.Здорова новонароджена дитина.
33

3. Спостерігати за динамікою стану дитини, появою будь-яких відхилень від норми. Характер випорожнень повинен нормалізуватись після 7 дня життя.
Задача 2
1.Здорова новонароджена дитина. Фізіологічна жовтяниця.
2.Забезпечити адекватні догляд і харчування. Слідкувати за локалізацією жовтяниці і станом дитини. У разі появи будь-яких відхилень від норми і/або поширення жовтяниці нижче рівня пупка – звернутися по медичну допомогу.
АНАТОМО-ФІЗІОЛОГІЧНІ ОСОБЛИВОСТІ, ПОСТНАТАЛЬНА АДАПТАЦІЯ Й ОРГАНІЗАЦІЯ ВИХОДЖУВАННЯ НОВОНАРОДЖЕНИХ З МАЛОЮ МАСОЮ
Мета заняття – ознайомитися з анатомо-фізіологічними особливостями передчасно народжених дітей і немовлят з малою масою при народженні, а також особливостями їх постнатальної адаптації.
2.НАВЧАЛЬНІ ЗАВДАННЯ
Студент повинен знати:
сучасне визначення недоношеності;
основні причини невиношування і затримки внутрішньоутробного розвитку плода;
класифікацію немовлят за масою тіла при народженні;
методи визначення гестаційного віку й оцінки внутрішньоутробного розвитку плода;
основні анатомо-фізіологічні особливості передчасно народжених і маловагових немовлят.
Студент повинен уміти:
визначити гестаційний вік дитини, використовуючи шкалу Бал-
лард;
оцінити відповідність внутрішньоутробного розвитку плода терміну гестації;
34

прогнозувати показники виживання і ризик формування хронічної патології у новонароджених з малою масою;
провести повне об’єктивне обстеження новонародженого з малою масою.
3.МІЖПРЕДМЕТНА ІНТЕГРАЦІЯ
Дисципліни |
Знати |
Уміти |
|
|
|
Пропедевтична |
Постнатальна адаптація ново- |
Провести повне кліні- |
педіатрія |
народженої дитини; анатомо- |
чне обстеження ново- |
|
фізіологічні особливості но- |
народженої дитини |
|
вонародженої дитини; особ- |
|
|
ливості вигодовування ново- |
|
|
народженої дитини; продукти |
|
|
харчування новонароджених і |
|
|
дітей першого року життя |
|
|
|
|
Акушерство |
Акушерські методи оцінки |
Оцінити фізичний |
|
гестаційного віку і нормаль- |
розвиток плода; про- |
|
ного фізичного розвитку пло- |
вести акушерську |
|
да; визначення передчасних |
профілактику усклад- |
|
пологів; причини та патофізі- |
нень, пов’язаних з |
|
ологію передчасних пологів; |
недоношеністю |
|
акушерські втручання, які |
|
|
покращують кінцеві результа- |
|
|
ти виходжування передчасно |
|
|
народженої дитини; особли- |
|
|
вості постнатальної адаптації |
|
|
такого немовляти |
|
|
|
|
4.МАТЕРІАЛИ ДОАУДИТОРНОЇ САМОСТІЙНОЇ РОБОТИ
4.1. Причини передчасних пологів Близько 80 % передчасних народжень відбуваються самовільно
внаслідок передчасного початку пологової діяльності ( 50 %) або передчасного допологового розриву плодових оболонок ( 30 %). Втручання за показаннями з боку матері або плода складають решту 20 %.
Чимало чинників ризику пов’язані з передчасним народженням. Один з варіантів їх класифікації наведено нижче.
35
А. З боку матері
|
|
Загальні |
|
Дана вагітність |
|
Аномалії матки |
|
|
|
|
|
|
|
• |
Передчасні пологи в |
• |
Системні інфекції |
• |
Природжені вади |
|
|
анамнезі |
• |
Пієлонефрит |
|
розвитку |
|
• |
Антропометричні |
• |
Бактеріурія |
• |
Міоми |
|
• |
Вік (< 18 або > 40 ро- |
• |
Пародонтоз |
• |
Істміко-цервікальна |
|
|
ків) |
• |
Артеріальна гіпо- |
|
недостатність, трав- |
|
• |
Захворювання |
|
тензія |
|
ма шийки матки |
|
|
- |
печінки |
• |
Ізоімунізація |
|
|
|
- |
нирок |
• |
Анемія (Hb < 70 |
|
|
|
- |
серця і коронарних |
|
г/л) |
|
|
|
|
судин |
• |
Прееклампсія / |
|
|
• |
Хронічна гіпертензія |
|
Еклампсія |
|
|
|
• |
Діабет |
|
|
|
|
|
• |
Генетична схильність |
|
|
|
|
|
• |
Стрес |
|
|
|
|
|
|
|
|
|
|
||
Б. Патологія плаценти |
В. Плід |
Г. Ятрогенні чинники |
||||
|
|
|
||||
|
|
і плодових оболонок |
|
|
|
|
|
|
|
|
|
|
|
• |
Передлягання, відша- |
• |
Багатоплідна вагі- |
• |
Вибіркова індукція |
|
|
тність |
|
пологів |
|||
|
рування плаценти |
|
|
|||
|
• |
|
• |
|
||
• |
Вагінальна кровотеча |
Затримка внутріш- |
Повторна операція |
|||
|
ньоутробного роз- |
|
кесарського розтину |
|||
• |
Багатовіддя |
|
|
|||
|
витку |
|
|
|||
• |
Хоріоамніоніт |
|
|
|
||
• |
Аномалії розвитку |
|
|
|||
• |
Самовільний передча- |
|
|
|||
|
|
|
|
|||
|
сний розрив оболонок |
|
|
|
|
|
|
|
|
|
|
|
|
Д. Соціально-економічні чинники (неадекватне харчування, незадовільні умови проживання, фізичне навантаження на роботі, куріння, наркоманія, неадекватний пренатальний нагляд тощо).
4.2. Патофізіологія передчасних пологів
Найсучасніші дані дозволяють уважати, що передчасні пологи представляють собою, так зване, «комплексне порушення». Такі «порушення» (інший приклад – серцеві захворювання) пов’язані з особливостями кількох генів, їх взаємодією між собою і/або з одним або більшою кількістю факторів середовища (дієта, віруси тощо).
Клінічні та лабораторні дані свідчать, що декілька патофізіологічних механізмів можуть ініціювати універсальні реакції і процеси, що призведуть до самовільних передчасних пологів. Найважливіші з них такі:
36
1.Запалення й інфекція, пов’язані з материнською і фетальною «цитокіновою відповіддю» ( 40 % пологів).
2.Материнський (фетальний) стрес і продукція плацентарного (оболонкового) кортикотропінрилізинг гормону. Цей гормон підсилює продукцію плацентарних естрогенів і стимулює утворення фетального
кортизолу ( 25 % пологів).
3.Відшарування плаценти або децидуальний крововилив з тром- бін-індукованою експресією протеаз і порушенням тонусу матки ( 25 % пологів).
4.Механічне розтягнення матки, пов’язане з багатоплідною вагіт-
ністю або багатоводдям ( 10 % пологів).
4.3. Термінологія
Як вже зазначалось, абсолютна більшість недоношених дітей мають масу при народженні менше 2500 г, а тому належать до категорії немовлят з малою масою тіла. Крім передчасно народжених дітей малу масу також можуть мати немовлята, які народились замалими для свого терміну гестації (частина з них мають справжню затримку внутрішньоутробного розвитку).
Залежно від маси тіла при народженні розрізняють:
|
немовлят з нормальною масою |
2500-3999 г |
|
немовлят з малою масою |
< 2500 г |
немовлят з дуже малою масою |
< 1500 г |
|
|
немовлят з надзвичайно малою масою |
< 1000 г |
Новонароджених з терміном гестації < 32 тиж уважають значно
або «глибоконедоношеними», а з < 28 тиж – надзвичайно або екстре-
мально недоношеними.
Класифікація недоношених новонароджених за ступенем недо-
ношеності в сучасній неонатології не використовується.
Визначення недоношеності підкреслює надзвичайну важливість
гестаційного віку дитини при народженні як інтегрального фактора,
що дозволяє передбачити виникнення певних проблем і забезпечити надання належної медичної допомоги і вагітній, і новонародженому.
4.4. Гестаційний вік та методи його визначення
Розрізняють пренатальні (акушерські) та постнатальні (педіат-
ричні) методи визначення гестаційного віку. Перші передбачають ви-
користання даних анамнезу, результатів об`єктивного акушерського
37
обстеження і результатів ультразвукового обстеження.
•Найбільш точним уважається ультразвукове обстеження в першому триместрі вагітності.
•Аналізуючи дані анамнезу, слід пам`ятати про можливу нерегулярність менструацій, невідповідність термінів овуляції та запліднення, наявність пізніх кровотеч, вплив таких суб’єктивних факторів як пам`ять і зловмисність.
•До постнатальних методів оцінки гестаційного віку відносять бальні системи, що використовують критерії зовнішньої і нервово-м`язової зрілості. До таких систем належать запропоновані у різний час шкали
Dubowitz, Ballard, Parkin, Capurro тощо.
•Найсучаснішою і найбільш вживаною у даний час є нова шкала Ballard (J.L. Ballard, 1991; рис. 1), яка дозволяє визначити гестаційний вік дитини в інтервалі від 20 до 44 тиж, однак, найточнішою є для тер-
міну гестації понад 28 тиж (похибка – ( ) 2 тиж).
• Окрім гестаційного віку (ГВ) у недоношених немовлят часто оцінюють скоригований вік (СВ), який визначають за сумою показників гестаційного і хронологічного віку (ХВ) у тижнях. Наприклад, дитина з ГВ 30 тиж, яка прожила 2 тиж (ХВ), має СВ 32 тиж.
4.5.Методологія оцінки гестаційного віку новонародженої дитини за допомогою шкали Баллард
•За Баллард оцінюють новонароджених з орієнтовним терміном гестації ≥ 28 тиж, оскільки у менш зрілих немовлят використання цього методу виявилось недостатньо точним.
•Оптимальний вік новонародженого на момент оцінювання за Баллард – відразу після стабілізації стану і госпіталізації у неонатологічне відділення.
•Оцінюючи зрілість немовлят у важкому стані, визначають лише показники зовнішньої зрілості й отриману суму балів множать на два.
•Якщо відмінність між результатами оцінювання гестаційного віку за Баллард та іншими методами не перевищує 2 тиж, кінцевим уважається показник гестаційного віку, визначений за акушерськими даними. Якщо ж відмінність є більшою, ніж 2 тиж, остаточний термін гестації визначається за підсумками оцінювання за Баллард (якщо гестація ≥ 28 тиж і повноцінно використані критерії фізичної і нервово- м’язової зрілості) .
38
•Рекомендується позначати (закреслювати) ту клітинку у таблицях нервово-м'язової і фізичної зрілості, яка відповідає певній ознаці у дитини (рис. 1). Це полегшує і прискорює роботу зі шкалою.
•Кожен з показників, які входять у шкалу, оцінюють у балах, сума яких може коливатися від 0 до 50.
•Після оцінки всіх ознак нервово-м'язової і фізичної зрілості підраховують загальну суму балів і за таблицею оцінки зрілості визначають гестаційний вік дитини (рис. 1).
Оцінка показників нервово-м'язової зрілості (рис. 1)
1. Поза новонародженого. Спостереження проводять, коли дитина перебуває в стані спокою і лежить на спині.
0 балів – верхні і нижні кінцівки розігнуті.
1 бал – початкове згинання нижніх кінцівок у кульшових і колінних суглобах, верхні кінцівки розігнуті.
2 бали – сильніше згинання нижніх кінцівок, верхні кінцівки розігнуті.
3 бали – верхні кінцівки злегка зігнуті, нижні кінцівки - зігнуті і розведені.
4 бали – повне згинання верхніх і нижніх кінцівок.
2.«Квадратне вікно». Кисть новонародженого, затиснуту між великим і вказівним пальцями лікаря, згинають у напрямку до передпліччя і визначають відповідний кут. Під час цієї маніпуляції не можна допускати ротації в променево-зап'ястковому суглобі новонародженого.
3.Реакція рук. Положення дитини на спині. Верхні кінцівки згинають у ліктьовому суглобі й утримують в такому положенні 5 с, після чого повністю розгинають і різко відпускають. Зріла дитина рефлекторно знову зігне кінцівки.
0 балів – верхні кінцівки залишаються розігнутими чи мають місце лише їх мимовільні рухи.
2 бали – кут в ліктьовому суглобі становить 100-180°. 3 бали – кут в ліктьовому суглобі становить 90-100°. 4 бали – кут в ліктьовому суглобі < 90°.
4. Підколінний кут. Положення дитини на спині, стегно приводять до живота, пробують розігнути ногу в колінному суглобі і визначають підколінний кут.
39
5. Симптом «шарфа» (косого руху). Дитина лежить на спині, вер-
хню кінцівку беруть за кисть і намагаються завести як можна далі за шию над протилежним плечем. Здійсненню цього руху допомагають пересуванням ліктя вздовж тіла. Немовля не повинно чинити опору.
0 балів – лікоть досягає передньої пахвової лінії.
1 бал – лікоть знаходиться між серединною лінією тіла і протилежною пахвовою лінією.
2 бали – лікоть досягає серединної лінії тіла.
3 бали – лікоть не доходить до серединної лінії тіла.
6. Притягання п’ятки до вуха. У положенні дитини на спині стопу притягують якомога можна ближче до голови, не докладаючи зусиль. Визначають відстані між стопою і головою, а також ступінь розгинання кінцівки в колінному суглобі. Результат оцінюють в балах згідно з піктограмою.
4.6. Оцінка внутрішньоутробного розвитку немовляти
Оцінити внутрішньоутробний розвиток (ВУР) дитини – означає зробити висновок, чи антропометричні показники новонародженого немовляти відповідають терміну гестації.
У випадках невідповідності внутрішньоутробного розвитку плода терміну гестації можливе народження дітей замалих або завеликих для цього терміну.
Отже, щоб оцінити ВУР, потрібно порівняти антропометричні показники дитини при народженні (масу тіла, довжину тіла й обвід голови) з відповідними нормативами для її гестаційного віку.
Згадані нормативи можна знайти у спеціальних таблицях або на перцентильних кривих внутрішньоутробного розвитку. Такі криві є на звороті форми Баллард (рис. 2).
Для оцінки зазначених антропометричних показників слід знайти на кожному з графіків відмітки перетину перпендикулярів, проведених від величин гестаційного віку і маси тіла (або зросту й обводу голови дитини) і зауважити, на якій перцентильній кривій знаходяться ці відмітки. Якщо точка перетину потрапляє у зону між 10-м і 90-м перцентилями, це означає, що даний показник відповідає терміну гестації. У разі ж якщо відмітка знаходиться у зонах нижче 10-го або вище 90-го перцентиля, - це вказує на те, що показник є відповідно замалим або завеликим для даного терміну гестації.
40
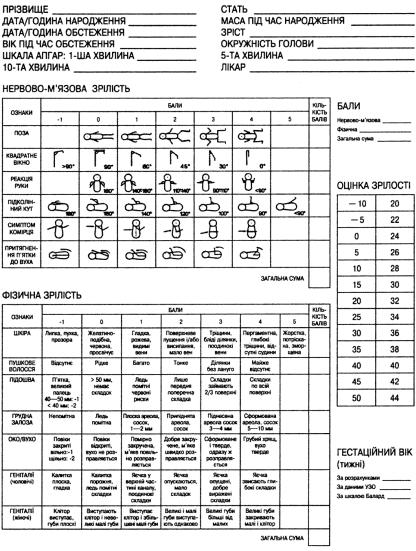
Рис. 1. Нова шкала Баллард.
41
