
- •1. Введение в онкологию.
- •1.5. Роль внешних факторов в развитии рака (инфекции, химические, физические и механические факторы).
- •1.7. Организация онкологической службы. Структура онкологического диспансера. Группы диспансерного учета.
- •1.8. Учетные документы на онкологических больных:
- •1.9. Профилактика онкологических заболеваний (первичная и медицинская).
- •1.10. Деонтология в онкологии.
- •2. Общие принципы диагностики и лечения онкологических больных.
- •2.1. Диагностический алгоритм в онкологии: первичная, уточняющая и функциональная диагностика.
- •2.2. Классификация tnm: основные и дополнительные элементы, принципы. Стадии заболевания. Структура диагноза онкологического заболевания.
- •2.3. Методы диагностики в онкологии. Виды биопсий.
- •2.4. Классификация методов лечения в онкологии. Понятие «комбинированное», «комплексное» и «сочетанное» лечение.
- •2.5. Виды оперативных вмешательств в онкологии.
- •2.6. Паллиативные хирургические операции при раке. Косвенно действующие операции, их значение.
- •2.7. Принципы радикальных хирургических операций в онкологии, их отличие от операций при неонкологической патологии.
- •2.8. Принципы комбинированного лечения. Комплексное лечение при опухолях.
- •2.9. Правило Бергонье-Трюбондо. Радиочувствительность опухолей в зависимости от фазы клеточного цикла. Физико-химические процессы в тканях при радиационном воздействии. Виды клеточной гибели.
- •2.10. Лучевая терапия: источники излучения, классификация методов облучения по цели и по методологии. Показания и противопоказания к лучевому лечению онкологических больных.
- •2.11. Химиотерапия опухолей. Основные группы лекарственных противоопухолевых препаратов. Показания и противопоказания к лекарственному лечению онкологических больных.
- •2.12. Гормонотерапия в онкологии. Группы лекарственных препаратов.
- •3. Опухоли щитовидной железы.
- •Фолликулярный рак
- •4.2. Рак легкого: этиология, патогенез, предраковые заболевания.
- •4.3. Клинико-анатомические формы рака легкого – центральный, периферический, атипические формы. Особенности их рентгенологического выявления.
- •1. Центральный (прикорневой) рак: (Для центрального рака характерно поражение главного, долевого, промежуточного и сегментарного бронхов)
- •2. Периферический рак: (развиваются в субсегментарных бронхах, дистальных отделах бронхиального дерева или непосредственно в легочной паренхиме)
- •3. Атипические формы:
- •4.4. Рак легкого: клинические проявления – симптомы первичной опухоли, местно распространенного процесса, признаки отдаленных метастазов.
- •4.8. Классификация опухолей средостения и их топография.
- •4.9. Симптомокомплексы при опухолях средостения.
- •5.3. Базалиома и плоскоклеточный рак кожи. Особенности роста и распространения.
- •Лечение
- •Основной метод лечения – короткофокусная рентгенотерапия
- •Брахитерапия (лучевая терапия, источник подводится непосредственно к опухоли)
- •Иссечение применяется только при неэффективном консервативном лечении, лазерная коагуляция
- •5.5. Классификация невусов. Меланомоопасные невусы, меланоз Дюбрея. Признаки активизации пигментных невусов.
- •6. Опухоли молочной железы.
- •1. Гормональные факторы:
- •2. Факторы образа жизни и окружающей среды
- •5. Предшествующие заболевания молочных желез
- •6. Семейный анамнез: генетические факторы:
- •6.2. Мастопатия диффузная и очаговая – этиология, клиника, диагностика, лечение.
- •6.3. Доброкачественные опухоли молочной железы - Фиброаденомы и филлоидные опухоли. Клиника, диагностика и лечение.
- •6.4. Рак молочной железы: клинические проявления, клинические формы, метастазирование.
- •6.5. Методы диагностика опухолей молочной железы.
- •6.6. Дифференциальная диагностика опухолей молочных желез.
- •6.7. Рак молочной железы - принципы лечения рака молочной железы. Операции при раке.
- •7. Злокачественные лимфомы.
- •7.1. Определение «злокачественные лимфомы». Общие признаки. Виды лимфом. Заболеваемость. Этиология.
- •7.2. Лимфома Ходжкина, морфологическая классификация, принципы диагностики. Последовательность диагностических методов.
- •7.3. Клиника лимфомы Ходжкинв, группы симптомов, стадирование.
- •7.4. Морфологическая классификация неходжкинских лимфом, клиника и диагностика.
- •7.5. Принципы лечения пациентов с неходжкинскими лимфомами и лимфогранулематозом.
- •8. Рак желудка и пищевода.
- •8.1. Заболеваемость раком желудка, запущенность, причины. Этиология.
- •8.2. Предраковые заболевания желудка. Группы риска. Пути улучшения ранней диагностики. Профилактика рака.
- •8.3. Формы опухолевого роста при раке желудка:
- •8.4. Пути метастазирования рака желудка, коллекторы лимфогенного метастазирования. Отдаленные метастазы, методы их выявления.
- •8.5. Клиника рака желудка. Зависимость от локализации, формы опухолевого роста, степени распространения опухоли. Синдром малых признаков.
- •- Дисфагия (ощущение царапания, жжения, боли за грудиной при проглатывании пищи) вплоть до полной непроходимости пищи
- •- Икота (прорастание диафрагмы, ее ножек);
- •8.6. Клинические формы рака желудка.
- •8.7. Методы диагностики рака желудка:
- •8.9. Рак желудка - принципы лечения рака желудка:
- •8.10. Заболеваемость раком пищевода. Факторы риска, предопухолевые заболевания.
- •8.11. Клиника и диагностика рака пищевода
- •8.12. Лечение больных раком пищевода. Показания к хирургическим вмешательствам и лучевой терапии. Радикальные и паллиативные операции.
- •9. Рак ободочной и прямой кишки.
- •9.3. Пути метастазирования рака ободочной и прямой кишки:
- •9.4. Клиника рака ободочной и прямой кишки.
- •9.5. Клинические формы рака ободочной кишки:
- •9.11. Лечение пациентов с раком ободочной и прямой кишки. Радикальные и паллиативные операции.
- •1. Радикальные операции (стандартные):
- •2. Паллиативные операции:
- •9.12. Методы лечения больных раком прямой кишки, радикальные и паллиативные операции.
- •1. Радикальные операции:
- •10. Опухоли мягких тканей.
- •1. Классификация опухолей мягких тканей. Метастазирование сарком.
- •2. Клиника сарком мягких тканей в зависимости от локализации, гистологической формы и степени распространения.
- •3. Методы диагностики и принципы лечения пациентов с саркомами мягких тканей.
- •11.4. Классификация опухолей забрюшинного пространства.
- •5. Клиника опухолей забрюшинного пространства. Принципы лечения.
- •12. Опухоли печени и поджелудочной железы.
- •12.1. Рак поджелудочной железы (рпж). Этиология. Основные клинические проявления в зависимости от локализации и степени распространения опухоли.
- •12.2. Диагностика рака поджелудочной железы. Методы лечения.
- •12.4. Методы диагностики и лечения рака печени.
- •11.1. Клиника рака почки.
- •2. Клиника рака мочевого пузыря.
- •3. Методы диагностики рака мочевого пузыря.
- •4. Методы лечения рака мочевого пузыря.
- •1. Этиология рака предстательной железы, метастазирование.
- •2. Клиника первичного и метастатического рака предстательной железы.
- •2. Местнодеструирующие опухоли
- •3. Злокачественные опухоли
- •75.Диагностика рака шейки матки
8.12. Лечение больных раком пищевода. Показания к хирургическим вмешательствам и лучевой терапии. Радикальные и паллиативные операции.
Выбор метода лечения определяется локализацией опухоли
Рак шейного и верхнегрудного отдела лечат только лучевым методом (60+ Гр)
Химиотерапия при раке пищевода неэффективна и самостоятельного значения не имеет
Больные с опухолями средней и нижней трети пищевода лечат хирургически
Варианты хирургических вмешательств:
Радикальные операции
Эзофагоэктомия
Субтотальная эзофагоэктомия (операция Lewis)
Паллиативные операции
Гастростомия
Еюностомия
Обходные анастомозы
- Операция Льюиса – одномоментная субтотальная эзофагэктомия из лапоротомного и правостороннего торакотомного доступов и пластикой изоперистальтическим широким желудочным стеблем с формированием пищеводно-желудочного соустья. Используется при раке верхне- и нижнегрудного отдела пищевода.
- Операция Накаяма - трансторакальная эзофагэктомия с пластикой желудком. Желудочный стебель проводится на шею и формируется пищеводно-желудочный анастомоз. Операция предусматривает верхнее-срединную лапаротомию, правостороннюю торакотомию и левостороннюю цервикотомию для мобилизации шейного отдела пищевода.
- Операция Савиных - трансхиатальная эзофагэктомия с пластикой желудком и пищеводным анастомозом на шее. Используется при небольших опухолях верхне-грудного отдела пищевода (рис. 2). В отличие от операции Накаяма, мобилизация пищевода выполняется через верхне-срединную лапаротомию, широкую диафрагмотомию и левостороннюю цервикотомию.
Операция Осава-Гэрлока - резекция нижне- и среднегрудного отдела пищевода из косого левостороннего лапароторакотомного доступа с формированием внутриплеврального (слева) пищеводно-желудочного анастомоза
9. Рак ободочной и прямой кишки.
9.1. Заболеваемость и смертность от колоректального рака. Предраковые заболевания ободочной и прямой кишки.
В 2011 г. в РБ заболеваемость раком прямой кишки составила 20,9 на 100 000 населения (22,9- у мужчин и 19,2 -у женщин).
Смертность в 2011 г. составила 11,0 на 100 000 населения (мужчины – 12,8, женщины – 9,4).
Пик заболеваемости – 70-74 года. У женщин рак ободочной кишки встречается в 2 раза чаще в пожилом возрасте и в 7 раз чаще в старческом, чем у мужчин. Рак прямой кишки чаще встречается у мужчин.
Предраковые:
1) аденоматозные полипы – для трансформации аденоматозного полипа в рак требуется 5-10 лет.
2) ворсинчатые опухоли;
3) аденомы смешанного типа (содержат ворсинчатый и аденоматозный компоненты)
Ворсинчатые аденомы и аденомы смешанного типа более опасны в плане озлокачествления, чем аденоматозные полипы.
4) диффузный семейный полипоз и ряд других генетически обусловленных синдромов (Горднера, Турко, Линча, Пейтца-Егорса)
5) хронический язвенный колит – вероятность развития рака 3-5%, при этом риск повышается при длительном течении заболевания, поражении нескольких сегментов кишечника; наиболее часто рак развивается в восходящей и поперечной ободочной кишках.
6) болезнь Крона (гранулематозный колит) – вероятность малигнизации несколько меньше, чем при НЯК.
7) дивертикулез
8) прямокишечные свищи (хронический парапроктит)
9) ректиты различной этиологии (специфические, неспецифические, лучевые)
10) хронические формы дизентерии.
Предраспологающие факторы:
а) характер питания – употребление большого количества жирной и мясной пищи
б) состав микрофлоры толстой кишки
в) наследственная предрасположенность (случаи рака ободочной кишки у родственников)
Методы диагностика рака прямой и ободочной кишки:
а) диагностика рака ободочной кишки:
1. анамнез;
2. физикальное исследование: осмотр, пальпация, перкуссия (для определения наличия жидкости в свободной брюшной полости при осложненных опухолях), ректальное и вагинальное исследования
3. рентгенологическое исследование: ирригография, пневмоперитонеум, ангиография, компьютерная томография;
Рентген-признаки рака толстой кишки: а) дефект наполнения; б) атипическая перестройка рельефа слизистой; в) сужение кишки; г) неровность контуров; д) исчезновение гаустраций на ограниченном сегменте; е) расширение кишки выше и ниже места пораженного сегмента; ж) неполная эвакуация контрастка из кишки после ее опорожнения, стойкое депо контраста в дефекте наполнения или в дефекте на рельефе; з) ригидность стенок кишки; и) задержка опухолью продвижения контраста после ретроградного заполнения кишки (симптом «стоп»).
4. эндоскопическое исследование: ректоскопия, колоноскопия с биопсией.
Колоноскопия выполняется после ирригографии по следующим показаниям: подозрение на опухоль ободочной кишки при неясных рентген-данных; полипоз толстой кишки для выяснения локализации полипов и их возможной локализации; подозрения на неонкологические заболевания для точного установления диагноза и биопсии слизистой; кишечное кровотечение.
5. УЗИ органов брюшной полости;
6. лабораторное исследование: общий анализ крови, СОЭ, РЭА, гемокультест (анализ кала на скрытую кровь), цитологическое и гистологическое исследование биоптата,
7. лапароскопия; диагностическая лапаротомия.
б) диагностика рака прямой кишки:
Диагностика опухолей прямой кишки находится на кончике пальца исследующего врача, т.к в 4/5 случаев локализуется в зоне доступной для пальпации!!!
1. анамнез;
2. осмотр области ануса;
3. бидигитальное (у женщин) и бимануальное исследование;
4. ректороманоскопия с биопсией;
5. колоноскопия с биопсией;
6. ирригография;
7. эндосонография;
8. УЗИ органов брюшной полости;
9. компьютерная томография.
Пути улучшения ранней диагностики: организация профилактических осмотров в группах риска; онконастороженность врачей первичного медицинского звена при заболеваниях кишечника.
Частота поражения различных отделов кишечника:

Патологическая анатомия:
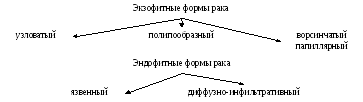
Переходная форма между эндо- и экзофитными формами рака – блюдцеобразный рак.
Гистологические типы опухоли:
- аденокарцинома;
- слизистая аденокарцинома;
- перстневидно-клеточный рак;
- недифференцированный рак.
