
- •Глава 1
- •Глава 2
- •Глава 3
- •Глава 4
- •Глава 5
- •Глава 6 закрытые повреждения мягких тканей
- •Глава 7 повреждение сухожилий
- •Глава 8 повреждения мышц
- •Глава 9
- •Глава 10
- •Глава 11 повреждения периферических нервов
- •Глава 12 открытые повреждения костей и суставов
- •Глава 13 ампутация и протезирование конечностей
- •Глава 14
- •Глава 15 деонтология в травматологии и ортопедии
Глава 9
ТРАВМАТИЧЕСКИЕ ВЫВИХИ И ПОДВЫВИХИ У ВЗРОСЛЫХ
Травматический вывих — полное смещение суставных концов костей, при котором утрачивается соприкосновение суставных поверхностей в области сочленения. Вывих наступает вследствие травмы, сопровождающейся, как правило, разрывом суставной капсулы и связок. Подвывихом называют неполное смещение суставных поверхностей.
Травматические вывихи составляют 1,5—3 % от общего количества всех видов травм опорно-двигательной системы. Вывихи являются тяжелым видом травм, нередко требующим стационарного лечения. Травматические вывихи обычно наблюдаются в среднем возрасте, чаще у мужчин.
Возникают вывихи в большинстве случаев вследствие непрямой травмы (падение с упором на разогнутую или согнутую конечность). Вывих возможен также вследствие резкого внезапного сокращения мышц, например при бросании гранаты, камня, резком движении во время плавания.
Вывихнутой принято считать дистальную часть конечности, однако существует исключение: вывих акромиального конца ключицы, вывихи позвонков. Эти вывихи именуются по проксимально расположенной части. Различают свежие, застарелые, невправимые, привычные, закрытые и открытые, осложненные и неосложненные вывихи и подвывихи.
Свежим вывих считается в первые 2 сут, несвежим — до 3-4 нед; застарелым обычно принято считать вывих после 4 нед. Невправимые вывихи возникают вследствие интерпозиции мягких тканей в основном разорванных мышц между головкой и суставной впадиной. К невправимым относят также все застарелые вывихи. Невправимые вывихи следует вправлять хирургическим путем. Привычными называются постоянно повторяющиеся вывихи, которые возникли после первичного вывиха в суставе.
Осложненные вывихи сопровождаются внутри- или околосуставными переломами, повреждением магистральных сосудов, нервных стволов.
Частота вывихов в отдельных суставах зависит от анатомического строения сустава, прочности суставной сумки и связочного аппарата, мощности мускулатуры, окружающей сустав, характера и объема движения в суставе. Суставы верхних конечностей повреждаются в 7-8 раз чаще, чем нижних.
При вывихе не только травмируются расположенные вблизи мышцы, но изменяются их длина и направление волокон, что вызывает выраженное рефлекторное сокращение одних групп мышц и растяжение других. Очень быстро после вывиха развивается мышечная ретракция, обусловливающая прочную фиксацию вывихнутой кости в порочном положении. Чем больше времени прошло после вывиха, тем сокращение мышц более устойчиво и менее обратимо. Если вывих вовремя не вправлен, то в результате воспалительного процесса и последующего кровоизлияния суставная впадина заполняется рубцовой тканью и бескровное вправление вывиха становится невозможным. Иногда постепенно образуется новый сустав с новыми осями движения.
Диагностика. Диагноз вывиха устанавливается при наличии следующих данных:
— травма в анамнезе (падение, резкое движение);
— сильная боль;
— деформация области сустава, хорошо заметная при сравнении со здоровой стороной;
— вынужденное, характерное для каждого вида вывиха, положение конечности;
— изменение направления оси вывихнутой конечности по отношению к соседним опознавательным точкам;
— изменение длины конечности (чаше укорочение, реже удлинение);
— отсутствие активных и резкое ограничение пассивных движений в суставе;
— «пружинящая фиксация», при которой попытка сделать определенное пассивное движение, чтобы вывести конечность из вынужденного положения, встречает пластическое, пружинящее сопротивление и она вновь принимает то же положение;
— суставной конец, который вышел при вывихе из суставной впадины, прощупывается не па своем обычном месте или совсем не определяется.
Важным является исследование пульса на поврежденной конечности, а также определение чувствительности. При вывихах, особенно осложненных переломами, возможно повреждение сосудисто-нервного пучка.
Вывих нужно дифференцировать от ушиба сустава, повреждения связок, переломов внутри и вне сустава.
При повреждении связок возможны все пассивные движения и лишь при одном каком-либо движении ощущается боль в суставе, вызываемая напряжением надорванной связки.
В отличие от вывихов при переломам наблюдается не фиксация конечности в неправильном положении, а подвижность в необычном месте, т. е„ в месте перелома пассивные движения возможны в разных направлениях. Исключение составляют переломы в сочетании с вывихом, при которых выявляется характерная для переломов патологическая подвижности и отсутствует типичный для вывиха симптом пружинящей фиксации» в суставе. В этих случаях правильный диагноз может быть поставлен при рентгенологическом исследовании,
Рентгенологическое исследование, которое необходимо при подозрении на вывих, позволяет уточнить диагноз, установить точное положение суставных концов, исключить или выявить наличие сопутствующего перелома или отрыва костной ткани.
Первая врачебная помощь при подозрении на вывих сводится к иммобилизации конечности, назначению анальгетиков и немедленному направлению пострадавшего в травматологический стационар.
Лечение. При травматических вывихах сводится к как можно более раннему вправлению, предпочтительно под общим обезболиванием, удержанию вправленных суставных концов кости путем иммобилизации конечности и последующему восстановлению ее функции. Необходимость раннего вправления вывихов диктуется тем, что по мере увеличения времени, прошедшего с момента вывиха, нарастает контрактура мышц, удерживающая конечность в порочном положении, и чем больше времени проходит с момента травмы, тем труднее отравить вывих.
ВЫВИХ ПЛЕЧА
Вывих плеча составляет 50—60 % всех вывихов. Такая частота их объясняется анатомо-физиологическими особенностями плечевого сустава; поверхность суставной впадины лопатки в 3—4 раза меньше поверхности головки плеча, имеющей шаровидную форму; суставная сумка обширна и тонка.
Травматический вывих в плечевом суставе возникает чаше при непрямой травме, (например, падение назад на выставленную руку или вперед на вытянутую или отведенную руку).
При вывихе головки плеча может сместиться кпереди, кзади или книзу от суставной впадины. В зависимости от положения вывихнутой головки плеча различают передние, задние и нижние вывихи.
Наиболее часто встречаются передние вывихи (98 %) и очень редко—задние (рис. 72).
Вывих плеча всегда сопровождается разрывом капсулы сустава. При этом могут надрываться или полностью отрываться сухожилия мышц, особенно надостной. Довольно часто отмечается отрыв большого бугорка (10—40%), значительно реже – малого бугорка плечевой кости с прикрепляющимися к ним сухожилиями мышц.

Рис. 72. Виды передних вывихов плеча. а – подклювовидный; б – внутриклювовидный; в - подключичный.
Надплечье пострадавшей руки опущено, голову больной держит склоненной в поврежденную сторону. Он старается создать покой конечности, бережно поддерживая ее здоровой рукой. Рука находится в положении отведения, согнута в локтевом суставе и кажется удлиненной (рис. 73). Ось плеча продолжается вверх и в норме проходит через акромиальный отросток лопатки, а при вывихе — через ключицу. Расстояние от акромиального отростка до наружного мыщелка плеча будет больше, чем на здоровой стороне, вследствие более низкого стояния головки плеча. Нормальная округлость области плечевого сустава у дельтовидной мышцы при вывихе исчезает, на этом месте определяется неровная плоская поверхность вследствие отсутствия головки в суставной впадине. Над этой поверхностью прощупывается свободный акромиальный отросток. Активные движения в суставе отсутствуют или резко затруднены. При попытке произвести пассивные движения: поднять руку больного, привести или отвести ее, отмечаются упругая фиксация» плеча, пружинящее сопротивление. Локтевой сустав невозможно привести к туловищу. При пальпации определяется разлитая болезненность в области сустава.
Ротационные движения, вызываемые поворачиванием локтя кнаружи, передаются на головку плеча, которая прощупывается под клювовидной областью или в нижнем отделе подмышечной впадины. Мышцы, окружающие плечевой сустав, напряжены (особенно дельтовидная). Смещенная головка плеча может сдавить или повредить плечевое сплетение и сосуды. Вследствие этого возможны цианоз или бледность кожных покровов пальцев, снижение чувствительности, парестезии и др. Пульс на лучевой артерии ослаблен или отсутствует.
Вывих плеча иногда сочетается с переломом хирургической шейки плеча. При переломе плечо обычно укорочено и не отведено. В этих случаях при попытке приведения и отведения плеча отсутствует характерное для вывиха пружинящее сопротивление. При движении плеча определяется крепитация.

Рис. 73. Поза больного с передним вывихом плеча.

Рис. 74. Этапы вправления вывиха плеча по Кохеру. Объяснение в тексте.
Значительно труднее клинически диагностировать вывих плеча с одновременным вколоченным переломом его шейки. Своевременная диагностика перелома до вправления очень важна, так как при вправлении может произойти разъединение вколоченного перелома. Поэтому клиническое обследование завершается рентгенологическим исследованием в двух проекциях, которое уточняет диагноз.
Лечение. При свежем вывихе в плечевом суставе начинают с его вправления под наркозом в порядке оказания неотложной помощи. Иногда вправление может быть произведено под местной анестезией. Для этого до вправления больному вводят 1 мл 1 % раствора пантопона или морфина. Затем проводят анестезию плечевого сустава, вводя 30—40 мл 1 % раствора новокаина в суставную капсулу. Существует много способов вправления вывиха плеча. Наиболее часто применяются следующие.
Способ Гиппократа—Купера. Врач садится лицом к лежащему на спине больному со стороны вывиха и двумя руками захватывает кисть. Пятку своей босой ноги, одноименной с вывихнутой рукой пострадавшего, помещает в его подмышечную ямку и надавливает на сместившуюся в нее головку, осуществляя одновременно вытяжение по оси руки. Сместившаяся головка плечевой кости вправляется в суставную впадину.
Способ Кохера (рис. 74). Применяется при передних вывихах. Больного укладывают на стол на спину, чтобы вывихнутая рука выходила за край стола. Метод состоит из четырех последовательно проводимых этапов.
Первый этап. Хирург одной рукой держит нижнюю треть предплечья больной руки, а другой, разноименной с вывихнутой — локоть, который согнут под прямым углом, и осторожно проводит его к туловищу, осуществляя вытяжение по оси плеча. Помощник фиксирует надплечье (рис. 74,а).
Второй этап. Не ослабляя вытяжение по оси плеча, которое прижимается к туловищу, хирург медленно ротирует плечо кнаружи до тех пор, пока предплечье не встанет во фронтальную плоскость туловища. При этом головка плеча поворачивается суставной поверхностью вперед. Нередко при выполнении второго этапа происходит вправление вывиха: при этом слышен щелчок (рис. 74, б).
Третий этап. Сохраняя положение ротации кнаружи и не ослабляя вытяжения, начинают постепенно поднимать предплечье вверх и вперед, продвигая прижатый к телу локоть больного к средней линии и кверху. При этом головка обычно становится против места разрыва сумки. Иногда головка может вправиться после этого этапа (рис. 74, в).
Четвертый этап. Начинается после тщательного выполнения предыдущего этапа. Предплечье используют как рычаг, резко осуществляют ротацию внутрь. При этом кисть пострадавшего перемещают на противоположный плечевой сустав, а предплечье кладут на грудь больного (рис. 74, г). В этот момент обычно происходит вправление. Если оно не произошло, следует, не торопясь, тщательно повторить все этапы, не допуская грубых и резких движений.

Рис. 75. Вправление вывиха плеча по Джанелидзе.
Способ Джанелидзе (рис. 75). После обезболивания пострадавшего укладывают на стол на бок больной стороной так, чтобы край стола приходился в подмышечную ямку, а вывихнутая рука свободно свисала вниз. Голову укладывают на подставной столик. В таком положении больной должен находиться в течение 10—20 мин, чтобы произошло расслабление мышц плечевого пояса. Затем приступают к вправлению вывиха. Хирург становится впереди больного, захватывает согнутое в локтевом суставе предплечье и надавливает на него ближе к локтю, сочетая давление с небольшими вращательными движениями в плечевом суставе. При этом происходит вправление вывиха плеча. Затем накладывают на 2—3 нед гипсовую повязку, фиксирующую руку к груди. После вправления следует сделать рентгеновский снимок, чтобы убедиться, что вывих вправлен и костные повреждения отсутствуют. Через 5—7 сут назначают ЛФК и физиотерапевтические процедуры в целях быстрейшего восстановления. Трудоспособность восстанавливается через 30—45 сут. Во избежание повторения вывиха больным не следует заниматься тяжелым физическим трудом в течение 3 мес.

Рис. 76. Вправление вывиха плеча по Чаклину.
Способ Чаклина (рис. 76). Больной лежит на спине. Врач потягивает приведенное плечо по длине, оттесняя кнаружи головку плеча второй рукой, введенной в подмышечную ямку. Способ Чаклина наименее травматичен и выполняется под наркозом. Особенно показан этот способ при переломовывихах плеча.
Невправимые свежие вывихи. Анатомическим препятствием к вправлению может быть сухожилие длинной головки двуглавой мышцы, захлестнувшее головку, или оторванный большой бугорок, а также ущемление головки в щели разрыва капсулы или интерпозиция мягких тканей. Невправимые вывихи можно вправить только оперативным путем.
Застарелые вывихи. Нераспознанные и неправильно леченные вывихи сопровождаются рубцовым сморщиванием капсулы сустава, многочисленными сращениями, образовавшимися рубцами, потерей эластичности мышц. Деформация сустава при застарелом вывихе плеча становится более выраженной после рассасывания кровоизлияния и наступающей атрофии мышц. Объем активных и пассивных движений увеличивается, острые боли исчезают. Однако отведение и поднимание руки при фиксированной лопатке невозможно. Методом лечения застарелых вывихов является хирургическое вправление.
Лечение. При невправимых и застарелых вывихах плечевой кости хирургическое. Операцию проводят под наркозом Положение больного на спине, под плечи подложена подушка. Проникновение в сустав по латеральной борозде плеча. Клювовидный отросток отсекают с прикрепляющимися к нему мышцами и отводят книзу. Ввиду возможного оттеснения головкой сосудисто-нервного пучка кпереди хирург должен быть особенно внимательным, чтобы не поранить сосуд и не повредить нервные образования. После перерезки подлопаточной мышцы вскрывают капсулу сустава. Полость его, как и головку, освобождают от сращений и рубцов, после чего вправляют головку в сустав. Зашивают капсулу (иногда пришивая ее край вместе с подлопаточной мышцей к малому бугорку), а клювовидный отросток фиксируют на своем месте. Накладывают отводящую торакобрахиальную повязку. Через 8—10 сут начинают пассивные движения в плечевом суставе.
Привычный вывих плеча. Возникает без больших усилий при резком взмахе рукой, поднятии тяжести, одевании, плавании, подтягивании, падении; иногда даже во сне вывих наступает в положении отведения и наружной ротации плеча.
Если вывих повторился хотя бы дважды, его считают привычным. Причинами этого состояния являются отсутствие полного анатомического восстановления поврежденной суставной сумки и неправильное лечение. К причинам, способствующим рецидиву вывиха, относятся: несоответствие размера суставной поверхности головки плечевой кости и суставной впадины лопатки; истончение капсулы в области передненижней стенки (участок, не укрепленный мышцами и связками), растяжение капсулы сустава, отрыв ее от лопатки или головки, разрывы мышц: повреждение и отрывы хрящевого валика, интерпозиция которого между суставными поверхностями приводит к вывиху плеча.
Особую группу причин рецидивов вывиха составляют недостатки и упущения при лечении больных с привычным вывихом: вправление вывиха без обезболивания, травматичность вправления, отсутствие или неправильная и кратковременная иммобилизация, отказ от проведения курса функционального лечения после иммобилизации, ранняя функциональная нагрузка с подъемом руки кверху, т. е. раньше срока полного анатомического и функционального восстановления поврежденных тканей суставов.
Привычный вывих может быть связан с недостаточностью анатомического укрепления головки плеча. Привычный вывих в плечевом суставе составляет 12—16 % всех травматических вывихов в этом суставе. Чаще возникает у мужчин в возрасте 20—40 лет.
Диагноз привычного вывиха плеча устанавливают на основании анамнеза, данных объективного клинического и рентгенологического исследований. Из анамнеза обычно удается выявить, что после первого вывиха плеча в период от 3—6 мес до 1—2 лет наступил рецидив вывиха. В дальнейшем при опросе больных выясняется, что причина вывиха по мере учащения становится все менее значительной, т. е. очередные рецидивы вывиха возникают все легче, а промежутки между рецидивами сокращаются. У ряда больных рецидив вывиха наступает в результате повторной травмы (падение или резкое движение), у других—без всякой травмы при обычных резких движениях (например, при попытке достать какой-либо предмет, надевании одежды и др.).
При клиническом обследовании выявляется гипотрофия мышц плеча, плечевого пояса и надплечья. Степень выраженности гипотрофии мышц бывает различной: от сглаженности контуров области плечевого сустава до значительно выраженной гипотрофии мышц. Кроме того, при привычном вывихе плеча наблюдаются: симптом Вайнштейна — ограничение активной наружной ротации плеча, отведенного до прямого угла; симптом Бабича — при попытках врача проверить пассивные движения больной, опасаясь повторного вывиха, не может расслабить мышцы и сопротивляется пассивным движением; больной сам при этом управляет движениями в суставе; симптом Хитрова — при оттягивании плеча книзу в положении приведения между головкой плечевой кости и акромиальным отростком лопатки возникает диастаз.
Вправление привычного вывиха плеча происходит обычно очень легко и некоторые больные обучаются делать это сами.
Диагноз ставят на основании анамнеза; объективных клинических данных при привычном вывихе плеча бывает мало. Иногда отмечаются некоторая атрофия мышц и снижение болевой чувствительности в области пораженного сустава.
Лечение. При привычном вывихе хирургическое. Предложено много операций: капсулорафия, теносуспензия, пластические операции на капсуле, связках, сухожилиях, укрепляющие сумку сустава; костная трансплантация и аллопластика. Необходимо отметить, что все предложенные операции при привычном вывихе плеча в определенном проценте случаев дают рецидив вывиха. Наименьшее количество рецидивов наблюдается после операции, предложенной Бойчевым, — так называемой Бойчев II (рис. 77).
Операцию проводят под наркозом в положении больного на спине с подложенным под нее валиком. Делают разрез по дельтовидно-грудной борозде (рис. 77. а). Клювовидный отросток отсекают вместе с короткой головкой двуглавой мышцы, клювовидно-плечевой и частью малой грудной мышцами. После отведения клювовидного отростка вниз видна поперечно расположенная подлопаточная мышца (рис. 77,6). Под мышцу корнцангом проводят отсеченный клювовидный отросток вместе с прикрепленными к нему сухожилиями и мышцами и фиксируют на своем месте швами (рис. 77, в). На руку накладывают отводящую торакобрахиальную повязку на 4—6 нед.

Рис. 77. Операция Бойчев II при первичном вывихе плеча. Объяснения в тексте.
ВЫВИХ ПРЕДПЛЕЧЬЯ
Вывихи в локтевом суставе по частоте занимают второе место и составляют 18-27% всех вывихов преимущественно у молодых людей. Чаще всею вывих предплечья возникает во время падения на вытянутую руку при переразгибании в локтевом суставе.
Наблюдаются: 1) вывих обеих костей предплечья (кзади, кпереди, кнаружи, кнутри, расходящиися вывих), 2) вывих одной лучевой кости (кпереди, кзади, кнаружи), 3) вывих одной локтевой кости.
Наиболее часто встречаются задние вывихи обеих костей предплечья (90%) и вывих одной лучевой кости кпереди. Остальные виды вывихов предплечья наблюдаются редко (рис. 78).
Задний вывих предплечья. Диагноз ставится на основании деформации сустава. Область его увеличена в окружности, болезненна, конечность находится в вынужденном полуразогнутом положении. Активные движения невозможны, При попытке пассивных движений ощущается пружинящее сопротивление. При осмотре спереди предплечье укорочено по сравнении со здоровой стороной. Локтевой отросток выступает кзади более чем обычно, расположен выше и кзади линии надмыщелков — линии Гюнтера (рис. 79). В локтевом сгибе пальпируется эпифиз плеча.

Рис. 78. Вывих обоих костей предплечья (схема).
а - заднего; б – переднего.
Вправление заднего вывиха предпочтительнее проводить под наркозом. Больного укладывают на спину на стол. Рука отведена в плечевом и согнута в локтевом суставе так, чтобы предплечье находилось в вертикальном положении. Хирург накладывает большие пальцы на локтевой отросток, надавливая на плечо больного спереди назад и одновременно проталкивая локтевой отросток вперед (рис. 80). В этот момент помощник осуществляет тягу по длине предплечья и сгибание в локтевом суставе. После вправления делают рентгеновский снимок. Проверяют пульс на лучевой артерии. Согнутый под острым углом локтевой сустав иммобилизуют задней гипсовой лонгетой на 7 сут, после чего назначают ЛФК (осторожную в первые дни и более активную с 10-го дня) в сочетании с тепловыми процедурами. Трудоспособность восстанавливается через 20—30 сут.

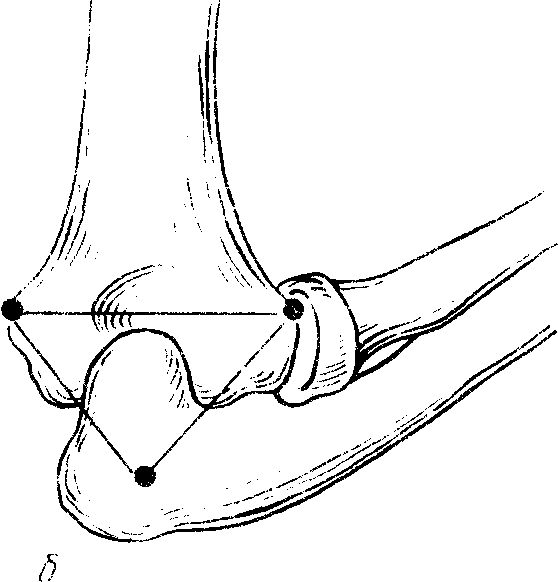
Рис. 79. Линия Гюнтера - прямая, соединяющая надмыщелки при выпрямленной руке (а), треугольник Гюнтера - при сгибании предплечья под прямым углом надмыщелки и локтевой отросток образуют вершины равностороннего треугольника (б).

Рис. 80. Вправление заднего вывиха предплечья.
Передний вывих предплечья. Вправление его требует сгибания в плечевом и локтевом суставах. Помощник, производя тракцию по длине за кисть и предплечье, медленно его сгибает, в то время как хирург, поместив большие пальцы на выступающий на тыльной стороне суставной конец плечевой кости, поднимает его кпереди в проксимальном направлении, одновременно продвигая остальными пальцами предплечье назад в дистальном направлении. До и после вправления вывиха необходим рентгенологический контроль. Наряду с описанной применяется и видоизмененная методика (рис. 81). После вправления помощник разгибает предплечье до тупого угла. В этом положении конечность фиксируют задней гипсовой лонгетой при супинированном предплечье на 10—12 сут. При неудаче ручного вправления можно осуществлять вправление оперативным методом, но только в том случае, если вокруг сустава нет оссификации; при наличии ее (оссификация наступает очень быстро: через 2 нед) лучше производить артродез или артропластику локтевого сустава.

Рис. 81. Вправление переднего вывиха предплечья.
ВЫВИХ БЕДРА
Травматический вывих в тазобедренном суставе составляет около 5 % всех вывихов. Различают задние и передние вывихи: задние делятся на задневерхний, или подвздошный, и задненижний, или седалищный, передние — на передневерхний, надлонный и передненижний, или запирательный. Задние вывихи бедра — подвздошные и седалищные — встречаются в 3 раза чаще передних. Среди задних вывихов доминируют подвздошные. Травматические вывихи бедра наблюдаются главным образом у сильных, физически развитых людей в возрасте от 20 до 50 лет.
Механизм возникновения заднего вывиха чаще всего — непрямое значительное насилие при условии, когда бедра внезапно резко ретируется внутрь и одновременно приводится. При этом головка разрывает капсулу и ущемляется между ее краями и мышцами; круглая связка обычно разрывается полностью. Головка бедра располагается на наружной и задней поверхностях крыла подвздошной кости: при низком седалищном вывихе головка находится позади и книзу от вертлужной впадины.
Вывих бедра сопровождается сильными болями, невозможностью встать на ногу после повреждения. Характерно вынужденное положение ноги, которое зависит от вида вывиха. При заднем вывихе она согнута в тазобедренном суставе, приведена и ротирована кнутри; активные движения в тазобедренном суставе невозможны (рис. 82, а, б). Попытка пассивно вывести конечность из вынужденного положения сопровождается болью: при этом выявляется характерный для вывиха симптом пружинящего сопротивления. Отмечается укорочение ноги. Под паховой связкой определяется западение, а сзади иногда виден выступ и прощупывается сместившаяся головка. Большой вертел расположен выше линии Розера — Нелатона.
Для передних вывихов — запирательного и надлонного — характерно удлинение конечности (рис. 82, в, г). При запирательном вывихе можно прощупать головку с внутренней стороны тазобедренного сустава, ягодичная область уплощена, большой вертел не определяется. Рентгенологическое исследование дополняет клиническую картину.
Вправление вывиха бедра должно производиться под наркозом. Наиболее распространен способ вправления заднего вывиха по Кохеру. Больной лежит на спине на столе или на полу. Помощник удерживает таз больного двумя руками, положенными на гребни подвздошных костей. Хирург сгибает пострадавшую конечность под прямым углом в коленном и тазобедренном суставах и проводит вытяжение вертикально вверх, ротируя конечность кнутри (рис. 83, а—в). Очень часто в момент вправления слышен щелчок.

Рис. 82. Вывих бедра и положение ноги при этом (схема).
а - задневерхний подвздошный вывих бедра; б - задненижний седалищный вывих бедра; в - передневерхний лонный вывих бедра; г – пеердненижний запирательный вывих бедра.
При вправлении по способу Джанелидзе больного укладывают на стол на живот так, чтобы пострадавшая нога свисала. Для более прочной фиксации таза под ости подкладывают два небольших мешочка с песком (рис. 84). Помощник придавливает обеими руками таз больного к этим мешочкам, чем достигается прочная фиксация. Если вправление будет произведено под наркозом, то уложить больного на живот нужно после того, как наступит глубокий сон. Больной остается в таком положении в течение 10—20 мин. Помощник давлением рук на крестец фиксирует таз. Хирург становится между столом и свисающей ногой больного, сгибает ее в коленном суставе под прямым углом и при отведении и ротации кнаружи начинает надавливать на подколенную ямку (лучше своим коленом). В результате этих манипуляций головка сдвигается в вертлужную впадину, что сопровождается щелкающим звуком.

Рис. 83. Вправление вывиха бедра по Кохеру.
а - положение больного, б - вправление заднего вывиха; в – вправление переднего вывиха. Цифрами указана последовательность этапов вправления.
Вправление переднего вывиха в тазобедренном суставе осуществляют несколько иначе. При этом необходимо сочетать тракцию по длине конечности за стопу с вытяжением в сторону при помощи мягкой петли, наложенной на проксимальный отдел бедра.
После вправления вывиха на конечность должна быть наложена задняя гипсовая лонгета, фиксирующая тазобедренный, коленный и голеностопный суставы. Через 30 сут больные начинают ходить с помощью костылей без нагрузки на ногу в течение 8—10 нед. Назначают физиотерапевтические процедуры. Трудоспособность восстанавливается через 3 мес после вправления. Прогноз после вправления вывиха бедра обычно хороший. У некоторых больных в дальнейшем вследствие нарушенного кровообращения в головке бедра могут развиться асептический некроз и деформирующий остеоартроз.
При застарелых и невправимых вывихах в тазобедренном суставе показано оперативное вправление. Однако если при невправимом вывихе еще можно попытаться через задненаружный разрез произвести вправление, то при застарелом вывихе целесообразно произвести артродез сустава.

Рис. 84. Вправление вывиха бедра по Джанелидзе.
а,б - этапы вправления.
