
- •II член
- •Глава 26 рак пищевода
- •Глава 27 нагноительные заболевания лёгких и плевры
- •Глава 28 рак легкого
- •Глава 20 врождённые пороки сердца и крупных сосудов
- •Глава 30 приобретенные пороки сердца
- •Глава 31 перикардиты
- •Глава 33 хрургическое лечение аритмий
- •Глава 34 острая артериальная непроходимость
- •Глава 35 хронические облитерирующие заболевания аорты и её ветвей
- •Глава 36
- •Глава 37 острые венозные тромбозы
- •38 Глава
- •I. Локализация
- •II. Степень нарушения перфузии лёгких
- •III. Характер гемодинамических расстройств
- •IV. Осложнения
- •39 Глава хроническая венозная
- •Эндокринная хирургия
- •Глава 41 опухоли надпочечников
- •Хирургия молочных желёз
- •Глава 42 острый мастит
- •Глава 43 дисгормональные
- •Глава 44 рак молочной железы
- •Рекомендуемая литература
Эндокринная хирургия
ЗОБ
Зобом называют любое увеличение щитовидной железы. По данным ВОЗ, на Земном шаре зарегистрировано около 300 млн больных зобом, из них в России — более 1 млн. Частота пальпаторного выявления узловых образований в щитовидной железе среди здорового населения составляет не менее 5%. С помощью УЗИ их обнаруживают у 15% взрослых. В эндемичных по зобу регионах эта цифра может быть существенно выше.
Основная причина развития заболевания — дефицит йода в окружающей среде. Клиническое и социальное значение йододефицит-ных состояний заключается не только в увеличении щитовидной железы и формировании зоба, но и в снижении её функциональной активности — гипотиреозе, оказывающем негативное влияние на физическое и умственное развитие людей.
Основные черты патологии
Существуют клиническое и морфологическое определения понятия «зоб». С позиций морфолога этот термин обозначает любое узловое или диффузное увеличение щитовидной железы, обусловленное избыточным накоплением коллоида в фолликулах (коллоидный зоб) или гиперплазией (увеличением количества клеток) фолликулярного эпителия (макро- или микрофолликулярный, пролиферирующий, клеточный зоб). Часто наблюдают сочетание обеих форм, тогда говорят о макро-микрофолликулярном, в различной степени пролиферирую-щем коллоидном зобе. С точки зрения клинициста зоб — собирательное понятие, так как этим термином называют различные по происхождению заболевания щитовидной железы гиперпластического, неопластического или воспалительного характера, сопровождающиеся узловым или диффузным увеличением этого органа (макро-микро-фолликулярный коллоидный зоб, доброкачественные аденомы и рак железы, кисты, тиреоидит). Только в случаях макро-микрофоллику-лярного коллоидного зоба морфологическое и клиническое заключения о характере патологии совпадают. Таким образом, для клинициста понятие «зоб» по существу не может служить диагнозом. Оно лишь означает, что у больного выявлено то или иное заболевание щитовидной железы, сопровождающееся её увеличением. Основная задача врача — выяснение истинной причины заболевания.
Этиология и патогенез
Общепринята теория, согласно которой дефицит йода или изменения его метаболизма (нарушения всасывания в ЖКТ либо окисления при генетических дефектах в энзимной системе и др.) приводят к снижению концентрации тиреоидных гормонов в крови, что по механизму обратной связи увеличивает образование тиреотропного гормона (ТТГ) гипофиза, и щитовидная железа подвергается мощной стимуляции. В результате развивается компенсаторная гипертрофия щитовидной железы, способствующая восполнению недостатка тиреоидных гормонов, и в гипоталамо-гипофизарно-тиреоидной системе наступает временное равновесие. При продолжающемся воздействии первичных этиологических факторов такое равновесие быстро нарушается, наступает новый виток тиреотропной стимуляции. В конечном итоге компенсаторный процесс переходит в патологический, что знаменуется образованием зоба.
Известно два механизма гипертрофии щитовидной железы при дефиците йода: повышенное накопление коллоида в фолликулах (коллоидный зоб) и пролиферация клеток фолликулярного эпителия (паренхиматозный зоб). Чаще всего выявляют их сочетание, в результате чего развивается коллоидный в разной степени пролиферирующий зоб. Вместе с тем представленная теория не может полностью объяснить процесс образования зоба. Остаётся не совсем понятным, почему в одних случаях развивается диффузное увеличение щитовидной железы, а в других она подвергается узловой трансформации. Возможно, это связано с несовершенством механизмов компенсаторной гиперплазии. Отдельные тиреоциты могут приобретать свойства автономии, проявляющейся в секреции тиреоидных гормонов независимо от эффектов ТТГ либо в форме их бесконтрольного деления и роста (неоплазии).
В последние годы большую роль в патогенезе различных заболеваний щитовидной железы отводят аутоиммунным механизмам. Развитие зоба связывают с влиянием ТТГ-подобных факторов, иммуноглобулинов (IgG), стимулирующих рост щитовидной железы, но не влияющих на её функциональное состояние, а также с образованием тиреоидстимулирующих и тиреоидингибирующих антител, что имеет место при диффузном токсическом зобе и зобе Хасимото.
Вероятнее всего, в развитии зоба имеет значение несколько факторов. В одних случаях преобладает роль недостаточности йода, в других на первое место выходят аутоиммунные механизмы.
Классификация
Происхождение зоба:
эндемический;
спорадический.
Степень увеличения железы.
0 — нормальной величины, не видна и не пальпируется.
I — отчётливо прощупывается, но не заметна при глотании.
II — прощупывается и видна при глотании.
III — хорошо заметна при осмотре («толстая шея»).
IV — значительно изменяет форму шеи, возможно сдавление соседних органов.
V — достигает гигантских размеров, нередко сдавливает трахею и пищевод с нарушением дыхания и глотания.
Форма зоба:
диффузный;
узловой;
многоузловой (полинодозный);
смешанный.
Функциональное состояние железы:
эутиреоидное;
гипотиреоидное;
гипертиреоидное (тиреотоксический зоб).
Степени тяжести тиреотоксикоза:
субклинический (лёгкое течение);
манифестный (среднетяжёлое);
осложнённый (тяжёлое).
Аберрантные локализации зоба:
корень языка;
переднее средостение (загрудинный зоб);
яичник.
В основе эндемического зоба лежит абсолютный или относительный дефицит йода, приводящий к нарушению тиреоидного гормо-ногенеза и пролиферации тиреоцитов, а регионы с недостаточным содержанием йода в почве называют биогеохимическими провинциями, эндемичными по зобу. В России к ним относят Алтай, верховья Волги, ряд районов Забайкалья и Дальнего Востока, долины больших сибирских рек, Северный Кавказ, Московский регион.
Спорадический зоб связан с врождёнными (генетическими) или приобретёнными дефектами образования и секреции тиреоидных гормонов, приводящими к пролиферации тиреоцитов. Как эндемический, так и спорадический зоб классифицируют по степени увеличения щитовидной железы, форме и функциональным проявлениям.
Более точное представление о наличии зоба и степени увеличения щитовидной железы можно получить по данным УЗИ: определить размеры железы, диагностировать смещение трахеи. Объём каждой доли рассчитывают по формуле:
V = AxBxCxO,52,
где, А — длина доли (см); В — толщина доли (см); С — ширина доли (см); 0,52 — поправочный коэффициент на эллипсоидную форму доли.
Нормальный объём щитовидной железы для женщин не превышает 18 мл, а для мужчин — 25 мл.
По форме различают диффузный, узловой, многоузловой, смешанный (диффузно-узловой, диффузно-многоузловой) и конгломератный многоузловой зоб.
Узловой зоб представлен солитарным узловым образованием.
При многоузловом зобе в щитовидной железе выявляют множественные (не менее двух) узловые образования, не спаянные между собой.
Многоузловой конгломератный зоб характеризуется наличием нескольких узлов, интимно спаянных между собой и формирующих единый конгломерат.
Для хирурга важно различать степени тяжести тиреотоксикоза, так как от этого зависит предоперационная подготовка больных. Различают следующие степени тяжести тиреотоксикоза.
• Субклинический (лёгкого течения) тиреотоксикоз характеризуется тахикардией от 80 до 100 в минуту, слабым тремором рук, психоэмо циональной лабильностью. Лабораторно выявляют сниженное содержание ТТГ при нормальной концентрации ТЗ (трийодтирони-на) и Т4 (тироксина).
• Манифестный (средней тяжести) тиреотоксикоз проявляется развёрнутой клинической картиной. ЧСС достигает 100—120 в минуту, увеличивается пульсовое давление, определяют выраженный тремор рук, похудание до 20% исходной массы тела. Гормональный про филь: сниженный или полностью подавленный синтез ТТГ в сочетании с повышенным содержанием ТЗ и Т4.
• При осложнённом (тяжёлом) тиреотоксикозе пульс превышает 120 в минуту, пульсовое давление высокое, характерны мерцательная аритмия, сердечная недостаточность, тиреогенная надпочечниковая недостаточность, дистрофические изменения паренхиматозных органов. Масса тела резко снижена, вплоть до кахексии. Гормональный профиль: резко сниженное содержание ТТГ в сочетании с оченьвысокой концентрацией ТЗ и Т4.
Узловой зоб
Под термином «узел» в клинической практике подразумевают очаговое образование в щитовидной железе любого размера, имеющее капсулу, определяемое пальпаторно или с помощью любого инструментального метода исследования. Величина пальпируемого узлового образования в щитовидной железе, как правило, превышает 1 см. С помощью УЗИ, применяя высокочастотные датчики (не менее 7,5 мГц), можно обнаружить образования диаметром менее 1 см. Кроме того, удаётся выявить основной признак узла — наличие капсулы. Из всех узловых заболеваний на долю коллоидных узлов приходится около 60%, аденом — 15%, рака — 10%, кист — 10%. Узловую форму ти-реоидита встречают достаточно редко. К сожалению, с помощью УЗИ нельзя точно выяснить природу узла, что требует применения дополнительных методов исследования.
Обследуя больного с узловым зобом, врач должен решить вопрос: нуждается пациент в операции или можно ограничиться консервативным лечением и динамическим наблюдением. Исходя из этой цели, необходимо определить размеры узлового образования и его локализацию, влияние на деятельность органов и систем (тиреотоксикоз, затрудненное дыхание, дисфагия), морфологическую структуру узла. От решения поставленных задач зависит дальнейшая лечебная тактика.
Клиническая картина
Обычно больные с узловым зобом не предъявляют никаких жадоб, а если жалобы есть, они чаще всего неспецифичны. Первые симптомы, обусловленные нетоксическим зобом, имеют локальный характер. Больные отмечают дискомфорт в области шеи, чувство давления при ношении высокого воротничка. Жалобы на одышку и дис-фагию появляются при зобе IV и V степеней или при загрудинной локализации узлов.
Из анамнеза нельзя извлечь надёжных и специфических указаний на характер узлового процесса в щитовидной железе, но можно выяснить наличие факторов высокого онкологического риска. О злокачественном характере образования могут свидетельствовать следующие признаки:
возраст моложе 20 или старше 60 лет;
мужской пол;
облучение области головы и шеи в анамнезе;
проживание в условиях природного йодного дефицита;
быстрое увеличение размеров узла (особенно на фоне приёма L-тироксина);
охриплость голоса;
спаяние плотного узла с окружающими тканями;
наличие увеличенных шейных лимфатических узлов.
Под быстрым ростом подразумевают увеличение объёма узла более чем в 2 раза в течение 6 мес. Стремительное (в течение нескольких часов) увеличение размеров узлового образования, которое обычно сопровождается внезапными, интенсивными болями, характерно для спонтанного кровоизлияния. Появление охриплости голоса может быть связано как с прорастанием опухолью возвратного гортанного нерва, так и с его сдавлением извне растущим доброкачественным узловым образованием. Появление одиночного узла у лиц молодого возраста, а также у пожилых пациентов, особенно мужчин, с большей степенью вероятности указывает на злокачественную природу заболевания.
Физикальное обследование
Осмотр позволяет обнаружить локальную припухлость, соответствующую узловому образованию, а при больших размерах узла — деформацию передней поверхности шеи. При загрудинной (внутригрудной) локализации наблюдают синдром «верхней полой вены» — отёк шеи и лица, расширение яремных вен и вен передней грудной стенки.
Пальпацию щитовидной железы лучше всего проводить в положении больного сидя спиной к врачу II—V пальцами обеих рук, при этом I пальцы обхватывают шею пациента сзади. Для расслабления мышц шеи голову больного необходимо наклонить вперед и вниз. При подозрении на загрудинную локализацию щитовидной железы больного осматривают в положении лёжа с подложенным под плечи валиком, что приводит к выведению нижних полюсов долей выше уровня ключиц и делает их доступными пальпации. Легко смещаемые, эластической консистенции образования характерны для доброкачественных форм узлового зоба, тогда как плотные, бугристые и ограниченно смещаемые — для рака. Со временем коллоидные узлы и аденомы также могут становиться очень плотными вследствие развития склеротических процессов и кальцификации. При пальпируемом солитарном узловом образовании всегда высока вероятность наличия аденомы или злокачественной опухоли. Обследуя больного с узловым зобом, необходимо обращать внимание на наличие увеличенных лимфатических узлов на шее, их консистенцию, смещаемость и плотность, так как злокачественные опухоли щитовидной железы любых размеров часто метастазируют по лимфатическим путям.
В процессе физикального исследования следует также оценить функциональное состояние щитовидной железы. Симптомы тиреотоксикоза свидетельствуют о доброкачественной автономно функционирующей аденоме (тиреотоксическая аденома), а гипотиреоз — скорее о хроническом аутоиммунном тиреоидите Хасимото. Большинство больных с узловыми формами зоба находятся в эутиреоид-ном состоянии, за исключением регионов с тяжёлой зобной эндемией, где очень часто выявляют гипотиреоз.
Лабораторная и инструментальная диагностика
Исследование в сыворотке крови концентрации ТЗ, Т4 и ТТГ с помощью радиоиммунного анализа позволяет лишь определить функциональное состояние щитовидной железы, так как между различными морфологическими формами зоба и содержанием тиреоидных гормонов не существует корреляции. Исключение составляют больные с тиреоидитом Хасимото, при котором, как правило, определяют высокое содержание ТТГ на фоне сниженных концентраций ТЗ и Т4. Повышенная концентрация тиреоидных антител также свидетельствует в пользу тиреоидита. Исследование гормонального профиля в большей степени важно для выбора адекватной дозы препаратов тиреоидных гормонов при лечении больных после операции.
Радионуклидное сканирование, выполняемое с помощью |3|1 или "Тс, позволяет получить представление о расположении щитовидной железы, её форме, размерах и контурах. Распределение и интенсивность накопления радионуклида указывают на диффузное или очаговое поражение, характеризуют функциональную активность узловых образований. В зависимости от интенсивности накопления радиофармпрепарата узлы разделяются на «горячие», «холодные» и «тёплые». Минимальный размер узлового образования, выявляемого на скано-грамме, составляет 1 см. Многие годы сканированию с радиоактивным йодом придавали основное значение при обследовании пациентов с новообразованиями щитовидной железы, так как «холодный» узел, не накапливающий радиоактивный изотоп, считали особенно подозрительным в отношении злокачественной опухоли. Между тем оказалось, что большинство узлов (до 90%), в том числе кисты, коллоидные узлы, аденомы и узлы при тиреоидите Хасимото, не накапливают радиоактивные препараты. Исключение составляют больные с тиреотоксической аденомой, определяемой на сканограмме в виде «горячего» узла, при этом другая доля щитовидной железы полностью блокирована и не накапливает радиофармпрепарат. Поскольку сканирование не позволяет дифференцировать доброкачественные и злокачественные узлы, в настоящее время его не признают скрининг-тестом при узловом зобе. Поэтому следует отказаться от широкого применения этого метода исследования, использовать его целесообразно только в определённых ситуациях, например при подозрении на атипичную локализацию зоба, для выявления автономно функционирующих узлов и контроля адекватности выполненной операции.
Рентгенологическое исследование. Обзорная рентгенография шеи и грудной клетки в прямой и боковой проекциях позволяет выявлять смещение трахеи при зобе больших размеров, а также диагностировать загрудинный (внутригрудной зоб), при котором на рентгенограммах выявляют расширение тени средостения. Рентгенография пищевода с барием даёт возможность обнаружить смещение и сдавление пищевода зобом и таким образом определить истинную причину дисфагии.
Непрямая ларингоскопия и фиброларингоскопия позволяют оценить локализацию и подвижность голосовых связок при охриплости голоса у больных зобом, что особенно важно после операции для диагностики пареза (паралича) возвратного гортанного нерва.
КТ и МРТ щитовидной железы не получили широкого распространения в силу высокой стоимости и малодоступности соответствующей аппаратуры, а также наличия более простых и высокоинформативных методов исследования.
Ведущими методами в диагностике природы узловых образований щитовидной железы в наши дни признаны УЗИ и тонкоигольная ас-пирационная пункционная биопсия.
Дифференциальная диагностика
Несмотря на то, что уже на этапе клинического обследования можно предположить характер узлового поражения щитовидной железы, окончательный диагноз ставят при помощи дополнительных методов исследования, главные из которых УЗИ и тонкоигольная аспи-рационная пункционная биопсия.
УЗИ щитовидной железы практически всегда позволяет диагностировать кисту. Она выглядит как анэхогенное образование с чёткой капсулой, дающее эффект дорсального усиления ультразвука. В большинстве других случаев на основании УЗИ можно лишь предположительно судить о морфологической природе узлового образования. Диагностические возможности УЗИ значительно расширились с появлением метода цветного допплеровского картирования, позволяющего определить интенсивность васкуляризации тиреоиднои ткани.
Коллоидные узлы при УЗИ чаще всего выявляют в виде изоэхо-генных (75%) или гипоэхогенных (25%) образований с чёткими контурами, интенсивность их васкуляризации низкая (рис. 40-1).

Рис40-1. Ультразвуковая сканограмма при коллоидном зобе.
Аденомы определяют как изоэхогенные (75%) узлы с чётким ги-поэхогенным ободком по периферии, реже как гипоэхогенные узлы (25%) с чёткими контурами (рис. 40-2). Интенсивность васкуляризации очень высокая.
Типичное ультразвуковое изображение злокачественных опухолей соответствует гипоэхогенному узловому образованию (80%), контуры нечёткие, часто наблюдают множественные гиперэхогенные включения (рис. 40-3). Интенсивность кровотока в них небольшая. Между тем существуют данные о том, что интенсивность васкуляризации в большей степени зависит от размеров узлового образования, а не от его морфологической структуры.
Рис. 40-2. Ультразвуковая сканограмма при аденоме щитовидной железы.
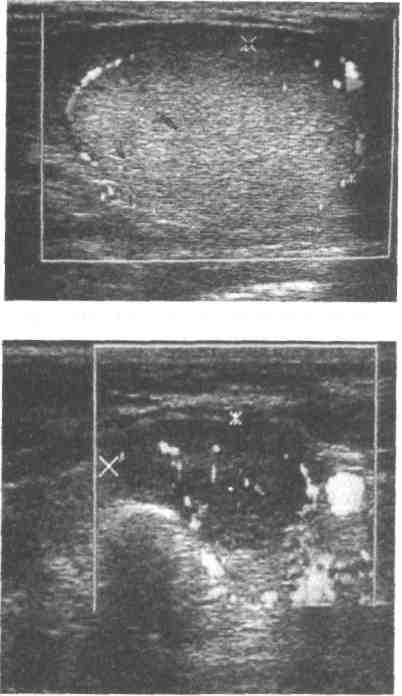
Наиболее информативный метод диагностики морфологической структуры узлового образования щитовидной железы — тонкоигольная аспирационная пункционная биопсия. Выполнение манипуляции под контролем УЗИ (рис. 40-4) значительно повышает точность исследования (достигает 98%).
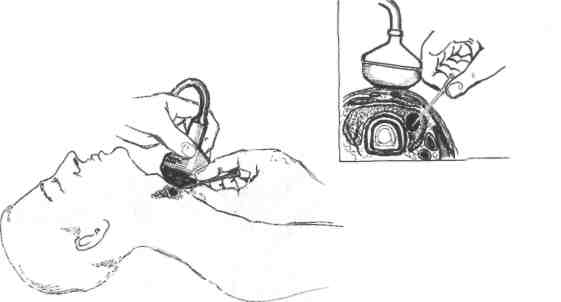
Рис. 40-4. Пункционная биопсия узлового образования щитовидной железы под контролем УЗИ (схема).
В большинстве случаев цитологическое исследование позволяет поставить правильный морфологический диагноз. С его помощью, к сожалению, невозможно дифференцировать фолликулярную аденому и высокодифференцированный фолликулярный рак, так как диагноз последнего ставят на основании инвазии клеток в капсулу узла и сосуды. В настоящее время УЗИ + тонкоигольная аспирационная пункционная биопсия служит стандартной процедурой в диагностике морфологической структуры узловых образований щитовидной железы на дооперационном этапе.
Лечение
Раньше диагноз «узловой зоб» подразумевал абсолютную необходимость оперативного лечения, так как любое узловое образование щитовидной железы рассматривали как облигатный предрак. В последние десятилетия лечебная тактика изменилась. Хирурги стали придерживаться дифференцированного подхода по отношению к узловому зобу, определяя показания к операции, прежде всего, в зависимости от морфологической структуры образований. Можно сказать, что УЗИ + тонкоигольная аспирационная пункционная биопсия совершили революцию в эндокринной хирургии, значительно со-кра-тив число напрасных «профилактических» операций при узловом зобе.
Узловой коллоидный в разной степени пролиферирующий зоб. Многочисленные клинико-морфологические исследования убедительно показали, что вероятность малигнизации коллоидного зоба крайне низка. В связи с этим операция показана только при узловых образованиях больших размеров (зоб не менее III степени), наличии компрессионного синдрома (сдавление трахеи, пищевода), а также быстром росте узлового образования. Оптимальным объёмом оперативного вмешательства следует считать гемитиреоидэктомию.
При узлах коллоидного строения диаметром менее 2-2,5 см нет необходимости в оперативном вмешательстве. В таких ситуациях можно ограничиться наблюдением за больными с контрольными УЗИ 1—2 раза в год. В последнее время разрабатывали малоинвазивные методы лечения подобных образований, такие как склеротерапия и лазерное воздействие под контролем УЗИ. Суть методов заключается в локальной деструкции нодулярно изменённой ткани щитовидной железы химическим (96% этиловый спирт) или физическим (тепловым) воздействием. Этиловый спирт вызывает тромбоз сосудов узлового образования, что приводит к его некрозу с последующим замещением соединительной тканью. Эффективность метода достигает 80%.
Киста щитовидной железы. Оптимальный метод лечения — пункция с аспирацией содержимого и последующим склерозированием этиловым спиртом. Результаты лечения зависят не столько от размеров кисты, сколько от толщины её капсулы. Если она тонкая, эффективность метода приближается к 100%. Показания к операции: накопление жидкости после двух- или трёхкратной пункции; наличие толстой, фиброзированной капсулы либо многокамерной полости.
Фолликулярная аденома щитовидной железы. Учитывая возможность малигнизации, а также трудности дифференциальной диагностики с фолликулярным раком, показано оперативное лечение. Объём операции — гемитиреоидэктомия.
Папиллярная аденома щитовидной железы (цистаденома). Ввиду возможной малигнизации также показано оперативное лечение — гемитиреоидэктомия.
Тиреотоксическая аденома щитовидной железы (болезнь Пламмера). После компенсации тиреотоксикоза тиреостатическими препаратами показано оперативное лечение — гемитиреоидэктомия.
Узловая форма аутоиммунного тиреоидита Хасимото. Лечение консервативное — заместительная терапия препаратами тиреоидных гормонов. Оперативное лечение показано в случаях невозможности исключить рак с помощью всех доступных методов исследования либо при наличии компрессионного синдрома.
Многоузловой зоб
Всё сказанное об узловом зобе справедливо относительно и многоузлового зоба. Вместе с тем положение усугубляется тем, что в большинстве случаев происходит поражение обеих долей щитовидной железы, и часто наблюдают сочетание различных морфологических форм узлового поражения. Это требует от врача более тщательной диагностики и онкологической настороженности, так как на фоне доброкачественных узловых образований могут скрываться злокачественные опухоли, диагностика которых в многоузловом зобе крайне трудна. С течением времени некоторые из узловых образований могут приобретать функциональную автономию, т.е. синтезировать в большом количестве тиреоидные гормоны независимо от образования ТТГ. В таком случае зоб становится токсическим. Доказано, что некоторые йодсодержащие препараты (амиодарон, кордарон, йодистый калий в больших дозах) при длительном приёме могут провоцировать развитие тиреотоксикоза, особенно у больных пожилого возраста с множественными узловыми образованиями щитовидной железы.
При многоузловом эутиреоидном зобе без компрессионного синдрома и изменения формы шеи показано наблюдение или лечение препаратами йода и L-тироксином. При этом необходимо помнить о возможности развития функциональной автономии узлов у больных пожилого возраста. Увеличение одного из узлов на фоне лечения — неблагоприятный прогностический признак в плане развития злокачественной опухоли. Вследствие трудностей диагностики опухоли в подобных ситуациях следует придерживаться более активной тактики, и в случаях невозможности исключить злокачественный процесс направлять больных на оперативное лечение. Операция абсолютно показана при зобе IV и V степеней вне зависимости от его морфологического строения. При многоузловом токсическом зобе также показано оперативное лечение. Объём операции при поражении обеих долей варьирует в зависимости от степени распространённости процесса от субтотальной резекции щитовидной железы до тотальной тиреоидэктомии. Операцией выбора следует считать субтотальную резекцию щитовидной железы. Тотальную тиреоидэктомию выполняют как вынужденную операцию при отсутствии непоражённой ти-реоидной ткани, поскольку это вмешательство сопровождается повышенным риском осложнений и приводит к тяжёлому гипотиреозу.
Диффузные формы зоба Диффузный нетоксический зоб
При увеличении щитовидной железы I—III степени показано назначение йодида калия (по 100—200 мкг йода в сутки). Оперативное лечение в объёме субтотальной резекции щитовидной железы необходимо только при зобе больших размеров.
Диффузный токсический зоб
Диффузный токсический зоб (болезнь Грейвса-Парри-Базедо-ва) — генетически детерминированное аутоиммунное заболевание. Оно проявляется стойким чрезмерным образованием тиреоидных гормонов диффузно увеличенной щитовидной железой под влиянием специфических тиреоидстимулирующих аутоантител с нарушением функционального состояния различных органов и систем, в первую очередь сердечно-сосудистой и ЦНС. Заболевание чаще манифестирует в возрасте от 16 до 40 лет, преимущественно у лиц женского пола.
Этиология и патогенез
Основное значение в развитии болезни придают наследственной предрасположенности. У 15% больных диффузным токсическим зобом есть родственники с таким же заболеванием, примерно у половины родственников в крови определяют циркулирующие тиреоид-ные аутоантитела. Провоцирующие факторы — психическая травма, инфекционные заболевания, беременность, приём больших доз йода, массивная инсоляция и др.
Согласно современным представлениям, при этом заболевании ТТГ-рецепторы тиреоцитов служат первичными аутоантигенами. Врождённая недостаточность Т-супрессоров способствует выживанию и пролиферации «запрещённых» клонов Т-лимфоцитов, взаимодействующих с аутоантигенами. В результате в иммунную реакцию вовлекаются В-лимфоциты, отвечающие за образование ауто-антител. При участии Т-хелперов В-лимоциты и плазматические клетки выделяют тиреоидстимулирующие аутоантитела (аутоанти-тела к ТТГ-рецептору). Они связываются с ТТГ-рецепторами тире-оцитов и оказывают на щитовидную железу стимулирующее действие, подобное действию ТТГ: активизируют аденилатциклазу и стимулируют образование цАМФ. В результате увеличиваются масса и васкуляризация щитовидной железы, усиливается образование тиреоидных гормонов. Чрезмерный синтез тиреоидных гормонов активизирует катаболические процессы, изменяется окислительное фосфорилирование, что приводит к нарушению накопления энергии в клетках. В результате этих процессов развивается мышечная слабость, появляется субфебрильная температура тела, больные прогрессивно худеют.
Клиническая картина
Клиническая симптоматика обусловлена влиянием избытка тиреоидных гормонов на различные органы и системы организма. Сложность и многочисленность факторов, участвующих в патогенезе, обусловливают разнообразие клинических проявлений заболевания. При анализе жалоб и результатов объективного обследования выявляют симптомы, которые можно объединить в определённые синдромы.
Щитовидная железа, как правило, увеличена за счёт обеих долей и перешейка, пальпаторно эластической консистенции, безболезненная, смещается при глотании.
Синдром поражения сердечно-сосудистой системы проявляется тахикардией, мерцательной аритмией, развитием дисгормональнои миокардиодистрофии («тиреотоксическое сердце»), высоким пульсовым давлением. Кардиальные нарушения связаны как с непосредственным токсическим влиянием гормонов на миокард, так и с усиленной работой сердца в связи с возросшими потребностями периферических тканей в кислороде в условиях чрезмерно интенсивного обмена. В результате увеличения ударного и минутного объёмов сердца и ускорения кровотока повышается систолическое АД, на верхушке сердца и над сонными артериями выслушивают систолический шум. Механизм снижения диастолического АД связан с развитием недостаточности коры надпочечников и недостаточного синтеза глюкокортикоидов — основных регуляторов тонуса сосудистой стенки.
Синдром гипокортицизма, кроме сниженного АД, характеризуется также гиперпигментацией кожных покровов. Часто появляется пигментация вокруг глаз — симптом Еллинека.
Синдром поражения других желёз внутренней секреции. Кроме надпочечников, часто происходит поражение поджелудочной железы с развитием тиреогенного сахарного диабета. Усиленный распад гликогена с поступлением большого количества глюкозы в кровь заставляет работать поджелудочную железу в режиме максимального напряжения, что в конечном итоге приводит к истощению компенсаторных механизмов и развитию инсулиновой недостаточности. Течение уже имевшегося сахарного диабета у больных диффузным токсическим зобом значительно ухудшается. Для коррекции гипергликемии перед операцией таких больных часто приходится переводить с пероральных сахароснижающих препаратов на дробное введение инсулина.
Из других эндокринных нарушений, способных развиться у больных диффузным токсическим зобом, следует отметить дисфункцию яичников с нарушением менструального цикла, фиброзно-кистозную мастопатию (тиреотоксическая мастопатия, болезнь Вельяминова), у мужчин может появиться гинекомастия.
Синдром поражения центральной и периферической нервной системы. Отмечают повышенную возбудимость, психоэмоциональную лабильность, снижение концентрации внимания, плаксивость, быструю утомляемость, нарушение сна, тремор пальцев рук (симптом Мари) и всего тела (синдром «телеграфного столба»), повышенную потливость, стойкий красный дермографизм, повышение сухожильных рефлексов.
Синдром катаболических нарушений проявляется похуданием при повышенном аппетите, субфебрильной температурой тела и мышечной слабостью.
Синдром поражения органов пищеварительной системы проявляется неустойчивым стулом со склонностью к диарее, приступами болей в животе, иногда желтухой, связанной с нарушением функций печени.
Глазной синдром проявляется следующими симптомами. • Симптом Дальримпля (тиреогенный экзофтальм) — расширение глазной щели с появлением белой полоски склеры между радужной оболочкой и верхним веком.
*Симптом Грефе — отставание верхнего века от радужной оболочки при фиксации взгляда на медленно перемешающимся вниз предмете, при этом между верхним веком и радужной оболочкой остаётся белая полоска склеры.
Симптом Кохера — при фиксации взгляда на медленно перемещающемся вверх предмете между нижним веком и радужной оболочкой остаётся белая полоска склеры.
Симптом Штельвага — редкое мигание век.
Симптом Мёбиуса — потеря способности фиксировать взгляд на близком расстоянии, вследствие слабости приводящих глазных мышц фиксированные на близко расположенном предмете глазные яблоки расходятся и занимают исходное положение.
Симптом Репнева—Мелехова — «гневный взгляд».
В основе их развития лежит гипертонус мышц глазного яблока и верхнего века вследствие нарушения вегетативной иннервации под влиянием избытка тиреоидных гормонов в крови.
Тиреогенный экзофтальм при диффузном токсическом зобе следует отличать от эндокринной офтальмопатии — аутоиммунного заболевания, которое не является проявлением диффузного токсического зоба, но часто (40-50% случаев) сочетается с ним. При эндокринной офтальмопатии аутоиммунный процесс поражает пе-риорбитальные ткани. Вследствие инфильтрации тканей орбиты лимфоцитами, отложения кислых гликозаминогликанов, выделяемых фибробластами, развиваются отёк и увеличение объёма ретробуль-барной клетчатки, миозит и разрастание соединительной ткани в экстраокулярных мышцах. Постепенно инфильтрация и отёк переходят в фиброз, изменения глазных мышц становятся необратимыми. Эндокринная офтальмопатия клинически проявляется нарушениями функционирования глазодвигательных мышц, трофическими расстройствами и экзофтальмом. Больные жалуются на боли, двоение и ощущение «песка» в глазах, слезотечение. Часто развиваются конъюнктивит и кератит с изъязвлением роговой оболочки вследствие её высыхания при неполном смыкании век. Иногда заболевание приобретает злокачественное течение, развивается асимметрия протру-зии глазных яблок вплоть до полного выпадения одного из них из орбиты. Согласно отечественной классификации, выделяют три стадии эндокринной офтальмопатии:
I — припухлость век, ощущение «песка» в глазах, слезотечение;
II — диплопия, ограничение отведения глазных яблок, парез взора кверху;
• III — неполное закрытие глазной щели, изъязвление роговицы, стойкая диплопия, атрофия зрительного нерва. Другое аутоиммунное заболевание, сопровождающее диффузный токсический зоб, — претибиальная микседема (1-4%). При этом происходит поражение кожи передней поверхности голени, она становится отёчной и утолщённой. Состояние часто сопровождается зудом и эритемой.
Диагностика
Диагностика диффузного токсического зоба, как правило, не вызывает затруднений. Характерная клиническая картина, повышение содержания ТЗ, Т4 и специфических антител, а также значительное снижение количества ТТГ (иногда до полного отсутствия) в крови позволяют поставить диагноз. При УЗИ отмечают диффузное увеличение щитовидной железы, ткань гипоэхогенная, «гидрофильная», особенно в передних отделах долей и области перешейка. Характерно повышенное кровенаполнение железы — картина «тиреоидно-го пожара». УЗИ важно также для расчёта объёма щитовидной железы, что необходимо для определения показаний к операции и контроля лечения.
Лечение
В настоящее время применяют три метода лечения диффузного токсического зоба — консервативный, хирургический и радионук-лидный (лечение радиоактивным йодом).
Если диффузный токсический зоб впервые выявлен, следует предпринять попытку консервативного лечения. Оно направлено на блокаду синтеза тиреоидных гормонов. Для этого используют тире-остатические препараты: мерказолил, метимазол, тиамазол, тиро-зол, пропицил. Они блокируют синтез гормонов на уровне самой щитовидной железы, ингибируя фермент пироксидазу и угнетая процесс окисления йода, что препятствует его включению в молекулу тирозина. В зависимости от степени тяжести тиреотоксикоза мерказолил назначают в дозе до 30-60 мг/сутки, пропицил — до 100—400 мг/сутки. Отрицательное свойство тиреостатиков — зобо-генный эффект, поскольку на фоне снижения синтеза ТЗ и Т4 щитовидная железа подвергается тиреотропной стимуляции. Поэтому после достижения эутиреоидного состояния дозу тиреостатика снижают до поддерживающей (5 мг/сут) и дополнительно вводят заместительную терапию L-тироксином (25—50 мкг/сут). Курс лечения продолжают в течение 1 — 1,5 лет под контролем содержания ТТГ. При стойкой тахикардии, экстрасистолии и мерцательной аритмии лечение тиреостатиками целесообразно сочетать с назначением (3-адреноблокаторов (анаприлина, обзидана, атенолола). При надпочечниковой недостаточности и эндокринной офтальмопа-тии обязательно назначают глюкокортикоиды (преднизолон по 5-30 мг/сут и др.). Также проводят седативную терапию. Стойкая ремиссия в течение нескольких лет после отмены тиреостатиков свидетельствует о выздоровлении. При небольшом объёме щитовидной железы вероятность положительного эффекта от консервативной терапии достигает 70%.
Лечение радиоактивным йодом (13Ч) основано на способности р-лучей вызывать гибель фолликулярного эпителия щитовидной железы с последующим замещением его соединительной тканью. Вследствие полной девитализации тиреоцитов с течением времени развивается глубокий, трудно компенсируемый гипотиреоз, что, несомненно, отражается на качестве жизни пациентов. Лечение показано при высоком операционном риске (тяжёлые сопутствующие заболевания, старческий возраст), категорическом отказе больного от операции и рецидиве заболевания после хирургического лечения. Лечение радиоактивным йодом противопоказано в молодом возрасте (до 40 лет), во время беременности и кормления.
Хирургическое лечение показано при отсутствии стойкого эффекта от консервативной терапии, большом объёме щитовидной железы, когда заведомо ясно, что эффект от консервативной терапии сомнителен, при тяжёлом тиреотоксикозе, зобе IV—V степени вне зависимости от степени тяжести токсикоза. Объём операции — субтотальная резекция щитовидной железы с оставлением суммарно 4—7 г тиреоидной паренхимы с обеих сторон от трахеи. Считают, что сохранение такого количества ткани адекватно обеспечивает организм тиреоидными гормонами.
В связи с необходимостью профилактики тиреотоксического криза операцию выполняют после специальной подготовки, направленной на компенсацию тиреотоксикоза. В основе подготовки лежат те же принципы, что и при лечении больных диффузным токсическим зобом. Приём мерказолила в дозе до 30-60 мг/сут комбинируют для снижения кровенаполнения щитовидной железы с назначением L-тироксина в дозе 50-100 мкг/сут. При непереносимости тиреостатиков используют большие дозы йода, обладающие тиреостатичес-ким эффектом. С этой целью проводят короткий курс подготовки раствором Люголя, в течение 5 дней дозировку препарата увеличивают с 1,5 до 3,5 чайных ложек в день с обязательным приёмом 100 мкг/сут L-тироксина. Проводят кардиальную терапию. При тяжёлом тиреотоксикозе в курс предоперационной подготовки включают глюко-кортикоиды, плазмаферез.
Хирургическое лечение зоба
Модифицированный (воротникообразный) разрез Кохера ограничен грудино-ключично-сосцевидными мышцами, его проводят перпендикулярно средней линии шеи на 1-2 см выше яремной вырезки. После вскрытия платизмы между двумя зажимами обязательно лиги-руют подкожные вены шеи (это делают во избежание воздушной эмболии, так как они не имеют клапанов). После рассечения между зажимами Кохера или разведения в стороны коротких мышц шеи открывается щитовидная железа.
Существует две основные методики оперативного вмешательства на щитовидной железе: экстрафасциалъная и субфасциалъная.
При экстрафасциальной методике верхние и нижние щитовидные артерии перевязывают на протяжении, и обескровленную железу или её долю удаляют вместе с капсулой. Во время такой операции необходим зрительный контроль возвратного гортанного нерва и пара-щитовидных желёз.
В нашей стране более широкое распространение получила субфас-циальная методика О.В. Николаева. По этой методике можно выполнить как резекцию доли, так и её полное удаление. После продольного рассечения перешейка множество зажимов накладывают на мелкие сосудистые веточки под фасцией, последнюю смещают кнаружи, таким образом возвратные гортанные нервы и паращитовид-ные железы остаются вне зоны операции.
После послойного ушивания раны в образовавшуюся полость устанавливают тонкий перфорированный силиконовый дренаж для активной аспирации отделяемого. Он необходим для удаления скапливающейся крови и контроля гемостаза. Операцию заканчивают наложением танталовых скоб на кожу, их в отличие от швов можно расслабить через сутки после операции, что уменьшает отёк раны и создаёт лучшие условия для заживления. Дренаж обычно удаляют на 2-е сутки после операции, а скобы снимают на 3-й сутки.
Послеоперационные осложнения
В результате травмы возвратного гортанного нерва в 0,3—5% случаев выявляют парез или паралич голосовых связок. При травме одного гортанного нерва возникает осиплость голоса или афония. Как правило, в течение 6—12 мес после занятий с фониатром голос восстанавливается. При травме обоих гортанных нервов обе голосовые связки смещаются к средней линии, ширина голосовой щели катастрофически сужается, закрывается вход в гортань. Внезапное нарушение проходимости дыхательных путей после экстубации трахеи приводит к острой дыхательной недостаточности и асфиксии. В таких случаях показана экстренная трахеостомия.
Гипопаратиреоз транзиторного или постоянного характера развивается в 0,5-3% случаев. Он связан с нарушением кровоснабжения или удалением паращитовидных желёз, в результате чего развивается кальциевая недостаточность. Больные жалуются на ощущение покалывания в пальцах, появляются парестезии, в тяжёлых случаях возникают судороги вплоть до тетании. При постукивании по скуловой дуге возникает судорожное сокращение мышц носогубного треугольника (симптом Хвосте ка). При сдавлении мышц плеча происходит судорожное сокращение кисти (симптом Труссо, «рука акушера»). Показана заместительная терапия препаратами кальция.
Кровотечение в послеоперационном периоде развивается в 0,3-1% случаев. Риск кровотечения наиболее высок в первые часы после операции. При кровотечении после операций на щитовидной железе на первый план выступают не симптомы острой кровопотери, а дыхательная недостаточность, так как даже небольшая гематома, локализующаяся в замкнутом пространстве, сдавливает возвратные гортанные нервы и трахею. В связи с этим появляются одышка, цианоз, нарастают явления острой дыхательной недостаточности вплоть до асфиксии. Экстренные мероприятия заключаются в немедленном раскрытии раны с целью декомпрессии, после чего выполняют повторную интубацию трахеи и остановку кровотечения.
Трахеомаляция — редкое осложнение струмэктомии. При длительно существующем зобе вследствие постоянного давления его на трахею возникают дегенеративные изменения в кольцах трахеи, их истончение и размягчение — трахеомаляция. После удаления зоба на вдохе может произойти сближение стенок трахеи и внезапное сужение её просвета. Если хирург не успевает выполнить экстренную тра-хеостомию, больной может погибнуть от асфиксии.
Тиреотоксический криз возможен после операций, выполняемых по поводу токсических форм зоба, в связи с неадекватной предоперационной подготовкой. В настоящее время это осложнение возникает крайне редко. Основную роль в механизме развития криза отводят надпочечниковой недостаточности и быстрому увеличению свободных фракций ТЗ и Т4. Осложнение характеризуется резким нарастанием проявлений тиреотоксикоза с прогрессивным нарушением функций органов и систем, в частности ЦНС, сердечно-сосудистой, гипоталамо-гипофизарно-надпочечниковой, а также печени и почек. Больные беспокойны, возникает гипертермия до 40 °С, кожные покровы влажные, горячие и гиперемированные, появляются выраженная тахикардия, мерцательная аритмия, высокое пульсовое давление. Быстро развивается сердечно-сосудистая недостаточность, становящаяся причиной летальных исходов. Лечение проводят в условиях реанимационного отделения, оно включает назначение больших доз глюкокортикоидов, тиреостатиков, раствора Люголя, (3-ад-реноблокаторов, проведение дезинтоксикационной и седативной терапии, коррекцию водно-электролитных нарушений и сердечнососудистой недостаточности. Летальность при тиреотоксическом кризе очень высокая — достигает 50%.
Послеоперационный гипотиреоз и рецидив тиреотоксикоза едва ли можно отнести к осложнениям, так первый — закономерное следствие операции, а второй — повторение того же заболевания.
