
Клиническая оперативная хирургия ЧЛО
.pdf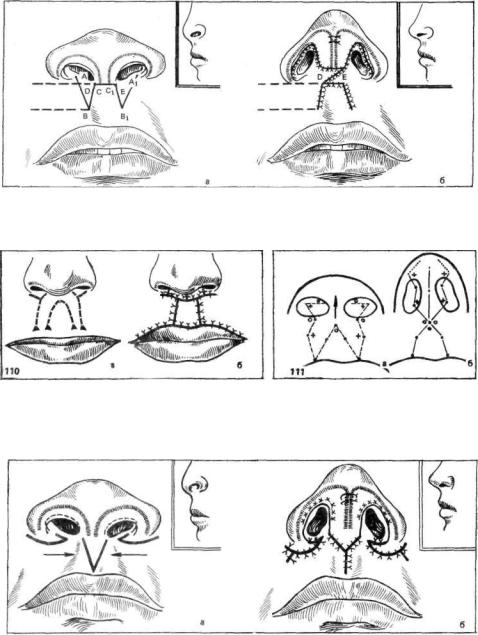
Рис. 109. Схема операции устранения деформации носа после хейлопластики по поводу двусто ронней расщелины верхней губы (объяснение в тексте).
Рис. НО. Схема удлинения перегородки носа по Милларду (объяснение в тексте).
Рис. 111. Схема удлинения перегородки носа по А. А. Лимбергу (объяснение в тексте).
Рис. 112. Схема удлинения перегородки носа за счет тканей средней части губы (объяснение в тексте).
няют за счет тканей средней части губы. Если имеется незначительное уко рочение перегородки, то достаточно V-образного разреза у основания пере городки и смещения образовавшегося треугольного лоскута кверху. При широком кончике носа разрезы, соответствующие сторонам треугольного лоскута в области губы, продолжают эндоназально на перегородку носа.
133
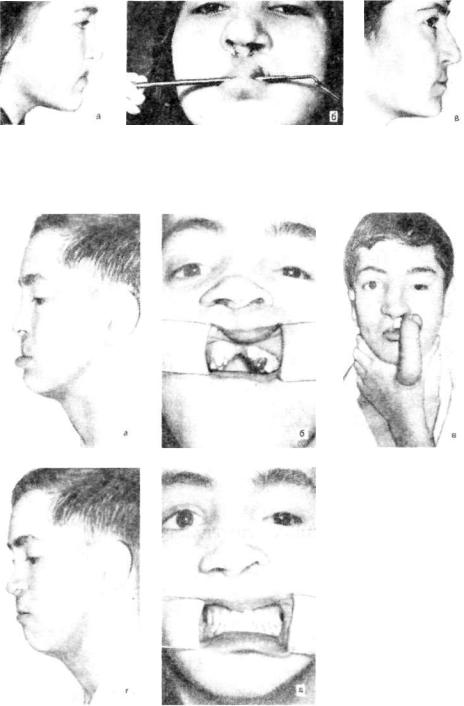
Рис. 113. Больная с деформацией вер.хней губы и носа после хеилопластики по поводу двусто ронней расщелины верхней губы,
а — до операции, б — перегородка носа сформирована из тканей средней части губы. I этап операции
Аббе; в - через I /а года после операции.
Рис. 114. Больной с деформацией верхней губы и носа после хеилопластики по поводу двусто
ронней расщелины верхней губы, отсутствием |
межчелюстной кости, |
а — плоская верхняя губа; 6 — дефект альвеолярного отростка, |
в этап пластики филатовским стеб |
лем; г — результат пластики тканями филатовского стебля; д |
больному изготовлен съемный протез. |
134
Медиальные ножки |
крыльных хрящей |
сближают I—2 матрацными швами |
у вершин хрящевых |
конусов (рис. 112). |
При более выраженном укорочении |
перегородки носа может быть применена с некоторыми дополнениями мето дика Брауна и Макдавелла (1945). Операция заключается в выкраивании в области средней части губы «трехлопастного» лоскута, являющегося продолжением перегородки носа.
В обоих случаях необходимо дополнительно произвести коррекцию кончика носа и перемещение оснований крыльев носа к перегородке. На втором этапе формируют верхнюю губу за счет тканей нижней губы по методу Аббе (см. стр. 108).
На рис. 113 представлен результат исправления сочетанной деформации верхней губы и носа после двусторонней расщелины.
Если при сочетанной деформации губы и носа имеется дефект переднего отдела нёба после уранопластики, который нельзя закрыть местными тка нями, то можно воспользоваться тканями филатовского стебля для пластики на нёбе и для формирования верхней губы (рис. 114).
Если при сочетанной деформации губы и носа имеется сообщение («со устье») полости носа с преддверием полости рта, то его устраняют иссечением эпителия, выстилающего «соустье», и сближением краев раны или закрывают лоскутом на ножке с соседних участков свода переходной складки верхней челюсти.
Устранение изолированных деформаций верхней губы и носа после односторонней и двусторонней расщелин является более легкой задачей. При этом применяют отдельные элементы операций, описанных при устране нии сочетанных деформаций.
Так как корригирующую операцию производят вблизи инфицированных полостей (полость носа и рта), то на операционном столе местно вводят антибиотики. Для обеспечения покоя послеоперационной раны на губу с небольшим давлением накладывают лейкопластырную повязку. В первые 3—4 дня после операции в нижние носовые ходы вводят резиновые дренаж ные трубки, обернутые йодоформной марлей. На 5—6-й день резиновые труб ки заменяют пластмассовыми, изготовленными индивидуально для каждого больного. Пластмассовые трубки рекомендуется носить до 2 мес. Завершаю щим моментом послеоперационного периода является либо ортодонтическое лечение, либо изготовление протеза.
СПИСОК ЛИТЕРАТУРЫ
Знаменский В. И., Котов Г. А. Принципы планирования операции при врожденной расщелине верхней губы.— В кн.: Врачебная косметика. Л., 1980, с. 211--218.
Лимберг А. А. Исправление короткой перегородки носа при двусторонних врожденных расщели нах верхней губы.— Вести, хир., 1963, № 11, с. 136—144.
Лимберг А. А., Львов П. П. Учебник хирургической стоматологии.— М., 1938.
Новоселов Р. Н. Пластическое исправление вторичной деформации верхней губы и носа после ранее произведенной хейлопластики.— В кн.: Врожденные расщелины верхней губы и неба.
М., |
1964, |
с. |
246. |
Обухова |
Л. |
М. |
Корригирующая пластика заячьей губы и крыла носа.— Труды Самаркандск, |
мед. |
ин-та, |
1957, т. 15, с. 363—370. |
|
Осколкова М. П. Причины остаточных деформаций после операций по поводу врожденных расщелин верхнейг губы и носа и методы их устранения. - Труды Центр, ин-та усоверш. врачей.
М., 1963, |
с. |
91. |
|
|
Семенченко |
Г. |
И., Вакуленко В. И. |
Врожденные |
иезаращения верхней губы и неба.— Киев, |
1968. |
|
|
|
|
Фролова Л. |
Е. |
Лечение врожденных |
расщелин |
верхней губы.— Ташкент, 1967. |
Хитрое Ф. М. Комбинированное обезображивание верхней губы и носа и их оперативное лече ние.— В кн.: Вопросы челюстно-лицевой хирургии и стоматологии. М., 1957, с 56.
135
Глава 9 ОПЕРАЦИИ В ПОЛОСТИ РТА
ТОПОГРАФО-АНАТОМИЧЕСККЕ ДАННЫЕ
Ротовая полость состоит из преддверия и собственно полости рта. Вхо дом в преддверие рта служит изменяющаяся в своих размерах ротовая щель (rima oris), которая ограничивается губами. Преддверие рта (vestibulum oris) — узкое, подковообразное пространство, повторяющее форму альвео лярных дуг. Оно ограничено спереди и с боков внутренней поверхностью губ и щек, сзади — наружной поверхностью зубов и альвеолярных отростков челюстей. Сверху и снизу преддверие рта имеет своды, ограниченные слизи стой оболочкой, переходящей со щек и губ на десны и называемой переходной складкой.
При сомкнутых челюстях преддверие с одной и другой стороны сообща ется с собственно ротовой полостью щелевидными промежутками, располо женными за последними молярами. При открытом рте преддверие сообща ется с собственно ротовой полостью.
Собственно ротовая полость (cavum oris proprium) при сомкнутых челюстях имеет следующие границы: спереди и с боков внутренняя поверх ность зубов и альвеолярных отростков челюстей; снизу — дно полости рта, состоящее из мышц, среди которых основной является челюстно-подъязыч- ная (m. mylohyoideus s. diaphragma oris); сверху — нёбо, которое делится на твердое (palatinum durum) и мягкое (palatinum molle), являющееся продолжением первого.
Полость рта в замкнутом состоянии почти целиком заполнена языком. Язык является весьма подвижным органом. Он имеет кончик, тело, корень. В языке различают верхнюю, нижнюю и боковые поверхности. Верхняя
ибоковые поверхности языка покрыты слизистой оболочкой с вкусовыми сосочками: нитевидными (papillae filiformes), грибовидными (papillae fungiformes), листовидными (papillae foliatae), а в области границы с задней частью языка — валикообразными (papillae circumvalatae). По середине языка проходит бороздка, разделяющая язык на правую и левую половины
изаканчивающаяся у корня слепым отверстием (foramen caecum), — оста ток эмбрионального tractus thyreoglossus.
Мышцы языка представляют собой густую сеть переплетающихся мышечных волокон. Основу их составляют собственные мышцы языка — продольная, поперечная и вертикальная и мышцы, прикрепляющиеся к костям: шилоязычная (m. styloglossus), подбородочно-язычная ( т . genioglossus), подъязычно-язычная ( т . hyoglossus) и небно-язычная ( т . pala toglossus). Язык обильно снабжен кровеносными и лимфатическими сосу дами, вокруг которых имеются соединительные муфты.
Кровоснабжение языка осуществляется по ветвям язычной артерии, которая вступает со стороны дна полости рта, образуя в языке густую сеть анастомозов. Чувствительная иннервация языка осуществляется язычным нервом (передние две трети) и языкоглоточным нервом (задняя треть языка). Двигательным нервом является подъязычный.
Вкусовые рецепторы получают иннервацию от языкоглоточного нерва, барабанной струны и от блуждающего нерва.
При поднимании языка кверху обнажается подъязычная область. При этом хорошо видна уздечка языка, в нижней трети которой по бокам распо лагаются возвышения — сосочки (carunculae sublinguals) с отверстиями выводных протоков подчелюстных и слюнных желез. Верхние полюса подъ-
136
язычных слюнных желез, несколько приподнимая слизистую оболочку, контурируются под языком в виде валиков. Здесь под слизистой оболочкой просвечивают легко набухающие подъязычные вены. Подъязычные слюнные железы лежат на челюстно-подъязычной мышце между подбородочноязычной мышцей и внутренней поверхностью тела нижней челюсти. Вывод ной проток поднижнечелюстной слюнной железы после проникновения в щель между челюстно-подъязычной и подъязычно-язычной мышцами идет кпе реди, располагаясь под слизистой оболочкой дна полости рта между подъ язычной железой и медиально расположенной подбородочно-язычной мышцей.
Позади подъязычного валика между боковой поверхностью корня языка и внутренней поверхностью тела челюсти с одной и другой стороны имеется по дугообразному углублению, которые получили название челюстно-языч- ного желобка. Дистальный отдел желобка заканчивается у передней небной дужки.
В области челюстно-язычного желобка между слизистой оболочкой и челюстно-подъязычной мышцей расположена рыхлая клетчатка; в этом месте иногда развиваются гнойные процессы. Примерно на уровне 2-го нижнего моляра в клетчатке желобка перекрещиваются язычный нерв и выводной проток подчелюстной слюнной железы.
Преддверие и полость рта выстланы слизистой оболочкой, покрытой многослойным плоским эпителием. Слизистая оболочка богато снабжена кровеносными и лимфатическими сосудами, нервными окончаниями и имеет большое количество мелких серозных и слизистых желез.
В слизистой оболочке щеки на уровне промежутка между 1-м и 2-м верхними молярами или на уровне 2-го верхнего моляра находится выводное отверстие протока околоушной слюнной железы.
В области небных дужек, небной занавески и корня языка полость рта переходит в средний отдел полости глотки. Между передними и задними небными дужками расположены небные миндалины, которые вместе с языч ной и глоточной миндалинами образуют кольцо лимфоидной ткани зева. Передняя небная дужка содержит небно-язычную мышцу (m. palatoglossus), задняя — небно-глоточную (p. palatopharyngens). Глотка располагается от основания черепа до уровня VI шейного позвонка, далее переходит в пище вод, впереди открывается в полость рта и носа.
Различают три отдела глотки: 1) носоглотку (epipharyngs, или pars nasalis) — участок от свода черепа до уровня твердого нёба; он сообщается
с полостью носа |
хоанами; |
2) ротовую часть |
(mesopharyngs, |
или pars ora |
|
lis — от уровня |
твердого |
нёба |
до уровня |
надгортанника; |
3) гортанную |
часть (hypopharyngs, или |
pars |
laringea) — самый нижний |
отдел глотки. |
||
Слои в области заднебоковой стенки глотки располагаются в следующем порядке: слизистая оболочка, мышечный слой, покрытый снаружи глоточной
фасцией (fascia |
pharyngea), и далее околопозвоночная фасция |
(fascia |
|
p a r a v e r t e b r a l ) . |
Между наружной поверхностью |
задней стенки |
глотки |
и околопозвоночной фасцией имеется клетчатка |
(заглоточное простран |
||
ство — spatium |
retropharyngeum), содержащая лимфатические узлы, |
соби |
|
рающие лимфу от небных миндалин, носовой полости и задних отделов ротовой полости.
Образование заглоточных абсцессов и флегмон находит объяснение в указанной связи заглоточного пространства с задними отделами полости рта и носа.
Заглоточное пространство сообщается с клетчаткой, находящейся по бокам глотки (spatium parapharyngeum). Парафарингеальное пространство спускается вниз и продолжается по ходу пищевода.
137
ОПЕРАЦИЯ ПРИ НОВООБРАЗОВАНИЯХ ЯЗЫКА
В тканях языка наблюдается развитие самых разнообразных доброка чественных и злокачественных опухолей (папилломы, фибромы, ангиомы, рак и др.). Удаление небольших доброкачественных опухолей на поверхности языка не представляет трудностей. Их иссекают двумя полулунными сходя щимися разрезами слизистой оболочки с частью подслизистого слоя вокруг опухоли.
Операции при фибромах языка. Локализующиеся в толще языка фиб ромы удаляют под инфильтрационной анестезией 0,5% раствором новокаина через продольные разрезы. Во время операции один из ассистентов с по мощью марлевой салфетки фиксирует язык в нужном положении. Иногда для этих целей удобнее взять язык на лигатуру или языкодержателем.
Выбор места разреза (спинка, боковая поверхность) зависит от топогра фического положения опухоли; его проводят в зоне наиболее близкого предлежания опухоли к слизистой оболочке языка.
После разреза ассистент небольшими острыми крючками разводит края раны. Осторожно производят дальнейшее рассечение тканей, покрыва ющих опухоль. Опухоль вылущивают обычно тупым путем — узким распа тором, сомкнутыми ножницами Купера и т. п. После удаления опухоли осуществляют гемостаз, накладывают 1—2 погружных шва кетгутом. Во избежание прорезывания швов в послеоперационном периоде края раны слизистой оболочки на спинке языка целесообразнее сшивать матрацными швами. В область операционного вмешательства вводят 100—150 тыс. ЕД пенициллина.
Операции при гемангиомах языка. Эти опухоли могут иметь различную локализацию и различную протяженность, в связи с чем и решается вопрос об их хирургическом лечении. Небольшие гемангиомы, расположенные на боковой поверхности или на кончике языка, подлежат оперативному удале нию. Операцию проводят под инфильтрационной анестезией 0,5% раствором новокаина. Опухоль иссекают в пределах здоровых тканей. Во время опера ции ассистент окутанными марлей пальцами обеих рук сжимает ткани языка по соседству с разрезом и тем самым уменьшает кровотечение. Ткани по периферии от иссекаемой опухоли прошивают кетгутовыми швами. Края раны сближают, швы накладывают шелком, захватывая при этом и мышеч ный слой. Кавернозные гемангиомы языка подлежат лечению прошиванием частыми сквозными швами шелком № 4. Этот метод лечения может соче таться с введением склерозирующих веществ и последующим иссечением склерозированной части языка.
В отдельных случаях больших кавернозных и капиллярных ангиом языка (рис. 115) мы с успехом производим лечение оперативным путем. Такое лечение, однако, возможно и целесообразно осуществлять только при определенных условиях, при которых исключаются опасные для жизни кровотечения и аспирация крови. Мы достигаем этого следующими меро приятиями.
Первоначально больному накладывают трахеостому, вводят трахеостомическую трубку, через которую дают эндотрахеальный наркоз, и туго тампонируют глотку. Операцию производят в условиях гипотермии или гипотензии.
По краям кончика языка накладывают шелковые лигатуры и выводят язык наружу. Операцию целесообразно начинать с клиновидного иссечения языка, поскольку при указанных гемангиомах он всегда бывает увеличен в размерах. Ассистенты пальцами, окутанными марлей, сжимают ткани вблизи корня языка для уменьшения кровотечения. Можно прибегнуть
138
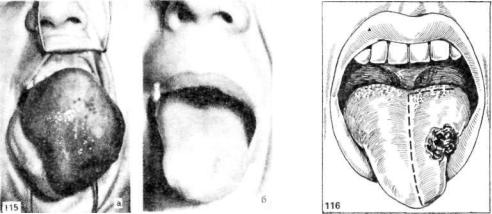
Рис. 115. Большая кавернозная гемангиома. а — до операции; б — посте операции.
Рис. 116. Линия разреза при иссечении половины языка при раке.
также к наложению петлевого шва из толстого кетгута через всю толщу тканей корня языка. Клиновидное иссечение хирург проводит острым скаль пелем через всю толщу языка с основанием клина в области кончика языка. Через образующуюся раневую поверхность можно иссечь гемангиоматозную ткань в толще языка или произвести прошивание опухоли.
После тщательного гемостаза боковые лоскуты языка сближают и послойно сшивают между собой кетгутом. Иногда возникает необходимость в дополнительном иссечении опухолевых образований на боковых поверх ностях языка.
Во время операции определяют кровопотерю (гравиметрическим мето
дом) |
и полностью ее возмещают. |
|
В |
послеоперационном периоде в течение 1 — l/2 нед больного |
кормят |
через желудочный зонд, введенный через нос. Трахеотомическую трубку |
||
удаляют через 5—6 дней после операции. |
|
|
Следует помнить, что преобладающее большинство кавернозных |
геман- |
|
гиом лица, в том числе и языка, являются венозными опухолями и поэтому перевязка наружных сонных артерий не дает эффекта с точки зрения как уменьшения гемангиомы, так и уменьшения кровотечения во время операции.
Операции при раке языка. Рак языка занимает видное место (около 2% всех раков, около 55% рака других органов полости рта). Наиболее часто опухоль локализуется в задней или средней трети боковых поверхно стей языка, реже — в области спинки, нижней поверхности, корня и кончика языка. У 95% больных развивается плоскоклеточный рак, чаще ороговевающий.
План лечения при раке языка должен строиться в зависимости от лока лизации опухоли, ее формы (папиллярная, язвенная, инфильтрирующая), но главным образом в соответствии со стадией заболевания. Различают 4 стадии болезни:
I стадия — ограниченная опухоль слизистой оболочки и подслизистого слоя языка диа метром 0,5—1 см при отсутствии клинически определяемых метастазов в регионарных лимфа тических узлах.
II стадия — опухоль или язва большой величины, врастающая в толщу мышечной ткани, но не переходящая за среднюю линию языка, без метастазов. К этой стадии огносят и опухоль с наличием одиночных односторонних подвижных регионарных метастазов.
139
III стадия — опухоль или язва, распространяющаяся за среднюю линию языка и на ткани дна полости рта при наличии одиночных ограниченно подвижных или множественных под вижных регионарных метастазов.
IV стадия — опухоль или язва, поражающая большую часть языка и прорастающая в окружающие мягкие и костные ткани, с наличием множественных регионарных ограниченно подвижных или одиночных неподвижных метастазов, спаянных с нижней челюстью. Опухоль может быть меньших размеров, но при наличии неподвижных регионарных или отдаленных метастазов.
Большинство авторов теперь признают целесообразность комбинирован ного лечения рака языка, направления которого таковы: 1) предоперацион ная телегамматерапия, иногда в сочетании с внутриротовой близкофокусной рентгенотерапией; 2) радикальное иссечение первичного очага; 3) борьба с метастазами опухоли с помощью оперативных вмешательств на шее или паллиативного лучевого лечения.
Оперативное вмешательство, предусматривающее радикальное удаление первичного очага, целесообразно производить при I и II стадиях заболевания, иногда и при III стадии, спустя 3—4 нед после окончания лучевой терапии, когда стихают реактивные явления.
При локализации раковой опухоли на боковой поверхности языка опера ция заключается в электроэксцизии пораженной половины языка (рис. 116). Обезболивание — эндотрахеальный наркоз с интубацией трахеи через нос.
Для лучшего обозрения операционного поля язык берут на шелковую лигатуру через прокол тканей передней трети языка на здоровой стороне, после чего язык максимально выводят наружу и фиксируют в нужном поло жении. Тупым крючком ассистент оттягивает щеку в сторону, улучшая обзор пораженной половины языка.
С помощью крутой иглы накладывают петлевой шов из толстого кетгута через всю толщу тканей корня языка как можно дальше от задней границы опухоли. Этим самым достигается уменьшение кровотечения во время поло винного иссечения языка. Для этого же можно предварительно перевязать наружную сонную артерию на соответствующей стороне.
В начале операции электроножом наносят границы подлежащих иссе чению тканей. Начиная от кончика, рассекают язык вдоль средней линии до корня. При этом ассистент с помощью кровоостанавливающего зажима или наложенной на кончик языка второй лигатуры отводит в сторону иссека емую половину языка. Кровоточащие сосуды прошивают кетгутом.
Поперечное отсечение тканей нужно начинать от середины, продвигая электронож в направлении к боковой поверхности языка. После половинного удаления языка производят окончательный гемостаз, края слизистой обо лочки верхней и нижней поверхностей оставшейся половины языка сближают и по возможности сшивают между собой.
После описанной операции внедряют в ткани оставшейся половины языка, соответственно месту расположения опухоли, 3—5 радиоактивных игл, содержащих 1—3 мг радиоактивного вещества. Если перед операцией применялась короткофокусная рентгенотерапия, то радиоактивные иглы после оперативного вмешательства не применяют.
При раке корня языка лечение первичной опухоли следует проводить лучевым способом, применяя телегамматерапию в сочетании с близкофокус ной рентгенотерапией.
Так же поступают и при раковых опухолях любой локализации, на III—IV стадии болезни.
Заключительным и обязательным этапом лечения рака языка является широкое иссечение единым блоком лимфатического аппарата шеи вне зави симости от того, определяются клинически матастазы или нет. Объем вмеша тельства при этом определяется индивидуально (в зависимости от состояния
140
больного, стадии заболевания, состояния лимфатического аппарата шеи и т. д.). Если лимфаденэктомия не была произведена одновременно с основ ной операцией, то ее производят спустя 2'/г—3 нед.
При подозрении на наличие матастазов в регионарных лимфатических узлах во всех случаях заболевания раком языка необходимо производить иссечение лимфатического аппарата в надподъязычной области (операция Р. X. Ванаха, см. «Операции на шее»). Некоторые авторы (М. П. Федюшин
идр.) считают, что для профилактики метастазов при раке языка целесооб разно удалять не только глубокие верхние лимфатические узлы, но и узлы, расположенные на уровне перекреста лопаточно-подъязычных мышц с сосу дисто-нервным пучком шеи. У больных, у которых выявляются увеличение
иплотные регионарные лимфатические узлы, клинически не вызывающие сомнения в наличии метастазов, следует производить радикальное удаление лимфатического аппарата на одной или обеих сторонах шеи (операция Крайла, см. «Операции на шее»).
При раке языка III стадии, когда проведенная лучевая терапия не дает полного выздоровления, встает вопрос о возможности оперативного лечения. Современные методы обезболивания и реанимации позволяют производить при таких процессах самые радикальные операции. Для создания благопри ятных условий для оперативного лечения запущенных форм раковых опухо лей было предложено много способов подхода к пораженному органу: подче люстным доступом, надподъязычным, подподъязычным, щечным, срединным с рассечением губы и нижней челюсти, через боковую фаринготомию с вре менной или постоянной резекцией части тела челюсти и т. п. В настоящем руководстве считаем целесообразным привести описание операции, предло женной П. М. Красиным (1922) и обоснованной с топографо-анатомической точки зрения М. Ф. Харитоновым (1925), так как эта операция имеет ряд преимуществ перед другими.
Операция П. М. Красина дает широкий доступ к языку. Операцию производят под эндотрахеальным наркозом в положении больного на спине с запрокинутой назад головой. Разрезы в. боковых отделах передней поверх ности шеи проводят примерно такие же, как и при расширенном варианте операции Р. X. Ванаха (см. гл. «Операции на шее»). Далее из медиальной зоны одного поднижнечелюстного треугольника к другому разрез проводят
ввиде дуги через нижний отдел подбородочной области нижней челюсти (рис. 117).
Вбоковых отделах шеи удаляют клетчатку с лимфатическим аппаратом
вобласти бифуркаций сонных артерий, а затем вперед и к средней линии до верхнего края заднего брюшка двубрюшной мышцы. Перевязывают
наружные сонные |
артерии. |
Далее последовательно |
удаляют |
клетчатку |
с лимфатическими |
узлами |
и поднижнечелюстными |
слюнными |
железами |
в надподъязычной области. После этого в боковых отделах шеи раны целе сообразно послойно зашить. В поднижнечелюстных треугольниках насквозь рассекают диафрагму рта с таким расчетом, чтобы на внутренней поверх ности тела челюсти с одной и другой стороны оставались мышечные волокна и слизистая оболочка протяженностью не менее 0,3—0,5 см (для последую щего наложения шва).
В подбородочном отделе нижней челюсти разрезы проводят до кости, мягкие ткани мобилизуют, круглым бором или трепаном делают сквозное отверстие по средней линии подбородка, несколько ниже верхушек нижних центральных резцов. Через отверстие проводят пилу Джильи и ею резеци руют треугольной формы подбородочную часть челюсти с подбородочной остью на внутренней поверхности. Этот резецированный фрагмент челюсти, покрытый снаружи мягкими тканями, откидывают вниз вместе с прикрепляю-
141
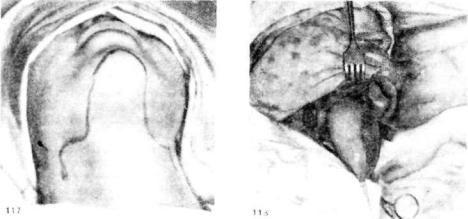
Рис. 117. Линия разреза при операции П. М. Красина.
Рис. 118. Этап операции П. М. Красина. Язык выведен из полости рта на шею вместе с временно резецированным участком подбородочното отдела нижней челюсти.
щимися к нему мышцами дна рта и языком. Таким образом, после рассечения слизистой оболочки по челюстно-язычному желобку язык выводят на шею, и он становится хорошо обозреваемым со всех сторон (рис. 118).
Для предупреждения обсеменения раны опухолевыми клетками раковую язву целесообразно обработать спиртом? покрыть салфетками и прикрепить их кетгутовыми швами к здоровым участкам языка.
Электроножом иссекают в нужном объеме ткани языка, а на стороне поражения — и ткани дна рта. Производят гемостаз. Если после иссечения раковой опухоли в пределах здоровых тканей остается на том или ином протяжении полоска бокового отдела языка, то ее следует повернуть в на правлении корня языка и сшить с раневой поверхностью культи.
Резецированный участок подбородочного отдела тела нижней челюсти укладывают на место и фиксируют к челюсти двумя костными швами поли амидной нитью. Последовательно, начиная со слизистой оболочки, наклады вают кетгутовые швы на оставшиеся ткани диафрагмы рта. Необходимо как можно тщательнее разобщить полость рта от наружной раны. Остав шуюся часть языка подшивают к мягким тканям внутренней поверхности челюсти, поэтому в последующем язык становится малоподвижным.
Операцию заканчивают наложением швов на кожу, следя за тем, чтобы не оставалось замкнутых пространств. В ране оставляют несколько дренажей из резиновых полосок. Накладывают давящую повязку.
Питание больных в послеоперационном периоде осуществляют через желудочный зонд, введенный в нижний носовой ход.
Из приведенного краткого изложения видно, что операция П. М. Кра сина имеет следующие преимущества: обеспечивает широкий доступ ко всем отделам языка, сохраняет непрерывность нижней челюсти и прикрепление мышц дна рта к подбородочной кости, и поэтому не бывает западения остав шейся части языка в послеоперационном периоде. Имеется возможность удалить единым блоком лимфатический аппарат шеи в нужном объеме. При необходимости можно одномоментно произвести операцию Крайла на соот
ветствующей |
стороне. |
|
В |
нашей |
клинике было произведено 12 операций по методу Красина, |
и мы |
могли |
убедиться в указанных преимуществах. |
142
