
Клиническая оперативная хирургия ЧЛО
.pdf

ПОД РЕДАКЦИЕЙ ПРОФ. Н. М. АЛЕКСАНДРОВА
2-Е ИЗДАНИЕ, ПЕРЕРАБОТАННОЕ И ДОПОЛНЕННОЕ
ЛЕНИНГРАД «МЕДИЦИНА» ЛЕНИНГРАДСКОЕ ОТДЕЛЕНИЕ 1985
Глава 1
ОСОБЕННОСТИ ОПЕРАЦИЙ В ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Оперативные вмешательства в челюстно-лицевой области существенно отличаются от операций, проводимых в других областях человеческого тела. Эти особенности обусловлены сложностью анатомического строения, исклю чительным разнообразием физиологических функций, выполняемых различ ным» органами и тканями лица. Но самым важным является то, что лицо отражает индивидуальную особенность человека, его личность, имеет очень большое значение для личной и общественной жизни.
Ккачеству послеоперационного рубца, к форме, поверхности, созданной
врезультате операции, больной предъявляет особенно большие требования. Напрасно считают, что только женщины повышенно требовательны к косме тическому результату пластической операции на лице. В неменьшей мере своим лицом дорожат и мужчины, особенно молодые, сильные, волевые люди,
укоторых малейшее нарушение привычных контуров лица может вызвать тяжелые психические сдвиги.
Всвоей деятельности челюстно-лицевой хирург очень часто сталкивается с больными, которых вынудило обратиться к врачу то или иное нарушение внешнего вида в результате травмы или перенесенной болезни. Нередко за помощью обращаются люди, имеющие врожденные анатомические или функ циональные нарушения (так называемые «врожденные уродства»).
Довольно часто обращаются за помощью и совершенно здоровые люди, которых по каким-либо причинам не устраивают форма носа, губ, век, ушных раковин или появившиеся возрастные складки на лице, создающие впечатле ние рано наступившей старости. Предъявляемые такими людьми жалобы, казалось бы, не влияют на здоровье человека, но уже первое знакомство с ними убеждает врача в необходимости срочной помощи, поскольку замечен ные больным, даже кажущиеся ему, недостатки в очертаниях лица уже существенно повлияли на его психику, характер, трудоспособность. Потреб ность в помощи таким людям в нашей стране с каждым годом увеличивается в прямой зависимости от роста материального благосостояния, когда у людей появляется все больше времени и возможностей для того, чтобы обратить внимание на свой внешний вид. В настоящее время можно с уверенностью сказать, что уже сложилась новая медицинская специальность — косметоло гия (консервативная и оперативная) и ее значение возрастает.
Операции на лице в значительном большинстве ювелирны и требуют не только специальных навыков у производящих их хирургов, но и специального инструментария, шовного материала, специального оборудования, операци онных и отделений. Технические приемы, применяемые при операциях в че люстно-лицевой области, многообразны и строго специфичны для каждого оперативного вмешательства. В той своей части, где челюстно-лицевая хирургия соприкасается с онкологией, есть много типовых операций, все этапы которых уже хорошо продуманы заранее и описаны в литературе. В то же время ход пластических операций (пластика от греческого — об разовывать, оформлять) приходится каждый раз, соблюдая законы переме щения тканей, синтезировать из ранее известных приемов по заранее составленному плану. Операции только приблизительно напоминают друг друга, существенно различаясь между собой.
Сложность анатомии челюстно-лицевой области, а также эстетические и косметические требования, предъявляемые к операциям на лице, нередко
5
определяют особенности оперативных вмешательств. Челюстно-лицевая область имеет обширную сеть кровеносных сосудов, поэтому операции неред ко сопровождаются значительным кровотечением. Особенно сильное крово течение наблюдается при удалении гемангиом и обширных рубцов, при резекции челюсти по поводу опухоли. Предварительная перевязка наружной сонной артерии не всегда уменьшает кровотечение, так как сосуды правой и левой стороны лица имеют множество анастомозов. Поэтому при операциях, сопровождающихся обильным кровотечением, следует переливать кровь, а в некоторых случаях при помощи соответствующих фармакологических средств снижать артериальное давление.
При очень больших кровопотерях во время операции показано прямое переливание крови. Для этого необходимо всегда иметь соответствующих Доноров. Внутривенное вливание крови и кровезамещающих жидкостей обыч но производят в локтевую вену, но иногда (при сложных операциях), чтобы не мешать хирургу, приходится производить его не в локтевую вену, а в вену нижней трети голени (v.marginalis medialis или v.saphena magna) по перед ней поверхности, несколько выше голеностопного сустава. По возможности следует избегать вливаний в вены голени, так как после таких вливаний нередко развивается тромбофлебит, который очень медленно излечивается, и больной долгое время должен соблюдать постельный режим.
При операциях на лице следует учитывать расположение ветвей лице вого нерва, чтобы не повредить их при разрезах, особенно при операциях на околоушной слюнной железе. При операциях на боковых поверхностях лица необходимо сохранить неповрежденным проток околоушной слюнной железы, так как повреждение его приводит к стойким слюнным свищам, для устранения которых требуется сложная операция.
В челюстно-лицевой области приходится оперировать больных всех возрастов. Так, операцию при врожденной расщелине верхней губы следует производить в грудном возрасте (до 1 года). Некоторые хирурги рекомендуют хейлопластику при врожденной расщелине губы делать в первые дни после рождения. При таких ранних операциях должны быть соответствующие усло вия для наблюдения за ребенком в послеоперационном периоде. Операцию при расщелине нёба, как правило, следует производить в 6—8-летнем воз расте. Хирург должен знать особенности детского организма (переносимость кровопотери, особенности состава крови, течение послеоперационного периода у детей и возможные в этот период осложнения). При этом хирург должен работать в тесном контакте с педиатром.
Различный характер оперативных вмешательств, относящихся к челю стно-лицевой хирургии, различный возраст и состояние здоровья пациентов, нуждающихся в таком хирургическом лечении, различный характер причин, заставивших больного обратиться за помощью, определяют специфику этой специальности и требуют высокой квалификации не только работающих в ней хирургов, но и врачей других профилей (рентгенологов, физиотерапев тов и, в особенности, анестезиологов).
По характеру, тяжести и продолжительности операции в челюстнолицевой области могут быть от самых небольших и легких до весьма тяжелых (например, онкологические). Различаются они и по требованиям к асептике. Если при операциях на поверхности лица и шеи требуется строжайшая асептика, то операции в полости рта неизбежно проводятся на загрязненном операционном поле, и требуется лишь избегать попадания в рану инфекции - извне. В то же время загрязнение операционной при внутриротовых операци ях очень высоко и требует принятия специальных мер для поддержания достаточной («операционной») чистоты помещения. Неизбежно загрязнение операционных при вскрытии флегмон, абсцессов, при секвестрэктомии и хи-
6
рургической обработке загрязненных ран. В связи с этим в челюстно-лицевых стационарах целесообразно иметь две операционные (или два операционных блока): одну — для операций, требующих высокой асептики, вторую — для гнойных операций, обработки свежих ожогов, операций в полости рта.
Кроме обычного оснащения, в операционной челюстно-лицевого отделе ния должны быть некоторые специальные аппараты и установки. Необходим отсасывающий аппарат для аспирации крови из ран, гнойного содержимого из полостей или слюны из полости рта. Особенно большие требования предъ являются к созданию высокой освещенности операционного поля. В этом отношении очень большие удобства создают светильники с волоконной оптикой, позволяющие получить мощный поток «холодного» света для осве щения отдельных участков операционного поля и в глубине раны. Зубоврачеб ная бормашина или аппарат для обработки костей необходимы не только при операциях на костях лицевого скелета, но и для подгонки заранее приготов ленных ортопедических аппаратов из пластических масс. Наркозная аппара тура оснащается специальными приспособлениями для обеспечения операций в челюстно-лицевой области.
Учитывая психоэмоциональное состояние пострадавших и больных, необ ходимо строго следить, чтобы они не видели окровавленных в ходе предыду щей операции салфеток и простынь. В каждом операционном зале целесооб разно иметь один операционный стол.
В течение операционного дня микробное загрязнение воздуха неизбежно возрастает, особенно в операционных, где производятся вскрытие флегмон, хирургическая обработка ран и т. д. Поэтому в челюстно-лицевых стациона рах, помимо ежедневной уборки и антисептической обработки, большое значение придают уборке в процессе операции и между операциями, когда, помимо удаления с пола отработанного перевязочного материала, крови и т. д., периодически протирают пол антисептическими растворами. Кроме того, для дезинфекции воздуха в операционной и перевязочной применяют бактерицидные ультрафиолетовые лампы, которые оставляют зажженными на все время, когда в помещении нет людей.
МАТЕРИАЛ ДЛЯ ШВОВ
В челюстно-лицевойхирургии применяется разнообразный материал для швов. Так, для перевязки сонных артерий требуется толстый шелк (№ 3—5), для перевязки мелких сосудов — различные номера кетгута (от № 00 до № 4—5); на кожу швы накладывают тонкой полиамидной нитью (рыболов ной «жилкой») или конским волосом. Полиамидная нить значительно прочнее конского волоса, не обладает фитильностью, как шелк, не ослизняется, не рассасывается, подобно кетгуту, и, как показали экспериментальные исследо вания В. Е. Савченко, О. П. Чудакова, Л. Ф. Позняк, совершенно безвредна для тканей, благодаря чему ее можно применять даже для погружных швов. По нашим наблюдениям, полиамидной нитью (0,2—0,3 мм) можно наклады вать швы и на слизистую оболочку полости рта.
Полиамидная нить обычно поступает в продажу бесцветной; такой нитью пользоваться неу добно, так как она во время операции окрашивается кровью и в ране становится невидимой. Поэтому ее следует окрасить в темный цвет, для чего применяют анилиновые краски темных цветов для шерети и шелка. ГО г порошка красителя растворяют в 500 мл воды с добавлением I столовой ложки 5 % уксусной кислоты и 1 чайной ложки хлорида натрия (поваренной соли). В этом растворе мотки полиамидной нити кипятят в течение 20 мин. Затем нить промывают в холодной воде до чистых смывных вод и высушивают при комнатной температуре. Хранят мотки нити в сухом виде. Перед операцией необходимое количество нити стерилизуют кипячением в дистиллированной воде в течение 25—30 мин Повторные многократные кипячения делают нить хрупкой.
7
В последние годы все большее распространение в челюстно-лицевой хирургии получают атравматические иглы, которые ранее предназначались только для наложения сосудистого шва. По мере освоения нашей промышлен ностью выпуска таких игл представляется возможным применять их и при некоторых операциях на покровах лица. Отсутствие ушка у иглы исключает дополнительное травмирование тканей и делает шов более тонким и краси вым. При лечении келоидных рубцов такой шовный материал становится все более необходимым: накапливаются наблюдения, показывающие, что приме нение атравматических игл в значительной степени уменьшает опасность рецидива келоида. Наконец, развитие микрососудистой хирургии, которая становится достоянием все большего числа челюстно-лицевых стационаров, невозможно без тончайших атравматических игл.
РАЗРЕЗЫ НА ЛИЦЕ
Вобщей хирургии всегда придавали большое значение выбору места
инаправления разреза, во многом определяющего удобство оперативного доступа и обеспечивающего гладкое течение послеоперационного периода.
Вчелюстно-лицевой хирургии это имеет особенно важное, подчас решающее, значение для исхода операции.
Прежде всего для доступа к оперируемому органу рассечение кожных покровов стараются провести там, где рубец будет наименее заметен. Для этого используют естественные кожные складки или выбирают скрытое место, например позади ушной раковины, в подчелюстной области, на боковой по верхности шеи. При этом допускается усложнение операционного доступа в пользу конечного косметического результата операции. Большое значение имеет направление тяги мимических мышц. Если разрез сделан в направле нии, перпендикулярном мышечной тяге, то сокращение мышц вызовет зияние раны, что выгодно во время операции, но косметический результат при этом будет хуже, так как в послеоперационном периоде мышцы будут растягивать рану, что в конечном счете приведет к формированию гипертрофического рубца. Это особенно опасно при склонности организма к келоидообразованию. Очень выгодно использовать для разрезов естественные складки кожи, морщины. Они как бы указывают, что именно здесь натяжение будет наимень шим, а рубец наименее заметен. Целесообразно даже проводить разрезы, сле дуя за ходом кожной складки, а не по прямой линии.
В полости рта намеченные линии разреза не должны пересекать вывод ные протоки слюнных желез, а послеоперационный рубец не должен препят ствовать функции языка. В приротовой области обычно разрезы стремятся провести по носогубной складке, подбородочно-губной борозде. При необходимости губы рассекают перпендикулярно красной кайме.
Выбор места и направления разрезов, а также техника наложения швов представляют собой большой, сложный раздел пластической хирургии
итребуют от врача больших технических навыков, глубоких знаний анатомии
ифизиологии челюстно-лицевой области.
ТЕХНИКА НАЛОЖЕНИЯ ШВОВ НА РАНЫ ЛИЦА
К послеоперационным рубцам на лице предъявляются большие космети ческие требования. Поэтому важно не только накладывать швы на поверх ности лица очень тонкими нитями, но еще и владеть техникой наложения шва. Для того чтобы послеоперационный рубец был мало заметен, нельзя
швы на кожу лица накладывать на большом расстоянии от края раны; края
ы
раны необходимо сопоставлять очень ровно, чтобы при завязывании швов
8
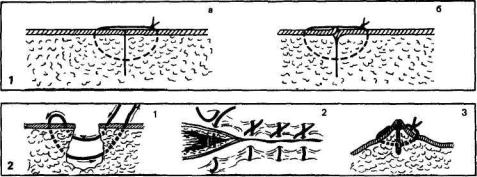
Рис 1 Сопоставление краев раны а — правильное, б — неправильное
Рис 2 Схема этапов (1—3) наложения матрацного шва для предотвращения заворота внутрен них краев раны
один край нисколько не выступал и не подвертывался (рис. 1). Не следует очень туго завязывать узлы, иначе швы врезаются, и после них остаются некрасивые рубцы. Малозаметный послеоперационный рубец получается тогда, когда перед наложением шва на кожу для сближения краев раны сшивают тонким кетгутом самый поверхностный слой жировой клетчатки. При глубокой ране, для того чтобы под швами не осталась полость и не обра зовалась гематома, необходимо сначала сблизить края раны в глубине, наложив погружные кетгутовые швы, а затем уже накладывать швы на по верхностную жировую клетчатку или же сразу применять матрацный шов (рис. 2).
После сближения краев раны кетгутом приступают к наложению швов на кожу тонкой полиамидной нитью. При этом надо пользоваться очень тон кими трехгранными крутоизогнутыми режущими или атравматическими иглами. Вкол и выкол иглы делают очень близко к краю раны (на расстоянии 1—2 мм), прокалывая только дерму, до жировой клетчатки, или с самым поверхностным слоем последней. Вкол иглы в край раны с одной стороны и выкол в край раны на другой стороне должны быть строго на одинаковом расстоянии как по глубине, так и по ширине (от края раны). При завязывании швов следует пользоваться инструментом (рис. 3). Ассистент должен тонким хирургическим (глазным) пинцетом или маленьким однозубым крючком точно сопоставить края раны. При этом не следует крепко захватывать пинцетом край кожи, так как это может привести к нарушению кровообра щения в ней, а в последующем — к незначительному по протяжению некрозу. Для сближения краев кожи ассистенту лучше пользоваться маленькими однозубыми крючками. Перевязывать сосуды следует с помощью инструмен та (рис. 4).
Недостаток узловых швов состоит в том, что в местах проколов кожи иглой остаются небольшие рубчики, видимые почти в течение всей жизни. Для предотвращения этого можно накладывать непрерывный шов под эпи дермисом (скрытый шов), проводя нить поочередно через обе внутренние поверхности раны. После такого шва послеоперационный рубец остается линейным, очень тонким и почти незаметным.
Техника наложения такого шва заключается в следующем. После того как на подкожную клетчатку наложены погружные кетгутовые швы, сбли жающие края раны, хирург берет маленькую изогнутую режущую или атравматическую иглу с длинной тонкой полиамидной нитью (в зависимости от
9

Рис 3 Схема этапов (1—6) завязывания шва с помощью инструмента
Рис 4 Схема перевязки сосудов с помощью инструмента 1—4 — перевязка простым узлом, 5—7 — перевязка двойным узлом
Рис 5 Схема «скрытого» шва
величины раны нить берется длиной 15—30 см). Вколы следует производить не с поверхности кожи, а параллельно ей на границе дермы и жировой клет чатки или самого поверхностного слоя дермы. Конец нити (длиной 7—10 см) при этом не должен продергиваться через ткани (удерживается ассистентом). Хирург делает вколы и выколы сначала в одном крае раны, затем в другом, одинаковой глубины в виде стежков (рис. 5), а ассистент после каждого стежка анатомическим пинцетом сближает края раны и удерживает нить в натянутом состоянии. Прошив таким образом края на всем протяжении раны, нить натягивают, благодаря чему края раны, если стежки были сделаны на одном уровне от поверхности кожи, очень плотно и точно соединяются. На другом краю раны также должен быть оставлен конец нити длиной 7—10 см. Для того чтобы при наложении повязки натяжение нити не уменьшилось и края раны не разошлись, свободные концы ее наматывают на небольшие марлевые валики до самого конца раны и эти валики прикрепляют к коже клеолом. Поверх швов накладывают легкую ватно-марлевую повязку. Таким образом, при указанном способе наложения швов эпидермальный слой не прокалывается, благодаря чему послеоперационный рубец остается очень тонким и через несколько месяцев становится совершенно незаметным, осо бенно если разрез кожи был сделан с учетом естественных складок.
Удаляют такой «скрытый» шов обычно на 8—10 день. Для удаления его надо на одном конце размотать нить, смазать послеоперационный рубец спиртом или 2 % спиртовым раствором йода, срезать конец полиамидной нити у самого рубца, а за другой конец вытянуть ее. За 7—10 дней в тканях вокруг нити образуется каналец, и нить очень легко выдергивается.
10
ПОДГОТОВКА БОЛЬНЫХ К ОПЕРАЦИИ
В зависимости от тяжести заболевания и сложности предстоящего оперативного вмешательства подготовка больного к операции различная. Перед всякой операцией больного всесторонне обследуют и проводят лечение, направленное на нормализацию выявленных нарушений.
У всех детей перед поступлением в отделение необходимо исследовать микрофлору глотки на наличие гемолитического стрептококка и дифтерийной палочки. При наличии этой флоры операции противопоказаны. Кроме того, необходимо выяснить, не был ли ребенок в контакте с больными детскими инфекционными заболеваниями (скарлатина, корь, дифтерия, ветряная оспа и др) . Такой ребенок может быть в инкубационном периоде, и госпитализа цию его следует отложить на соответствующий срок.
У всех больных до операции следует провести тщательную санацию по лости рта. Невыполнение этого правила часто приводит к очень тяжелым осложнениям в послеоперационном периоде и ухудшает результаты операции. У большинства плановых больных, чтобы не удлинять сроки пребывания в стационаре, санацию полости рта проводят еще в амбулаторных условиях.
При многих операциях, производимых в полости рта, требуется изготов ление соответствующих внутриротовых шин или аппаратов, которые также могут быть изготовлены в амбулаторных условиях.
Если больному во время операции предполагается переливание крови, то определяют группу крови и резус-фактор. Во многих случаях необходимо рентгенологическое исследование. Если операционное поле покрыто волоса ми, то их накануне сбривают. Больной принимает общую гигиеническую ванну, если к этому нет особых противопоказаний и если операция не вызвана срочными показаниями.
Очень важно, чтобы перед плановой операцией больной хорошо выспал ся. Поэтому назначение снотворных и в соответствующих случаях (при болях) болеутоляющих средств необходимо. При планировании операции под общим обезболиванием больным производят специальную медикаментозную подготовку (см. раздел «Общее обезболивание»).
Перед операцией в полости рта подготовку операционного поля осуществляют еще в палате орошением рта раствором перманганата калия (1:5000) или фурацилина (1:5000).
Больного (после премедикации) подают в операционную на каталке. На голове у него должна быть обязательно надета шапочка. Чтобы во время операции она не смещалась и не открывались волосы, следует приклеить ее к коже широкой полоской липкого пластыря.
Перед операцией операционное поле на лице моют бензином и спиртом. Кожа лица очень нежная, и во избежание ожога ее обрабатывают 1—2 % спиртовым раствором йода или 2 % спиртовым раствором белого стрептоци да. Кожа блондинов особенно чувствительна даже к слабым растворам йода.
Слизистую оболочку полости рта обрабатывать спиртом или раствором йода не нужно, так как этим не достигается ее дезинфекция, а лишь вызывает ся раздражение. Для подготовки к операции вполне достаточно полоскания полости рта раствором перманганата калия или фурацилина.
Положение больного на операционном столе. Все операции на лице и в полости рта следует производить на операционном столе. Больной должен лежать, так как в положении сидя у него может развиться обморочное состоя ние. Даже если больному готовятся произвести небольшую операцию, напри мер сложное удаление зуба, удаление папилломы или атеромы на лице, то его надо уложить на стол, предварительно (за 30—40 мин до операции), сделав ему премедикацию.
11
ВЕДЕНИЕ ПОСЛЕОПЕРАЦИОННОГО ПЕРИОДА
Послеоперационный период у больных, оперированных по поводу патоло гии челюстно-лицевой области, имеет ряд особенностей, от которых зависит исход операции.
Очень большое значение в послеоперационном периоде имеют правиль ный уход за полостью рта и питание больного. После некоторых операций на челюстях применяют межчелюстную фиксацию, что создает большие труд ности для питания и ухода за полостью рта. В таких случаях полость рта в послеоперационном периоде промывают струей жидкости из резинового баллона или ирригационной кружки теплым раствором перманганата калия или фурацилина (1 :5000) 5—6 раз в течение суток.
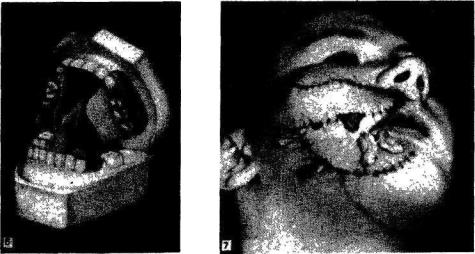
Иногда после операции на челюстях и на нёбе для удержания в правиль ном положении отрезков челюстей или защиты операционной раны на нёбе в полость рта помещают довольно массивные пластмассовые шины или защитные пластинки (рис. 6). В таких случаях больного кормят из поильника через резиновую трубочку.
После обширных операций на лице благодаря обильному кровоснабже нию челюстно-лицевой области нередко под швами скапливается кровь, кото рая затем может инфицироваться, вызвать нагноение и расхождение швов. Поэтому в некоторых случаях между швами следует вводить сложенные вдвое резиновые полоски, нарезанные из перчаток (рис. 7). Такие полоски являются хорошими дренажами й предохраняют от скопления крови под швами. В зависимости от характера операции удалять их следует через 24 или 48 ч.
Большое значение в послеоперационном периоде имеет местная гипо термия области операции. Для этого поверх повязки на 2—3 сут накладывают пузырь со льдом. После 1-часового охлаждения операционной раны делают 30-минутный перерыв (пузырь со льдом снимают). Необходимо следить за тем, чтобы пузырь был исправным и не пропускал воду, в против ном случае нестерильная вода промочит повязку и может развиться нагное ние операционной раны.
Рис. 6. Пластмассовая шина М. М. Ванкевич на гипсовой модели.
Рис. 7. Резиновые дренажи после окончания пластики лоскутом на ножке.
12
