
- •Физиология человека
- •Isbn 978-985-06-1615-9© Издательство «Вышэйшая школа», 2009
- •Раздел I
- •Глава 1. Физиология, ее предмет, методология и история развития
- •1.1. Предмет физиологии и его значение в системе медицинских знаний
- •1.2. Методы физиологических исследований
- •1.3. Краткая история развития физиологии
- •5Гпубиблиотека17
- •Глава 2. 0б1щ1е закономерности осуществления и регуляции физиологических функций
- •2.1. Общие сведения
- •2.2. Нервно-гуморальная регуляция функций организма
- •Глава 3. Физиология эндокринной системы
- •3.1. Общая характеристика эндокринной системы
- •3.2. Физиологическая роль эндокринной системы
- •3.3. Гипоталамо-гипофизарная система
- •3.4. Щитовидная железа
- •3.5. Паращитовидные железы
- •3.6. Шишковидная железа
- •3.7. Надпочечники
- •3.8. Половые железы
- •3.9. Поджелудочная железа
- •3.10. Вилочковая железа (тимус)
- •3.12. Стресс, его механизмы, способы профилактики
- •Глава 4. Физиология возбудимых тканей
- •4.2. Электрическая сигнализация в возбудимых тканях
- •Глава 5. Физиология мышц 5.1. Скелетные мышцы
- •Ситуационные задачи
- •Глава 6. Общая физиология центральной нервной системы (цнс)
- •6.2. Свойства и принципы функционирования нервных центров
- •Глава 7. Частная физиология центральной нервной системы
- •7.1. Нервные центры и методы их исследования
- •Глава 8. Физиология системы крови
- •8.5. Система регуляции агрегатного состояния крови (pack)
- •Глава 9. Физиология кровообращения
- •9.3. Лимфа и лимфообращение
- •Глава 10. Физиология дыхания
- •10.1. Общая характеристика
- •10.2. Внешнее дыхание
- •10.3. Методы исследования и показатели внешнего дыхания
- •10.4. Газообмен в легких
- •10.5. Транспорт газов кровью
- •10.6. Газообмен в тканях
- •10.7. Регуляция дыхания
- •Глава 11. Физиология пи1щеварения
- •11.5. Пищеварительная и непищеварительные функции печени
- •Глава 12. Обмен веществ и энергии. Питание
- •12.1. Обмен веществ и получение энергии
- •12. 2. Энергетические затраты организма и методы их измерения
- •Глава 13. Теплообмен организма
- •13.1. Гомойотермия как баланс теплопродукции и теплоотдачи
- •Глава 14. Физиология выделения
- •14.4. Нервная и гуморальная регуляция деятельности почек
- •14.7. Выделительные функции легких и пищеварительного тракта
- •Раздел III
- •Глава 15. Высшая нервная деятельность
- •15.1. Врожденные и приобретенные поведенческие реакции
- •Глава 16. Физиология анализаторов
- •Раздел I 4
Глава 9. Физиология кровообращения
Кровь может выполнять свои многочисленные функции, находясь в постоянном движении. Обеспечение движения крови является главной функцией кровеносной системы, включающей также сердце и сосуды. Сердечно-сосудистая система совместно с кровью участвует в транспорте веществ, терморегуляции, реализации иммунных реакций и гуморальных регуляций. Движущая сила кровотока создается за счет работы сердца, которое выполняет роль насоса.
9.1. Сердце
Кратие сведения о морфофункциональной структуре.Сердце состоит из левой и правой половины, которые можно рассматривать как два полых мышечных органа. Каждый из них имеет предсердие и желудочек. Стенки предсердия и желудочка состоят из поперечно-полосатой мышечной ткани, отличающейся от ткани скелетных мышц. Абсолютное большинство волокон сердечной мышцы принадлежит к рабочему миокарду, который обеспечивает сокращения сердца. Сокращение миокарда называют систолой,расслабление — диастолой.Имеются также атипичные миокардиальные волокна, функцией которых является генерация возбуждения и проведение его к сократительному миокарду предсердий и желудочков. Эти волокна относятся к так называемойпроводящей системе.
Сердце окружено перикардом —околосердечной сумкой. Висцеральный листок ее, называемый эпикардом,сращен с поверхностью сердца, а париетальный — с фиброзным слоем перикарда. Щель между этими листками заполнена серозной жидкостью, наличие которой уменьшает трение сердца с окружающими структурами. Относительно плотный наружный слой перикарда защищает сердце от перерастяжения и чрезмерного переполнения кровью. Внутренний слой сердца представлен эндотелиальной выстилкой, называемой эндокардом. Между эндокардом и перикардом располагается миокард — сократительные волокна сердца.
Правая и левая половины сердца перегоняют кровь соответственно через малый и большой круги кровообращения. Малый круг кровообращения начинается легочным артериальным стволом от правого желудочка и заканчивается легочными венами, впадающими в левое предсердие. Большой круг начинается аортой, отходящей от левого желудочка, и заканчивается верхней и нижней полыми венами, приносящими кровь к правому предсердию. В месте впадения вен в предсердия располагаются сфинктеры (кольцевидные мышечные слои), которые во время систолы предсердий сокращаются и перекрывают возврат крови в вены. Это обеспечивает более полное изгнание крови из предсердий в желудочки.
Из правого предсердия кровь попадает в правый желудочек через отверстие, которое во время диастолы желудочков открыто, а в период их систолы перекрывается с помощью трехстворчатого атриовентрикулярного клапана. Аналогичным образом кровоток между левым предсердием и левым желудочком перекрывается с помощью двустворчатого клапана. Края двустворчатого и трехстворчатого атриовентрикулярных клапанов соединены сухожильными нитями с сосочковыми мышцами желудочков. При сокращении этих мышц сухожильные
нити натягиваются и не дают возможности створкам клапанов выворачиваться (смещаться) в полость предсердий.
Полости правого и левого желудочков перекрываются соответственно от легочного артериального ствола и аорты с помощью трехстворчатых полулунных клапанов. Эти клапаны открыты во время систолы желудочков, а в закрытом состоянии находятся на протяжении почти всей диастолы желудочков.
Физиологические свойства сердечной мышцы. Сердечная мышца обладает всеми свойствами, которые характерны и для скелетной мышцы: возбудимостью, проводимостью, сократимостью и эластичностью. Однако каждое из этих свойств имеет некоторые особенности по сравнению со скелетной мышцей. Одна из этих особенностей — автоматия, обусловленная наличием в сердце проводящей системы.
Проводящая система сердца.Функциями проводящей системы сердца являются генерация возбуждения, его проведение к сократительному миокарду и обеспечение последовательности сокращений предсердий и желудочков. Возникновение возбуждения осуществляется за счет автоматии атипичных волокон. Автоматиейназывают способность клеток приходить в состояние возбуждения без внешних воздействий. Атипичные волокна сердечной мышцы собраны в узлы и пучки.
В структуру проводящей системы сердца входит синоатри- альный узел, расположенный в стенке правого предсердия в области устья полых вен (рис. 9.1). От синоатриального узла
Синоатриальный узел (узел Кис-Флака, пейсмекер сердца)
Межуэловые предсердно- жалудочковые тракты:
- передний (Бахмана),
- средний (Венкебаха),
- задний (Тореля)
Атриовентрикулярный узел (узел Ашоффа-Тавары)
Пучок Гиса
Правая и левая ножки пучка Гиса
Рис.
9.1.
Проводящая система сердца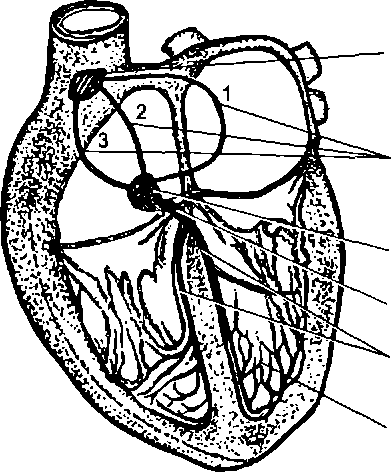
отходят пучки атипичных волокон (Бахмана, Венкебаха, Торе- ля), один из которых (Бахмана) проводит возбуждение клевому предсердию, а два других — к атриовентрикулярному узлу, расположенному под эндокардом правого предсердия в его нижнем углу в области, прилегающей к межпредсердной стенке и атриовентрикулярной перегородке. От атриовентрику- лярного узла отходит пучок Гиса. Он проводит возбуждение от предсердий к желудочкам. Поскольку эти отделы сердца разграничены соединительнотканной перегородкой, образованной плотными кольцами фиброзных волокон, то у здорового человека пучок Гиса является единственным путем, по которому возбуждение может перейти от предсердий к желудочкам.
Войдя в желудочки, пучок Гиса делится на правую и левую ножки, которые идут под эндокардом межжелудочковой перегородки и затем делятся на более мелкие веточки и волокна Пуркинье.Волокна Пуркинье передают возбуждение на рабочий миокард.
Наибольшей способностью к автоматии обладает синоатри- альный узел. В условиях физиологической нормы именно в нем возникает возбуждение, которое затем, благодаря проводящей системе, последовательно охватывает предсердия и желудочки. Поэтому синоатриальный узел называют водителем ритма сердца или пейсмекером.Пейсмекер может генерировать большую частоту возбуждений, чем другие участки проводящей системы. Он подавляет автоматию остальных волокон этой системы. Лишь при прекращении активности синоатриального узла (из-за его повреждения или блокады) через короткое время может проявиться активность нижележащих участков проводящей системы. Время от момента прекращения возбуждения в ведущем очаге автоматии до момента проявления автоматии нижележащего очага называют преавтоматической паузой.Ее длительность обычно находится в пределах 5—20 с. Чем она короче, тем лучше для больного человека.
Так, если у человека блокирован синоатриальный узел, то водителем ритма становится атриовентрикулярный узел, а он генерирует частоту возбуждений 40—50 импульсов в 1 мин. Если же водителем ритма станет пучок Гиса, то максимум частоты его возбуждений составляет 30—40 в 1 мин. При такой частоте сокращений сердца даже в состоянии покоя у человека будут проявляться симптомы недостаточности кровообращения. Волокна Пуркинье могут генерировать до 20 импульсов в 1 мин. Из этих данных следует вывод о том, что в сердце существует градиент автоматии— постепенное ее убывание по направлению от синоатриального узла к волокнам Пуркинье в желудочках.
Е,
мВ
+20
Спонтанная
Потенциал [
деполяризация
действия -1(
(циастолическая)
а б
Рис.
9.2.
Потенциалы действия: а — атишяиого
волокна водителя ритма сердца; б —
типичного
кардаомиоцита желудочка
сердца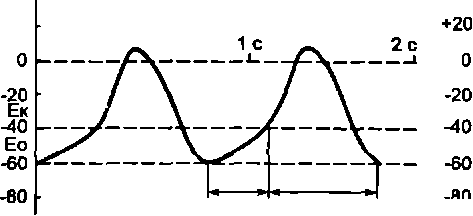
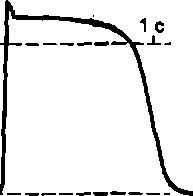
Механизм автоматии.Автоматии клеток водителя ритма обусловлена: 1) низким уровнем трансмембранного потенциала (40—60 мВ), 2) наличием спонтанной деполяризации (рис. 9.2). В мембране этих клеток имеются специфичные/-каналы (от англ.funni), проводящиеNa+ и в меньшей степени К+ После очередного возбуждения такой клетки ее мембрана репо- ляризуется (заряддостигает 40—60 мВ),/-каналы открываются и входящий через них потокNa+ приводит к развитию ее постепенной деполяризации (а затем генерации потенциала действия с участием так называемых медленныхNa+/ Са+каналов). /^каналы открываются и при увеличении содержания цАМФ в клетках водителя ритма сердца. Спонтанной деполяризации способствует также постепенное увеличение проницаемости мембраны для Са2+Автономная нервная система регулирует частоту сердечных сокращений (ЧСС) путем влияния на скорость диастолической деполяризации. Симпатические волокна выделяют норадреналин, он черезp-адренорецепторы и систему веществ-посредников вызывает возрастание содержания в клетке цАМФ. Это приводит к увеличению числа открытых /-каналов, возрастанию скорости диастолической деполя- риции и ЧСС. Парасимпатические волокна через медиатор аце- тилхолин и Мг-рецепторы сердца оказывают обратный эффект.
257
9 Зак. 181
Потенциал
-60
-80
J
-20
—
100
■ о I
20
0
А
200
400
Время, мс
%
100
Е,
мВ
Фаза
абсолютной рефрактерности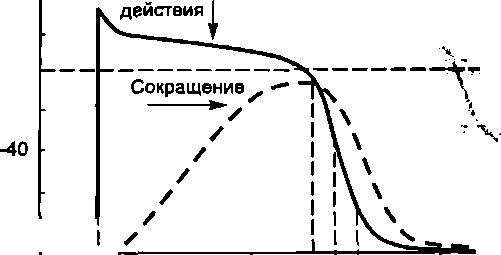
т
Г
0
Рис. 9.3. Соотношение времени развития потенциала действия, сокращения и возбудимости типичного кардиомиоцита желудочка: А — потенциал действия и сокращение; Б — изменение возбудимости
Перечисленные особенности обусловлены свойствами мембран миокардиальных волокон и ПД этих клеток. Соотношение времени развития ПД, сокращения и рефрактерного периода представлено на рис. 9.3.
Величина поляризации покоя мембраны сократительных волокон миокарда (80—90 мВ) и амплитуда их ПД (120 мВ) такие же, как у скелетных мышц, но длительность потенциала действия приблизительно в 100 раз больше, чем у волокон скелетной мышцы. При нормальной частоте сокращений сердца в покое длительность ПД волокон желудочков составляет 300—400 мс, а предсердий — около 100 мс. Этим и определяется ряд физиологических особенностей сердечной мышцы, в частности длительный период абсолютной рефрактерности (около 270 мс). За этим периодом следует период относительной рефрактерности (30 мс), а затем возбудимость на короткое время (30 мс) становится повышенной (рис. 9.3). Этот период кардиологи называют "периодом уязвимости" сердца, так как при действии в это время раздражителей на сердце имеется повышенная опасность возникновения аритмии, или фибрилляции желудочков.
Время одиночного сокращения миокардиальных волокон почти совпадает с длительностью их ПД и рефрактерного периода. Из-за этого сердце не способно к тетаническому сокраще
нию. Последнее свойство позволяет сердцу сокращаться и расслабляться ритмически даже при частых раздражениях и это увеличивает надежность обеспечения его насосной функции.
Большая длительность ПД миокардиальных волокон обусловлена спецификой ионных каналов, встроенных в их мембраны. В развитии ПД типичных волокон миокарда принимают участие как быстрые Ыа+-каналы, так и медленные натриево- кальциевые каналы. Последние остаются длительное время открытыми и входящиеNa+ и Са2+длительно поддерживают деполяризацию мембраны. В сердце имеется также около 10 видов К+-каналов, большинство их открывается лишь через десятые доли секунды от начала развития ПД и тогда происходит быстрая реполяризация и восстановление возбудимости.
На возбудимость кардиомиоцитов и биоэлектрическую активность сердечной мышцы оказывают влияние немышечные клетки, 90% которых представлено фибробластами. Они не могут генерировать возбуждение, так как не имеют электро- управляемых натриевых каналов. Но в их мембранах находятся каналы, изменяющие пропускание ионов в зависимости от степени растяжения фибробласта (т.е. механосенситивные каналы). Растяжение фибробластов приводит к их гиперполяризации, а сжатие — к деполяризации. У кардиомиоцитов же наблюдается обратная реакция. При растяжении кардиомиоцитдеполяризуется, а приуменьшении длины — гиперполяризуется.
Благодаря наличию межклеточных контактов между фибробластами и кардиомиоцитами они влияют на поляризацию друг друга. В последнее время это влияние стали учитывать при анализе причин развития экстрасистолии и аритмий, а также при проведении некоторых лечебных воздействий.
Проводимостьсердечной мышцы отличается от проводимости скелетной тем, что в сердце возбуждение может передаваться с одного миокардиального волокна на другие. Возникнув в одном участке, возбуждение может распространяться по всей желудочковой мышце и переходить с одного желудочка на Другой даже без участия проводящей системы. Аналогичным образом возбуждение может распространяться и в предсердиях. Следовательно, миокард обладает свойством функционального синтиция.Это свойство обеспечивается наличем между миокардиальными волокнами вставочных дисков, нексусов. Они имеют низкое сопротивление электрическому токуиобеспечивают передачу возбуждения за счет электротонических влияний. Через нексусы волокна обмениваются Са2+и Другими биологически активными веществами.
Скорость проведения возбуждения в миокарде приближается к 1 м/с.
В здоровом сердце переход возбуждения от предсердий к желудочкам через разделяющую их соединительнотканную перегородку возможен только по пучку Гиса. Ход волокон проводящей системы и скорость проведения импульсов в ней обеспечивают поочередное, последовательное возбуждение предсердий и желудочков. Скорость проведения возбуждения в предсердных пучках составляет около 1 м/с и лишь незначительно превышает скорость проведения в миокарде. В атрио- вентрикулярном узле - самое медленное проведение возбуждения (2—5 мм/с). На переход возбуждения через этот узел затрачивается около 0,05 с. Это время называют атриовент- рикулярной задержкой.Благодаря ей возбуждение желудочков начинается лишь после сокращения предсердий и кровь из них успевает перейти в желудочки.
Скорость проведения возбуждения в пучке Гиса и его ножках высокая — 3—4 м/с. Это способствует синхронизации доставки возбуждения к определенным зонам желудочков и быстрейшему возрастанию мощности их сокращения. Скорость движения возбуждения в волокнах Пуркинье — около 1 м/с.
Сократимостьсердечной мышцы отличается от скелетной по ряду показателей.
Целостная сердечная мышца подчиняется закону "все или ничего" т.е. при действии раздражителя пороговой силы миокард отвечает максимальным сокращением. Дальнейшее увеличение силы раздражителя не сопровождается возрастанием величины сокращения. Это свойство обусловлено наличием функционального синтиция, передачей возбуждения от одного кардиомиоцита к другому.
У сердечной мышцы длительность сокращения больше, чем у скелетной, составляя для желудочков 300—400 мс, для предсердий — около 100 мс. Длительность систолы зависит от частоты сердечных сокращений. При ее увеличении длительность систолы уменьшается.
Сердечная мышца в отличие от скелетной не может сокращаться тетанически.
Механизм запуска сокращения кардиомиоцита отличается тем, что поступление Са2+в саркоплазму происходит не только из саркоплазматического ретикулума, но и из межклеточной жидкости (до 30% от всего входа Са в саркоплазму), происходит также освобождение Са , связанного с внутренней поверхностью сарколеммы, и из митохондрий.
Эластичностьсердечной мышцы наряду с ее растяжимостью обеспечивают смягчение гидродинамического удара крови о стенки желудочков при их наполнении или быстром увеличении напряжения.
Эластическая тяга, возникающая в результате растяжения желудочков кровью, способствует возрастанию силы их последующего сокращения. В конце систолы миокард сжат и возникает сила, направленная на восстановление обычной длины его волокон. Эта сила способствует быстрейшему расслаблению миокарда и образованию присасывающего действия желудочков на притекающую к ним кровь.
Сердечный цикл и его фазы. Цикл деятельности предсердий и желудочков подразделяется на систолу (сокращение) и диастолу (расслабление и нахождение в расслабленном состоянии). Ниже приводятся временные показатели фаз для сердечного цикла длительностью 0,80 с, которому соответствует частота 75 сердечных сокращений в 1 мин (табл. 9.1).
Таблица 9.1. Фазы сердечного цикла
|
Систола желудоч - ков 0,33 с |
Период напряжения: 0,08 с |
Фаза асинхронного сокращения: 0,05 с |
|
Фаза изометрического сокращения: 0,03 с | ||
|
Период изгнания: 0,25 с |
Фаза быстрого изгнания: 0,12 с | |
|
Фаза медленного изгнания: 0,13 с | ||
|
Диастола желудочков 0,47 с |
Период расслабления: 0,12 с |
Протодиастолическая фаза: 0,04 с |
|
Фаза изометрического расслабления: 0,08 с | ||
|
Период наполнения: 0,25 с |
Фаза быстрого наполнения: 0,08 с | |
|
Фаза медленного наполнения: 0,17с | ||
|
Период систолы предсердий (пресистола): 0,1 с | ||
Сердечный цикл начинается с систолы предсердий (длительностью 0,1 с), затем предсердия переходят к диастоле (длится 0,47 с), а желудочки — к систоле (длительность 0,33 с), после этого наступает общая пауза сердца (0,37 с), вкоторую предсердия и желудочки находятся в диастоле.
Систола желудочков делится на два периода. Сначала идет период напряжения(0,08 с), который делится на фазу асин-хронного сокращения (0,05 с) и фазу изометрического сокращения (0,03 с). В фазу асинхронного сокращения первыми начинают сокращаться сосочковые мышцы и прилежащие к внутренней поверхности желудочков слои миокарда межжелудочковой перегородки и верхушки сердца. Не охваченные возбуждением участки желудочков в это время растягиваются, поэтому объем сердца не изменяется, давление крови в нем не повышается, остается близким к нулю. Полулунные клапаны в это время закрыты, а атриовентрикулярные остаются в том же положении, в котором они были и при систоле предсердий, открытыми.
Закрытие атриовентрикулярных клапанов происходит в момент перехода от фазы асинхронного сокращения к изометрическому сокращению. Когда давление в желудочках начинает возрастать, кровь давит на створки этих клапанов, приподнимает их и они смыкаются, перекрывают выход крови в предсердия. В фазу изометрического напряжения происходит развитие напряжения миокарда желудочков при закрытых атриовентрикулярных и полулунных клапанах. Поэтому давление крови возрастает. К концу фазы изометрического сокращения давление крови в левом желудочке возрастает до 60—80 мм рт.ст., в правом — до 15— 20 мм рт.ст. Как только давление крови в желудочках станет равным или чуть большим, чем в аорте и легочном стволе, полулунные клапаны откроются и начнется период изгнания.
Период изгнаниядлится 0,25 с и делится на фазы быстрого изгнания(0,12 с) и медленного изгнания(0,13 с). В период изгнания атриовентрикулярные клапаны закрыты, полулунные — открыты. Давление крови в желудочках продолжает нарастать (до 120—140 мм рт.ст. в левом и до 30—40 мм рт.ст. в правом). Из-за большой разности давления в аорте и левом желудочке кровь быстро поступает в аорту. Аналогичное положение имеет место и с выходом крови из правого желудочка в легочной ствол. Нагнетание крови в артериальные стволы приводит к увеличению в них давления, оно начинает приближаться к давлению в желудочках и поэтому скорость выхода крови из них уменьшается, начинается фаза медленного изгнания, которая прерывается началом диастолы.
Диастолу делят на период расслабления, период наполнения и фазу дополнительного наполнения.
Период расслабленияжелудочков длится 0,12 с и включает фазы протодиастолы(0,04 с) и изометрического расслабления(0,08 с). Протодиастола длится от начала расслабления желудочков до закрытия полулунных клапанов. Когда из-за снижения напряжения миокарда давление в желудочках становится ниже, чем в артериях, полулунные клапаны закрываются и желудочки переходят к фазе изометрического расслабления. Расслабление желудочков при закрытых клапанах приводит к снижению в них давления (до 0 мм рт.ст.). Когда оно становится ниже, чем в предсердиях, открываются атриовентрикулярные клапаны и желудочки переходят к периоду наполнения.
Период наполнениядлится 0,25 с. Он делится на фазыбыстрого наполнения(0,08 с) и медленного наполнения (0,17 с). Быстрое наполнение начинается с момента открытия атриовентрикулярных клапанов, когда скопившаяся в предсердиях кровь быстро наполняет желудочки. Этому способствует некоторое присасывающее действие расслабляющихся желудочков, связанное с их расправлением под влиянием упругих сил, возникших при сжатии миокарда и его соединительнотканного каркаса. В фазу медленного наполнения желудочки заполняются кровью за счет наличия остаточной энергии движения крови по сосудам, приданной ей сердцем.
Последним периодом диастолы желудочков является период дополнительного наполнения за счет систолы предсердий, который длится 0,1 с. За это время в желудочки поступает дополнительная порция крови, составляющая до 20% от конечно-диастолического объема. При систоле давление в левом предсердии может достигать 10—12 мм рт.ст., а в правом — 4—8 мм рт.ст. Поступление крови под таким давлением растягивает желудочки, улучшает условия их последующего сокращения. Поэтому предсердия играют роль своеобразного усилителя сократительных возможностей желудочков. Следует отметить, что даже у простейших животных, имеющих замкнутую кровеносную систему, сердце является многокамерным. Так природа использует энергетически выгодный и гемо- динамически эффективный механизм.
При выключении гемодинамической роли предсердий (например, при мерцательной аритмии) эффективность работы желудочков уменьшается, идет неотвратимое снижение их функциональных резервов и ускоряется переход к декомпенсации кровообращения.
Внешние проявления деятельности сердца.Внешние проявления деятельности сердца позволяют медперсоналу судить о работе сердца и принимать решение о ее коррекции. Среди этих проявлений выделяют: верхушечный толчок, пульсацию сосудов, сердечные тоны, биопотенциалы, проецирующиеся на поверхность тела, низкоамплитудные волнообразные смещения частей тела.
Верхушечный толчоквозникает в результате того, что сердце при систоле желудочков меняет элипсовидную форму на более округлую, а также получает реактивную отдачу от выбрасываемой в аорту крови. Это приводит к смещению сердца и толчку о стенку грудной клетки в области среднеключичной линии 5-го межреберья. Верхушечный толчок служит признаком наличия сокращений желудочков. Его можно пальпировать и зарегистрировать с помощью специальных датчиков.
Пульсация артериальных сосудоввызывается выбросом крови в аорту и ее растяжением. Это смещение аортальной стенки приводит к волнообразно распространяющемуся смещению стенок других артериальных сосудов.
Биопотенциалы сердца и электрокардиография (ЭКГ).Возбуждение сердечной мышцы сопровождается генерацией биопотенциалов, которые распространяются по тканям и проецируются на поверхность кожи (рис. 9.4). Их можно зарегистрировать с помощью прибора — электрокардиографа.
Рис.
9.4.
Проекция электрического поля сердца
на поверхность тела в начале возбуждения
желудочков
Направление
вектора
электрического
поля
сердца
в
начале
деполяризации
желудочков
Электрокардиография— методика регистрации биопотенциалов сердца при отведении их от поверхности кожи. Зарегистрированную по этой методике кривую называют электрокардиограммой. На ней видны зубцы и интервалы, длительность и амплитуда которых зависят не только от биоэлектрической активности сердца, но и от места расположения отводящих электродов на теле человека.
Разработаны десятки стандартизированных способов отведений и систем регистрации ЭКГ человека. Обычное поликлиническое обследование включает 12 стандартных отведений ЭКГ (3 классических, 3 однополюсных от конечностей и 6 грудных). Отведения 1,2,3 называют классическими, они были предложены пионером электрокардиографии Эйнтховеном:
первое отведение: правая рука — левая рука;
второе отведение: правая рука — левая нога;
третье отведение: левая рука — левая нога.
Эти отведения являются биполярными. Биопотенциалы сердца изменяют заряд каждого из двух электродов, а электрокардиограф регистрирует разность этих потенциалов. Остальные отведения однополярные. При них регистрируется изменение потенциала только под одним отводящим электродом, на втором электроде искусственно поддерживается нулевой заряд. При всех отведениях на правую ногу накладывается заземляющий электрод.
Порядок регистрации и маркировка однополюсных отведений от конечностей приводятся ниже:
четвертое: aVR (R от right — правый, V от voltage. — потенциал) от правой руки;
пятое отведение". aVL (L от left —левый) от левой руки;
шестое отведение: aVF(FoTfoot — правый) от левой ноги.
После этого регистрируется 6 грудных отведений, при которых электроды располагаются по ходу проекции сердца на поверхность грудной клетки от правого края грудины до средней подмышечной линии. Маркировка грудных отведений: VI—V6.
Элементы ЭКГ а понятие о ее анализе.ЭКГ состоит из зубцов, сегментов и интервалов (рис. 9.5). Амплитуду зубцов измеряют, принимая за точку отсчета изоэлектрическую (базовую) линию, которая регистрируется в том случае, если отсутствует разность потенциалов между отводящими электродами. Зубцы, направленные вверх от изоэлектрической линии, называют положительными, вниз — отрицательными. Сегмен-
Интервал
Р-Р
Рис.
9.5.
Электрокардиограмма здорового человека
(второе отведение). Нормы длительности
интервалов
и
амплитуды зубцов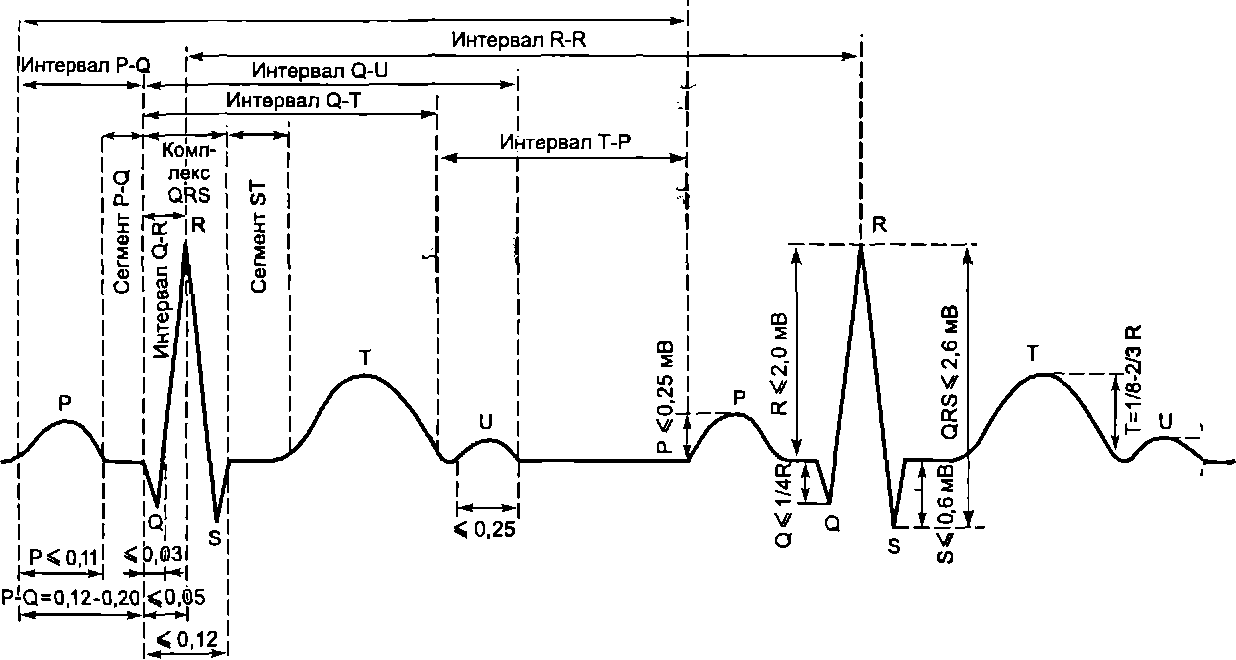
том называют участок ЭКГ между двумя зубцами, интервалом — участок, включающий сегмент и один или несколько прилежащих к нему зубцов.
Для правильной трактовки показателей ЭКГ важно, чтобы она регистрировалась в стандартных условиях. Стандартной является такая установка усиления на электрокардиографе, когда подача калибровочного сигнала 1 мВ дает отклонение записи от изоэлектрической линии 10 мм. Большинство современных электрокардиографов дает возможность регистрировать ЭКГ при трех стандартных скоростях: 25, 50 и 100 мм/с.
По электрокардиограмме можно судить о месте возникновения возбуждения в сердце, последовательности охвата отделов сердца возбуждением, скорости проведения возбуждения, т.е. о возбудимости и проводимости сердца, но не о сократимости. При патологическом состоянии пациента может возникать разобщение возбуждения и сокращения сердечной мышцы. В этом случае насосная функция сердца будет отсутствовать при наличии регистрируемых биопотенциалов миокарда.
Начало сердечного цикла и возбуждение предсердий характеризует зубец Р(рис. 9.5). Его амплитуда составляет 0,15— 0,25 мВ, длительность 0,10 с. Считают, что восходящая часть зубца отражает преимущественно возбуждение правого предсердия, нисходящая — левого. В норме зубец Р положителен во всех отведениях за исключениемaVR, в отведениях 3 и VI он может быть двухфазным.
Интервал P—Q измеряется от начала зубца Р до начала зубцаQ. Он отражает время, проходящее от начала возбуждения предсердий до начала возбуждения желудочков. Его нормальная длительность — от 0,12 до 0,20 с. Большая длительность этого интервала свидетельствует о нарушении проведения возбуждения в атриовентрикулярном узле, пучке Гиса или его ножках. Если у взрослого человека интервал Р—Q меньше 0,12 с, то это может свидетельствовать о существовании дополнительных путей проведения возбуждения между предсердиями и желудочками. У таких людей велика опасность развития тяжелых аритмий.
Комплекс зубцов QRS отражает время (в норме 0,06— 0,10 с), в течение которого все новые области желудочков охватываются возбуждением. При этом первыми активируются сосочковые мышцы и наружная поверхность межжелудочковой перегородки (возникает зубецQ длительностью до 0,03 с), затем — основная масса миокарда желудочков (зубецR, длительность 0,03—0,09 с) и в последнюю очередь — основание и наружная поверхность желудочков (зубецS, длительность до 0,03 с). Зубцы Q иS в некоторых отведениях могут не проявляться (табл. 9.2).
Таблица 9.2. Границы нормы амплитуды зубцов ЭКГ во втором стандартном отведении
|
Зубцы ЭКГ |
Минимум нормы, мВ |
Максимум нормы, мВ |
|
Р |
0,05 |
0,25 |
|
Q |
0,0 |
0,3 |
|
R |
1,0 |
2,0 |
|
S |
0,0 |
0,6 |
|
т |
0,2 |
0,5 |
За комплексом QRS следует сегмент ST Его измеряют от конца зубцаS до начала зубца Т. В это время все участки желудочков находятся в состоянии возбуждения и разность потенциалов между ними практически исчезает. Поэтому линия на ЭКГ становится почти горизонтальной и изоэлектрической (в норме допускается отклонение сегментаST от изоэлектрической линии не более чем на 1 мм). Большее смещение, особенно регистрируемое в нескольких отведениях, указывает на недостаточность кровотока в желудочках. Это может быть предвестником или свидетельством наличия инфаркта миокарда.
Зубец Тотражает процесс реполяризации желудочков (длительность 0,05—0,25 с). Амплитуда зубца Т весьма вариабельна и не должна превышать 1/2 амплитуды зубцаR. Направленность зубца Т, как правило, такая же, как и зубцаR. В отведенияхaVR и VI в норме зубецТ может быть отрицательным (в этом случае в тех же отведенияхR низкий или не выявляется).
Интервал Q—Тотражает длительность электрической систолы желудочков (время от начала их деполяризации до конца реполяризации). Этот интервал измеряют от начала зубцаQ до конца зубца Т. В норме в покое он имеет длительность 0,30— 0,40 с. Измерение проводится в том отведении, где этот интервал наиболее продолжителен. Длительность интервалаQT зависит от частоты сердечных сокращений, тонуса вегетативных центров, гормонального фона. Например, за изменением длительности этого интервала следят с целью выявления передозировки некоторых сердечных лекарственных препаратов.
Длительность сердечного цикла определяют по интервалу R—R, который измеряется по расстоянию между вершинами соседних зубцовR. Должную величину (норму) интервалаQ—Т рассчитывают по формуле Базетта:
Q-T = KyjR-R,
где К — коэффициент, равный 0,37 для мужчин и 0,40 — для женщин, R—R —длительность сердечного цикла.
Зная длительность сердечного цикла, легко рассчитать частоту волн возбуждения, генерируемых в сердце за 1 мин. Для этого достаточно разделить временной интервал 60 с на среднюю величину длительности интервалов R—R. Обычно при этом говорят об определении частоты сердечных сокращений. Однако следует иметь в виду условность такого названия, поскольку ЭКГ не отражает механических явлений в сердце.
Электрокардиография позволяет исследовать наличие возбуждения в сердечной мышце, место его возникновения, последовательность и скорость распространения, частоту возникновения возбуждения и его ритм. Комплексный анализ стандартных отведений ЭКГ позволяет также выявлять признаки недостаточности кровотока и обменных нарушений в сердечной мышце.
Тоны сердца —звуки, возникающие в работающем сердце. Наличие тонов сердца — признак наличия сердечных сокращений, живого сердца. Звуки, генерируемые работающим сердцем, можно исследовать методом аускультации и регистрировать методом фонокардиографии.
Аускультация (прослушивание) может быть прямая (прикладывая ухо к грудной клетке) и непрямая (с помощью стетоскопа, фонендоскопа, усиливающих или фильтрующих звук). При аускультации хорошо слышны два тона: I тон (систолический) возникает в начале систолы желудочков, II тон (диастолический) — в начале диастолы желудочков. Первый тон при аускультации кажется более низким и протяжным (частотный спектр 30—80 Гц), второй — более высоким (частота 150-200 Гц) и коротким.
Формирование I тона обусловлено звуковыми колебаниями, вызываемыми захлопыванием створок атриовентрикулярных клапанов и связанных с ними сухожильных нитей. Последняя часть I тона обусловлена открытием полулунных клапанов. Наиболее четко I тон слышен в области верхушечного толчка сердца (обычно, в 5-м межреберье слева, на 1 — 1,5 см левее среднеключичной линии). Прослушивание его звучания в этой точке особенно информативно для оценки состояния митрального клапана. Для оценки состояния трехстворчатого клапана (перекрывающего правое атриовентрикулярное отверстие) более информативно прослушивание I тона у основания мечевидного отростка.
Второй тон лучше прослушивается во 2-м межреберье слева и справа от грудины. Первая часть этого тона обусловлена захлопыванием аортального клапана, вторая — клапана легочного ствола. Слева лучше прослушивается звучание клапана легочного ствола, а справа — аортального клапана. При патологии клапанного аппарата к звучанию тонов сердца могут добавляться шумы.
Более детальный анализ звуковых явлений в сердце отражает фонокардиография. Для регистрации фонокардиограммы используется электрокардиограф в комплексе с фонокардио- графической приставкой и микрофоном. Микрофон устанавливается на те же точки, в которых ведется аускультация. Для более достоверного анализа фонокардиограмму регистрируют всегда одновременно с электрокардиограммой (рис. 9.6).
На фонокардиограмме кроме I и II тонов могут регистрироваться III и IV тоны. Третий тон появляется в результате колебаний стенки желудочков при быстром наполнении желудоч-
R
систолический
диастолический
Рис.
9.6.
Синхронная запись фонокардиограммы
(нижняя линия) и электрокардиограммы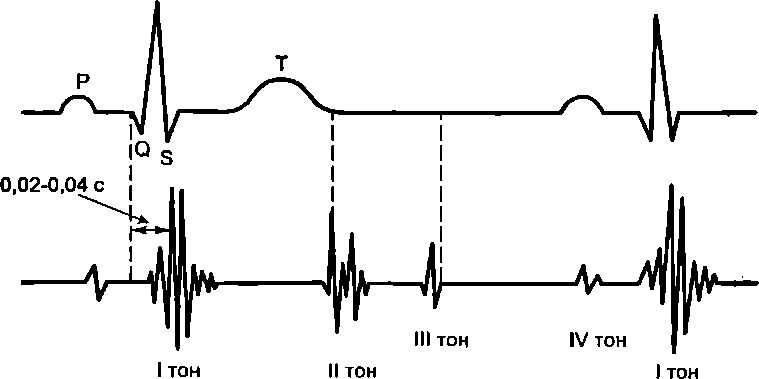
ков кровью во время диастолы, IV тон — во время систолы предсердий. Диагностическое значение этих тонов не определено.
Первая высокоамплитудная волна I тона отражает захлопывание митрального клапана. Она запаздывает от начала зубцаQ на 0,04—0,06 с. Вторая осцилляция этого тона вызвана закрытием трехстворчатого клапана. Две последующие осцилляции обусловлены открытием полулунных клапанов.
Начало II тона сочетается с концом электрической систолы желудочков, запаздывая от конца зубца Т на 0,02—0,04с. Первая осцилляция II тона связана с закрытием аортального клапана, вторая — с закрытием клапана легочного ствола.
Фонокардиограмма отражает механические явления в сердце. Она дает информацию о состоянии клапанов сердца, начале фазы изометрического сокращения и расслабления желудочков. По расстоянию между I и II тоном определяют длительность механической систолы желудочков. Увеличение амплитуды II тона может указывать на повышенное давление в аорте или легочном стволе.
Ритм сердца и его нарушения. Ритм сердца оценивается по равномерности длительностей сердечных циклов и их частоте. Показатель частоты отражает количество сердечных сокращений, происшедших у человека за 1 мин. У взрослых людей в покое нормальная частота сокращений сердца составляет 60— 80 ударов в 1 мин (у молодых людей — до 90). У высокотренированных спортсменов нижняя граница нормы может достигать 45 ударов в 1 мин.
Для характеристики отклонений частоты сердечных сокращений от нормы применяются термины: брадикардия— частота сокращений меньше 60 ударов в 1 мин и тахикардия — частота сердечных сокращений в состоянии покоя больше 90 ударов в 1 мин.
В норме ритм сердца правильный. Для составления заключения о правильности ритма необходимо, чтобы длительность сердечных циклов, следующих друг за другом, не различалась более чем на 10%. Вариантом правильного ритма считают также дыхательную аритмию, обусловленную процессом внешнего Дыхания. При этом происходит постепенное уменьшение длительности сердечных циклов на вдохе и увеличение — на выдохе. Разность между коротким и длительным циклами придыхательной аритмии может достигать 0,15 с. Дыхательная арит
мия обычно более выражена у молодых людей и лиц с повышенной лабильностью вегетативной нервной системы.
Нарушение правильности сердечного ритма называют аритмией.Большинство видов аритмий свидетельствуют о развитии патологии сердца. Некоторые из них являются смертельно опасными.
Один из простейших видов аритмии экстрасистолия. Экстрасистола — внеочередное сокращение, которое наступает через резко укороченный временной интервал после предыдущего сокращения (рис. 9.7). После экстрасистолы может следовать удлиненная пауза (компенсаторная пауза). Наличие компенсаторной паузы обычно говорит о желудочковой экстрасистоле, которая возникла из-за появления внеочередного очага возбуждения в желудочках. Если же экстрасистола возникает из-за внеочередного возбуждения водителя ритма (си- ноатриального узла) или в других структурах предсердий, то такую экстрасистолу называют предсердной.
Систола Экстрасистола
=~у\)умКш
Диастола Компенсаторная пауза
а
Остановка в систоле
aaaaaWWVW^AAS^
I т
![]()
Влияние избытка Са2+на сокращения сердца Влияние избытка К + на сердце
AMM/w
т т
Влияние адреналина Влияние ацетипхолина
Рис. 9.7 Механокардиограммы сердца лягушки: вид экстрасистолы; 6— влияние некоторых веществ на амплитуду сокращений сердца
Экстрасистола может возникать и при воздействии на сердце внешних раздражителей, например электрического тока. Особенно опасно действие электрического тока, наносимое в момент конца систолы желудочков, когда в течение 30 мс возбудимость желудочков повышена (фаза уязвимости). Тогда даже относительно слабая сила электрического тока может вызвать возбуждение в желудочках. При этом существует опасность появления кругового движения волн возбуждения по миокарду и десинхронизации сокращения мышечных волокон. Это явление называют фибрилляцией желудочков. При фибрилляции насосная функция желудочков выключается, кровообращение останавливается. Для спасения человека в этом случае необходимо применение дефибриллятора. Считают, что отдельные экстрасистолы, возникающие в самом сердце, не представляют большой угрозы для человека. Гораздо опаснее групповые экстрасистолы (две или более, следующие друг за другом).
Мерцательная аритмия является результатом мерцания (или трепетания) предсердий, при котором в предсердиях непрерывно циркулирует несколько волн возбуждения и теряется синхронность сокращения пред- сердного миокарда, а в месте с ней и насосная функция предсердий. При этом ритм сокращения желудочков становится относительно хаотичным, длительность сердечных циклов непрерывно и резко меняется.
Показатели насосной функции и сократимости сердца.
К показателям насосной функции сердца относят сердечные объемы (рис. 9.8), минутный объем кровотока и давление крови в артериях.
Среди сердечных объемов особенно существенно характеризует насосную функцию сердца ударный объем, называемый
|
!<V |
Дополнительный объем |
1 1 Конечно- 1 | | ||
|
Ударный объем (систолический объем= систолический выброс) 50-70 % от КДО (50-120 мл) |
Конечно- диастолический объем |
ческий объем | при | максимальном | наполнении 1 желудочков ] в диастолу 1 1 1 1 1 t | ||
|
Конечно- систолический объем (КСО) |
|
Резервный объем 0-30 % от КДО Остаточный объем - 20 % от КДО | ||
р"с. 9.8. Объемы крови, заполняющие желудочки и изгоняемые в артерии при сокращениях сердца
также систолическим объемом или систолическим выбросом. Ударный объем (УО) —количество крови, выбрасываемое желудочком сердца в артериальную систему за одну систолу (поэтому еще применяется название систолический выброс).Ударные объемы левого и правого желудочков обычно равны. Лишь на короткое время между ними может быть небольшое различие. Величина УО в покое составляет 55— 80 мл, а при физической нагрузке может возрастать до 120 мл (у спортсменов может приближаться к 200 мл).
Конечно-диастолический объем — это количество крови, находящееся в желудочке в конце диастолы (в покое — около 130-150 мл).
Конечно-систолический объем остается в желудочке после конца систолы. В покое он составляет около 50%, от величины конечно-диастолического объема. Часть этой крови (называемая резервным объемом) может изгоняться при увеличени силы сердечных сокращений (физическая нагрузка, увеличение тонуса симпатических нервных центров).
Количество крови, изгоняемой желудочками в артериальную систему, зависит не только от УО, но и от частоты сердечных сокращений (ЧСС).
Минутный объем кровотока (МОК) ~показатель объема крови, изгоняемой левым желудочком в артериальную систему (применяется также название минутный выброс): МОК = УОх ЧСС.В покое минутный объем кровотока равен 4—6 л, при физической нагрузке может достигать 30 л.
К показателям сократимости сердечной мышцы относят также фракцию выброса, максимальную скорость прироста давления в желудочках и ряд сердечных индексов.
Фракция выброса (ФВ) —выраженное в процентах отношение ударного объема сердца к конечно-диастолическому объему желудочков. Фракция выброса (иногда ее называют фракцией изгнания) в покое составляет 50—65%, а при физической нагрузке может достигать 80%.
Максимальная скорость прироста давления в полостях желудочков считается одним из наиболее достоверных показателей сократимости миокарда. Для левого желудочка величина этого показателя внорме составляет 2000—2500 мм рт.ст./с.
Сердечный индекс (СИ)— отношение минутного объема кровотока к площади поверхности тела(S): СИ = МОК/5(л/мин/м2), в норме СИ = 3—4 л/мин/м2.
Работа сердца.Благодаря работе сердца обеспечивается кровоток в системе кровеносных сосудов. Даже в условиях жизнедеятельности без физических нагрузок за сутки сердце перекачивает до 10 т крови. Полезная работа сердца затрачивается на создание давления крови и придание ей ускорения.
На придание ускорения порциям выбрасываемой крови желудочки тратят около 1% от общей работы и энергетических затрат сердца, так что при расчетах этой величиной можно пренебречь. Почти вся полезная работа сердца затрачивается на создание давления — движущей силы кровотока. Работа (А),выполняемая левым желудочком сердца за время одного сердечного цикла, равна произведению среднего давления (.Р) в аорте на ударный объем (УО): А = Р УО.
В покое за одну систолу левый желудочек совершает работу около 1 Н/м (Н — ньютон = 0,1 кг), а правый желудочек — приблизительно в 7 раз меньшую. Это обусловлено низким сопротивлением сосудов малого круга кровообращения, в результате чего кровоток в легочных сосудах обеспечивается при среднем давлении 13—15 мм рт.ст., в то время как в большом круге кровообращения среднее давление составляет 80— 100 мм рт.ст. Следовательно, левому желудочку для изгнания УО крови необходимо затрачивать приблизительно в семь раз большую работу, чем правому. Этот фактор и обусловливает развитие большей мышечной массы левого желудочка по отношению к правому.
Выполнение работы требует энергетических затрат. Они идут не только на обеспечение полезной работы, но и на поддержание основных жизненных процессов, транспорт ионов, синтез расходуемых органических веществ.Коэффициент полезного действия сердечной мышцы находится в пределах 15-40%.
Энергия, необходимая для жизнедеятельности сердца, получается за счет аэробных процессов, требующих обязательного потребления кислорода. При этом могут окисляться самые разные вещества: глюкоза, жирные кислоты, аминокислоты, молочная кислота. В этом плане сердце (в отличие от головного мозга, использующего только глюкозу) является всеядным" органом. На обеспечение энергетических потребностей сердца в условиях покоя в 1 мин требуется 24—30 мл кислорода, что составляет 10% общего потребления кислоро- Да организмом взрослого человека за то же время. Из протекающей по капиллярам сердца крови извлекается до 80% кислорода. В других органах этот показатель гораздо меньше. Доставка кислорода является наиболее слабым звеном в механизмах, обеспечивающих снабжение сердца энергией. Это связано с особенностями сердечного кровотока. Недостаточность доставки кислорода к миокарду является самой распространенной патологией, приводящей к развитию инфаркта миокарда.
Особенности коронарного кровообращения.Кровоток сердца осуществляется по системе коронарных сосудов (венечных сосудов). Коронарные артерии отходят от основания аорты. Левая артерия снабжает кровью левое предсердие, левый желудочек и частично межжелудочковую перегородку, правая — правое предсердие, правый желудочек, а также частично межжелудочковую перегородку и заднюю стенку левого желудочка. Ветви левой и правой артерий имеют небольшое число анастомозов.
Большая часть (80—85%) венозной крови оттекает от сердца через систему вен, сливающихсяв венозныйсинус, и передние сердечные вены. По этим сосудам кровь попадает непосредственно в правое предсердие. Остальные 10—15% венозной крови поступают через мелкие вены Тебезия в желудочки.
Миокард имеет в 3—4 раза большую плотность капилляров, чем скелетная мышца. Межкапиллярное расстояние здесь очень маленькое — 25 мкм, обеспечивающее хорошие условия для захвата кислорода миокардиальными волокнами. В покое через коронарные сосуды протекает 200—250 мл крови в 1 мин. Это составляет приблизительно 5% МОК, в то время как масса сердца (300 г) составляет всего лишь 0,5% массы тела.
Величина кровотока в сосудах желудочков во время их систолы снижается. Это обусловлено: 1) сжатием сосудов сокращающимся миокардом, 2) частичным перекрытием устьев коронарных артерий, створками аортального клапана, открывающимися на период систолы желудочков. В правом желудочке отмечается лишь небольшое снижение кровотока, так как величина напряжения миокарда в нем малая (развивается давление до 35 мм рт.ст.), в то время как в левом желудочке напряжение миокарда гораздо больше (создается давление до 130— 200 мм рт.ст.) и сосуды в нем могут полностью пережиматься. Следовательно, поступление крови, доставка кислорода и питательных веществ к миокарду левого желудочка обеспечивается в период его диастолы.
Увеличение частоты сердечных сокращений идет главным образом за счет укорочения длительности диастолы. Следовательно, при тахикардии условия поступления артериальной крови к миокарду ухудшаются. Поэтому при недостаточности коронарного кровотока важно не допускать развития тахикардии.
Важную роль в защите миокарда желудочков от недостаточности кислорода играет миоглобин. Он по строению и свойствам подобен гемоглобину, может связывать кислород при высоком его напряжении и отдавать при низком. Во время диастолы при интенсивном притоке крови миоглобин захватывает кислород (переходит в оксимиоглобин). При систоле, когда резко снижается напряжение кислорода в миокарде, миоглобин является поставщиком кислорода и предохраняет миокард от гипоксии.
Регуляция работы сердца. На частоту и амплитуду сокращений сердца рефлекторно влияют многочисленные рефлексогенные зоны. Показатели работы сердца, его метаболизм и коронарный кровоток изменяются также в зависимости от эмоционального и психологического состояния человека. Особенно мощное влияние на работу сердца оказывает физическая нагрузка, при которой ударный объем может увеличиваться до 3 раз, частота сокращений сердца — до 4, МОК — до 6 раз. Все эти изменения происходят благодаря функционированию сложного механизма регуляции сердечной деятельности, включающего несколько регуляторных контуров и систем. Среди них выделяют внутрисердечные (интракардиальные) и внесердечные (экстракардиальные) механизмы.
Интракардиальные механизмы, обеспечивающие саморегуляцию сердечной деятельности, подразделяют на мио- генные (внутриклеточные) и нервные (осуществляемые внут- рисердечной нервной системой).
Внутриклеточные механизмы реализуются за счет свойств мио- кардиальных волокон и проявляются даже на изолированном и денервированном сердце. Один из этих механизмов отражен в законе Франка—Старлинга,который называют также законом гетерометрической саморегуляции или законом сердца.
Закон Франка—Старлинга утверждает, что при увеличении Растяжения миокарда во время диастолы увеличивается сила его сокращения в систолу. Такая закономерность выявляется при растяжении волокон миокарда не более чем на 45% их исходной длины. Дальнейшее растяжение миокардиальных волокон приводит к снижению эффективности сокращения. А чрезмерное растяжение создает опасность развития тяжелой патологии сердца.
В естественных условиях степень растяжения желудочков зависит от наполнения их кровью во время диастолы. Чем больше венозный возврат крови к сердцу и наполнение желудочков в диастолу, тем больше сила сокращения.
Увеличение притока крови к желудочкам называют нагрузкой объемом.При такой нагрузке прирост сократительной активности сердца и возрастание объема сердечного выброса не требуют большого увеличения энергетических затрат.
Одна из закономерностей саморегуляции сердца была открыта Анрелом (феномен Анрепа). Онавыражается в том, что при увеличении сопротивления выбросу крови из желудочков сила их сокращения возрастает. Такое увеличение сопротивления происходит при сужении аорты или нагрузке давлением.
Нагрузкой давлениемназывают ситуацию, при которой желудочки выбрасывают кровь против повышенного давления в артериях. В этих условиях резко возрастает работа и энергетические потребности желудочков.
Еще одна закономерность саморегуляции сердца отражена в феномене Боудича, называемом также феноменом лестницы или закономерностью гомойометрической саморегуляции.
Феномен Боудичапроявляется в том, что при увеличении частоты сердечных сокращений сила сокращений возрастает. Это увеличение вызвано возрастанием содержания ионов Са2+ в саркоплазме миокардиальных волокон. При частых возбужденияхионы Са2+не успевают удаляться из саркоплазмы и создаются условия для более интенсивного взаимодействия актино- вых и миозиновых нитей. Феномен Боудича был выявлен на изолированном сердце. В клинических условиях эту закономерность можно наблюдать у больных с приступами пароксизмальной тахикардии. У молодых людей частота сокращений сердца при таком приступе может достигать 240 ударов в минуту. Развивается большая амплитуда сокращений, обнаруживается сильный верхушечный толчок. Больной напуган, говорит что "сердце колотится", "выпрыгивает из груди"
Нейрогенный внутрисердечный механизм обеспечивает саморегуляцию работы сердца за счет рефлексов, дуга которыхзамыкается в пределах сердца. Тела нейронов, составляющих эту рефлекторную дугу, располагаются во внутрисердечныхнервныхсплетениях и ганглиях. Интракардиальные рефлексы запускаются с рецепторов растяжения, имеющихся в кардиомио-цитахи коронарных сосудах. Г.И. Косицким в эксперименте на животных было установлено, что при растяжении правого предсердиярефлекторно усиливается сокращение левого желудочка. Такое влияние с предсердий на желудочки выявляется лишь при низком давлении крови в аорте. Если же давление ваорте высокое, то активация рецепторов растяжения предсердий рефлекторно угнетает силу сокращения желудочков.
Экстракардиальные механизмырегуляции сердечной деятельности подразделяют на нервные и гуморальные. Эти регуляции осуществляются за счет структур, находящихся вне сердца (ЦНС, внесердечных вегетативных ганглиев, желез внутренней секреции).
Экстракардиальная иннервация сердцаосуществляется вегетативной нервной системой (рис. 9.9). Парасимпатические волокна идут к сердцу от ядер блуждающего нерва, расположенных в продолговатом мозге. Волокна правого блуждающего нерва иннервируют преимущественно правое предсердие и синоатриальный узел, волокна левого блуждающего нерва — левое предсердие и атриовентрикулярный узел. Поэтому правый блуждающий нерв влияет преимущественно на частоту сердечных сокращений, а левый на скорость проведения возбуждения к желудочкам. Четких указаний на наличие парасимпатической иннервации желудочков не имеется.
Преганглионарные парасимпатические волокна, идущие к сердцу в составе блужающих нервов, передают возбуждение на постганглионарные нейроны во внутрисердечных ганглиях. Медиатором в синапсах постганглионарных нейронов является ацетилхолин. Он оказывает свое действие на волокна проводящей системы и миокард через М2-холи- норецепторы.
Импульсы, приходящие по парасимпатическим волокнам, вызывают снижение частоты и силы сердечных сокращений, а также понижают возбудимость и проводимость сердечной мышцы. Механизм реализации этих влияний основывается на том, что под действием ацетилхолина увеличивается проницаемость мембран миокардиальных волокон для ионов К.+и снижается их проницаемость для ионов Са2+. Происходит усиле-
"Уора^большого мр3г-
![]()
Гипоталамус
С
Гипофиэ
Вазопрессин
АКТГ
Продолговатый
мозг ;
с
депрессорными и прессорными центрами
Боль
Гипоксия
От
дыхательного центра
От
хеморецепторов-. |Н+
fС02
J02
Ретикулярные • ядра
Вены
Блуждающий
нерв
От барорецепторов аорты и артерий
Спинной мозг
Симпатические ганглии
Сердце
Рис. 9.9. Схема нервных связей центров, регулирующих работу сердца и тонус сосудов:
/ - депрессорный отдел; 2 — прессорный отдел сосудодвигательного центра
I п 1
ние выхода ионов К из клеток и снижение входа ионов Са Это ведет к гиперполяризации мембран и снижению их возбудимости. Уменьшение входа кальция в саркоплазму приводит к снижению сократимости. Одним из способов отрицательного влияния на частоту, силу, проводимость и возбудимость миокарда парасимпатических волокон является частичное блокирование ими выхода норадреналина из рядом расположенных симпатических нервных окончаний в сердце.
Артерии
л<ение вагуса, сокращения постепенно восстановятся как по частоте, так и по амплитуде. Это называют ускользанием сердца из-под влияния вагуса.
Ядра блуждающего нерва, регулирующие работу сердца, имеют выраженный тонус, от них постоянно идут импульсации к сердцу. Сердце находится под постоянным тормозным влиянием со стороны этих центров. При устранении такого влияния путем перерезки блуждающих нервов в эксперименте или при введении холиноблокатора атропина частота и сила сокращений сердца увеличиваются.
Тонус центров блуждающего нерва поддерживатся импульсами, приходящими по афферентным волокнам, как от рецепторов сердечно-сосудистой системы, так и других органов. Эти центры чувствительны к гуморальным влияниям. Увеличение содержания в крови адреналина и Са2+вызывает возрастание тонуса центров вагуса.
Симпатическая иннервация сердцаосуществляется от центров, расположенных в боковых рогах трех верхних грудных сегментов спинного мозга (рис. 9.9). Исходящие от этих центров преганглионарные нервные волокна идут в шейные симпатические ганглии и передают там возбуждение на нейроны, постганглионарные волокна от которых иннервируют все отделы сердца. Эти волокна передают свое влияние на структуры сердца с помощью медиатора норадреналина и посредствомp-адренорецепторов. На мембранах сократительного миокарда и проводящей системы преобладаютPi-рецепторы. Их приблизительно в 4 раза больше, чем Р2-рецепторов.
Норадреналин через активацию p-адренорецепторов вызывает увеличение силы и частоты сердечных сокращений, а также возрастание возбудимости и скорости проведения возбуждения в сердце. Это влияние опосредуется через увеличение проницаемости миокардиальных мембран для ионовNa+ и Са2+, а также за счет ускорения метаболизма и образования АТФ при возрастании расщепления гликогена сердечных волокон.
Симпатические центры, регулирующие работу сердца, в отличие от парасимпатических не обладают выраженным тонусом. Увеличение импульсации от симпатических нервных Центров к сердцу происходит периодически. Например, при активации этих центров, вызываемой рефлекторно, или нисходящимивлияниями от центров ствола, гипоталамуса, лимбической системы и коры мозга.
Рефлекторные влияния на работу сердцаосуществляются со многих рефлексогенных зон, в том числе с рецепторов самого сердца. В частности, адекватным раздражителем для так называемых А-рецепторов предсердий является увеличение напряжения миокарда и возрастание давления в предсердиях. В предсердиях и желудочках имеются В-рецепторы, активирующиеся при растяжении миокарда. Имеются также болевые рецепторы, инициирующие сильные боли при недостаточной доставке кислорода к миокарду (боли при инфаркте). Импульсы от перечисленных рецепторов передаются в нервную систему по волокнам, проходящим в блуждающем и веточках симпатических нервов.
Импульсы от рецепторов растяжения сердца и сосудистых рефлексогенных зон (дуги аорты и каротидного синуса) влияют на нервные центры, регулирующие сердечную деятельность по принципу отрицательной обратной связи. При чрезмерном увеличении растяжения сердца и артериальных сосудов эти импульсации рефлекторно тормозят силу сокращений сердца. Умеренное растяжение предсердий может рефлекторно активировать работу сердца.
При увеличении давления и растяжения полых вен и правого предсердия возникает рефлекс Бейнбриджа,проявляющийся увеличением частоты и силы сокращений сердца. Благодаря этому происходит разгрузка полых вен и правого сердца от переполнения кровью.
Важна роль рефлексов с хеморецепторов дуги аорты и каротидного синуса, а также с других сосудов. В частности, при недостаточном напряжении кислорода в крови с этих рецепторов рефлекторно вызывается тахикардия.
Среди многих рефлекторных влияний на сердце в клинике особенно часто используются: рефлекс Ашнера, рефлексы с ка- ротидных синусов, замедляющие работу сердца, рефлекс Гольца.
Рефлекс Ашнера(глазо-сердечный рефлекс) вызывается легким надавливанием на глаза. Это воздействие вызывает замедление частоты сердечных сокращений. В состав рефлекторной дуги рефлекса Ашнера входят рецепторы давления глазного яблока, афферентные волокна глазодвигательного нерва и вегетативные нейроны ядер блуждающего нерва, тонус которых повышается и усиливается тормозное влияние на работу сердца.
Рефлексы с барорецепторов каротидных синусовтакжеоказываюттормозящее влияние на работу сердца за счет возрастаниятонуса центров вагуса. Этирефлексы в естественныхусловияхвызываются повышением давления крови всистемесоннойартерии иаорты, а врачи вызывают эти рефлексы надавливаниемна кожу шеи в области бифуркации сонной артерии.
Очень сильное тормозное влияние на работу сердца оказы- ваетрефлекс Гольца,вызываемый поколачиванием по брюшной стенке. При этом происходит раздражение рецепторов растяжения и давления в структурах желудка, кишечника, желчного пузыря и других органов брюшной полости. Повышение тонуса ядер блуждающего нерва под влиянием раздражения этих рецепторов может быть столь сильным, что вызовет опасную остановку сердца. Это одна из причин запрета ударов в живот в силовых видах спортивных единоборств.
Спомощью перечисленных рефлексов, оказывающих тормозное влияние на работу сердца, в ряде случаев у больного можно прекратить приступ пароксизмальной тахикардии и некоторых видов пароксизмальных аритмий. У некоторых больных для этого достаточно легкого надавливания на глаза. При активации рецепторов каротидного синуса важно не допустить пережатия сонных артерий. Для активации рецепторов брюшной полости используются специальные врачебные приемы или больной делает вдох и напрягает мышцы брюшного пресса.
Влияния высших отделов головного мозгана работу сердца реализуются через парасимпатические и симпатические центры продолговатого и спинного мозга, а также через систему эндокринных желез и продукцию биологически активных веществ.
Особенно выраженное влияние на работу сердца оказывают гипоталамус, лимбическая система и кора головного мозга. В гипоталамусе находятся высшие центры вегетативных регуляций, координирующие активность центров вагуса и спинальных симпатических нейронов. Лимбическая система обеспечивает развитие эмоциональных реакций, в структуру которых входят изменения деятельности сердца. При этом могут быть весьма неблагоприятные влияния на обмен веществ и кровоток в миокарде. Длительные отрицательные эмоции могут вызвать развитие инфаркта миокарда.
Аналогичные влияния на сердце может оказывать и кора мозга. О наличии таких влияний свидетельствует возможность выработки условных рефлексов, изменяющих работу сердца. О том же свидетельствует увеличение частоты и силы сердечных сокращений в предстартовых условиях, перед выполнением физических нагрузок и интеллектуальном напряжении. Психические процессы, мыслительная активность сопровождаются влияниями на центры, передающие импульсации к сердцу. Спокойная рабочая и семейная обстановка, отсутствие длительных чрезмерных напряжений благоприятны для сохранения нормального состояния сердца. Некоторые мыслительные построения (энграммы), имеющие длительный, застойный характер и отрицательную эмоциональную окраску, могут оказывать весьма сильное влияние на сердце и привести к развитию его патологии.
Гуморальные влияния на работу сердцаосуществляются через действие на миокард минеральных ионов, метаболитов, медиаторов, гормонов и других биологически активных веществ.
Классическим опытом по изучению влияния электролитов на сердце является опыт с изолированным сердцем лягушки по Штраубу. При таком опыте стеклянная канюля вводится в полость желудочка сердца лягушки и через нее к миокарду можно доставлять растворы с разным содержанием электролитов и биологически активных веществ.
Очень сильное влияние на работу сердца оказывает нарушение гомеостаза ионов К+(см. рис. 9.7). При относительно небольшом повышении содержания ионов К в крови и межклеточной жидкости возрастает возбудимость сердечной мышцы и могут появляться дополнительные очаги возбуждения в миокарде, в результате развивается аритмия и снижается сила сердечных сокращений. При дальнейшем нарастании содержания ионов К+(более 8 мМ/л) возбудимость и сократимость угнетаются и может наступить остановка сердца в фазе диастолы. Недостаток ионов К+в организме (когда его содержание в крови становится ниже 4 мМ/л) также способствует развитию сердечных аритмий.
Недостаток ионов Са2+сопровождается снижением силы сердечных сокращений. При постепенном нарастании содержания ионов Са2+в окружающей кардиомиоциты среде синхронно нарастает и сила сокращений миокарда. Если избыток Са2+становится большим, то интенсивность сокращения начинает снижаться (за счет того, что миокард полностью не расслабляется), а затем сердце останавливается в фазе систолы.
Выход в кровь кислых метаболитов, накопление углекислого газа и снижение напряжения кислорода угнетают сердечную деятельность. Небольшое подщелачивание крови стимулирует работусердца. Повышение температуры крови вызывает учащение, а снижение — урежение частоты сердечных сокращений.
Медиаторы, попадающие в кровь, в обычных условиях оказывают относительно небольшое влияние на работу сердца, так как большинство из них (особенно ацетилхолин) быстро разрушается ферментными системами. Серотонин и гиста- мин увеличивают силу сокращений. Однако при большом выбросе (шоковые реакции) гистамин угнетает сокращения сердца. Значительная роль принадлежит катехоламинам: адреналину и норадреналину, которые могут выделяться в кровь в больших количествах из надпочечников и ряда структур нервной системы и разрушаются не столь быстро. Эти вещества относятся и к классу медиаторов, и к классу гормонов.
Гормоны(кортикостероиды, вазопрессин, глюкагон, ангио- тензин) увеличивают силу сокращений сердца. Адреналин и норадреналин увеличивают возбудимость, сократимость, проводимость и частоту сердечных сокращений. Тироксин увеличивает частоту сердечных сокращений и усиливает реакцию сердца на действие адреналина и норадреналина. Поэтому у людей с гипертиреозом, как правило, даже в покое выявляется тахикардия. Большинство этих гормонов усиливает работу сердца через систему вторичных посредников аденилатцикла- зы — циклический аденозинмонофосфат (цАМФ).
9.2. Гемодинамика
Закономерности и механизмы движения крови по сосудам организма изучает раздел физиологии, называемый гемодинамикой.При изучении этого раздела используется терминология и учитываются законы, открытые гидродинамикой — наукой, изучающей движение жидкостей в любых сосудах.
Структурные и функциональные особенности кровеносных сосудов.Кровеносные сосуды изнутри выстланы слоем Меток эндотелия. Этот слой плоских клеток в неповрежденных сосудах образует гладкую внутреннюю поверхность, что способствует снижению сопротивления кровотоку, предохраняет от повреждения форменные элементы крови и препятствует тромбообразованию.
В состав внутренней оболочки (интимы) сосудов входит также сеть эластических волокон, особенно сильно выраженная в аорте и крупных артериальных сосудах. За слоем эластических волокон, ближе к наружной поверхности, располагаются гладкомышечные и коллагеновые волокна. Они увеличивают устойчивость стенки артериальных сосудов к действию высокого давления и предохраняют от чрезмерного растяжения и разрыва. Гладкомышечные волокна сосудов способны сокращаться. Таких волокон особенно много в конечных мелких артериях и артериолах. При их сокращении происходит увеличение напряжения сосудистой стенки, уменьшение просвета сосудов и кровотока вплоть до его остановки.
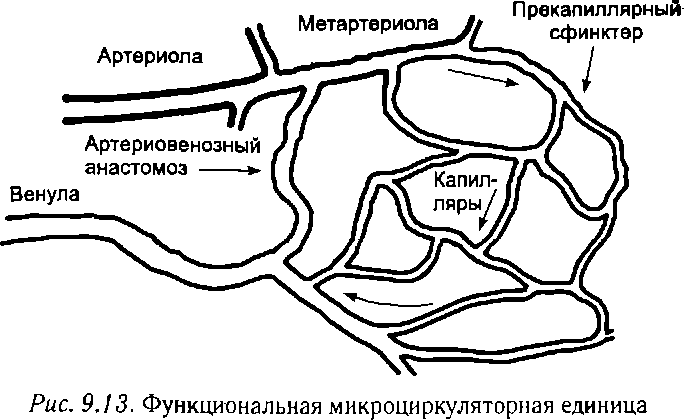
Подразделение сосудов по функциональным признакам.Функциональные свойства сосудов зависят от особенностей строения сосудистой стенки, диаметра и расположения их относительно сердца, степени оксигенации находящейся в них крови, наличия и толщины слоев эластических и гладкомышеч- ных волокон, плотности и непрерывности контактов между эн- дотелиальными клетками, покрывающими внутреннюю поверхность сосудов. По таким признакам сосуды подразделяют на:
амортизирующие (магистральные, сосуды компрессионной камеры).К ним относят аорту, легочную артерию и все исходящие от них крупные артерии, артериальные сосуды эластического типа, которые принимают кровь, изгоняемую желудочками под относительно высоким давлением (около 120 мм для левого и до 30 мм для правого желудочка). Эластичность этих сосудов создается хорошо выраженным слоем эластических волокон, располагающихся вслед за слоем эндотелия. Амортизирующие сосуды растягиваются, принимая кровь, выбрасываемую под давлением из желудочков. Это смягчает гидродинамический удар выбрасываемой крови и обеспечивает создание запасов потенциальной энергии, которая расходуется на поддержание артериального давления во время диастолы желудочков сердца. Амортизирующие сосуды обладают очень малым сопротивлением кровотоку;
резистивные (сосуды сопротивления).Эти сосуды оказывают наибольшее сопротивление кровотоку, так как наряду с малым диаметром имеют стенки, содержащие толстый слой гладкомышечных волокон. Гладкомышечные волокна под влиянием нервных и гуморальных факторов могут сокращаться и резко уменьшать кровоток в органах или их отдельных участках.
К резистивным сосудам относят мелкие артерии и артериолы, а такжеметартериолы и прекапиллярные сфинктеры, расположенные в местах отхождения капилляров от метартериол;
обменные.К ним относят капилляры, а также пре- и посткапиллярные сосуды, через которые совершается обменводой,газами и органическими веществами между кровью и тканями. Стенка капилляров состоит из одного слоя эндотели- альных клеток и базальной мембраны. В капиллярах нет мышечных волокон, которые могли бы изменить их диаметр и сопротивление кровотоку. Поэтому просвет капилляров, их кровенаполнение и скорость кровотока изменяются пассивно за счет перепадов давления крови в артериальном и венозном русле и изменений сопротивления граничащих с капиллярами артериол и венул, которые могут изменять свой просвет за счет сокращения гладкомышечных волокон;
емкостные.К ним относят вены. Благодаря высокой растяжимости вены могут вмещать большие объемы крови и таким образом обеспечивают ее своеобразное депонирование — замедление перехода к предсердиям. Особенно выраженными депонирующими свойствами обладают вены селезенки, печени, кожи и легких. Поперечный просвет вен в условиях низкого кровяного давления имеет овальную форму. Поэтому при увеличении притока крови вены, даже не растягиваясь, а лишь принимая более округлую форму, могут вмещать больше крови (депонировать ее);
шунтирующие.Представляют анастомозы между артериальными и венозными сосудами. При открытии анастомозов основное количество крови идет через эти участки сосудистого русла с малым сопротивлением, а кровоток через капилляры уменьшается (вплотьдо прекращения). Суммарный же кровоток через эту область может увеличиться. Особенно много шунтирующих сосудов в коже;
сосуды возврата крови в сердце.К ним относятся средние, крупные и полые вены.
Закономерности движения крови по сосудам.Важнейшим показателем движения крови по сосудам является объемный кровоток (Q) —это объем крови, протекающей через поперечное сечение сосуда в единицу времени (чаще всего его величину выражают в мл/мин). Различают также объемный кровоток в органе. В этом случае имеют в виду суммарный кровоток во всех приносящих (или выносящих) сосудах органа.
Введено также понятие системный кровоток— это объем крови, выброшенной левым желудочком в аорту и прошедший через сосуды всех внутренних органов за минуту. Часто вместо понятия "системный кровоток" используется термин минутный объем кровотока(МОК). МОК взрослого человека в покое составляет 4—5 л/мин.
Движущей силой кровотока через сосуд является разность (АР)давления в начале сосуда (Р|) и в конце его (Я2). Противодействует же движению крови сопротивление сосуда(R).
Таким образом, объемный кровоток
Q = (Pi-P2)/R-
Эта формула утверждает один из основных законов гемодинамики'.количество крови, протекающей через поперечное сечение сосуда в единицу времени, прямо пропорционально разности давления в начале и в конце сосуда и обратно пропорционально его сопротивлению.
Если оценивается суммарный (системный) кровоток в большом круге, то берется величина давления крови в начале аорты (Р[) и в устье полых вен (Я2)- Поскольку в этом участке вен давление крови близко к нулю , то формулу можно упростить:
Q = P/R,
где Р — среднее давление в начале аорты.
Таким образом, движущей силой движения крови в сосудистой системе является давление крови, создаваемое работой сердца. По мере продвижения по сосудам от аорты к венам давление крови уменьшается (рис. 9.10). Скорость падения давления пропорциональна сопротивлению сосудов. Особенно быстро снижается давление в артериолах и капиллярах, так как они обладают большим сопротивлением, имея малый радиус, большую суммарную длину и многочисленные ветвления, создающие дополнительное препятствие кровотоку.
Сопротивление всего сосудистого русла большого круга кровообращения называют общим периферическим сопротивлением сосудов(ОПСС). Следовательно, в формуледдя расчета объемного кровотока символ R можно заменить его аналогом ОПСС:
Q = Я/ОПСС.
Системное
кровообращение
Легочное
кровообращение
Рис.
9.10.
Изменение давления крови по ходу
сосудистого русла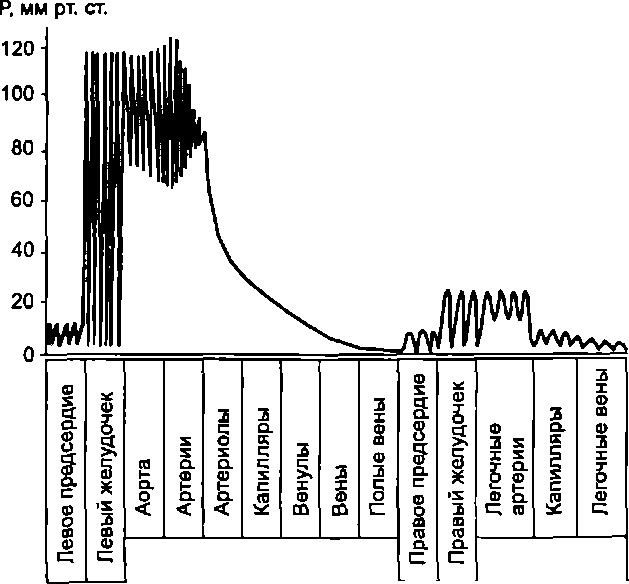
Из этой формулы выводится ряд важных следствий, необходимых для понимания процессов кровообращения в организме, оценки результатов измерения кровяного давления и его отклонений. Факторы, влияющие на сопротивление сосуда, учитывает формула Пуазейля
R = 8Lv / пг4,
где R — сопротивление, L —длина сосуда,v — вязкость, п— число 3,14; г —радиус сосуда. Здесь 8 и п— постоянные числа,L — у взрослого человека мало изменяющийся фактор. Изменчивыми являются величиныv и г.
Именно изменчивость вязкости крови и в особенности изменение радиуса сосудов определяют величину колебаний сопротивления кровотоку и сказываются на уровне объемного кровотока в органах.
Вязкость крови увеличивается при возрастании числа эритроцитов (гематокрита) и белка в плазме крови.
289
103ак. 181
блюдается степенная зависимость (4-й степени). Например, если радиус сосуда уменьшится с 4 до 2 мм, то сопротивление его увеличится в 16 раз и при неизменном градиенте давления кровоток в этом сосуде также уменьшится в 16 раз.
При неизменном среднем гемодинамическом давлении кровоток в одном органе может увеличиваться, в другом — уменьшаться в зависимости от сокращения гладкой мускулатуры приносящих артериальных сосудов и вен этого органа.
Объем крови, изгнанный левым желудочком и протекающий через поперечное сечение аорты, равен объему крови, протекающей через суммарное поперечное сечение сосудов всех других участков большого круга кровообращения. Этот объем крови возвращается в правое предсердие и поступает в правый желудочек. Из него кровь изгоняется в малый круг кровообращения и затем через легочные вены возвращается в левое сердце. Таким образом, большой и малый круги кровообращения соединены последовательно и такая гидродинамическая связь обеспечивает уравнивание объемов крови, выбрасываемых левым и правым сердечными насосами.
Однако следует учитывать, что на короткое время объемы венозного возврата крови к правому и левому сердцу могут изменяться в связи с депонированием крови, изменением просвета вен и давления в них. Так, при переходе из горизонтального в вертикальное положение сила тяжести вызывает накопление крови в венах нижней части туловища и ног Венозный возврат крови к сердцу уменьшается и может понизиться артериальное кровяное давление. При выраженном его снижении уменьшается приток крови к головному мозгу. Этим и объясняется появление ощущения головокружения, которое может наступить при резком переходе человека из горизонтального в вертикальное положение.
Объем и линейная скорость тока крови в сосудах.Общий объем крови в сосудистой системе является важным гомеоста- тическим показателем. Средняя величина его составляет для женщин 6—7%, для мужчин — 7—8% от массы тела и находится в пределах 4—6 л. Из этого объема 80—85% крови заполняет большой круг кровообращения, около 10% — малый круг кровообращения и около 7% находится в сердце.
Больше всего крови содержится в венах (около 75%) — это указывает на их роль в депонировании крови как в большом, так и в малом кругу кровообращения (рис. 9.11).
б
Рис. 9.11. Относительная величина объема крови и сопротивления кровотоку в разных отделах сосудистой системы: а — распределение объема крови по сосудам; б — сопротивление различных отделов сосудистого русла кровотоку (суммарное сопротивление принято за 100%)
Еще одна гемодинамическая закономерность устанавливает взаимосвязь объемной и линейной скорости кровотока и отражена в формуле
L = Q / тгл2,
где L — линейная скорость кровотока, Q —объемный кровоток, 71 — число, равное 3,14, г— радиус сосуда. Величина я Л2 отражает площадь поперечного сечения сосуда.
Таким образом, линейная скорость кровотока в сосудах (рис. 9.12) пропорциональна объемному кровотоку через них и обратно пропорциональна площади поперечного сечения этих сосудов. Например, в аорте, имеющей площадь поперечного сечения 3—4 см2, линейная скорость перемещения частиц крови составляет в покое в среднем 50 см/с. При физической нагрузке она может возрасти в 4—5 раз.
а
см/с 50-
40-
30-
20-
10-
|
|
|
2 С |
3 а. |
|
(О |
S S а |
о X а. |
к с; с |
|
о. о < |
1- £ |
н а. < |
с (О |
Системное кровообращение
Участок сосудистого русла
Рис. 9.12. Линейная скорость кровотока, объемный кровоток и площадь суммарного поперечного сечения сосудов по ходу большого круга кровообращения
пропорционально уменьшению их суммарного поперечного сечения и приближения к сердцу. В устье полых вен она составляет 10—20 см/с, а при нагрузках — до 50 см/с.
Время полного кругооборота крови, т.е. возврата части крови от левого желудочка через большой и малый круги кровообращения обратно в левый желудочек, составляет в покое 20—25 с (около 27 систол желудочков сердца). Приблизительно четверть этого времени затрачивается на преодоление малого круга кровообращения.
Микроциркуляция.Понятие микроциркуляцияв гемодинамике обозначает кровоток в мелких сосудах и неразрывно связанный с кровотокам обмен жидкостью и растворенными в ней веществами между кровью и тканями.

Линейная
скорость кровотока
Суммарное
поперечное сечение
Объемный
кровс|ток|
о
г
300
° 2
о
200
8-
юо
5
3
о
ё
о
Основную роль в обмене газами, водой, минеральными и другими неорганическими веществами между кровью и тканями выполняют капилляры (хотя обнаружен также заметный обмен кислородом и углекислым газом на уровне всех других структур микроциркуляторного русла). Для такого обмена необходима большая поверхность мембран, через которые идет диффузия. Это достигается главным образом за счет многочисленности капилляров. Диаметр капилляров составляет 4— 8 мкм, длина — около 1 мм, общее число их в организме может достигать 40 млрд, а суммарная площадь внутренней поверхности — более 100 м2
Количество капилляров в единице объема разных органов зависит от особенностей функций и обменных процессов. Органы с высоким уровнем обмена веществ имеют обильное капиллярное русло. Так, в Iмм3тканей головного мозга,миокарда, печени, почек имеется 2000—3000 капилляров, в скелетных мышцах — 300—2000 (в зависимости от вида мышц и степени их тренированности). Самое малое количество капилляров в жировой, соединительной и костной тканях. В капиллярах отсутствуют гладкомышечные волокна, поэтому они не могут активно изменять свой просвет. Просвет капилляров и интенсивность кровотока в них зависят от соотношения тонуса гладкомышечных волокон в артериолах, метартериолах (пре- капиллярах)и венулах.
Если орган находится в покое, то движение крови имеется лишь в некоторых капиллярах (примерно в одном из трех). При активации же функций могут открыться все капилляры. Например, в скелетных мышцах при работе число открытых капилляров возрастает в 5— 10 раз, а объемный кровоток — до 20 раз.
При прохождении через капилляр эритроциты испытывают деформацию и это создает сопротивление для движения форменных элементов крови. Плазма же проходит через капилляры легче. Результатом является то, что через капилляры проходит значительно больше плазмы, чем эритроцитов (показатель гематокрита капиллярной крови в некоторых органах может достигать 20%, быть до 2 раз меньше, чем в крови из крупных сосудов). Переход эритроцитов из артериального в венозное русло облегчается благодаря наличию анастомозов, шунтирующих сосудов, обеспечивающих ток крови непосредственно из артериол в венулы. Этим улучшается возврат крови к сердцу. Важнейшая функция микроциркуляторного русла — обеспечение обмена веществ между кровью и тканями.
Обменные процессы между кровью и тканями.Обмен водой, растворенными в ней газами и веществами между кровью и тканями идет за счет процессов диффузии, фильтрации, ре- абсорбции, активного транспорта и пиноцитоза.
Обмен веществами между кровью и клеточными элементами органов идет через структуры, называемые гистогемати- ческими барьерами.
Движущей силой простой диффузиичерез гистогемати- ческие барьеры является градиент концентрации вещества. Влияние разных факторов на переход веществ через мембраны отражает формула Фика:
M = KS{Ci-C2)/d,
где М — количество вещества, перешедшего через мембрану, К — коэффициент проницаемости, S площадь мембраны,(Cj — С2) — градиент концентрации вещества, d — толщина мембраны.
Как видно из приведенной формулы, скорость диффузии прямо пропорциональна площади, через которую идет диффузия, обратно пропорциональна толщине диффузионного слоя (толщина стенки капилляра — приблизительно 1 мкм, длина - 0,5— 1 мм), разности концентрации вещества между внутри- и внекапиллярной средой и коэффициенту проницаемости данного вещества.
Коэффициент проницаемости имеет большие различия для разных веществ. Он особенно высок для воды. Вода легко проходит через гистогематические барьеры благодаря диффузии как через всю площадь клеточных мембран, так и через мельчайшие поры (4—5 нм). Эти поры образованы специфическими белками аквапоринами и в ряде органов (почки, мозг) имеют важное значение в регуляции транспорта воды. Таким образом,ворганизме идет интенсивный обмен водой (десятки литров в час) между кровью и тканями. Важнейшее условие обменной диффузии — количество воды, вышедшее из сосудистого русла, пропорционально количеству, вошедшему в него.
Дисбаланс между этими потоками создается лишь при действии дополнительных факторов: градиентов гидростатического и осмотического давления. Через заполненные водой поры диффундируют мелкие молекулы и ионы минеральных (Na+ CP), водорастворимых веществ. Поэтому концентрация минеральных веществ в межтканевой жидкости почти не отличается от концентрации их в плазме крови. А вещества, обладающие большими размерами молекул (белки), не могут пройти через водные поры. Например, коэффициент проницаемости для альбумина в 10 ООО раз меньше, чем для воды.
В плазме белков в 5—6 раз больше, чем в межтканевой жидкости. И они создают относительно высокое (25 мм рт.ст.) онкотическое давление.
Высокомолекулярные вещества не могут свободно выходить из сосудистого русла. Их переход из крови в ткань возможен благодаря пиноцитозу. Пиноцитоззаключается в том, что при контакте белковой молекулы с мембраной эндотели- альной клетки мембрана впячивается, образуется вакуоль, через которую крупномолекулярное вещество проникает внутрь клетки и затем может быть перенесено во внесосудистое пространство.
В отличие от водорастворимых веществ жирорастворимые переходят через капиллярную стенку и диффундируют через всю поверхность эндотелиальных мембран, которые образованы двойными слоями фосфолипидных молекул. Благодаря этому обеспечивается высокая скорость обмена такими жирорастворимыми веществами, как кислород, углекислый газ, алкоголь и др.
Фильтрациейназывают выход жидкости из микроцирку- ляторного русла во внесосудистое пространство, происходящийза счет силы гидростатического давления.
Реабсорбциявозврат жидкости в сосудистое русло изТканей и полостей.
Р гидр = 0-5 мм рт. ст. Ронк = 3-4мм рт. ст.
Артериола
А
Внеклеточная
жидкость
Венугр
Ргх = 35мм рт. ст. Рок = 25 мм Ргк = 17мм рт. ст.
I I I I I I I I I J, I I I I I I I I .I.V Фильтрация! I I J.V I i I i I IлуТ s l l l l l J,* \ SN
I I I 1Ф™\ «4
I I J,VT •l
U
AAA
AAAAAAAAI
!
! j
Реа'бсорбцияj j I '
i
i i i i i i *
'
^
I j i i i i i ' 'Mi
Рис.
9.14.
Схема обмена жидкости между кровеносным
капилляром и тканью
На процессы фильтрации и реабсорбции влияют силы гидростатического давления крови (Ягк), интерстициальной(внесо- судистой) жидкости (Ягиж) и силы онкотического давления кро- ви (Яок) и интерстициальной жидкости (Роиж). Рассмотрим направленность их действия и значимость для фильтрации и реабсорбции (рис. 9.14). У здорового человека за сутки за счет процессов фильтрации из сосудистого русла в межклеточное пространство выходит около 20 л жидкости, а реабсорбируется обратно в сосуды около 18 л, разница составляет 2 л. Эти 2 л не- реабсорбировавшейся жидкости идут на образование лимфы.
Фильтрация — выход жидкости из капилляров, происходящий в их артериальном конце (рис. 9.14). Такой выход вызван тем, что в начале капилляра выталкивающая воду сила (гидростатическое давление крови) составляет 35 мм рт.ст., а сила, притягивающая воду в сосуд (онкотическое давление), составляет 25 мм рт.ст. Следовательно, выталкивающая сила на 10 мм рт.ст. больше (эту силу называют фильтрационным давлением). Поэтому вода и растворенные в ней мелкие молекулы выходят из капилляров в окружающее межклеточное пространство.
При прохождении крови вдоль капилляра расходуется значительная часть гидростатического давления крови и в конечной (венозной) части капилляра оно уменьшается до 17 мм рт.ст. т.е. становится на 8 мм рт. ст. меньше Рок. Сила, притягивающая воду в капилляр, становится больше выталкивающей, и это обеспечивает реабсорбцию.
На процессы фильтрации и реабсорбции могут влиять также гидростатическое и онкотическое давление внесосудистой (межклеточной) жидкости. В норме они малы (в пределах О— 5 мм рт.ст.), противоположно направлены и практически уравновешивают друг друга. Поэтому ими можно пренебречь. Но в ряде ситуаций эти силы могут возрасти и изменить водный баланс между капиллярной кровью и тканями. Так при воспалениях, ожогах, аллергических реакциях, травмах, избыточном воздействии некоторых биологически активных веществ (гистамин и др.) могут появляться отеки (типичный пример — отечность щеки при воспалении тканей десны и зуба). Этот вид отека обусловлен не только тем, что увеличивается кровенаполнение и проницаемость капиллярных сосудов, но также и выходом значительного количества белка из тканей в межклеточную жидкость. Яонкмежклеточной жидкости увеличивается, и эта сила удерживает воду, препятствует ее возврату в микро- циркуляторное русло. При повышенном артериальном давлении (гипертонии) могут развиваться отеки тканей, обусловленные высоким гидростатическим давлением в капиллярах.
Для оценки условий фильтрации и реабсорбции используют формулу Старлинга
^ —(^гк ^оиж)—(^гиж ^ок) ' где V —объем жидкости; если величина К имеет положительный знак, то это означает, что жидкость выходит из сосуда (фильтрация), если отрицательный, то поступает в сосуд (ре- абсорбция); К~ коэффициент фильтрации, величина которого зависит от свойств капиллярной стенки. Этот коэффициент отражает объем профильтровавшейся жидкости при фильтрационном давлении 1 мм рт.ст. за 1 мин в 100 г ткани.
Особенности кровотока в венах и депо крови.Кровоток в венах обеспечивается небольшим градиентом гидростатического давления. В начале венул это давление составляет 12— 20 мм рт.ст., а в полых венах около 0 мм рт.ст. (см. рис. 9.10). В крупных венах, находящихся вне грудной полости, — 5 — Ю мм рт.ст., в месте впадения полых вен в правое предсердие — мм рт. ст. Таким образом, движущая сила кровотока в венозном русле большого круга (разность давления между началом и концом венозного русла) составляет около 18 мм рт.ст.
Благодаря такому давлению, а также силе инерции крови, Движущейся в крупных венах со скоростью 10—25 см/с, проис- ходит наполнение правого предсердия. Давление наполнения правого предсердия называют центральным венозным давлением (ЦВД). В норме в покое днем оно составляет 2—6 мм рт.ст. (30—80 мм вод.ст.). К вечеру может увеличиваться на 10— 30 мм вод.ст. В состоянии физиологического покоя наблюдается суточная цикличность в пределах 30— 120 мм вод. ст.
Центральное венозное давление влияет на наполнение желудочков кровью, ударный объем и МОК. При возрастании ЦВД происходит увеличение наполнения желудочков, их ударного объема и возрастание МОК-
Градиент давления между началом и устьями вен малого круга кровообращения составляет 3—5 мм рт.ст. (в легочных капиллярах давление в среднем 8 мм рт.ст.).
Факторы, способствующие и препятствующие кровотоку в венах. На венозный кровоток влияют несколько факторов.
Дыхательный насос.В механизме его влияния на кровоток в венах имеет значение то, что давление в плевральной полости ниже атмосферного на 3—9 мм рт.ст. и изменяется в соответствии с ритмом дыхания. При вдохе внутригрудное давление становится ниже, чем при выдохе, на 3-6 мм рт.ст. Благодаря высокой податливости стенок внутригрудных вен давление крови в них также снижается (может стать ниже 0), создается своеобразное присасывающее действие дыхательных движений, облегчающее венозный возврат крови к сердцу. Этот механизм называют дыхательным насосом. Влияние такого насоса на венозный возврат значительно увеличивается при физической нагрузке, когда дыхание становится частым и глубоким. При затяжном кашле давление в грудной клетке увеличивается и из-за сдавливания внутригрудных вен венозный возврат крови к сердцу снижается. При этом МОК может уменьшиться настолько, что вызовет недостаточность мозгового кровотока и потерю сознания.
Мышечный насос.Его работа основывается на том, что при мышечных сокращениях сдавливаются проходящие между мышцами или в их толще вены и кровь продавливается по направлению к сердцу. Этому способствуют венозные клапаны, препятствующие движению крови в противоположном направлении. Такой механизм особенно эффективен при ритмических сокращениях мышц и вертикальном положении тела.
Некоторые авторы считают, что увеличение кровотока в скелетных мышцах происходит также за счет своеобразного вибрационного воздействия на сосуды микроциркуляторного русла мышечных волокон, сокращающихся неодновременно. Диалогично мышечному насосу на кровоток в венах влияет пульсация артерий, вдоль которых проходят вены.
Присасывающее действие сердца.Ритмические сокращения предсердий и желудочков сердца влияют на давление и кровоток в венах: за счет присасывающего действия расслабляющегося миокарда (в диастолу желудочков во время открытия атриовентрикулярных клапанов); приток крови к предсердиям увеличивается также благодаря их растяжению из-за смещения атриовентрикулярной перегородки во время фазы изгнания крови (желудочки уменьшаются в размерах и тянут атриовентрикулярную перегородку вниз).
Влияние гравитации на кровоток в венах и артериях.Низкое давление в венах и высокая податливость их стенок приводят к тому, что на венозный кровоток оказывают влияние многие факторы, в частности гравитация.
Гравитация и кровоток в сосудах ног.При вертикальном положении тела человека сосуды ног находятся ниже сердца на 0,5—1,5 м. Поэтому на стенки сосудов кроме давления, создаваемого выбросом крови из желудочков, влияет давление (около 35—100 мм рт.ст.) столба крови в вышерасположенных сосудах. В результате суммарное давление крови в артериях и венах стопы в положении стоя будет приблизительно на 90 мм рт.ст. больше, чем в положении лежа, когда стопа находится в горизонтальной плоскости на уровне сердца. Вот почему при измерении давления крови важно, чтобы участок тела, в сосуде которого измеряется давление, находился на уровне сердца.
Прирост давления крови в артериях и венах вызывает адекватное увеличение давления крови и в микроциркуляторном русле. А это приводит к усилению фильтрации жидкости из кровеносных капилляров и уменьшению ее реабсорбции, создаются условия для отека тканей. Усиленный выход жидкости мог бы компенсироваться увеличением образования и оттока лимфы. Но при вертикальном положении тела сила тяжести также препятствует и оттоку лимфы от ног.
При переходе в вертикальное положение увеличение давления крови в венах ног происходит не сразу, а лишь по мере их наполнения. Высокая растяжимость вен обусловливает то, что 8начале возрастание их наполнения кровью не сопровождает-Сязначительным увеличением венозного давления. Только при достижении большого увеличения объема (на 400—600 мл) дальнейшее переполнение этих сосудов кровью будет сопровождаться быстрым нарастанием венозного давления (до 50 - 100 мм рт.ст.). Такая ситуация наблюдается при длительном неподвижном стоянии. Тогда увеличивается возможность перерастяжения вен, развития отеков за счет усиленной фильтрации и затруднения оттока лимфы.
При ходьбе и беге мышечный насос, проталкивая кровь по венам, препятствует их перерастяжению. При этом давление в них снижается с 90 мм рт.ст. до 20—30 мм рт.ст. Мышечный насос увеличивает не только отток крови по венам, но и отток лимфы.
• Гравитация и кровоток в верхней части тела.В сосудах, находящихся выше сердца, сила тяжести снижает давление крови. Когда человек стоит, то в поверхностных венах шеи давление крови приближается к нулю, а в устьях яремных вен может быть ниже нуля, и они не спадаются лишь из-за того, что давление в грудной полости несколько ниже атмосферного. Ранение этих вен опасно не только кровопотерей, но и тем, что в них могут засасываться пузырьки атмосферного воздуха, приводящие к развитию эмболии сосудов, грозных осложнений.
При переходе в горизонтальное положение давление в венах шеи значительно возрастает и можно видеть, как эти вены увеличиваются в объеме (набухают).
При переходе человека из горизонтального положения в вертикальное под влиянием гравитации давление в артериальных сосудах головы снижается на 20—30 мм рт.ст., составляя около 70 мм рт.ст. Этого достаточно для обеспечения нормального устойчивого мозгового кровотока. Он может поддерживаться на достаточном уровне до тех пор, пока среднее артериальное давление в краниальных артериях не упадет ниже 60 мм рт.ст.
Пульсация крупных вен грудной полости и шеи вызывается сокращениями предсердий и желудочков. При горизонтальном положении тела человека можно сделать графическую запись пульсации яремной вены. Полученную кривую называют флебограммой.
Депонирование крови.До 50% от всего объема циркулирующей крови может накапливаться в венах из-за замедления в них кровотока. Эта кровь на короткое время как бы отключается от выполнения своих функций. Такое накопление крови в венах называют депонированием крови, а органы и ткани — дело крови. Особенно большое депонирование крови может происходить в сосудах печени (до 1 л), легких (до 0,6 л), подсо-сочковых сосудистых сплетениях кожи (до 1 л), а также в селезенке(около 0,5 л). Но истинным депо крови называют только селезенку.
В ситуациях, требующих увеличения интенсивности кровотока(физическая работа, эмоции, перегревание организма и т.д.), под влиянием активации симпатических нервных волокон или гуморальных факторов мышечные волокна капсулы селезенки, трабекул и сосудов сокращаются и богатая форменными элементами кровь быстро поступает в системный кровоток.
Кровь, депонированная в других органах, также может быть быстро (за десятки секунд) мобилизована за счет нервных и гуморальных влияний на тонус гладкомышечных волокон вен. При этом обеспечивается увеличение венозного возврата к сердцу. Усиленный приток и наполнение кровью предсердий в свою очередь является необходимым условием активации работы желудочков сердца и возрастания МОК.
При операциях у человека и в эксперименте у животных применяют метод прямого измерения кровяного давления. Для этого вскрывают артерию или вену и вводят в нее специальную канюлю, которая через силиконовую трубку подсоединяется к указателю или регистратору кровяного давления. В этом случае можно длительно непрерывно регистрировать уровень артериального или венозного кровяного давления.
Давление крови в артериях.Наличие нормального уровня артериального кровяного давления является важнейшим условием обеспечения жизнедеятельности органов и тканей, а также их функций. Доступность и простота методов определения артериального давления делают его измерение очень популярным и часто используемым в медицинской практике.
Чаще всего определяют давление крови в плечевой артерии. При корректном измерении показатели давления в плечевой артерии практически не отличаются от таковых в аорте и в определенной мере отражают движущую силу системного кровотока.
Обычно используются методы непрямого измерения кровяного давления. Наиболее корректен и популярен метод измерения артериального давления по Короткову. На плечо накладывается специальная манжетка, в которой создается контролируемое с помощью ртутного или мембранного манометра (сфиг- моманометра) давление воздуха, достаточное для пережатия плечевой артерии. Одновременно с помощью фонендоскопа прослушивают появление звуков над плечевой артерией дис- тальнее манжетки в области локтевой ямки.
Затем медленно выпускают воздух из манжетки, следят за давлением в манометре и за появлением звучания (тонов Ко- роткова) над плечевой артерией, дистальнее манжетки или под ней. Появление тонов соответствует систолическому давлению в плечевой артерии, исчезновение — диастолическому. Применяют также метод определения систолического давления по появлению пульсаций плечевой артерии дистальнее манжетки (метод Рива—Риччи) и метод артериальной осциллографии.
Систолическое, диастолическое, пульсовое и среднее гемодинамическое давление.Кровь поступает в устье аорты и пульмонального ствола порциями лишь во время систолы желудочков. Во время систолы давление крови в артериях возрастает, а во время диастолы — снижается.
Систолическим артериальным давлениемназывают максимальную величину давления, оказываемого кровью на стенку артерий в период систолы желудочков. Нормальный уровень систолического давления в плечевой артерии для взрослого человека находится в пределах 110— 130 мм рт.ст. По мнению некоторых авторов, у пожилых людей (старше 60 лет) верхняя граница нормы может сдвигаться до 150 мм рт.ст.
Диастолическим артериальным давлениемназывают минимальный уровень, до которого снижается давление крови в крупных артериях в период диастолы желудочков. Границы нормы для диастолического давления в плечевой артерии составляют 60—80 мм рт.ст., а у лиц пожилого возраста достигают 90 мм рт.ст. Выход артериального давления за максимальные границы нормы (выше 140 мм рт.ст. для систолического и выше 90 мм рт.ст. для диастолического) называют гипертензи- ей, а уменьшение давления ниже минимальной границы (ниже 110 мм рт.ст. для систолического и 60 мм рт.ст. для диастолического) — гипотензией. Термины "гипотензия" и"гипертен- зия" научно обоснованны, однако вместо них часто применяют названия гипертонияи гипотония.
Разность между величинами систолического (Рс) и диасто- лического (Яд)давлений называют пульсовым давлением (Яп), которое определяют по формуле
Р = Р — Р
гп ' с г д-
Средним гемодинамическим давлением (Ясгд) называют такой уровень постоянного артериального давления, который может обеспечить объемный кровоток, равный кровотоку, создаваемому переменным (от систолического к диастолическо-му)давлением. Величина Ясгддля крупных центральных артерий определяется по формуле
Ясгд= Яд+ (Рс-Рд)/2.
По этой формуле среднее гемодинамическое давление равно сумме величин диастолического и половины пульсового давления. Для периферических артерий Ясгдрассчитывают, прибавляя к показателю Ядтреть величины пульсового давления:
РсП = РЛ+ (Рс-РЛ)/3.
Использование показателя Рсгдудобно при рассмотрении факторов, влияющих на уровень давления крови в сосудах, и выявлении причин его отклонения от нормы. Для этого важно помнить ранее рассмотренную формулу основного уравнения гемодинамики:
МОК = Ясгд/ ОПСС, Рсгд= МОК х ОПСС.
Из этой формулы следует, что для оценки причин изменения кровяного давления важно знать объем крови, выбрасываемой левым желудочком в аорту, и общее периферическое сопротивление.
У среднего по массе и возрасту человека для нормальной жизнедеятельности организма в состоянии физиологического и психологического покоя необходим МОК около 5 л/мин. Если при этом общее периферическое сопротивление равно 20 мм рт.ст./л-мин, то для обеспечения минутного кровотока объемом в 5 л/мин необходимо, чтобы в аорте поддерживалось среднее давление 100 мм рт.ст.(5 • 20 = 100). Еслиутакогочеловека ОПСС увеличивается (это может происходить за счет сужения сосудов в результате отложения склеротических бляшек, спазма гладкомышечных волокон), например, до 30 мм рт.ст./л-мин, то для обеспечения достаточного кровотока (5 л/мин) понадобится среднее давление '50 мм рт.ст. (5 30= 150). Систолическое же давление у такого челове- Ка резко повысится. Для восстановления нормального уровня кровяного давления в этом случае показаны препараты, снижающие ОПСС (сосудорасширяющие, препятствующие склерозу).
Совершенно иной подход к коррекции повышенного давления крови в случае его изменения из-за нарастания МОК. Это может быть при физическом напряжении, эмоциональных реакциях, задержке воды в организме и в ряде других ситуаций.
Для понимания и диагностики нарушений механизмов кровообращения важно знать не только величину систолического, диастолического, пульсового и среднего гемодинамического давления, но и их взаимосвязь, а также факторы, влияющие на них.
Относительно показателя пульсового давления (Рп) следует помнить, что важнейшими факторами, влияющими на него, являются ударный объем (УО) изгоняемой желудочками крови и растяжимость (С, от англ. compliance) артерий. Это отражает формула
Рп =УО/с.
Пульсовое давление прямо пропорционально ударному объему и обратно пропорционально растяжимости артерий.
Из приведенной формулы следует, что при понижении растяжимости артерий даже в условиях неизменного выброса крови пульсовое давление будет нарастать. Это как раз и происходит у пожилых людей в связи со склерозированием артерий, уменьшением растяжимости аорты и артерий.
Недостаточно корректным является мнение о том, чтодиа- столическое давление служит показателем общего периферического сопротивления сосудов. В действительности же (на фоне высокого МОК и при большой частоте сердечных сокращений) высокое диастолическое давление может быть и при нормальном или даже пониженном ОПСС.
Измеряя Рси Рлкрови в плечевой артерии, врач получает информацию о состоянии кровеносной системы и гемодинамики в организме. Дополнительная информация получается при простейшем расчете РПи Рсгд.
Артериальный пульс.Периодические толчкообразные колебания диаметра и напряжения артериальной стенки, волнообразно распространяющиеся вдоль артерий, называют артериальным пульсом.
Происхождение пульса.Пульсовая волна возникает в устье аорты в результате выброса крови из левого желудочка при его систоле. При этом давление крови в аорте повышается и под его влиянием увеличиваются диаметр аорты и ее объем (на 20—30 мл). Происходит волнообразное смещение аортальной стенки. Возникшая пульсовая волна с аорты переходит на крупные, затем на мелкие артерии и достигает артериол.Вследствиевысокого сопротивления артериол давление кровивних падает до 30—40 мм рт.ст. и в этих мелких сосудах его пульсовые колебания прекращаются. Кровь в капиллярах и большинстве вен течет равномерно, без пульсовых толчков.
Скорость распространения пульсовой волны (СПВ) зависит от растяжимости сосудов, их диаметра и толщины стенок. Увеличениюскорости пульсовой волны способствуют утолщение стенки сосуда, уменьшение диаметра и снижение его растяжимости. Вот почему в аорте скорость пульсовой волны равна 4—6 м/с, а в артериях, имеющих малый диаметр и толстый мышечный слой (например, в лучевой), она равна 12 м/с. Растяжимость сосудов с возрастом снижается вследствие многих причин, среди которых важную роль играет развитие атеросклероза. При этом обнаруживается увеличение скорости распространения пульсовой волны. Пульсовая волна, возникнув в аорте, достигает дистальных артерий конечностей приблизительно за 0,2 с и обгоняет линейное продвижение (скорость около 50 см/с) в сосудах той порции крови, выброс которой из желудочков вызвал пульсовую волну. При гипертензиискорость распространения пульсовой волны увеличивается из-за увеличенного напряжения и жесткости артериальной стенки.
Исследование пульса.Пульсовые волны можно зарегистрировать (сфигмография) или ощутить пальпаторно практически на всех артериях, расположенных близко к поверхности тела.
Сфигмографияметодика регистрации артериального пульса. Получаемую при этом кривую называют сфигмограммой (рис. 9.15).
Для регистрации сфигмограммы на область пульсации артерии устанавливают датчики, улавливающие изменения давления. За время одного сердечного цикла регистрируется пульсовая волна, имеющая восходящий участок — анакроту и нисходящий — катакроту.
Анакротахарактеризует растяжение стенки аорты в пери- °Дот начала изгнания крови из желудочка до достижения макси-мУма давления. Катакротаотражает изменения объема аор-TbI за время от начала снижения систолического давления до до-
Норма
Низкое Малый
периферическое
ударный сопротивление объем
Недостаточность
аортального клапана
Рис.
9.15.
Сфигмограмма, регистрируемая на лучевой
артерии, при разных состояниях сердца
и сосудов
стижения диастолического давления. На катакроте имеется ин- цизура(вырезка) и дикротический подъем.Инцизура возникает в результате быстрого снижения давления в аорте при переходе желудочков к диастоле (в протодиастолический период). В это время идет расслабление желудочков при открытых полулунных клапанах, поэтому кровь из аорты начинает смещаться в сторону желудочков. Она наталкивается на створки полулунных клапанов и вызывает их закрытие. Отражаясь от захлопнувшихся клапанов, волна крови создает в аорте новое кратковременное повышение давления, и это приводит к появлению дикротического подъема на сфигмограмме.
По моменту начала инцизуры можно определить начало диастолы желудочков, а по возникновению дикротического подъема — момент закрытия полулунных клапанов и начало изометрической фазы расслабления желудочков.
Распространение пульсовой волны от аорты к артериям сопровождается некоторыми изменениями амплитуды, напряжения и формы пульсовой волны. Это вызвано многочисленными факторами, влияющими на пульсацию артериальной стенки. Так, при увеличении растяжимости артериальной стенки уменьшаются величина максимального пульсового давления и скорость распространения пульсовой волны, а степень ее затухания увеличивается.
В местах, где распространение пульсовой волны встречает повышенное сопротивление, возникают отраженные пульсовые волны. Первичные и вторичные волны, бегущие навстречу друг другу, складываются (подобно волнам на поверхности воды) и могут увеличивать или ослаблять друг друга.
Пульсация сосудистой стенки несет информацию о состоянии и функционировании сердечно-сосудистой системы.
Исследование пульса путем пальпацииможет проводит!,.сЯна многих артериях, но особенно часто пульсацию лучев^ артерии исследуют в области шиловидного отростка (запястья). При этом оценивают следующие характеристики пульса:
частота — количество пульсовых ударов в 1 мин.Увзро*. лых людей в состоянии физического и эмоционального покся нормальная частота пульса составляет 60—80 уд / мин.
Для характеристики частоты пульса применяются термину нормальный,редкий пульс, или брадикардия (меньше 60 уд/мин^частыйпульс, или тахикардия (больше 80—90 уд/мин). Прч этом надо учитывать возрастные нормы;
ритм, оценивающийся по равномерности интервале^ между пульсовыми ударами и колебаниями частоты пульег. ций. В норме пульс ритмичный, может выявляться так называемаядыхательная аритмия — небольшие (около 10% от среднего уровня) колебания частоты пульса, синхронные с фазам4 дыхания: учащение — на вдохе, урежение — при выдохе. Дыхательная аритмия считается вариантом нормы.
Другие виды аритмичного пульса (экстрасистолия, мерцательно аритмия) свидетельствуют о патологических процессах в сердце. Экстр;, систолия характеризуется появлением отдельных резко укороченньу пульсовых циклов, вслед за которыми может следовать длительная пауз (так называемая компенсаторная пауза), наличие которой свидетель ствует о том, что экстрасистола была вызвана возникновением внеоче редного возбуждения вне водителя ритма сердца;
наполнение, оценивающееся по интегральному ошуще нию амплитуды и объема пульсовых смещений артериальное стенки и степени ее напряжения. Варианты оценок: наполне ние нормальное, хорошее, достаточное, удовлетворительноь слабое и как крайний вариант слабого наполнения — нитевци ный пульс.
Полный пульс, хорошее его наполнение пальпаторно воспринимает ся как высокая и относительно широкая пульсовая волна, ощущаемая только при умеренном прижатии артерии, но и при слабом прикоснове Нии к области ее пульсации. Нитевидный пульс воспринимается как ела бая узкая пульсация; ощущение от нее исчезает при некоторое ослаблении контакта пальцев с поверхностью кожи. На наполнение так ^ влияет эластичность сосудов, величина пульсового давления и объем
скорости кровотока. Амплитуда пульса тем меньше, чем больш. Истинность сосудов;
напряжение, определяемое по силе, с которой надо надавливать на артерию, чтобы дистальнее места сдавления исчезла пульсация. Напряжение характеризуют как умеренное, твердое или мягкое. Оно зависит от величины среднего гемо- динамического давления и в определенной мере отражает уровень систолического давления. При гипертензии проявляется твердый пульс;
скорость, определяемая по скорости нарастания давления или пульсового смещения артериальной стенки. При анализе сфигмограммы — по длительности анакроты или угла (а) между горизонтальной линией и анакротой: чем короче анакрота или больше (ближе к 90°) угол а, тем большая скорость пульса. Различают умеренную скорость, быстрый и медленный пульс.
Быстрый пульс свидетельствует об увеличении объема и скорости изгнания крови в аорту. Такой пульс проявляется не только при активации симпатического тонуса, но и может быть результатом патологии, в частности, свидетельствовать о недостаточности аортального клапана. Скорость пульса возрастает при увеличении периферического сопротивления. При стенозе аорты или уменьшении сократительной способности желудочков может наблюдаться медленный пульс.
Венный пульс.Колебания объема и давления крови в венах называют венным пульсом.Он проявляется в крупных венах грудной полости и в ряде случаев (при горизонтальном положении тела пациента) может быть зарегистрирован вшейных венах (особенно яремных). Венный пульс обусловлен влиянием сокращений предсердий и желудочков на условия кровотока в полых венах
Регуляция движения крови по сосудам.Подстройка кровотока к изменяющейся функциональной активности и метаболическим потребностям органов и тканей обеспечивается благодаря регуляции движения крови по сосудам.
Механизмы регуляциисистемного и локального (местного) кровотока в органах и тканях имеют много общего. В частности, кровоток зависит от тонуса сосудов.
Регуляция тонуса сосудов. Тонусомназывают состояние длительного непрерывного напряжения стенок сосудов, обусловленное сократительной активностью гладкомышечных волокон и эластической тягой структур сосудистой стенки.
Тонус сосудов регулируется нервными, миогенными и гуморальными механизмами.
• Нервная регуляция тонуса сосудов.Все сосуды, за исключением капилляров, получают иннервацию от симпатическогоотдела вегетативной нервной системы. Симпатические волокна идут к органам брюшной полости в составе чревного нерва, а к сосудам конечностей — в составе спинномозговых смешанных нервов и по стенкам тонких ветвей артерий.
Парасимпатические волокна иннервируют лишь сосуды некоторых структур головы и малого таза. В составе языкогло- точного нерва проходят волокна, расширяющие сосуды небных миндалин, околоушной слюнной железы, задней части языка. В состав других черепных нервов входят сосудорасширяющие волокна гортани, языка, щитовидной железы. К органам малого таза парасимпатические волокна, начинающиеся от сакральных сегментов спинного мозга, идут в составе тазового нерва.
Симпатические волокна оказывают сосудосуживающее (ва- зоконстрикторное) действие на большинство сосудов. Наличие такого действия было ярко продемонстрировано К- Бернаром в опыте на кролике. После перерезания симпатической веточки, иннервирующей ухо, сосуды расширялись и ухо теплело.
Свое сосудосуживающее действие симпатические волокна оказывают через выделение медиатора норадреналина. Нор- адреналин, взаимодействуя са-адренорецепторами, вызывает сокращение гладкомышечных волокон сосудов.
Кроме а-адренорецепторов в сосудах имеются р-адреноре- цепторы, активация которых норадреналином способствует расслаблению гладкомышечных волокон.
Для оказания констрикторного действия симпатических волокон на сосуддостаточно прихода к нему 1 —3 импульсов в секунду. Максимальное сокращение мышечного слоя сосудов наступает при достижении частоты импульсации в симпатических волокнах около 10 Гц.
Сосудорасширяющее действие вегетативной нервной системы реализуется: 1) через импульсацию, передаваемую к сосудам по парасимпатическим нерным волокнам, и медиатор ацетилхолин; 2) через особый вид симпатических нервных волокон, выделяющих в своих постганглионарных окончаниях ацетилхолин (такие волокна имеются в составе симпатических Нервов, идущих к скелетным мышцам).
Базальный тонус и миогенная регуляция сосудистого тонуса.При денервации сосудов их тонус снижается, но не исчезает полностью. Тонус денервированного сосуда называют базальным.Базальный тонус поддерживается сократительной активностью гладкомышечных волокон и эластичностью структур стенок сосуда. Сокращение мышечного слоя денервированного сосуда обусловлено автоматией гладкомышечных волокон (за счет нее существует миогенный тонус) и влиянием на них биологически активных веществ.
В ряде органов на уровень миогенного тонуса влияет не только автоматия гладкомышечных клеток, но и степень растяжения стенок сосуда под влиянием кровяного давления. При увеличении растяжения сосуда сократительная активность мышечного слоя возрастает и просвет этого сосуда уменьшается. Особенно сильно это влияние выражено в сосудах почек и головного мозга, менее — в сердце, печени, кишечнике и менее всего — в сосудах скелетных мышц.
Миогенный тонус способствует стабилизации объемной скорости кровотока в органах. Особую роль такая стабильность имеет для почек, так как от величины давления в почечных капиллярах зависит количество образования первичной и выделения конечной мочи. При повышении давления крови в брюшной аорте и отходящей от нее почечной артерии миогенный тонус этой артерии возрастает, она суживается и давление в почечных капиллярах не изменяется.
Гуморальная регуляция.Гуморальная регуляция сосудистого тонуса осуществляется при действии биологически активных веществ и метаболитов на гладкомышечные клетки сосудов.
Ангиотензин —вещество, вырабатываемое ворганизме, имеющее особенно сильное сосудосуживающее действие. Ангиотензин образуется из белка ангиотензиногена, вырабатываемого в печени и циркулирующего в крови. В этом преобразовании ключевое значение имеет фермент ренин,выделяемый почками. Ренин расщепляет ангиотензиноген и превращает его в ангиотензин-I, из которого под влиянием ангиотензин-1-конвертирующего фермента, имеющегося в мембранах сосудистого эндотелия, образуется ангиотензин-П- Вещество пептидной природы ангиотензин-И (его зачастую называют просто ангиотензином) обладает чрезвычайно сильным сосудосуживающим действием. Избыточное образование ангиотензина приводит к развитию гипертонии.
Ангиотензин достаточно быстро разрушается ферментом ангиотензиназой. Поэтому содержание этого вещества в крови зависит от соотношения скоростей его образования и распада. Скорость образования регулируется ренином. Посколькуренин поступает в кровь из почек, то они приобретают важную роль в регуляции тонуса сосудов и кровяного давления (имеются и другие пути участия почек в регуляции кровообращения). Увеличение выброса ренина в кровь происходит при недостаточности почечного кровотока (снижении давления в почечных капиллярах и гипоксии), а также при активации симпатических центров и снижении содержания натрия в крови.
При некоторых заболеваниях почки могут выбрасывать избыточное количество ренина даже при повышенном давлении крови в магистральных сосудах. Тогда развивается особая форма гипертензии (так называемая почечная гипертензия).
Ангиотензин оказывает многостороннее действие на систему кровообращения. Кроме прямого вазоконстрикторного влияния он способствует увеличению объема циркулирующей крови. Это действие осуществляется через активацию центра жажды в гипоталамусе и увеличение употребления воды, а также через стимуляцию продукции гормона альдостерона надпочечниками. Альдостерон вызывает усиление захвата и возврата в кровь ионов Na+ из мочи почечных канальцев. Вслед за ионамиNa+ благодаря осмотическим силам реабсор- бируется вода. Ее потери с мочой уменьшаются, а объем жидкости в организме и циркулирующей крови увеличивается. Это также способствует возрастанию кровяного давления (по механизму долговременной регуляции). Рассмотренный механизм регуляции тонуса сосудов и кровяного давления называютренин-ангиотензин-альдостероновой системой (РААС- системой). Этой системе в последнее время уделяется много внимания как в связи с выявлением новых эффектов ее действия на организм (противоспалительное и способствующее склерозированию и тромбообразованию влияние), так и в связи с тем, что синтезировано много лекарств, блокирующих образование ангиотензина. Эти лекарства все шире применяются в лечении гипертонической болезни и сердечной недостаточности.
Вазопрессин —гормон задней доли гипофиза. При обычной концентрации в крови не оказывает существенного влияния на тонус сосудов, но имеет выраженное влияние на работу Почек. Он увеличивает возврат воды из канальцев и собирательных трубочек почек в кровь. Поэтому его называют такжеантидиуретическим гормоном(АДГ). Такое действие ва- зопрессина способствует поддержанию достаточного уровня кровяного давления за счет возрастания жидкости в сосудистом русле. Однако в ситуациях (например, при резком падении кровяного давления), когда выброс гипофизом вазопрессина в кровь резко возрастает (до 10 раз), его концентрация становится достаточной для оказания прямого сосудосуживающего влияния.
Норадреналини адреналин(их называют также катехола- минами или симпатинами) попадают в кровь главным образом из мозгового слоя надпочечников, но некоторое количество этих веществ может продуцироваться и так называемыми хро- маффинными клетками, имеющимися во многих тканях. Норадреналин попадает в кровь также благодаря выделению из окончаний симпатических нервных волокон.
Норадреналин и адреналин обладают преимущественно сосудосуживающим действием. Это влияние реализуется через активацию а-адренорецепторов. Взаимодействие адреналина и норадреналина с p-адренорецепторами способствует расширению сосудов. Конечный эффект действия адреналина и норадреналина на мышцу сосуда зависит от того, какие рецепторы (а или р) преобладают в данном сосуде. Например, в сосудах кожи и желудочно-кишечного тракта особенно много а-адренорецепторов. Поэтому активация симпатических центров и выброс катехоламинов в кровь сопровождаются увеличением тонуса этих сосудистых зон. В сосудах желудочков сердца преобладание а-адренорецепторов над Р-адрено- рецепторами менее выражено. Поэтому сосуды желудочков мало изменяют свой просвет при действии катехоламинов.
Эффект действия норадреналина и особенно адреналина на сосуды также зависит от концентрации этих веществ в крови. Дело в том, что p-адренорецепторы обладают большим сродством к адреналину, чем а-адренорецепторы. Поэтому при введении малых доз адреналина может проявиться сосудорасширяющий эффект. Например, реакцию покраснения лица при эмоциях некоторые авторы связывают ссосудорасширяющим действием адреналина, реализуемым через р-адреноре- цепторы. При чрезвычайно сильной эмоциональной реакции может наблюдаться побледнение лица, свидетельствующее о сужении кожных сосудов. Вероятно, что такая констрикция сосудов связана с большим выбросом адреналина и норадреналина из надпочечников и других мест их кумуляции.
Сосудосуживающий эффект адреналина и норадреналина возрастает при увеличении поступления в кровь гормонов коры надпочечников — глюкокортикоидов (кортизола, кортико- стерона).
Серотониноказывает сосудосуживающее действие преимущественно на артериолы. При ранениях серотонин, высвобождаемый из разрушающихся кровяных пластинок, способствуетспазмированию артериол и прекращению кровотечения. Эффект действия серотонина зависит от начального тонуса сосудов. При высоком исходном тонусе сосудов серотонин вызывает их расширение, а при низком — сужение.
В регуляции тонуса гладкомышечных волокон участвует эндотелий сосудов, граничащий со слоем этих волокон. Связь между эндотелиаль- ными и гладкомышечными клетками реализуется через паракринный механизм, электротонические взаимодействия (местные электрические токи, изменяющие поляризацию мембран гладкомышечных клеток) и адгезионные взаимодействия (плотные контакты) между эндотелиальными и мышечными клетками. Масса эндотелиальных клеток, выстилающих внутреннюю поверхность кровеносных сосудов врослого человека, достигает 500 г, и эти клетки продуцируют ряд биологически активных веществ. Существенным моментом метаболизма этих веществ является их быстрое разрушение (в течение 10—20 с).
Эндотелии— пептид, образующийся в эндотелии сосудов, гладкомышечных волокнах и ряде других структур и обладающий сосудосуживающим действием. Свое действие на клетки эндотелии реализует через увеличение поступления Са2+в саркоплазму из внутриклеточного ретикулума и внеклеточной среды. Вызываемое эндотелином повышение тонуса сосудов ведет к возрастанию кровяного давления. Этому же способствует влияние эндо- телина на почки и железы внутренней секреции, которые увеличивают выброс ренина, вазопрессина, кортикостероцдов. Эндотелии способствует также повышению тонуса гладкомышечных волокон бронхов, желудочно-кишечного тракта, матки.
Тромбоксанысосудосуживающие вещества, образующиеся главным образом в тромбоцитах и вызывающие сужение мелких сосудов. Кроме того, тромбоксаны усиливают аг- Регацию тромбоцитов. Эти реакции способствуют остановке
Кровотечения.
Рассмотрим сосудорасширяющие вещества, образующиеся в самих сосудах.
Оксид азота (NO) образуется из аминокислотыL-аргини- на с помощью ферментаNO-синтетазы. Оксид азота оказывает мощное сосудорасширяющее действие. Оно усиливается при гипоксии и уменьшается при возрастании напряжения кислорода в крови.
Образуясь в эндотелиальных клетках, оксид азота выходит из них, проникает в находящиеся в ближайшем окружении мышечные волокна сосудов и вызывает их расслабление.
Расслабляющее действие на миоциты осуществляется несколькими путями: через цепочку веществ-посредников (циклический гуанозинмо- нофосфат и др.), способствующих снижению содержания ионов Са2+ в саркоплазме, а также путем повышения проницаемости калиевых каналов в поверхностной мембране, которое приводит к гиперполяризации клеточной мембраны и блокаде входа ионов Са2+ в клетку из окружающей среды.
Действие оксида азота реализуется без связывания с рецепторами поверхностной мембраны. Он проникает в клетку миоцита и взаимодействуете цитоплазматической гуанилатциклазой — ферментом, вызывающим запуск цепочки ответных реакций клетки на действие оксида азота. Оксид азота вырабатывается в эндотелии непрерывно. Он может образовываться также в нервной системе, пресинаптических окончаниях вегетативных нервных волокон в некоторых внутренних органах. Вновь образованный оксид азота разрушается за 6—50 с. Скорость его разрушения возрастает при увеличении содержания веществ-окислителей. Оксид азота способен влиять на чувствительность адренорецепторов, угнетать агрегацию тромбоцитов, снижать выброс ренина почками.
Количество выделяемого эндотелием оксида азота зависит от действия биологически активных веществ и некоторых физических факторов на поверхностные мембраны эндотелиоцитов.
Скорость образования оксида азота возрастает при действии ацетилхолина, гистамина, брадикинина и ряда других биологических веществ на эндотелий. Эти вещества оказывают свое сосудорасширяющее действие через образование оксида азота. Кроме того, количество выделяемого оксида азота возрастает при увеличении вязкости крови и линейной скорости кровотока в сосудах. При этом физическое воздействие на эндотелий (индекс сдвига) приводит к расслаблению мышечных волокон, расширению сосудов и снижению линейной скорости кровотока, а также к выработке других сосудорасширяющих веществ. Среди них имеются простациклины и пока еще мало изученный эндотелиальный фактор расслабления, не идентичный оксиду азота.
Простациклины— одна из групп веществ, производных арахидоновой кислоты, называемых простагландинами. Впервые простагландины были обнаружены в секрете предстательной железы мужчин. Отсюда пошло название простагландины. Они вырабатываются во многих тканях и органах (почках, нервнойсистеме). Это вещества с многообразным действием на различные жизненные процессы. Скорость полураспада про- стагландинов составляет 20—30 с.
Простациклины вырабатываются преимущественно в эндотелии сосудов и оказывают сосудорасширяющее влияние, а также подавляют слипание тромбоцитов и образование тромба. Существует мнение об их участии в механизмах сосудорасширяющего влияния нитроглицерина на сосуды сердца.
Медуллин— один из представителей простагландинов, вырабатывающийся в почках и оказывающий мощное сосудорасширяющее действие.
Брадикинин— вещество пептидной природы, образующееся из предшественника каллидина с помощью фермента кал- ликреина. Брадикинин обладает сильным сосудорасширяющим действием и увеличивает проницаемость сосудов для воды. Он в больших количествах образуется в слюнных и потовых железах, способствуя увеличению в них кровотока и образованию секрета.
Гистамин —вещество, образующееся из аминокислоты гистидина. Гистамин расширяет мелкие сосуды, увеличивает проницаемость капилляров и способствует падению давления крови. Он накапливается в гранулах тучных клеток и базо- фильных лейкоцитов. При повреждающих воздействиях происходит его выброс в кровь и межклеточную жидкость. Гистамин способствует развитию воспалительной реакции и отеков.
Ацетилхолинобладает сильным сосудорасширяющим действием. Но из-за очень быстрого разрушения в циркулирующейкРови он практически отсутствует. Иногда применяется внутри-Венное и внутриартериальное его введение с лечебной целью.
Патрийуретический гормонвырабатывается в кардио-Миоцитах Правогопредсердия. Его выброс возрастает при растяжении предсердий притекающей кровью. Этот гормон расширяет мелкие артерии и артериолы, а также оказывает сильное мочегонное действие.
Продукты метаболизма(угольная и молочная кислота, углекислый газ, ионы водорода, АТФ, аденозин) оказывают влияние на тонус сосудов и имеют первостепенное значение в регуляции местного кровотока в органах. Увеличение содержания названных веществ в крови приводит к расширению сосудов и увеличению кровотока в соответствующих органах. Увеличение образования углекислого газа, молочной кислоты и снижение рН происходит в работающих органах, и сосудорасширяющий эффект названных веществ обеспечивает подстройку кровотока к возросшим потребностям в доставке кислорода и питательных веществ в ткани. Благодаря таким сосудорасширяющим веществам развивается рабочая гиперемия.
Особенно важна роль углекислого газа в локальной регуляции мозгового кровотока. Сосуды мозга обладают повышенной чувствительностью к углекислому газу. В участках мозга, обладающих повышенной функциональной активностью, происходит накопление углекислого газа, вызывающее локальное увеличение кровотока.
В сердечной мышце первостепенное значение для регуляции локального кровотока имеет аденозин.Это вещество накапливается в участках сердечной мышцы, где имеется недостаточное снабжение кислородом, и благодаря своему мощному сосудорасширяющему действию увеличивает кровоток и доставку кислорода.
Все сосуды (за исключением сосудов легких) реагируют на снижение напряжения кислорода расширением своего просвета, способствующим увеличению местного кровотока. Особенность регуляции кровотока в сосудах легких состоит в том, что на снижение напряжения кислорода в окружающей среде они реагируют повышением тонуса, закрытием капиллярных сфинктеров и уменьшением кровотока. Такая реакция является полезной, так как обеспечивает подстраивание интенсивности кровотока к уровню вентиляции легочных альвеол.
Регуляция артериального давления крови.Поддержание нормального уровня давления крови в магистральных артериях является необходимым условием сохранения кровотока. Регуляция уровня кровяного давления обеспечивается функциональной системой. Схема такой системы, построенной на основе принципов теории функциональных систем ака-
Рис.
9.16.
Схема функциональной системы,
регулирующей уровень кровяного давления
в организме: 1—3 — импульсация отэкстеро-,
интеро-, проприорецепторов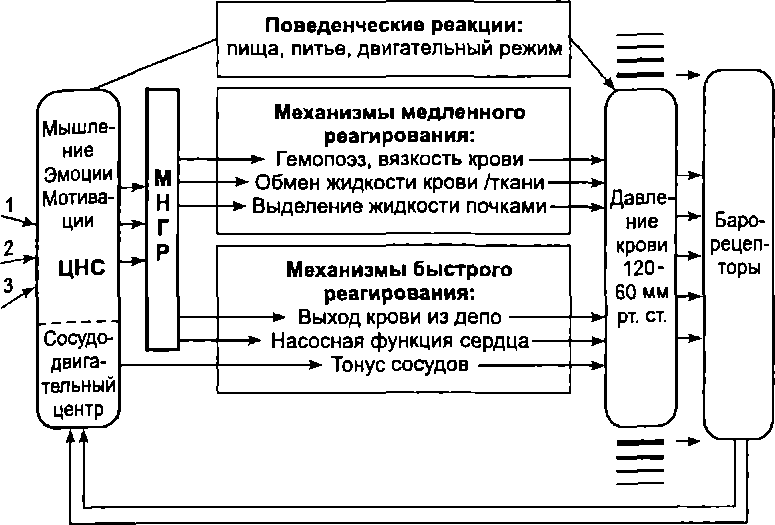
демика П.К- Анохина, представлена на рис. 9.16. Регулируемым параметром в ней является уровень кровяного давления в артериальных сосудах и полостях сердца. Контроль уровня давления крови осуществляется барорецепторами артерий и сердца. От этих рецепторов по каналам обратной связи сигнализация передается к нервным центрам, регулирующим кровообращение. В нервную систему поступает также информация от хеморецепторов, контролирующих напряжения газов крови, биологически активных веществ, и от рецепторов мышц, суставов, сухожилий, а также от экстерорецепторов. На основе переработки поступающей информации нервная система формирует поток сигналов, передающихся к эффек- торным системам, которые непосредственно могут влиять на Уровень кровяного давления.
К важнейшим эффекторным факторам, влияющим на величину артериального давления, относятся: 1) насосная производительность сердца (ударный объем); 2) сопротивление сосудов кровотоку; 3) объем циркулирующей крови; 4) вяз- Кость крови. Механизмы нейрогуморальной регуляции организма могут повлиять на кровяное давление только через воздействие на вышеназванные факторы. Как за счет нервных так и некоторых гуморальных влияний (выброс в кровь адреналина и норадреналина) изменение работы сердца и сопротивления сосудов может быть достигнуто быстро (за единицы секунд). Для проявления ряда гуморальных регуляций требуются десятки минут. Наконец, для изменения объема циркулирующей крови и ее вязкости могут потребоваться часы и дни. Поэтому по скорости реализации влияния на уровень артериального давления выделяют: механизмы быстрого реагирования, механизмы небыстрого реагирования (среднего) и механизмы медленного реагирования и длительного действия.
Механизмы быстрого реагирования.Обеспечиваются нервной системой за счет осуществления комплекса рефлекторных реакций и интегративной функции нервных центров.
Центры регуляции кровообращенияимеются в спинном и продолговатом мозге, гипоталамусе и коре мозга. С большинства других отделов центральной нервной системы также могут быть оказаны влияния на уровень кровяного давления и работу сердца. Но эти влияния реализуются через структуры продолговатого и спинного мозга.
В спинном мозге находятся нейроны симпатического отдела вегетативной нервной системы, регулирующие тонус сосудов (боковые рога С8—L3 сегментов) и работу сердца(Th 1 -Th3). О том, что эти нейроны могут обеспечить достаточную регуляцию уровня кровяного давления, свидетельствуют экспериментальные данные и клинические наблюдения. Установлено, что наступающее после разрыва связи спинного мозга с головным падение кровяного давления относительно быстро (через несколько дней от момента проявления спинального шока) восстанавливается. При этом восстанавливается и ряд рефлекторных влияний на тонус сосудов.
В продолговатом мозге находится сосудодвигательный центр,открытый Ф.В.Овсянниковым. Структура этого центра (см. рис. 9.9) включает прессорный отдел,активация которого вызывает сужение сосудов и возрастание кровяного давления, и депрессорный отдел,активация нейронов которого приводит к снижению артериального давления. Депрессорный отдел не имеет прямых эфферентных связей с сердцем и сосудами. Он осуществляет свое влияние на кровообращение, воздействуя на активность прессорного отдела. Между депрессорным и прессорным отделами существуют реципрок- ные отношения. Если под влиянием афферентных импульсацийдепрессорный отдел возбуждается, то это приводит к торможению активности прессорного центра ипоследний посылаетменьшую частоту эфферентных импульсаций, которые вызывают сужение сосудов. При этом сосуды расширяются и давлениекрови в них падает.
Прессорный отдел влияет на тонус сосудов через посылку импульсов к симпатическим нейронам спинного мозга (сегменты С8—L3), осуществляющим эфферентную иннервацию сердца и сосудов (см. рис. 9.9). От этих центров к сосудам постоянно идет импульсация (частота 1—3 Гц), достаточная для поддержания тонуса. Если эта импульсация прекращается, то сосуды расслабляются (до уровня базального тонуса).
В ретикулярной формации продолговатого мозга рядом с нейронами, контролирующими тонус сосудов, расположены нейроны центра регуляции сердечной деятельности. Совокупность названных нейронных групп ретикулярной формации некоторые авторы называют сердечно-сосудистым центром или центром кровообращения.
Ствол мозга, гипоталамус и кора больших полушарий также имеют представительство центров кровообращения. Локальные раздражения этих структур сопровождаются четко локализованными изменениями тонуса сосудов, а также изменениями работы сердца и системного артериального давления. Эти структуры оказывают свое влияние на кровообращение через сердечно-сосудистый центр продолговатого мозга и вегетативные образования спинного мозга. Гипоталамус и кора мозга могут влиять на кровообращение также путем регуляции выброса в кровь гормонов. Особенно мощное влияние на кровяное давление оказывает выброс в кровь адреналина, норадреналина и стероидных гормонов надпочечниками, ренина — почками, а также вазопрессина — гипофизом. Локальное раздражение двигательной зоны коры вызывает увеличение кровотока в тех мышцах, которые стали сокращаться. Кора обеспечивает образование условных сосудодвигательных рефлексов. С участием коры запускаются изменения кровообращения, предшествующие физическим и эмоциональным на- Фузкам и подготавливающие организм к их выполнению.
В сложной системе регуляции уровня кровяного давления Рефлекторные реакциииграют роль механизма быстрого реагирования, который за единицы секунд может изменить величину давления крови в артериальных сосудах.
Любой рефлекс запускается с рецепторных образований. Места скопления однотипных рецепторов называют рефлексогенными зонами. Рецепторы, воспринимающие колебания кровяного давления, называют барорецепторамиили рецепторами растяжения.Основное количество барорецепторов сосредоточено в рефлексогенных зонах крупных сосудов и сердца. Важнейшими среди них являются зоны дуги аорты и каротидного синуса (место ветвления сонной артерии на внутреннюю и наружную). В них сосредоточены не только бароре- цепторы, но и хеморецепторы, воспринимающие изменение напряжения углекислого газа и кислорода. Импульсы от рецепторов дуги аорты проводятся по левому депрессорному нерву, который у человека проходит в стволе вагуса (правый депрессорный нерв проводит импульсы от рецепторов, расположенных в зоне начала плечевого артериального ствола). Афферентные импульсы от каротидного синуса проводятся в составе веточки синокаротидного нерва, называемой также нервом Геринга (в составе языкоглоточного нерва).
Барорецепторы сосудов активны уже при нормальном уровне кровяного давления. Во время диастолы при понижении давления (до 60—80 мм рт.ст.) их активность снижается, а при каждой систоле желудочков, когда давление крови в аорте и артериях поднимается (до 120—140 мм рт.ст.), частота импульсов, идущих от этих рецепторов в ЦНС, увеличивается. Учащение импульсации прогрессивно нарастает, если давление крови становится выше нормы. Афферентные импульсы от барорецепторов приходят к депрессорному отделу центра кровообращения в продолговатом мозге и усиливают возбуждение этого центра. Тогда депрессорный отдел осуществляет торможение активности прессорного отдела сосудодвигатель- ного центра. В результате частота импульсов в эфферентных волокнах, идущих к сосудам, уменьшается. Сосуды расширяются и кровяное давление снижается. Таким образом, барорецепторы следят за повышением давления и способствуют его снижению. Эти рецепторы и возникающие с них рефлексы называют нормализаторами кровяного давления.
Иная направленность отмечается у рефлекторной реакции, возникающей в ответ на раздражение хеморецепторов, расположенных в аортальном и каротидном тельцах. Активация ре
цепторов кислорода и углекислого газа вызывает увеличение кровяного давления. Эти рецепторы активны уже при нормальном напряжении кислорода и углекислого газа. От них к нервнымцентрам идет постоянная тоническая импульсация. дктивность рецепторов кислорода возрастает при снижении напряжения кислорода в плазме крови, а активность рецепторов углекислого газа возрастает при увеличении напряжения СО2иподкислении крови (снижении рН).
Импульсы от хеморецепторов каротидного и аортального телец поступают не кдепрессорному, а к прессорному отделу центра кровообращения и возбуждают этот отдел. Тогда прессор- ный отдел через симпатические структуры посылает большое количество возбуждающих импульсов к сосудам и сердцу. Сосуды сужаются, а сердце увеличивает частоту и силу сокращений.
Вышеперечисленные рефлекторные реакции кровообращения называют собственными, так как их рецепторное и эф- фекторное звено принадлежит к структурам сердечно-сосу- дистой системы. Еслирефлекторные влияния на кровообращение осуществляются с рефлексогенной зоны, находящейся вне сердца и сосудов, то такие рефлексы называют сопряженными. Ряд из них (рефлексы Гольца, Данини-Ашнера и др.) рассмотрен в темах, посвященных регуляции сердечной деятельности. Рефлекс Гольца проявляется в том, что при задержке дыхания в положении глубокого вдоха и повышении давления в брюшной полости происходит урежение сокращений сердца. Если такое урежение превышает 6 сокр/мин, то это свидетельствует о повышенной возбудимости вегетативных ядер блуждающего нерва. Воздействия на рецепторы кожи могут вызвать как торможение, так и активацию сердечной деятельности. Например, при раздражении холодовых рецепторов кожи в области живота происходит снижение частоты сокращений сердца.
321
11Зак.i)j|
кровенаполнения, а следовательно, и возрастание сердечного выброса и давления крови в артериях. Клетки почки, образующие ренин, иннервируются симпатическими волокнами, активация которых стимулирует выход ренина в кровь.
Изменение транскапиллярного обмена жидкостью также участвует в механизмах стабилизации кровяного давления. При длительном увеличении кровяного давления возрастает фильтрация жидкости из крови в ткани (могут развиваться отеки тканей). Из-за выхода жидкости из сосудистого русла объем крови снижается и это способствует снижению кровяного давления.
Роль эффектора в механизмах медленного реагирования, обеспечивающих стабилизацию кровяного давления, также играют почки. При чрезмерно высоком кровяном давлении выделение жидкости с мочой возрастает. Это приводит к постепенному снижению количества жидкости в организме, уменьшению объема циркулирующей крови, снижению венозного возврата крови к сердцу, уменьшению систолического выброса и величины артериального давления. В этом процессе почки играют роль эффектора, своеобразного клапана, через который происходит удаление избытка воды. Главную же роль в регуляции почечного диуреза (объема выделяемой мочи) играют гормоны: вазопрессин (АДГ), альдостерон и натрийуретиче- ский гормон. При увеличении содержания в крови вазопресси- на и альдостерона почки увеличивают задержку воды в организме. А под влиянием натрийуретического гормона уменьшают такую задержку и увеличивают выделение мочи.
Выброс вазопрессина из гипофиза зависит от притока в стволовые нервные центры и гипоталамус импульсов от рецепторов растяжения предсердий и крупных вен. При переполнении их кровью частота импульсов возрастает и это вызывает снижение выхода антидиуретического гормона в кровь, в результате реабсорбция жидкости в почках снижается, а количество мочи возрастает.
Альдостерон влияет на выведение воды почками путем стимуляции реабсорбции ионов Na+ в почечных канальцах. Альдостерон способствует увеличению кровяного давления, вызывая повышение тонуса симпатической нервной системы и возрастание чувствительности миоцитов сосудов к сосудосуживающим веществам (адреналину, ангиотензину).
Основное количество натрийуретического гормона образуется в миокарде предсердий (в связи с этим его называют атрио- пептидом). Его выброс в кровь увеличивается при усилении растяжения предсердий, например в условиях высокого кровяногодавления. Натрийуретический гормон способствует снижению кровяного давления: 1) уменьшая реабсорбцию ионов Ма+в почечных канальцах и увеличивая выведение ионовNa+ и воды с мочой; 2) оказывая сосудорасширяющее действие на почечные сосуды, что приводит к увеличению образования первичной мочи, 3) производя частичную блокаду Са2+-каналов сосудистых миоцитов и способствуя их расслаблению.
Влияние физической нагрузки на систему кровообращения.Для выполнения физической работы организму необходимо гораздо большее количество энергии, чем в покое. Эта энергия получается главным образом за счет аэробного (требующего поглощения кислорода) окисления органических веществ. Прямые измерения показывают, что при максимально интенсивной физической работе организм поглощает в 10— 15 раз больше кислорода, чем в покое. Для доставки такого количества кислорода в ткани кровоток также должен резко увеличиться.
Кровоток при физической нагрузке.Он может увеличиться в 5—6 раз по сравнению с состоянием покоя.
Как уже отмечалось ранее, из закона гемодинамики (МОК = Ясгд/ОПСС) следует, что для увеличения кровотока необходимо возрастание давления крови и/или снижение общего периферического сопротивления кровотоку. Снижение ОПСС при физической нагрузке происходит за счет расширения сосудов скелетных мышц и максимального раскрытия в них кровеносных капилляров (в покое кровоток во многих из них отсутствует).
Если в покое через сосуды скелетных мышцу среднестатистического человека проходит около 1200 мл/мин крови, то при интенсивной физической нагрузке — до 22 ООО мл/мин. Кровоток в сердечной мышце увеличивается в 4—5 раз: с 250 мл/мин До 1000 мл/мин. Кровоток в мозге остается неизменным, а в органах брюшной полости — снижается. При этом депонированная в органах кровь поступает в общую циркуляцию и обеспечивает возможность увеличения кровотока в скелетных мышцах.
Возрастанию МОК при физической нагрузке способствуют Та«же ритмические сокращения скелетных мышц. Путем сдавливания вен они проталкивают кровь к сердцу (мышечный насос) и облегчают таким образом венозный возврат. Этому же способствует дыхательный насос. Амплитуда и частота дыхательных движений при выполнении физической работы возрастают. Но главная роль в обеспечении увеличения объема кровотока принадлежит, конечно, насосной функции сердца.
Сердце при физической работе и его резервы.При физической нагрузке частота и амплитуда сердечных сокращений увеличиваются вслед за нарастанием интенсивности физической нагрузки. Однако скорости нарастания частоты и ударного объема в ответ на один и тот же прирост нагрузки для разных людей весьма индивидуальны. У высоко тренированных людей, адаптированных к выполнению физической работы, в начале нагрузки увеличение сердечного выброса идет преимущественно за счет возрастания ударного объема, а на более поздних этапах (при большой нагрузке) за счет частоты сердечных сокращений (ЧСС). У нетренированных людей возможность возрастания УО ограниченна и с первыхже моментов работы прирост выброса крови из желудочков вдет преимущественно за счет увеличения ЧСС.
Если применять постоянную нагрузку (например, 100 Вт), то в начале работы ЧСС будет нарастать, затем постепенно (через 2—4 мин) установится на новом стационарном уровне, например 140 сокращений в 1 мин. Наличие достаточно четкой связи между приростом ЧСС и интенсивностью нагрузки привело к разработке целого ряда простых по выполнению тестов для определения работоспособности и физиологических резервов сердца у человека.
Если, используя велоэргометр, применять постепенно нарастающую физическую нагрузку (например, от 0 до 250 Вт) и непрерывно следить за ЧСС и потреблением кислорода, то можно получить почти линейно нарастающее прямо пропорциональное увеличение ЧСС и потребления кислорода.
Для понимания и правильного выполнения этих тестов надо помнить о факторах, ограничивающих пределы возможностей увеличения УО и ЧСС, а следовательно, и величину МОКу человека. При увеличении ЧСС длительность сердечного цикла уменьшается преимущественно за счет сокращения времени диастолы, что затрудняет обеспечение сердца кислородом.
Быстрое уменьшение длительности диастолы при увеличении частоты сердечных сокращений приводит к тому, что ухудшаются условия наполнения желудочков кровью и уменьшается обеспечение миокарда кислородом, особенно в левом желудочке, сосуды которого при систоле сжимаются миокардом особенно сильно и кровоток в них почти прекращается. В результате при очень большой частоте сокращений УО и эффективность работы сердца как насоса начинают снижаться и возникает опасность повреждения миокарда (инфаркт) из-за недостаточных коронарного кровотока и снабжения кислородом.
Для каждого человека имеется свой предел ЧСС, до которого существует линейная зависимость между мощностью выполнения работы и ЧСС. Для большинства взрослых людей (до 50-летнего возраста) этот предел составляет 170 уд/мин. Поэтому такую частоту берут как стандарт для расчетов резервов насосной функции сердца и физической работоспособности человека, а также показателей коронарного кровотока и максимального потребления кислорода.
При проведении нагрузочных тестов важно следить за частотой сердечных сокращений и электрокардиограммой испытуемого. При появлении признаков недостаточности снабжения миокарда кислородом или достижении возрастного максимума частоты сердечных сокращений необходимо немедленно прекратить тестирование. Возрастной максимум частоты сердечных сокращений определяется по формуле
ЧСС = 220 — возраст (годы).
Например, у человека, имеющего возраст 30 лет, этот показатель составит 220 — 30 = 190 сокращений в 1 мин.
Применение физических нагрузок, которые вызовут увеличение ЧСС до возрастного максимума, допустимо лишь для спортсменов. Для нетренированных людей оно небезопасно, а для больных — недопустимо. Поэтому при применении тестов с физической нагрузкой рекомендуется останавливать тестирование, если ЧСС у испытуемого достигает 75% от возрастного максимума. Для людей в возрасте 20—29 лет рекомендуемый предел составляет 150 уд/мин.
Чем больше мощность выполняемой работы, при которой достигается допустимая для данного человека ЧСС, тем больше работоспособность человека и больше резервы кровотока.
Фактором, ограничивающим мощность сердца как насоса, является доставка кислорода к миокарду и, следовательно, сердечный кровоток. Он может увеличиться лишь в 4—5 раз по отношению к уровню, отмечаемому в покое. Другие механизмы обладают большими резервами. Например, дыхательная система может увеличить вентиляцию легких до 20 раз, доставку кислорода из альвеолярного воздуха в кровь — в 16 раз.
Даже у практически здорового человека лимитирующим звеном в сложной цепи механизмов, обеспечивающих максимум работоспособности, является коронарный кровоток. Именно это звено имеет наименьшие резервы.
Поэтому, устанавливая предел физической работоспособности человека, максимальную мощность работы, которой он может достигнуть, врач получает информацию о резервах кровотока в сердце и, следовательно, о степени опасности повреждений миокарда. Вот почему тесты определения физической работоспособности так популярны у кардиологов. В настоящее время чаще всего используют велоэргометрический тест с трехступенчатым нарастанием величины физической нагрузки (первая ступень — 50 Вт, вторая —100 Вт, третья — 150 Вт).
Для определения физической работоспособности и резервов кардио- респираторной системы у молодых практически здоровых людей и спортсменов используется также 2-ступенчатый тест, называемый PWC170. При среднем уровне работоспособности величина PWC170 на 1 кг массы тела составляет 15,5 кгм/мин у мужчин и 10,5 кгм/мин для женщин.
При регулярном выполнении человеком физической работы или специальных тренировках возникают адаптивные изменения деятельности сердечно-сосудистой системы. Они могут иметь отличия в зависимости от вида работы, интенсивности и длительности тренировок и особенностей организма индивидуума.
Среди компонентов адаптивной реакции могут быть увеличение объема и гематокрита циркулирующей крови, снижение ЧСС, увеличение ударного объема сердца, снижение артериального кровяного давления и тд.
Увеличению ударного объема способствует возрастание размеров полостей желудочков. Этому особенно благоприятствуют физические нагрузки динамического режима, связанные с длительной двигательной активностью.
Силовые упражнения, требующие максимально возможных физических нагрузок, особенно в статическом режиме, способствуют увеличению мышечной массы и толщины стенки желудочков.
Масса сердца у нетренированного человека составляет около 300 г.При рабочей гипертрофии сначала равномерно увеличиваются длина и толщина миокардиальных волокон, а число их остается постоянным. Если гипертрофия достигает критического уровня (при массе сердца около 500 г), то начинает увеличиваться и число миокардиальных волокон. Избыточная гипертрофия может вызывать ухудшение снабжения миокарда кислородом из-за того, что утолщение волокон приводит к раздвиганию капилляров и увеличению диффузионного расстояния для кислорода. Среднее расстояние между капиллярами в миокарде составляет около 25 мкм.
При гипертрофии сердца возрастает и суммарное напряжение, которое может развивать миокард (хотя сила, развиваемая на единицу площади миокарда, почти не изменяется). При прекращении тренировок приобретенное повышение резервов сердечно-сосудистой системы через несколько недель исчезает.
Увеличение массы миокарда при гипертрофии происходит главным образом за счет увеличения толщины миокардиальных мышечных волокон. Но при этом капилляры раздвигаются и увеличивается диффузионное расстояние для молекул кислорода. Поэтому избыточная гипертрофия сердечной мышцы ведет к ограничению насосной мощности сердца. Избыточная гипертрофия может быть и результатом возрастания нагрузки на сердце из-за увеличенного периферического сопротивления сосудов или патологии клапанов сердца. В этом случае может наступать острое расширение сердца (бычье сердце), при котором насосная функция сердца резко ослабляется, и это состояние очень тяжело поддается коррекции.
