
Хирургическая стоматология. Дунаевский
.pdf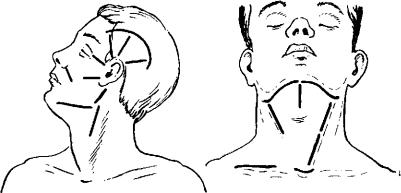
Рис. 35. Типичные разрезы кожи, используемые для вскрытия флегмон и абс цессов челюстно-лицевой области шеи.
ласти дренируют внутриротовым доступом, рассекая слизистую оболочку дна полости рта вдоль внутренней поверхности аль веолярного края нижней челюсти.
При двустороннем поражении проводят наружные разрезы в правой и левой подчелюстных областях, оставляя между ними
по средней линии кожную перемычку шириной 1—2 см. Такой доступ, обеспечивая хорошие условия для дренирования под челюстного треугольника и смежных с ним анатомических об ластей, создает более благоприятные условия для заживления послеоперационной раны, чем воротникообразный разрез, ре комендуемый рядом авторов. При необходимости дополнитель но проводят внутриротовые разрезы для дренирования инфек ционно-воспалительного очага в подъязычной области.
П р о г н о з весьма серьезен, особенно при гнилостно-некро тических флегмонах, представляющих реальную опасность для жизни больного. Смерть может наступить в связи с нарастаю щей сердечно-сосудистой недостаточностью, вызванной инток сикацией, в результате асфиксии или распространения инфек
ционно-воспалительного процесса в |
средостение с |
развитием |
|
медиастинита. |
|
|
|
АБСЦЕСС И ФЛЕГМОНА ОСНОВАНИЯ ЯЗЫКА |
|
||
Г р а н и ц ы о с н о в а н и я языка . |
Верхняя — собственные |
||
мышцы языка, |
нижняя — челюстно-подъязычная |
мышца |
|
(m. mylohyoideus), |
наружные — подбородочно-язычная, подъ |
||
язычно-язычная мышцы правой «и левой стороны (mm. genioglossus, hyoglossus).
О с н о в н ы е и с т о ч н и к и и п у т и и н ф и ц и р о в а н и я . Очаги одонтогенной инфекции в пародонте зубов нижней че-
191
люсти, раны и инфекционно-воспалительные поражения слизи стой "оболочки языка и дна полости рта, распространение ин фекции по протяжению из смежных областей — подчелюстной, подподбородочной, подъязычной.
К л и н и ч е с к а я картина . Больные жалуются на силь ную боль в области основания языка при глотании, разговоре. Рот полуоткрыт, из него вытекает слюна, исходит зловонный запах. Язык увеличен, приподнят, с трудом помещается в по лости рта. Речь невнятная, может наблюдаться затрудненное дыхание. В глубине подподбородочной области ближе к подъ язычной кости определяется инфильтрат. Кожа над ним не из менена в цвете, подвижна. Пальпация инфильтрата вызывает боль. Боль возникает также при пальпации основания (корня) языка со стороны дна полости рта -и верхнезадней поверхности языка. Выражены общие реакции организма.
Наиболее вероятные пути дальнейшего распространения ин
фекции — окологлоточное пространство, |
подъязычная, |
подче |
люстная области. |
|
|
О п е р а т и в н ы й д о с т у п . Проводят |
вертикальный |
раз |
рез кожи, подкожной жировой клетчатки и m. platysma по сре динной линии в подподбородочной области длиной 3—4 см. Раз двигая кровоостанавливающим зажимом ткани строго по сред ней линии, проникают в толщу основания языка, к центру рас положенного здесь инфекционно-воспалительного очага.
П р о г н о з серьезен. |
Возможно развитие таких |
осложне |
ний, как асфиксия, медиастинит. |
|
|
О Д О Н Т О Г Е Н Н Ы Е Л И М Ф А Д Е Н И Т Ы |
|
|
Под одонтогенным |
лимфаденитом понимают |
воспаление |
лимфатических узлов, при котором входными воротами инфек ции являются дефекты твердых тканей зуба или краевого па родонта.
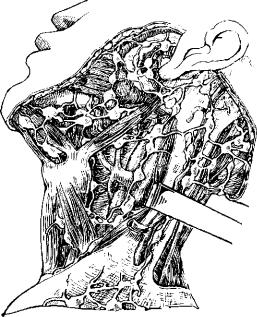
В связи с большим количеством регионарных лимфатических узлов, куда оттекает лимфа от челюстей (рис. 36), локализация воспалительного процесса может быть весьма разнообразной: околоушно-жевательная, подчелюстная, подподбородочная обла* сти, позадичелюстное пространство, область сонного треуголь ника.
Возбудителем заболевания может быть разнообразная мик рофлора, вегетирующая в' полости рта, но чаще всего в этой роли выступает стафилококк.
Частое возникновение лимфаденитов связано с барьерфиксирующей функцией лимфатических узлов. Благодаря наличию ретикулярных и лимфоидных клеток, лимфатические узлы яв ляются местом распознавания поступающих сюда из очага одонтогенной инфекции чужеродных антигенов, местом выра-
192
ботки антител, с на |
|
|||
личием которых свя |
|
|||
зано |
|
формирование |
|
|
г ип е р чу ветви те л ь - |
|
|||
ности |
(сенсибилиза |
|
||
ция) |
|
организма. |
|
|
Повторное поступле |
|
|||
ние |
из |
одонтогенно- |
|
|
го |
инфекционного |
|
||
очага |
микробов ли |
|
||
бо токсинов, облада |
|
|||
ющих |
антигенными |
|
||
свойствами, |
может |
|
||
сопровождаться раз |
|
|||
витием |
лимфаденита |
|
||
по типу реакции ги |
|
|||
перчувствительности |
|
|||
замедленного |
типа. |
|
||
В зависимости от |
|
|||
течения заболевания |
|
|||
различают острые и |
|
|||
хронические |
лимфа |
|
||
дениты. Острые под |
|
|||
разделяют на сероз |
Рис. 36. Основные группы лимфатических уз |
|||
ные и гнойные. |
лов. |
|||
ОСТРЫЙ СЕРОЗНЫЙ ЛИМФАДЕНИТ
Иногда возникновению лимфаденита предшествует обостре ние воспалительных явлений в области зуба, послужившего входными воротами инфекции. Однако нередко больные ука зывают, что первьпуцтризнаком за болевания было появление подвижного болезненного «шарика» («горошины») в той или иной области, соответствующей локализации регионарных лим фатических узлов. Общее состояние остается удовлетворитель ным, могут наблюдаться субфебрдльная температура, неболь шой лейкоцитоз. При обследовании выявляют асимметрию за счет ограниченной припухлости в той или иной области. Кожа над ней HFизменена н'Цвете^ подвижна. При""пальпации можно прощупать увеличенньш^одмжный лимфатический узел овоидной формы. Консистенция его эластичная, пальпация вызывает боль. При осмотре полости рта обнаруживают первичный ин фекционный очаг в виде верхушечного периодонтита, одонто генной кисты, пародонтоза, перикоронарита.
ОСТРЫЙ ГНОЙНЫЙ ЛИМФАДЕНИТ
Развитие гнойного лимфаденита сопровождается появлени ем постоянной пульсирующей боли. В связи с явлениями пери аденита утрачиваются четкие контуры и правильные очертания
13-1634 |
193 |
лимфатического узла, он становится неподвижным. При пора жении поверхностно расположенных лимфатических узлов ко жа над ними напряжена, малоподвижна, гиперемирована, оп ределяется флюктуация. Общее состояние больных гнойным лимфаденитом страдает в большей мере, чем при серозном лимфадените. Наблюдается повышение температуры тела, со держание лейкоцитов в периферической крови увеличивается до 10—12- 103/мкл, выявляются характерные изменения качест венного их состава (нейтрофилез со сдвигом влево, эозинопения). При дифференциальной диагностике острого гнойного и
серозного лимфаденита, помимо учета перечисленных призна ков, ценную дополнительную информацию можно получить при пункции пораженного лимфатического узла.
Аденофлегмоны. По мере распространения инфекционновоспалительного процесса за пределы капсулы лимфатического узла и вовлечения прилежащих к нему тканей клиническая кар тина заболевания постепенно утрачивает характерные черты лимфаденита и все в большей мере приближается к симптомокомплексу, свойственному одонтогенным флегмонам той или иной локализации. У больных аденофлегмоной правильный диагноз удается поставить лишь на основании анамнестических данных — указания больного на то обстоятельство, что в начале заболевания у него появился болезненный «шарик» («гороши на»), который постепенно увеличивался, а затем возникло уплотнение тканей всей пораженной области. Характерно и то, что заболевание развивалось относительно медленно (5—7 сут и более).
Л е ч е н и е больного одонтогенным лимфаденитом следует начинать с устранения очага одонтогенной инфекции: удаления зуба, кисты, иссечения десны, прикрывающей коронку ретенированного зуба («капюшон»). Дальнейшую терапию планиру ют с учетом формы заболевания в соответствии с теми прин ципами, которые были изложены >в разделе, посвященном ле чению больных с одонтогенными абсцессами и флегмонами.
Так, при серозном лимфадените оперативное вмешательство проводят только на первичном инфекционном очаге. После это го назначают терапию, направленную на нормализацию реак тивности его организма, повышение резистентности к инфек ции: полноценную молочно-растительную диету, поливитамины, десенсибилизирующие средства (препараты хлорида кальция, димедрол, производные салициловой кислоты и т. д.). Прове дение антибактериальной терапии при серозном лимфадените оправдано лишь при нарастании воспалительных явлений и у
больных с такими сопутствующими заболеваниями, которые ха рактеризуются несостоятельностью иммунных механизмов (лей козы, тяжелые формы диабета, лучевая болезнь и т. д.) либо по поводу которых больные получают иммунодепрессанты. Для активизации иммунологических процессов с целью скорейшей
194
ликвидации инфекционно-воспалительного процесса больным назначают физиотерапию: согревающие компрессы, мазевые по вязки по Дубровину, воздействие электрическим полем УВЧ и СВЧ в слаботепловой дозе, ультрафиолетовое облучение кожи над пораженным лимфатическим узлом в эритемной дозе.
При гнойном лимфадените и аденофлегмоне одновременно с оперативным вмешательством на первичном инфекционном очаге делают разрез тканей со стороны кожных покровов с
целью вскрытия нагноившегося лимфатического узла либо того или иного клетчаточного пространства. Такое оперативное вме шательство и последующую терапию проводят аналогично то му, как рекомендуется делать при лечении больных одонтоген ными околочелюстными абсцессами и флегмонами.
ХРОНИЧЕСКИЙ ОДОНТОГЕННЫЙ ЛИМФАДЕНИТ
Хронический лимфаденит может протекать по типу рециди вирующего заболевания. В этом случае у больного возникает острый лимфаденит, который под влиянием лечения (обычно консервативной терапии без устранения инфекционного очага в челюсти) проходит, но в дальнейшем воспалительный процесс вновь обостряется. Такие обострения могут повторяться много кратно. В других случаях у больных острым лимфаденитом после стихания выраженных воспалительных явлений остается увеличенным лимфатический узел. То увеличиваясь, то немного уменьшаясь, такой узел может существовать годами.
При обследовании больных хроническим лимфаденитом час то обнаруживают неустраненный очаг одонтогенной инфекции: периодонтит, одонтогенную кисту, пародонтоз, перикоронаритР ретенированный зуб. Однако нередко такой инфекционный очаг отсутствует и существование его в прошлом удается установить лишь на основании рассказа больного.
Общее состояние больных хроническим одонтогенным лимф аденитом вне фазы обострения обычно остается удовлетвори тельным. Но нередко такой очаг хронической инфекции вызы вает у больного общее недомогание, повышенную утомляемость, головную боль, боли в области сердца, субфебрилитет.
Хронический одонтогенный лимфаденит необходимо диффе ренцировать со следующими патологическими процессами: 1) неодонтогенными лимфаденитами, при которых входными воротами инфекции являются инфекционцо-воспалительные поражения кожи, слизистой оболочки полости рта, глотки, миндалин; 2) спе цифическим поражением лимфатического аппарата при туберку-» лезе, актиномикозе, сифилисе; 3) дермоидными кистами и киста ми, развивающимися из элементов жаберных щелей и глоточных карманов; 4) незлокачественными опухолями (невриномы, фиб ромы, смешанные опухоли и т. д.); 5) первичными злокачествен-
13< 195
ными опухолями лимфатических узлов (лимфогранулематоз, лимфо- и ретикулосаркома); 6) регионарными метастазами зло качественных опухолей челюстно-лицевой области, ЛОР-органов, щитовидной железы и отдаленными метастазами опухолей любой другой локализации.
Помимо тщательного всестороннего клинического обследо вания, особую ценность при уточнении диагноза представляет пункционная биопсия, позволяющая установить морфологиче скую сущность процесса.
Л е ч е н и е . Развитие хронического одонтогенного лимф аденита обычно связано с наличием неустраненного очага одон тогенной инфекции. Удаление такого инфекционного очага в челюсти нередко ведет к постепенной ликвидации воспалитель ного процесса в лимфатическом узле. В таких случаях для ускорения выздоровления можно рекомендовать проведение мероприятий, направленных на повышение: 1) общей иммуно логической реактивности организма больного (полноценная диета, витаминотерапия); 2) функциональной активности им мунологических систем организма в целом (неспецифическая стимулирующая терапия — аутогемотерапия, введение сыворот ки Филатова, экстракта алоэ, ФИБС, пирогенала, продигиозана, общее ультрафиолетовое облучение); 3) иммунологических свойств тканей челюстно-лицевой области с целью активизации иммунологических процессов в зоне инфекционного очага (воз действие электричесеким полем УВЧ и СВЧ, ультразвуком, элек трофорез йодида калия).
Если после устранения первичного очага одонтогенной ин фекции и проведения указанной комплексной терапии лимфа тический узел не уменьшается, его следует удалить. Удалению без предварительной попытки консервативного лечения подле жат большие плотные лимфатические узлы, существующие в таком виде на протяжении года и более.
ОД О Н Т О Г Е Н Н А Я ПОДКОЖНАЯ ГРАНУЛЕМА Л И Ц А
В1912 г. был описан особый вид щечных свищей, исходящих от зубов. В последующие годы при изучении этой формы одон тогенного воспалительного процесса ее описывали под назва ниями «ползучая гранулема», «подкожная мигрирующая гра нулема», «мигрирующий абсцесс». Однако анализ многочислен ных клинических наблюдений показал, что при этом заболева нии нет истинной миграции, т. е. перемещения патологического
процесса, в связи с чем правильнее называть его одонтоген ной п о д к о ж н о й г р а н у л е м о й .
Клинически одонтогенная подкожная гранулема проявляет ся в виде вяло текущего продуктивного воспалительного про цесса в подкожной жировой клетчатке, связанного в своем воз никновении и развитии с инфекционно-воспалительным очагом
196
в пародонте «причинного» зуба. Такими зубами чаще всего яв ляются первые и вторные моляры, реже — нижние третьи и верхние первые моляры.
При бактериологическом исследовании в патологическом очаге можно обнаружить разнообразную микрофлору, но часто исследуемый материал оказывается стерильным. С учетом это го обстоятельства высказано предположение, что одонтогенная подкожная гранулема лица по сущности своей является ауто иммунным заболеванием, при котором развитие воспалительно го процесса в подкожной жировой клетчатке вызывается про дуктами распада тканей пародонта, поступающими сюда по лимфатическим сосудам или в результате диффузии (Рабино вич Л. М.).
В развитии заболевания выделяют скрытый период и период кожных проявлений. В скрытом периоде в челюсти формиру ется хронический очаг одонтогенной инфекции. Периодически может наблюдаться обострение воспалительного процесса. За тем в подкожной жировой клетчатке появляется безболезнен ный или слегка болезненный плотный инфильтрат. Кожа над ним неподвижна, в цвете не изменена. Чаще всего такие ин фильтраты появляются в щечной, челюстной, подчелюстной об ластях, т. е. соответственно локализации поверхностно распо ложенных щечных, нижнечелюстных лимфатических узлов. При пальпации околочелюстных тканей со стороны полости рта обычно удается обнаружить уплотнение в виде тяжа, соединя ющего инфильтрат в подкожной жировой .клетчатке с «причин ным» зубом. Ликвидация первичного инфекционного очага в челюсти при этой начальной форме одонтогенной подкожной гранулемы может привести к рассасыванию инфильтрата с пол ной ликвидацией патологического процесса. Если же этого не сделано, заболевание прогрессирует и протекает в виде ста ционарной, ползучей либо абсцедирующей формы.
Для стационарной формы характерно появление ограничен ного инфильтрата, кожа над которым истончена, имеет синюш но-багровый цвет, в отдельных участках сморщена. Со време нем в этом месте формируется свищ с кровянисто-гнойным от деляемым, .который может существовать месяцами.
При ползучей форме после образования свища воспалитель ные явления ликвидируются, но вскоре рядом формируется но вый инфильтрат, а затем образуется свищ. Это повторяется •многократно. Кожа поражается на значительном протяжении, что приводит к обезображиванию лица.
Абсцедирующей форме свойственно формирование поверх ностно расположенного абсцесса. Больные жалуются на зуд, жжение, боль. Может повышаться температура тела.
Одонтогенную подкожную гранулему лица необходимо диф ференцировать с такими заболеваниями, как актиномикоз, ту беркулез кожи и лимфатических узлов, фурункул, остеомиелит
197
челюстей, гранулема инородного |
тела, опухоли |
кожи (база- |
|
лиома). |
|
|
|
Л е ч е н и е следует |
начинать |
с устранения |
инфекционно- |
воспалительного очага |
в челюсти — удаления «причинного» зу |
||
ба или резекции верхушки его корня с выскабливанием грану лемы. При наличии свища под местной анестезией производят выскабливание грануляционной ткани на всем протяжении сви щевого хода. При абсцедирующей форме разрезом кожи по краю зоны флюктуации вскрывают абсцесс и тщательно вы скабливают грануляционную ткань как в области дна абсцесса (гранулемы), так и в области истонченной кожи, расположен ной над абсцессом. Полость абсцесса (гранулемы) промывают раствором перекиси водорода. После этого края кожных лос кутов сближают швами, между швов на 24 ч вводят резиновые: или полиэтиленовые дренажи. Истонченную кожу не удаляютг так как в дальнейшем она восстанавливает свой первоначаль ный вид.
Если после выскабливания грануляций возник значительный по величине дефект тканей, в образовавшуюся полость вводят марлевый тампон, импрегнированный йодоформом или ксеро формом. По мере заполнения полости вновь образующейся гра нуляционной тканью тампон постепенно удаляют. Таким путем можно избежать развития деформации в виде западения тканей на месте одонтогенной подкожной гранулемы.
ОДОНТОГЕННЫЙ ГАЙМОРИТ
Гайморит (higmoritis, sinuitis maxillaris, antritis maxilla* ris)—воспаление слизистой оболочки верхнечелюстной, гаймо ровой (по имени английского врача Гаймора) пазухи.
Гайморова пазуха находится внутри верхнечелюстной кости,. Она является наиболее крупной из придаточных пазух носа.
В е р х н я я с т е н к а гайморовой пазухи является одновре менно и нижней стенкой орбиты. В этой костной пластинке (частично в самой толще ее) имеется подглазничный канал, в котором расположены одноименный нерв, артерия и вена.
П е р е д н я я с т е н к а гайморовой пазухи представляет со бой переднюю, или лицевую, поверхность тела верхней челюсти, которая, несколько вогнувшись, образует в центре так называе мую собачью ямку. Над собачьей ямкой открывается отверстие подглазничного канала (foramen infraorbital), через которое выходит сосудисто-нервный пучок: 1) a. infraorbitale — ветвь a. maxillaris, распределяющаяся в области собачьей ямки и
анастомозирующая с ветвями поперечной |
артерии лица; |
2) a. infraorbitalis — конечная часть второй |
ветви тройничного |
нерва. По выходе из подглазничного отверстия a. infraorbitalis веерообразно расходится и образует так называемую малую гусиную лапку (pes anserinus minor).
198
Л а т е р а л ь н а я с т е н к а гайморовой пазухи начинается от бугра верхнечелюстной кости tuber maxillae. Она тонка и шмеет несколько отверстий (for alveolaris superior posterior), через которые входят одноименные нервы и сосуды.
З а д н я я с т е н к а гайморовой пазухи располагается кзади от бугра верхней челюсти. Она участвует в образовании подви сочной и крылонебной ямок, где находится венозное крыловид ное сплетение.
М е д и а л ь н а я с т е н к а гайморовой пазухи образована носовой частью верхней челюсти. Она одновременно является
и латеральной стенкой полости носа. Со стороны полости носа
«медиальной стенке гайморовой пазухи прикрепляется в го ризонтальном направлении нижняя носовая раковина (concha
•inferior). Линия прикрепления этой раковины делит стенку на две части—• верхнезаднюю и нижнезаднюю. Верхнезадняя часть -стенки соответствует среднему носовому ходу. Здесь распола гается выводное отверстие гайморовой пазухи, которое нахо дится под самой глазницей, в передневерхнем отделе гайморо вой пазухи, поэтому при вертикальном положении человека от ток в носовую полость происходит только тогда, когда пазуха заполняется секретом доверху.
Н и ж н я я с т е н к а гайморовой пазухи обращена к альвео лярному отростку верхней челюсти и является дном пазухи. Она представляет собой желобок, располагающийся по направле нию спереди назад и несколько покато кпереди, состоящий из тонкой костной пластинки. Между пластинкой и альвеолами находится слой губчатого вещества, толщина которого варьи рует в различных отделах альвеолярного отростка в зависимо сти от индивидуальных особенностей.
В стенках гайморовых пазух проходят каналы для сосудов и нервов. По каналам передней стенки опускаются п. infraortitalis, пп. alveolaris anteriores, иногда п. alveolaris medius и на боковой поверхности п. alveolaris superiores posteriores. Отток жрови осуществляется главным образом через глубокую ветвь у. faciei profunda лицевой вены (v. facialis). Вены придаточных пазух обильно анаетомозируют не только друг с другом, но и *с венами твердой мозговой оболочки носа, лица: глазницы, по звоночника, объединяя венозную систему головы в целое.
Слизистая оболочка верхнечелюстной пазухи является про должением слизистой оболочки носа, которая проникает в по лость через естественные отверстия из носа. Она выстлана мноторядным мерцательным эпителием и имеет рыхлую соедини тельную основу, богатую кровеносными сосудами. При воспа лительных заболеваниях здесь легко возникает отек, а вслед ствие генетической и анатомо-физиологической общности слизистой оболочки носа и придаточных пазух при поражении первой в большей или меньшей степени в патологический про цесс вовлекается и вторая.
В зависимости от путей проникновения, инфекции различают риногенные, одонтогенные, травматические гаймориты.
Одонтогенный гайморит — воспаление слизистой оболочки гайморовой пазухи, вызванное инфекцией, внедрившейся в обо лочку из полости зуба или периапикальных тканей.
Развитию одонтогенного гайморита способствуют анатоми ческие особенности взаимоотношения дна гайморовой пазухи и верхушек корней зубов. Толщина костного слоя между кор нями зубов и дном верхнечелюстной пазухи зависит от разме ров пазухи и уровня расположения ее дна по отношению к нижнему носовому ходу.
Верхушки корней 6 зубов (от клыка до третьего моляра) могут находиться гак близко от ее дна, что иногда лишь тон кая пластинка кости разделяет периодонт этих зубов и слизи стую оболочку гайморовой пазухи. В отдельных случаях может иметь место непосредственное прилегание слизистой оболочки гайморовой пазухи к верхушкам корней этих зубов. Ближе всех ко дну гайморовой пазухи располагаются корни второго моляра, затем первого, далее третьего, второго премоляра и т. д.
Наиболее часто развитию одонтогенного гайморита пред шествуют хронические гранулирующие и гранулематозные пе риодонтиты. Хотя воспалительный процесс при гранулематоз иом периодонтите обычно развивается крайне медленно, все же деструкция кости около зерхушек корней зубов усиливается. При этом костная перегородка между дном гайморовой пазухи и патологическим очагом может полностью резорбироваться.
В подобных случаях капсула гранулемы может соприкасать ся со слизистой оболочкой гайморовой пазухи и распростране ние инфекционно-воспалительного процесса происходит по про тяжению. Таков же механизм развития гайморита при кистах верхней челюсти, когда интимное прилегание слизистой оболоч ки кисты способствует распространению инфекционного про цесса по протяжению.
То же самое происходит при пародонтозе. Присутствие та ких очагов хронической стоматогенной инфекции создает воз можность сенсибилизации слизистой оболочки придаточных по лостей носа и организма в целом даже в тех случаях, когда еще не наступила деструкция костной ткани, отделяющей одон тогенный инфекционный очаг от гайморовой пазухи. Переход воспалительного процесса из одонтогенных очагов на слизистую оболочку гайморовой пазухи может осуществляться и без не посредственного соприкосновения слизистой оболочки полости с очагом: по лимфатическим путям, вдоль нервных ветвей через, верхнее зубное сплетение, интимно связанное со слизистой обо лочкой гайморовой пазухи, и через сосудистые анастомозы.
При лечении зубов, удалении из каналов корней путридных масс возможно проталкивание их за апикальное отверстие.
200
