
Хирургическая стоматология. Дунаевский
.pdfНастоящая история местной анестезии началась в 1879 г.— со времени открытия русским ученым-фармакологом К. А. Анреиом обезболивающих свойств кокаина. После этого как отечест венными, так и зарубежными специалистами были изучены, а затем и применены для обезболивания в клинике растворы ко каина (Канауров И. Н., Дукашевич А. И., Коллер, Корнинг и др.). Местная кокаиновая анестезия вскоре стала применяться для обезболивания в челюстно-лицевой области. Так, в 1885 г. Голстатд впервые использовал кокаин для анестезии нижнелуночкового нерва. Но наряду с хорошим обезболиванием прояв лялось выраженное токсическое действие кокаина на организм. Применение местной анестезии кокаином в 1880—1905 гг. изоби лует как блестящими по эффективности обезболивания резуль татами, так и трагическими по исходу событиями.
Наиболее широкое распространение местная анестезия полу чила после того, как в 1905 г. Эйнгорном был получен значи тельно менее токсичный местный анестетик — новокаин, кото рый стал широко использоваться для обезболивания в хирурги ческой практике как в России, так и за рубежом.
После Великой Октябрьской социалистической революции в нашей стране проблемы местной анестезии широко разрабаты вали А. В. Вишневский, Л. А. Андреев, Б. Э. Линберг и др. Особенно большой вклад в их изучение внес А. В. Вишневский, предложивший оригинальный метод ползучего инфильтрата. В стоматологии над совершенствованием местной анестезии очень много работали С Н. Вайсблат, М. И. Вейсбрем,
М.Ф. Даценко, М. Д. Дубов, В. М. Уваров и др.
Внедалеком прошлом в стоматологии этот метод анестезии был ведущим. В настоящее время местная анестезия имеет свой строго очерченный круг применения. Ее рациональное использо вание наряду с общей анестезией без противопоставления этих методов позволит обеспечить дальнейший прогресс хирургиче ской стоматологии.
М е с т н ы е а н е с т е т и к и
Местными анестетиками называют такие вещества, которые при местном применении подавляют возбудимость концевых аппаратов афферентных нервов и блокируют передачу нервных импульсов по нервным волокнам. К числу их относятся новока ин, тримекаин, ксикаин, дикаин и др.
Новокаин. Чаще всего используется в качестве анестетика при инфильтрационной и проводниковой анестезии, так как об ладает большой широтой терапевтического действия и незначи тельной токсичностью.
С целью инфильтрационной анестезии наиболее часто вводят 0,25% и 0,5% растворы. Высшими разовыми дозами новокаина (для взрослых), по данным М. Д. Машковского, являются: при использовании 0,25% раствора в начале операции — до
6—1634 |
81 |
500 мл (1,25 г сухого вещества), в дальнейшем, на протяжении
каждого часа операции — около 1000 мл |
(2,5 г сухого вещест |
ва), при использовании 0,5% раствора в |
начале операции — да |
150 мл (0,75 г сухого вещества), а впоследствии — 400 мл (2 г сухого вещества).
Для проводниковой анестезии применяют 2% раствор. Выс шая разовая доза его — до 50 мл (1 г сухого вещества). Для того чтобы уменьшить всасывание и удлинить анестетическое действие новокаина, к нему прибавляют раствор адреналина (0,1%) по 1 капле на 10 мл раствора новокаина. Следует учи тывать, что у некоторых больных наблюдается повышенная чув ствительность к новокаину. Если больному предполагается вво дить новокаин впервые (о чем узнают при сборе анамнеза), то ставят внутрикожную пробу.
Тримекаин (мезокаин). Обладает более выраженным и про должительным анестетическим действием, чем новокаин. Вызы вает анестезию и при аппликационном применении. Сравнитель но мало токсичен и не оказывает раздражающего действия на ткани. При инфильтрационной анестезии 0,25% раствор мож но вводить в количестве до 800 мл, 0,5% раствор — до 400 мл и 1% раствор — до 100 мл, при проводниковой 1% раствор — до 100 мл, 2% раствор — до 20 мл. Для усиления и продления анестетического эффекта к раствору тримекаина можно добав лять раствор адреналина (по 1 капле 0,1% раствора на 10 ил раствора тримекаина).
Ксикаин (лидокаин). Относится к сильным местным анесте тикам, обладающим способностью вызывать все виды местной анестезии: терминальную, инфильтрационную и проводниковую. При малых концентрациях (до 0,5%) его токсичность сравни тельно невелика (примерно такая же, как новокаина), но с по вышением концентрации увеличивается на 40—50%.
При инфильтрационной анестезии общее количество 0,25% раствора не должно превышать 1000 мл, а 0,5% раствора — 500 мл. При проводниковой анестезии применяют 1% (не более 50 мл) и 2% (не более 25 мл) растворы. Для терминальной анестезии используют 2% и 5% растворы (последний не более 20 мл).
Адреналин добавляют по 1 капле 0,1% раствора на 10 мл раствора ксикаина, но не более 5 капель на весь раствор.
Дикаин по анестетической активности значительно сильнее новокаина, но в 10 раз токсичнее его. Применяют для анесте зии слизистых оболочек путем смазывания их 1%, реже 3% раствором. У детей до 10 лет не применяют.
КЛАССИФИКАЦИЯ МЕТОДОВ МЕСТНОЙ АНЕСТЕЗИИ
Значительное многообразие методов местной анестезии, раз личающихся по их применению и характеру выключения боле вой чувствительности, в определенной мере затрудняет их сис-
82
тематику. В настоящее время в стоматологии все методы мест ной анестезии принято делить на две группы — инъекционные и нейнъекционные. К группе инъекционных методов относятся: инфильтрационный, проводниковый и метод ползучего инфильт рата по А. В. Вишневскому. Группу неинъекционных составля ют химический, физический и физико-химический методы.
Неинъекционные методы местной анестезии
Неинъекционными методами местной анестезии называются такие, которые обеспечивают поверхностное обезболивание тка ней без инъекции (вливания) в них обезболивающих веществ.
Химический, или аппликационный, метод местной анестезии заключается в прикладывании, смазывании или втирании анес тетика в ткани, подлежащие обезболиванию. Указанный метод в основном применяется для анестезии слизистых оболочек по лости рта и носа. При этом используются вещества, достаточно легко проникающие в ткань слизистой оболочки (дикаин, ксикаин, анестезин и др.).
Перед применением аппликационного метода анестезии уча сток слизистой оболочки, подлежащий обезболиванию, обсуши вают с помощью ватных тампонов и изолируют от слюны ватными валиками. Ватный тампон или валик, смоченный анестетиком (дикаин, ксикаин) или присыпанный порошком (анестезин), прикладывают на 2—3 мин к обезболиваемому участку.
Ф и з и ч е с к и й м е т о д анестезии состоит в поверхностном замораживании обезболиваемых тканей с помощью жидких ве ществ с низкой температурой кипения. При нанесении этих ве ществ на участок, подлежащий обезболиванию, в результате их быстрого испарения происходит охлаждение и даже заморажи вание тканей, что ведет к блокированию поверхностных нервных окончаний и, следовательно, к поверхностной анестезии этого участка. Для замораживания используют хлорэтил, имеющий температуру кипения 12—13°С, направляя из капилляра ампу лы его струю с расстояния 30—35 см на замораживаемый уча сток слизистой оболочки или кожи. В настоящее время этот ме тод представляет исторический интерес.
Ф и з и к о - х и м и ч е с к и й м е т о д анестезии заключается во введении в ткани анестетика путем электрофореза. Анестетик применяют с помощью аппаратов для гальванизации (АГН,
«Поток-1») с анода. При этом марлю, смоченную раствором анестетика (5—10% раствор новокаина с адреналином), накла
дывают на обезболиваемую поверхность, |
на |
нее |
помещают |
|
влажную гидрофильную прокладку толщиной 1 |
см, а затем — |
|||
станиолевый электрод. Второй электрод |
(катод) |
располагают |
||
в межлопаточной |
области или на предплечье. Сила тока зави |
|||
сит от ощущения |
(15—20 мА). Длительность экспозиции 40— |
|||
6* |
83 |
60 мин. Глубина обезболивания кожи и подлежащих тканей около 5 мм. Метод применяется при лечении невралгии тройкичного нерва.
Инъекционные методы местной анестезии
Инъекционными методами называют такие методы местной анестезии, при которых раствор анестетика вводится в ткани с
помощью полой иглы или высокого давления (безыгольный спо соб). При клиническом испытании безыгольного способа мест ной анестезии (введение в ткани раствора анестетика в виде тончайшей струи под высоким давлением) установлены безбо лезненность самой инъекции, быстрое наступление анестезии и минимальный расход раствора анестетика. Безыгольный способ местной анестезии вышел из стадии клинической проверки и применяется в стоматологических поликлиниках и стационарах.
Инфильтрационные методы местной анестезии
Инфильтрационными принято называть такие методы мест ной анестезии, при которых она наступает в результате непо средственного пропитывания раствором анестетика тканей и выключения при этом нервных образований обезболиваемой области.
Инфильтрационная анестезия по методу ползучего инфильт рата А. В. Вишневского в хирургической стоматологии приме няется при операциях на мягких тканях лица, подчелюстной области и на других участках тела в тех случаях, когда для пла стики необходимо сформировать стебельчатый лоскут. Этот ме тод существенно отличается от обычной инфильтрационной ане стезии и основывается на следующих положениях: 1) примене нии раствора новокаина в малых концентрациях (0,25%) с
использованием в качестве растворителя гипотонического рас твора Рингера: Natrii chlorati 5,0; Kalii chlorati 0,075; Calcii chlorati 0,125; Aq. destill. 1000,0 (при кипячении в него добав ляют 2,5 г новокаина), что, по мнению А. В. Вишневского, поз воляет получать максимальный анестезирующий эффект без токсических проявлений новокаина; 2) послойной инфильтрации тканей с продвижением раствора по естественным «футлярам»; 3) введении раствора новокаина под давлением, что способству ет его передвижению по «футлярам» и межфасциальным щелям. При этом новокаиновый инфильтрат как бы «ползет», омывая нервные образования, в результате чего обеспечивается эффек тивное обезболивание.
Классическая методика этого вида анестезии состоит в сле дующем. Раствор новокаина вводят в толщу кожи по линии предполагаемого разреза с образованием так называемой ли монной корочки при помощи 2-граммового шприца с тонкой и короткой иглой, делая каждый последующий укол в уже обез боленную зону. Затем из обезболенной зоны посредством длин-
84
ной иглы, насаженной на 10или 20-граммовый шприц, отдель ными уколами послойно обезболивают подкожную клетчатку и. мышцы. При этом зона обезболивания должна быть больше об ласти оперативного вмешательства.
Инфильтрационную анестезию используют для блокады верхнего зубного нервного сплетения при удалении зубов верх ней челюсти в некоторых операциях на альвеолярных отрост ках, а также при разрезах слизистой оболочки полости рта. Применяют 2% раствор новокаина.
Инфильтрационная анестезия при удалении зубов верхней челюсти осуществляется инъекцией раствора анестетика вблизи переходной складки слизистой оболочки преддверия полости рта. При этом раствор анестетика через надкостницу и много численные отверстия тонкой наружной компактной пластинки альвеолярного отростка верхней челюсти проникает в толщу костномозгового слоя и блокирует соответствующий участок зубного нервного сплетения.
Т е х н и к а и н ъ е к ц и и . Иглу длиной 3—4 см вкалывают н подвижный участок слизистой оболочки вблизи переходной складки на уровне верхушек корней удаляемых зубов. Выпустив несколько капель раствора анестетика, иглу продвигают кверху на глубину 0,5—0,7 см, где и выпускают 2 мл раствора.
Если необходимо удалить несколько рядом стоящих зубов., то направление иглы должно быть параллельно альвеолярному отростку. Укол делают в области верхушки корня первого уда ляемого зуба и, выпустив часть раствора анестетика, продвига ют иглу к верхушкам соседних зубов, предварительно предпос лав ее продвижению струю анестетика. Для одновременного обезболивания двух—трех рядом стоящих зубов обычно доста* точно 3—4 мл раствора анестетика.
Для обезболивания с небной стороны иглу вкалывают в сли зистую оболочку неба до кости на расстоянии 1 см от десневого края параллельно оси удаляемого зуба и вводят 0,5 мл рас твора анестетика. Обезболивание наступает через 5—6 мин.
Инфильтрационная анестезия при разрезах слизистой обо лочки полости рта имеет некоторые особенности. Ее начинают с образования подэпителиального желвака. Тонкую иглу под острым углом вкалывают под эпителий слизистой оболочки по лости рта и под определенным давлением вводят небольшое ко личество раствора анестетика. Затем иглу продвигают в подслизистый слой и при необходимости в более глубокие ткани,, предпосылая движению иглы струю новокаина.
Проводниковые методы местной анестезии
Проводниковыми называют такие методы местной анестезии,, при которых анестетик подходит к нервному стволу и, осуще ствляя его блокаду, вызывает обезболивание определенной об ласти, иннервируемой этим нервом.
85
Проводниковые методы обеспечивают более полное и про должительное обезболивание, охватывающее большую пло щадь с затратой меньшего количества анестетика, чем при инфильтрационных методах. При этом обезболивание может быть достигнуто введением анестетика к месту выхода ветви трой ничного нерва на наружное основание черепа, т. е. к овальному отверстию или крылонебной ямке, а также к местам выхода ее периферических ветвей, т. е. к подглазничному, большому неб ному, подбородочному и другим отверстиям. В первом случае говорят о проводниковой базальной (у основания черепа) ане стезии, во втором — о проводниковой периферической анесте зии. Различают эндоневральную анестезию (при введении ане
стетика непосредственно в |
нервный |
ствол) и |
периневральную |
||
{при введении его вблизи |
ствола с |
расчетом |
на |
диффузию). |
|
В настоящее время |
применяется главным образом |
последняя. |
|||
Если инъекцию для |
блокады той или иной ветви |
тройничного |
|||
нерва производят в полости рта, анестезию называют внутриротовой (интраоральной), если же ее осуществляют со стороны мягких тканей лица, то внеротовой (экстраоральной).
Проводниковая анестезия у наружного основания черепа.
К проводниковой анестезии у наружного основания черепа от носятся: анестезия ствола второй ветви тройничного нерва (п. maxillaris) в крылонебной ямке, куда он проникает через круглое отверстие, и анестезия ствола третьей ветви тройнич ного нерва (п. mandibularis) у овального отверстия.
Проводниковая анестезия второй ветви тройничного нерва.
Применяют при частичной резекции верхней челюсти с внутриротовым доступом, при операциях на верхнечелюстной пазухе
идругих подобных вмешательствах на верхней челюсти.
Проводниковая анестезия третьей ветви тройничного нерва.
Производят при остеосинтезе переломов нижней челюсти, уда лении больших околозубных кист, резекции альвеолярного от ростка и аналогичных операциях на нижней челюсти. При не которых операциях на 'мягких тканях лица иногда возникает необходимость в одновременном обезболивании обеих ветвей тройничного нерва. Это может быть достигнуто применением способа ползучего инфильтрата по А. В. Вишневскому.
Способ ползучего инфильтрата по А. В. Вишневскому в ви доизменении М. Д. Дубова для одновременной анестезии вто рой и третьей ветвей тройничного нерва. Обезболивающий рас
твор вводят в подвисочную ямку, откуда он распространяется в крылонебную ямку, где проходит вторая ветвь тройничного нерва и располагается крылонебный узел. Одновременно рас твор проникает к овальному отверстию и воздействует на тре тью ветвь тройничного нерва.
Т е х н и к а инъекции . После обработки кожи лица боль ного ощупывают указательным пальцем левой руки нижний край скуловой дуги по направлению от височно-нижнечелюст-
86
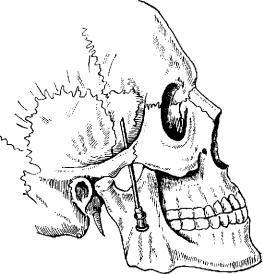
ного сустава кпереди, находят угол, образо ванный задним краем скуловой кости и отхо дящим от него височ ным отростком. Здесь вводят надетую на шприц иглу длиной около 6 см. Постепенно выпуская раствор ново каина, ее продвигают кпереди, кверху и вглубь до упора в по верхность кости (рис.9). В этом месте вводят 25—30 мл 0,5%
раствора |
новокаина |
или 15—20 |
мл 1%, или |
же 10—12 мл 2% рас твора новокаина. Обез боливание наступает через 6—8 мин и зах ватывает верхнюю и нижнюю челюсти.
Подскуловой спо соб раздельной анесте зии второй и третьей
ветвей тройничного нерва (подскулокрыловидный по Вайсбла-
ту). Для раздельной анестезии второй или третьей ветвей трой ничного нерва наиболее целесообразно использовать подскуло вой способ. Целесообразность его применения обусловливается сравнительной легкостью и безопасностью его выполнения.
При этом способе иглу вводят непосредственно под нижним краем скуловой дуги и продвигают через вырезку ветви нижней челюсти по направлению к основанию наружной пластинки крыловидного отростка. Впереди от крыловидного отростка расположена крылонебная ямка, в которой проходит ствол верхнечелюстного нерва, а кзади от крыловидного отростка находится овальное отверстие, через которое выходит из по лости черепа нижнечелюстной нерв. Для того чтобы блокиро вать вторую ветвь тройничного нерва (верхнечелюстной нерв), иглу, через которую вводят анестезирующий раствор, нужно провести кпереди от крыловидного отростка к входу в крылонебную ямку, а для анестезии третьей ветви (нижнечелюстной нерв) — позади крыловидного отростка к овальному отверстию.
Ориентиром для правильного направления иглы при этом способе является наружная пластинка крыловидного отростка. Ее проекция на кожу находится на середине расстояния от
87
основания козелка ушной раковины до нижненаружного угла глазницы (Вайсблат).
Т е х н и к а и н ъ е к ц и и . После обработки кожи лица боль ного спиртом стерильной линейкой с нанесенными на ней сан тиметровыми и миллиметровыми делениями под скуловой дугой измеряют расстояние от основания козелка ушной раковины до наружного края глазницы у нижненаружного ее угла и отме чают середину этого расстояния на коже (рис. 10). На иглу длиной 6 см нанизывают стерильный резиновый кружок диа метром около 5 мм и иглу надевают на 10-граммовый шприц. В отмеченной точке производят вкол иглы и, предпосылая рас твор новокаина, продвигают ее перпендикулярно поверхности кожи до упора в наружную пластинку крыловидного отростка. Отметив глубину погружения иглы резиновым кружочком (сдвинув кружок до кожи), ее выводят примерно на половину отмеченного расстояния. Для анестезии второй ветви тройнич ного нерва (верхнечелюстной нерв) иглу направляют кпереди под углом 20—25°, не изменяя ее положения в горизонтальной плоскости. Продвинув на глубину, которая была отмечена ре зиновым кружком, достигают входа в крылонебную ямку (рис. 11), где выпускают 8—10 мл 2% раствора новокаина. Зона обезболивания распространяется на соответствующую половину верхней челюсти.
Подо'бным же образом поступают при анестезии третьей вет
ви тройничного нерва (нижнечелюстной нерв), только иглу под таким же углом на отмеченную глубину продвигают кзади (см. рис. 11,в). Для выключения болевой чувствительности
здесь достаточно ввести 5—6 мл 2% раствора новокаина. Зона обезболивания охватывает соответствующую половину нижней челюсти и половину языка.
Анестезия зоны, иннервируемой третьей ветвью тройничного нерва, по Уварову. Для анестезии зоны, иннервируемой нижне
челюстным нервом, В. М. Уваров предложил производить вкол иглы под скуловой дугой на 2 см кпереди от козелка ушной раковины. Продвинув иглу в глубь мягких тканей так, чтобы она щрошла через вырезку ветви нижней челюсти непосредст венно перед мыщелковым отростком, и погрузив ее на глубину 4—4,5 см, достигают овального отверстия, где вводят 5—6 мл 2% раствора новокаина.
Проводниковая анестезия зон, иннервируемых перифериче скими отделами второй и третьей ветвей тройничного нерва.
Проводниковая анестезия этих зон осуществляется подведением анестетика к отверстиям, через которые эти ветви входят в че люсти или выходят из них.
На верхней челюсти имеются: заднелуночковые отверстия на бугре, подглазничные отверстия на лицевой поверхности челюсти, большое небное отверстие в заднем отделе небного свода и резцовое отверстие по средней линии в переднем отделе
88
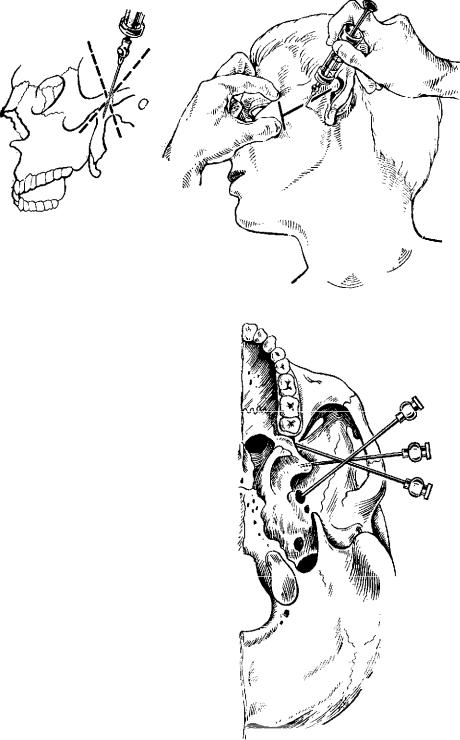
Рис. 10. Место вкола иглы по середи не трагоорбитальной линии (по Вайсблату) для раздельной анестезии у круглого и овального отверстий.
Рис. 11. Схема под скуловой (подскулокрыловидной по Вайсблату) раз дельной анестезии у круглого и оваль ного отверстий. Положение иглы.
а — при определении глубины; б — при ане стезии у круглого отверстия; в — при ане стезии у овального отверстия.
неба. На нижней челюсти их два: нижнечелюстное отверстие на внутренней поверхности ветви и подбородочное на наружной поверхности тела. Именно в местах расположения этих отвер стий периферические ветви верхнечелюстного и нижнечелюст ного нервов доступны для непосредственного воздействия на них анестетика.
Проводниковая анестезия зоны, иннервируемой ветвью верх нечелюстного нерва. Как уже отмечено, анестезию зоны, иннер
вируемой ветвью верхнечелюстного нерва, (производят в области бугра верхней челюсти (бугровая, или туберальная, анестезия), у нижнеглазничного отверстия (инфраорбитальная), у большо го небного (палатинальная) и у резцового отверстия (резцо вая).
При б у г р о в о й (туберальной) анестезии выключаются верхнезадние альвеолярные нервы (rami alveolaris superioris posterioris) у места их вхождения в бугор верхней челюсти. Анестезию производят при оперативных вмешательствах на задней поверхности верхней челюсти и альвеолярном отростке в области моляров (удаление доброкачественных опухолей, околозубных кист и первого, второго и третьего моляров). При слегка открытом рте иглу вкалывают в переходную складку над вторым моляром и продвигают ее кверху, кзади и кнутри на глубину 2,5 см, ощупывая при этом кончиком иглы i6yrop верхней челюсти и предпосылая продвижению иглы струю но вокаина (рис. 12). Это позволяет избежать повреждения сосу дов венозного сплетения (plexus venosus pterygoideus), которое расположено вблизи заднебоковой поверхности бугра. На глу бине 2,5 см вводят 2—4 мл 2% раствора новокаина. Зона обезболивания распространяется на верхние моляры и соответ ствующий участок слизистой оболочки десны со стороны пред дверия полости рта.
При п о д г л а з н и ч н о й (инфраорбитальной) анестезии выключаются передние и средние верхние альвеолярные нервы
(rami alveolares superiores |
anteriores et media), которые отхо |
|
дят от |
нижнеглазничного |
нерва (п. infraorbitalis). Анестезия |
может |
быть осуществлена |
двумя путями — внутриротовым и |
внеротовым. |
|
|
При |
в н у т р и р о т о в о м |
с п о с о б е иглу вкалывают в пе |
реходную складку над боковым верхним резцом соответствую щей стороны, а затем продвигают вверх и латерально к про щупываемому подглазничному отверстию. Это отверстие нахо дится на 0,5 см ниже середины нижнеглазничного края. Шприц располагают косо на уровне верхнего центрального резца про тивоположной стороны. По мере продвижения иглы, на глубине 1,5—2 см в месте топографии подглазничного отверстия вводят 1,5—2 мл 2% раствора новокаина (рис. 13).
При в н е р о т о в о м с п о с о б е |
иглу вкалывают над под |
глазничным отверстием для кости и |
кончиком иглы отыскивают |
$ 0
