
Фармакология
.pdf
тительной способности сердца) связаны с адреноблокирующей активностью. Влияния на проводимость и сократимость миокарда вещества практи- чески не оказывают. Оба вещества снижают САД. Из ЖКТ амиодарон всасывается частично (на 1/2) и медленно, элиминирует тоже медленно (t1/2 - îê. 30 äíåé).
Еще одна разновидность мембранодепрессоров представлена блокаторами п/з “медленных” Са-каналов. В качестве противоаритмического средства обычно используют верапамил. Он угнетает входящий в миокардиоциты медленный Са-ток. Это понижает функцию активируемых ионами Са К-каналов и вторично затрудняет выход ионов К из клеток во внеклеточную среду. В результате увеличивается эффективный рефрактерный период, замедляется диастолическая деполяризация, снижается возбудимость, автоматизм (преимущественно синусного узла) и проводимость (преимущественно в атрио-вентрикулярном узле). Благодаря этому верапамил препятствует поступлению к желудочкам частых импульсов от узла первого порядка, что особенно важно при трепетании и мерцании предсердий, ибо упорядочивает ритмическую деятельность желудочков сердца и ведет к нормализации гемодинамики. Поэтому верапамил находит применение при наджелудочковых тахиаритмиях: пароксизмальной тахикардии, мерцательной аритмии. Его существенным недостатком при этом является способность угнетать сократительную функцию миокарда.
Таблица 17 Особенности клинического применения антитахиаритмических средств
Применяются преимущественно при |
Средства |
наджелудочковых аритмиях (синусовая и |
Верапамил |
суправентрикулярная пароксизмальная тахикардия ) |
Амиодарон |
желудочковых аритмиях (экстрасистолии, |
Лидокаин |
пароксизмальная тахикардия, фибрилляция желудочков ) |
Мексилетин |
наджелудочковых и желудочковых аритмиях |
Хинидин |
(экстрасистолии, пароксизмальные тахикардии, |
Новокаин- |
трепетания и мерцания предсердий ) |
àìèä |
|
Этмозин |
|
Соталол |
|
Амиодарон |
мерцательной аритмии с целью урежения ритма |
Верапамил |
сокращений желудочков и подавления механизма |
Анаприлин |
"повторного входа возбуждения" (re-entry) |
Дигоксин |
|
Хинидин |
150
5.2. ПРОТИВОАРИТМИЧЕСКИЕ СРЕДСТВА, ДЕЙСТВУЮЩИЕ ПОСРЕДСТВОМ ИЗМЕНЕНИЯ ВЕГЕТАТИВНОЙ ИННЕРВАЦИИ СЕРДЦА
Снижение возбудимости, автоматизма и проводимости можно достигнуть, изменяя влияние вегетативных нервов на сердце, а именно, понижая влияние симпатических нервов или усиливая влияние парасимпатических нервов. Такой “экстракардиальный” компонент имеет место в противоаритмическом действии хинидина, амиодарона, соталола, но для некоторых веществ является ведущим.
Усиление вагусных как и ослабление симпатических влияний на сердце ведет к увеличению МП (увеличению электроотрицательности) мышечных клеток прежде всего проводящей системы. Это увеличивает диапазон между МП и порогом возбудимости (Рис. 17), а следовательно, диастолическая деполяризация клеток оказывается более продолжительной и ритм сердечных сокращений замедляется. Замедляется проводимость особенно в атрио-вентрикулярном узле. Именно такое влияние на сердце оказывают бета-адреноблокаторы, противоаритмическое действие которых ранее рассматривалось. Однако эти вещества угнетают также и инотропную функцию сердца.
Угнетение автоматизма и атрио-вентрикулярной проводимости вызывают сердечные гликозиды, рефлекторно возбуждающие центры блуждающего нерва. Это действие особенно выражено у дигитоксина. В отличие от бета-блока- торов дигитоксин увеличивает силу сердечных сокращений и поэтому находит применение при постоянной тахиаритмической форме мерцания предсердий (мерцательной аритмии), которая часто наблюдается при митральном стенозе и атеросклеротическом кардиосклерозе с явлениями сердечной недостаточности. Дигитоксин и дигоксин, угнетая автоматизм синусного узла и замедляя ат- рио-вентрикулярную проводимость, уменьшают число импульсов доходящих от предсердий к желудочкам. Хотя аритмическая деятельность желудочков при этом обычно сохраняется, более продолжительная диастола при уменьшении числа сокращений желудочков обеспечивает увеличение МОК и ведет к нормализации кровообращения. Иногда препараты наперстянки комбинируют с бетаадреноблокаторами.
5.3. ВЕЩЕСТВА, РЕГУЛИРУЮЩИЕ ИОННЫЙ СОСТАВ КРОВИ И МИОКАРДА
Сходное с блуждающим нервом влияние на сердце оказывают ионы калия. Вводимый внутривенно или внутрь калия хлорид замедляет ритм сокращений сердца , понижает возбудимость и сократимость миокарда, существенно замедляет проводимость (вплоть до полного А-V-блока). Стойкий эффект этих ионов достигается, если ионы К поступают внутрь миокардиоцитов, что ведет к увеличению их МП. Поступление К в клетку обеспечивается Nа,К-на- сосом, который каким-то образом сопряжен с рецепторами инсулина. Инсулин облегчает “закачивание” ионов К в миокардиоциты. Поэтому введение хлорида калия совместно с инсулином и глюкозой (“поляризующая смесь”, содержит 4,0 КCl, 8 ЕД инсулина в 250 мл 10 % раствора глюкозы) повышает противоаритмическую активность ионов К. Наиболее выраженную эффективность ка-
151
лия хлорид обнаруживает при аритмиях, обусловленных гипокалиемией (напр., при длительном лечении некоторыми мочегонными) или передозировкой сердечных гликозидов (снижение К+ в клетках миокарда), особенно в случаях, когда гипокалиемия сочетается с алкалозом. При гипокалиемии, сочетающейся с ацидозом, правильнее назначать органические соли калия, напр., глюконат, аспарагинат, органический анион которых легко окисляется. Комбинация аспарагинатов калия и магния выпускается под названием “Panangin” в драже и в ампулах. Таблетки “Asparkam” содержат по 0,175 тех же веществ. Ионы магния, входящие в состав этих препаратов, обладают собственной противоаритмической активностью, снижая возбудимость и проводимость миокарда, подавляя эктопические очаги возбуждения. Противоаритмическая активность магния, вероятно, обусловлена их антагонизмом с ионами Са, которые способны ингибировать Nа,К-АТФазу сарколеммы (Nа,К-насос) и снижать внутриклеточную концентрацию К+. Ионы Са обладают аритмогенным действием и облегчают аритмогенное влияние сердечных гликозидов. Это дает основания для использования трилона Б и др. хелатирующих ионы Са соединений в качестве противоаритмических средств, регулирующих ионный состав плазмы крови.
Различаясь механизмами действия и выраженностью влияния на автоматизм, проводимость и возбудимость миокарда, противоаритмические средства, применяемые при тахиаритмиях, используются по определенным показаниям в зависимости от преимущественного влияния на разные функции и отделы сердечной мышцы (табл. 17)
Средства и препараты.
*Novocainamidum (Procainamidum) в табл. по 0,25 и 0,5; в ампулах по 5 мл 10 % раствора.
Aetmozinum (Moracizini hydrochloridum)в таблетках, покрытых оболочкой, с содержанием 0,1 (100 мг). Выпускается в ампулах по 2 мл 2,5 % раствора.
Amiоdaronum (Cordaronum) в табл. по 0,2 и в амп. по 3 мл 5 % раствора (150 мг).
*Lidocaini hydrochloridum (см. гл. 2, разд. 3). Sotalolum (Betapais) в капсулах по 80 и 160 мг.
Mexiletini hydrochloridum в капсулах по 0,2 и в амп. по 10 мл 2,5 % раствора.
*Verapamilum (Isoptin) в табл. по 0,04 и 0,08 (40 и 80 мг), в амп. по 2 мл 0,25 % раствора (5 мг).
*Kalii chloridum выписывают в форме неразделенного порошка. Одну чайную ложку его растворяют в пол-стакане воды и выпивают в течение дня. Выпускается также в амп. по 50 мл 4 % раствора (2,0).
152
6. СРЕДСТВА, УСИЛИВАЮЩИЕ ВЫДЕЛИТЕЛЬНУЮ ФУНКЦИЮ ПОЧЕК
Морфологические и функционально-биохимические основы действия
Функциональной единицей почек является нефрон, состоящий из клубоч- ка, капсулы Шумлянского-Боумена, проксимального извитого канальца, петли Генле и дистального извитого канальца, впадающего в собирательную трубоч- ку. Образование первичной мочи (около 120 л/сут) осуществляется путем фильтрации крови через стенку капилляров клубочков. Активная деятельность клеток проксимального сегмента канальцев обеспечивает обратное всасывание (проксимальную обязательную реабсорбцию) глюкозы, аминокислот, хлоридов, фосфатов, бикарбонатов и многих других компонентов первичного фильтрата. Мочевая кислота реабсорбируется на 80 %, а мочевина - на 50 %. Вода в этом отделе нефрона пассивно диффундирует через стенку канальцев вслед за осмотически активными компонентами первичной мочи, которая остается изоосмотичной плазме крови. В результате лишь 1/8 первоначального объема гломерулярного фильтрата поступает в последующие отделы канальцевого аппарата почек, где осуществляется факультативная (дистальная) реабсорбция ионов и воды. Интенсивность и молекулярные процессы ее обеспечивающие не одинаковы в разных отделах канальцев. В восходящей части петли Генле интенсивный транспорт ионов натрия через апикальную мембрану эпителиальных клеток обеспечивается 6-кратным градиентом концентрации этих ионов (150 мМ : 25 мМ; рис. 18,а). Процесс электронейтрален, поскольку котранспортная система апикальной мембраны одновременно с ионом натрия перемещает внутрь эпителиальной клетки один ион К и два иона хлора. Перемещение ионов К и Сl через базальную мембрану в капилляры обеспечивается системой котранспорта этих ионов. Перенос ионов Nа через базальную мембрану в капилляр является активным процессом, осуществляемым Nа,К-АТФазой за счет гидролиза АТФ.
В корковой части петли и начальных отделах дистальных канальцев перемещение Nа через апикальную мембрану осуществляется системой котранспорта ионов Na и Cl (за счет градиента Na+), а через базальную мембрану в капилляр посредством Nа,К-АТФазы. Избыток ионов Cl удаляется из эпителиальной клетки через базальную мембрану системой котранспорта ионов Cl и К (за счет градиента последних; рис. 18,б). Апикальную мембрану клеток в конечных отделах дистальных канальцев ионы Nа преодолевают через селективные для малых катионов (Na, Li, H) потенциалонезависимые Nа-каналы (рис. 18,в). Общее количество этих каналов в апикальной мембране эпителиальных клеток регулируется минералокортикоидными гормонами (альдостерон), под влиянием которых индуцируется синтез белковых молекул натриевых каналов и их встраивание в мембрану. Количество проницаемых для ионов натрия (открытых) каналов зависит от концентрации ионов натрия в канальцах. Поступление Nа+ внутрь эпителиальных клеток сопровождается деполяризацией апикальной мембраны и переходом в проводящее состояние п/з К-каналов, через
153
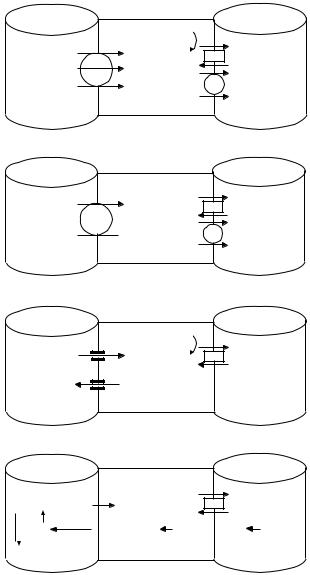
каналец эпителиальная капилляр клетка
|
|
ÀÒÔ |
Na+ |
|
|
Na+ |
ÀÄÔ |
|
|
|
2Cl– |
K+ |
+ |
A |
|
K+ |
|
K |
|
|
|
Cl– |
|
|
|
Na+=25 mM |
|
||
Na+=150 mM |
Na+=150 mM |
|
||
каналец |
эпителиальная |
капилляр |
|
|
|
клетка |
|
|
|
Na+ |
Na+ |
K+ |
Á |
K+ |
 Cl–
Cl–
|
K+=160 mM |
Cl– |
|
|
|
|||
|
K+=4 mM |
|
||||||
|
|
|
|
|
|
|||
каналец |
эпителиальная |
капилляр |
|
|||||
|
клетка |
|
|
|
|
|
|
|
|
ÀÒÔ |
|
Na+ |
|
|
|
||
|
Na+ ÀÄÔ |
|
|
|
|
|||
|
|
|
|
|
|
|||
|
|
|
K+ |
|
|
|
 |
|
|
K+ |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
каналец |
эпителиальная |
капилляр |
|
|||||
|
клетка |
|
|
|
|
|
|
|
Na2HPO4 – Na+ |
Na+ |
|
|
|
Na+ |
|
|
|
|
K+ |
|
|
|
à |
|||
H+ |
H+ + HCO |
3 |
H |
O + CO |
CO |
2 |
||
|
|
2 |
|
2 |
|
|
||
NaH2PO4 |
|
|
|
|
|
|
|
|
Рис.18. Процессы, определяющие избирательную реабсорбцию ионов в восходящем отделе петли Генле (А), начальном (Б) и конечном (В) сегментах дистальных и проксимальных (Г) канальцев почек.
Пояснения в тексте.
154
которые ионы К перемещаются в просвет канальцев (экскретируются). В дистальных и особенно проксимальных канальцах реабсорбция ионов Nа осуществляется и путем обмена этих ионов на протоны, поставщиком которых в клетках эпителия служит угольная кислота, образующаяся при участии карбоангидразы (рис. 18,г). Поступающие в просвет канальцев протоны замещают Nа+ в щелочных фосфатах и карбонатах первичной мочи, подкисляя мочу и одновременно обеспечивая пополнение щелочных резервов крови (рис. 18,г). Вода, подчиняясь законам осмоса, пассивно покидает просвет канальцев на всем их протяжении, но межклеточные пространства дистальных канальцев и собирательных трубочек проницаемы для воды только в присутствии вазопрессина (антидиуретического гормона).
ЛВ могут увеличивать выведение почками отдельных компонентов мочи, существенно не изменяя мочеотделения. Таковы урикозурические средства, усиливающие выведение мочевой кислоты и применяемые при лечении подагры. ЛВ, которые увеличивают суточное выведение мочи называются мочегонными. Они применяются при общем отечном синдроме и/или отеках отдельных органов ( мозга, легких). Вызываемое этими средствами увеличение мочеотделения является результатом либо уменьшения осмотически зависимой реабсорбции воды (осмотические диуретики), либо следствием угнетения реабсорбции ионов, что первично усиливает выведение почками солей и вторично - воды (салуретики).
6.1. ФАРМАКОЛОГИЯ САЛУРЕТИКОВ
Салуретики - важнейшая группа мочегонных средств, поскольку механизмом поддержания отеков является задержка солей натрия в организме. Отеки - выход жидкости за пределы сосудистого русла в интерстициальные пространства тканей и в полости возникают в результате гипоксии тканей и увеличения гидростатического давления в капиллярах (сердечные отеки, отек легких) или/ и вследствие снижения концентрации белков в крови и онкотического давления плазмы (отеки при голодании, болезнях почек, печени). При этом уменьшается объем циркулирующей крови. Гиповолемия в результате возбуждения волюмрецепторов артериальных сосудов ( отчасти в связи с уменьшением кровоснабжения почек) - приводит к избыточной секреции альдостерона, усиливающего реабсорбцию в почках ионов натрия, что сопровождается задержкой Na+
âорганизме и повышением осмотического давления крови, межклеточной жидкости. Это сопровождается возбуждением осморецепторов в стенках сосудов и
âдругих тканях, рефлекторным возбуждением гипоталамо-гипофизарной системы и усилением поступления вазопрессина в кровь. Последний, усиливая реабсорбцию воды в почках, задерживает в организме воду, которая поступает
âткани и в полости тела, увеличивая отек. Поэтому лечение общего отечного синдрома направлено на уменьшение задержки и усиление выведения из организма солей натрия, что неизбежно сопровождается усиленным выведением воды из организма.
Âзависимости от преимущественного влияния на разные отделы каналь-
155
цевого аппарата почек различают 4 группы салуретиков: петлевые, действующие на восходящую часть петли Генле (фуросемид, клопамид); тиазидные салуретики, действующие на корковый отдел петли и начальный отдел дистальных извитых канальцев (напр. гидрохлортиазид); калийсберегающие салуретики, действующие на конечные отделы дистальных извитых канальцев и, возможно, на собирательные трубочки (триамтерен, спиронолактон) и ингибиторы карбоангидразы (напр. диакарб), воздействующие на проксимальные и дистальные извитые канальцы.
Петлевые салуретики отличаются наиболее мощным мочегонным действием. При хронической правожелудочковой (застойной) сердечной недостаточности, сопровождающейся обычно выраженными отеками ног, асцитом и гипоурией (0,4-0,7л мочи/сутки), эти вещества увеличивают мочеотделение в 8-10 раз. Их мочегонный эффект обусловлен подавлением функции котранспортной системы, переносящей K+, Na+ è 2Cl- через апикальную мембрану эпителиальных клеток восходящей части петли Генле. Понижение внутриклеточной концентрации Na+ при этом возникающее, снижает активность активируемой внутриклеточными ионами Na, К - АТФазы ( Na, K насоса; Рис. 18а). Уменьшение реабсорбции Na+, K+ è Cl- ведет к усиленному выведению этих ионов и эквивалентного количества воды с мочой и сопровождается развитием гипокалиемии и гипохлоремии. Гипокалиемия - нежелательный побочный эффект этих салуретиков, поскольку при недостаточной концентрации ионов K+ в крови и интерстициальной жидкости понижается активность Na,K АТФазы нервных и мышечных клеток, что уменьшает мембранный потенциал покоя и повышает возбудимость этих клеток. Это может приводить к развитию судорог, аритмий сердца, спазмам сосудов, повышению ОПС и САД. Для коррекции этого недостатка петлевых салуретиков их применяют совместно с солями калия (калия хлорид, калия оротат) или комбинируют с калийсберегающими салуретиками.
Мочегонное действие фуросемида (лазикс) при внутривенном введении развивается через 5-10 минут и продолжается до 2-ух часов. При введении внутрь эффект развивается через 30-40 мин., продолжается до 4-ех часов. Продолжительность действия клопамида (бринальдикс) достигает 12-18 часов. Их применяют при отеках тела сердечного, почечного и печеночного происхождения. Быстрое развитие эффекта позволяет использовать фуросемид для лечения отека мозга или легких. Вызывая обильное мочеотделение и одновременно понижая тонус вен, он уменьшает венозный возврат, систолический выброс и МОК, что снижает кровенаполнение сосудов мозга или легких и тем самым уменьшает транссудацию.
Гидрохлоротиазид и другие тиазидные салуретики (напр. циклометиазид) обладают умеренным мочегонным действием, увеличивая мочеотделение при общем отечном синдроме в 3-5 раз. Гидрохлортиазид (гипотиазид) назначается только внутрь (12,5-25 мг 1-2 раза в день). Его эффект развивается через 40-70 мин., достигает максимума через 2-3 часа и продолжается 8-12 часов. Мочегонное действие тиазидных салуретиков обусловлено угнетением котранспортной системы, перемещающей ионы Na и Cl через апикальную мембрану эпителиальных клеток начального отдела дистальных канальцев (рис. 18,б), и вторичным снижением активности Na,K -АТФазы базальной мембраны. Не реабсорбированные ионы Na и
156
Cl c соответствующим количеством воды выводятся с мочой. Определенную роль в мочегонном эффекте гидрохлоротиазида играет способность ингибировать карбоангидразу, нарушать образование протонов и их обмен на щелочные ионы первичной мочи (Рис. 16,г). Нарушая при этом образование бикарбонатных анионов, гидрохлоротиазид может способствовать ацидозу. Гипокалиемия развивается при многоразовом применении гидрохлоротиазида, но выражена в меньшей степени, чем при назначении петлевых салуретиков.
Действующие на конечные отделы дистальных канальцев спиронолактон (альдактон, верошпирон) и триамтерен являются мало активными салуретиками. Они увеличивают суточное мочеотделение в 2-3 раза. Однако их весьма положительным свойством является “калийсберегающий” эффект, обусловленный особенностями механизма действия. Спиронолактон назначают внутрь. Хотя он быстро всасывается в ЖКТ, мочегонный его эффект развивается медленно - в течение 2-5 суток. Это обусловлено тем, что спиронолактон нарушает синтез и встраивание в мембрану белковых молекул потенциалонезависимых Na-каналов (Рис. 18,в). Как выше упоминалось, синтез этого функционального белка стимулируется альдостероном. Его конкурентным антагонистом является спиронолактон. Тормозя синтез Na-проводящего белка и уменьшая количе- ство п/независимых Na-каналов в апикальных мембранах эпителиальных клеток собирательных трубочек и концевых отделов дистальных канальцев, спиронолактон уменьшает реабсорбцию ионов Na в этих отделах нефронов и NaCl вместе с водой выводятся с мочой. Поскольку поступление Na+ в эпителиальные клетки уменьшается, апикальная мембрана этих клеток гиперполяризуется и п/з К-каналы переходят в непроводящее состояние. Это сопровождается снижением экскреции ионов K+ (Рис. 18,в) и сохранением его в организме. В связи с малой активностью и К-сберегающим действием спиронолактон обычно назначается как мочегонное средство, корригирующее гипокалиемический эффект петлевых и тиазидных салуретиков. По этому же показанию применяют триамтерен. Последний отличается от спиронолактона быстро наступающим (через 1,5-2 часа) и менее продолжительным (6-8 часов) мочегонным действием. Триамтерен прямо блокирует потенциалонезависимые Na-каналы апикальных мембран эпителиальных клеток и, угнетая реабсорбцию ионов в тех же отделах нефрона, что и спиронолактон, усиливает натриурез и выведение воды. В результате гиперполяризации апикальных мембран и переходу п/з К-каналов в непроводящее состояние уменьшается экскреция ионов К с мочой.
Диакарб (ацетазоламид) является ингибитором карбоангидразы. Ингибиция этого фермента в эпителиальных клетках проксимальных и отчасти дистальных извитых канальцев тормозит реабсорбцию ионов натрия и гидрокарбонатных анионов (Рис. 18,г.). Усиливается выведение с мочой щелочных фосфатов и карбонатов в виде натриевых и калиевых солей, а также воды (“бикарбонатный диурез”). Моча приобретает щелочную реакцию, но ввиду истощения запасов Na+ гидрокарбоната в крови развивается ацидоз. Диакарб хорошо всасывается и через 1-3 часа наблюдается умеренное увеличение мочеотделения, продолжающееся до 10 часов. По мере развития ацидоза мочегонный эффект уменьшается и вновь обнаруживается после восстановления щелочных
157
резервов крови. Поэтому диакарб назначают 1 раз в день с 1-2 дневными перерывами. Из-за слабого мочегонного действия он назначается изредка при общем отечном синдроме. Однако, диакарб используют для снижения внутриглазного давления при глаукоме, поскольку ингибиция карбоангидразы ресничного тела сопровождается уменьшением образования внутриглазной жидкости. Диакарб уменьшает также продукцию спинномозговой жидкости, что позволяет использовать его для лечения отека мозга, возможного при эпилептическом статусе. Он может использоваться для лечения судорожных форм эпилепсии, поскольку понижает возбудимость нервных клеток, и при гиперацидных состояниях. Вызываемое курсовым применением диакарба гипокалиемия и ацидоз требуют коррекции, которую осуществляют назначением калия хлорида и натрия гидрокарбоната.
Средства и препараты.
*Furosemidum (Lasix) выпускается в табл. по 0,04 (40 мг) и в ампулах по 2 мл 1 % р-ра.
Clopamidum (Brinaldix) â òàáë. ïî 0,02 (20 ìã)
*Hydrochlorothiazidum (Dichlothiazidum, Hypothiazid) â òàáë. ïî 0,025 (25 ìã) è 0,1 (100 ìã)
Spironolactonum (Verospironum, Aldacton) в табл. по 0,025 (25 мг). Triamterenum в капсулах по 0,05; выпускается в комбинации с гидрохлорти-
азидом под названием “Triampur”, “Triamtezidum”. Diacarbum (Acetazolamidum) в табл. по 0,25.
6.2.ФАРМАКОЛОГИЯ ОСМОТИЧЕСКИХ ДИУРЕТИКОВ
Âкачестве осмотического диуретика обычно используют маннит (Mannitum pro injectionibus). Может быть использована также мочевина (Urea pura). Маннит является шестиатомным спиртом, относимым (как и глюкоза) к моносахаридам. В отличие от глюкозы маннит не проникает через гематоэнцефалический барьер и другие тканевые барьеры, через клеточные мембраны. В эпителиальных клетках почечных канальцев отсутствует система трансмембранного переноса маннита и молекулы этого сахара не реабсорбируются. Вводят маннит внутривенно в виде 10 %, 15 % и 20 % растворов (струйно или капельно) из расчета 0,5-1,5/кг массы тела. При этом осмотическое давление крови повышается и межклеточная жидкость из разных органов поступает в общий кровоток, т.е. достигается дегидратация тканей, в том числе мозга или легких при отеке этих органов. Фильтруясь в почечных клубочках и поступая в систему почечных канальцев, не реабсорбируемый в них маннит поддерживает высокое осмотическое давление первичной мочи и препятствует реабсорбции воды в канальцах. Таким образом, мочегонный эффект маннита состоит в выделении большого количества свободной воды. Концентрации солей в выделяемой при этом моче ниже нормальных уровней, но общее количество выводимых солей несколько возрастает ввиду увеличенного диуреза.
Маннит используется в качестве мочегонного и дегидратирующего средства при отеке мозга, отеке легких, для удаления при отравлении ядов и токсинов из организма, при операциях с искусственным кровообращением (с целью предупреждения ишемии почек и острой почечной недостаточности).
158
При общем отечном синдроме применение маннита нецелесообразно, поскольку осмотические диуретики существенно не влияют на выведение солей из организма.
Средства и препараты
*Mannitum pro injectionibus во флаконах по 30,0 вещества и в амп. по 200 и 400 мл 15 % раствора.
6.3. УРИКОЗУРИЧЕСКИЕ СРЕДСТВА И ИНГИБИТОРЫ СИНТЕЗА МОЧЕВОЙ КИСЛОТЫ
Урикозурическими называют ЛВ, увеличивающие выведение с мочой моче- вой кислоты и таким путем снижающие ее концентрацию в плазме крови и межклеточной жидкости. Мочевая кислота - естественный метаболит, образующийся
âпроцессе обмена нуклеиновых кислот, пуриновые основания которых превращаются в гипоксантин, окисляющийся далее при участии ксантиноксидазы до ксантина и мочевой кислоты. Нормальный уровень ее в плазме крови у взрослых составляет 0,16-0,39 ммоль/л, а суточная экскреция - 0,012 ммоль/кг массы тела. Нарушение пуринового обмена при подагре сопровождается 2-3 кратным возрастанием концентрации мочевой кислоты в крови. Растворимая в таких количествах
âщелочной среде крови, мочевая кислота кристаллизуется в кислой среде мочи, образуя уратные камни и вызывая нефропатию. Кристаллы мочевой кислоты откладываются в синовиальных сумках суставов, образуя “подагрические бугорки” и вызывая асептическое воспаление. Снижение концентрации мочевой кислоты в плазме крови уменьшает вероятность образования подагрических бугорков и уратных камней.
Понижение концентрации мочевой кислоты в крови может достигаться применением урикозурических средств. К ним относятся Aсidum acetylsalicylicum, Aethamidum и др. производные бензойной кислоты. Их реабсорбция в канальцах почек осуществляется при посредстве специфической транслоказы, которая обеспечивает также реабсорбцию мочевой кислоты. Занимая этот переносчик, урикозурические средства тормозят реабсорбцию мочевой кислоты в канальцах почек, усиливают выведение с мочой и снижают ее концентрацию в плазме крови.
Еще более эффективное снижение концентрации мочевой кислоты в плазме крови может быть достигнуто назначением веществ, которые ингибируют ксантиноксидазу и уменьшают образование мочевой кислоты. Allopurinolum (Milurit) - одно из таких средств. Через 7-10 дней его систематического применения наблюдается понижение концентрации мочевой кислоты в крови, а при систематическом применении аллопуринола в течение 2-4 месяцев могут рассасываться подагрические бугорки. Аллопуринол можно комбинировать с урикозурическими и противовоспалительными средствами.
Средства и препараты
*Acidum acetylsalicylicum (ñì. ãë. 4, ðàçä. 1.2). Aethamidum â òàáë. ïî 0,35
Allopurinolum (Milurit) â òàáë. ïî 0,1
159
