
Шлапак инфузионная терапия 2013
.pdfВ той же час обов’язковим є пошук причини зупинки кровообігу. Основні з них наведені в алгоритмі «4Г – 4Т». При цьому потрібно, не припиняючи масажу серця, проаналізувати можливі причини розвитку цього стану і провести необхідні заходи. В першу чергу – це встановлення венозного доступу шляхом катетеризації вени. Після цього розпочинається введення ліків внутрішньовенно – власне сама інфузійна терапія. Засоби і конкретні препарати, що вводяться хворому, залежать від стану останнього і можливої причини зупинку кровообігу згідно алгоритму «4Г – 4Т». Основні напрями можливої інфузійної терапії ми підсумували в таблиці 33.
Таблиця 33
Схема корекції причин зупинки серця (за алгоритмом «чотири Г – чотири Т»)
Причина зупинки кровообігу |
Програма лікування |
|
|
|
|
Гіповолемія (крововтрата, усі |
Р-ни кристалоїдів (Рінгера, Рінгер-лактату, „фіз..р- |
|
види шоку, анафілаксія) |
н”) – 400-800 мл |
|
|
|
Гіперосмолярні розчини (Реосорбілакт) – 200-400 мл |
|
|
Колоїди (гекодез) – 200-400 мл |
|
|
Гемотрансфузія (у разі крововтрати) |
|
|
|
Гіпокаліємія |
|
КCl 7,5 % - 20-30 мл (20-30 ммоль) – додати до |
|
|
інфузії |
|
|
|
Гіперкаліємія |
|
Введення 10% розчину глюкози з інсуліном |
|
|
|
Гіпертермія |
|
Введення антипіретиків (парацетамол, інфулган) з |
|
|
елементами зовнішнього охолодження |
|
|
|
Метаболічні |
порушення |
Ксилат – 200-400 мл |
(ацидоз) |
|
Сода-буфер – до 300 мл |
|
|
|
Тромбоз (коронарний або |
Тромболітичні засоби |
|
легеневий) |
|
|
|
|
|
Токсичне передозування |
Дезінтоксикаційна терапія за схемою (реосорбілакт, |
|
|
|
сорбілакт, ксилат, р-н Рінгера-лактатний тощо) |
|
|
|
Підсумовуючи викладене, наводимо загальну схему проведення серцево-легеневої реанімаці згідно перегляду 2010 року (мал. 23).
201
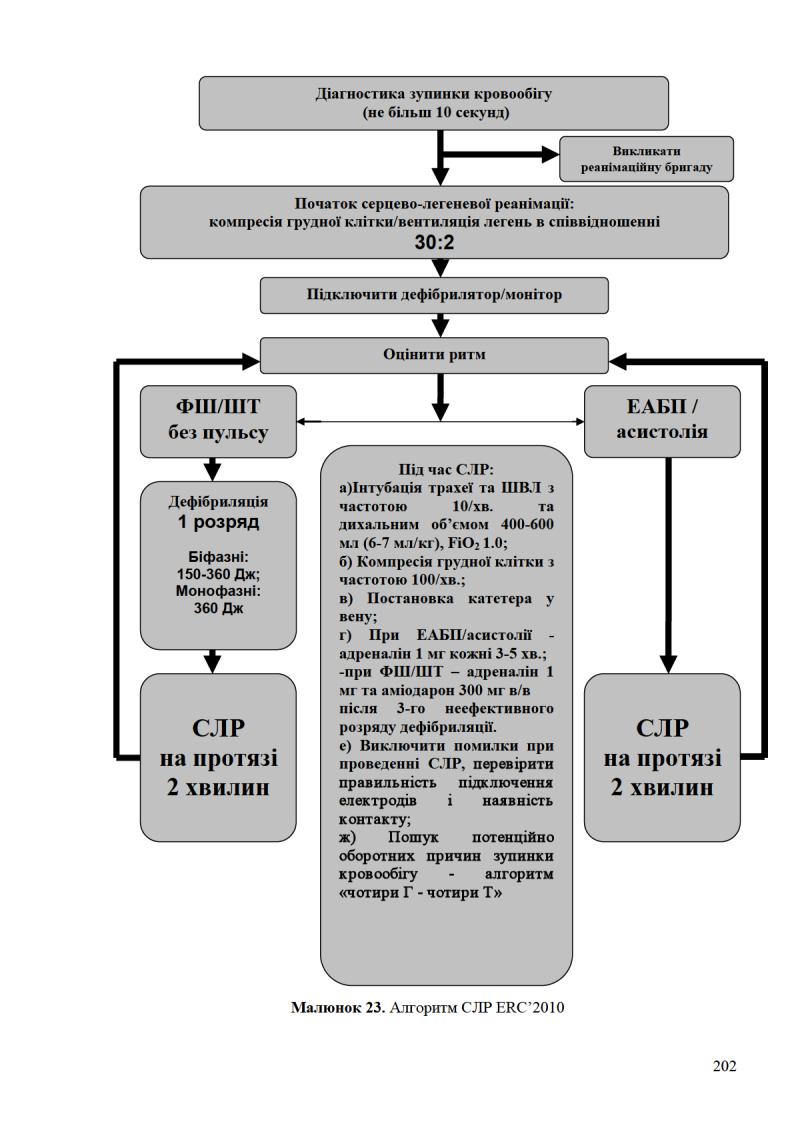
Прийняття рішення про припинення реанімації є достатньо складним, проте пролонгація СЛР більше 30 хв рідко супроводжується відновленням спонтанного кровообігу. Виняток становлять наступні стани: гіпотермія, утоплення в крижаній воді, передозування лікарських препаратів та переміжна ФШ/ШТ. Загалом, СЛР повинна продовжуватися до тих пір, поки на ЕКГ реєструється ФШ/ШТ. При цих порушеннях зберігається мінімальний метаболізм у міокарді, що забезпечує потенційну можливість відновлення нормального ритму.
Виділяють наступні критерії припинення реанімації:
•Відновлення самостійного кровообігу – поява пульсу на магістральних артеріях (компресія грудної клітки припиняється) та/або дихання (припиняють ШВЛ).
•Неефективність реанімації протягом 30 хв. Винятком є стани, при яких необхідно пролонгувати реанімацію: переохолодження (гіпотермія), утоплення у крижаній воді, передозування лікарських препаратів або наркотиків, електротравма, ураження блискавкою.
•Настання явних ознак біологічної смерті: максимальне розширення зіниць з появою так званого сухого «оселедцевого блиску» – за рахунок підсихання рогівки і припинення сльозовиділення; поява позиційного ціанозу, перш за все синюшне забарвлення з’являється по задньому краю вушних раковин і задній поверхні шиї, спині; ригідність м'язів кінцівок, що не досягає ступеня трупного заклякання.
Третя стадія: тривала підтримка життя (prolonged life support – PLS) включає комплекс заходів, які проводиться переважно у відділеннях реанімації та інтенсивної терапії та в спеціалізованих закладах неврологічної реабілітації і тут не розглядається. Для лікарів, що цікавляться цією проблемою, рекомендуємо звернутися на відповідні сайти Європейської Ради Реанімації (ERC).
203

6.13. Інтоксикаційний синдром
Найкращі детоксикаційні прилади – це печінка та нирки...
Але якщо ці органи ушкоджені або навантаження на них є надто великим – доводиться шукати інші шляхи.
А.П. Зільбер1
Інтоксикація є одним із найбільш поширених у клінічній практиці термінів. З інтоксикацією доводиться стикатися у різних галузях медичної практики таких, як: токсикологія, хірургія, особливо гнійно-септична, різні напрямки внутрішньої медицини й педіатрії, інфекційні захворювання й, безумовно, інтенсивна терапія. Незважаючи нa очевидність цього патологічного процесу, його точні наукові обриси не повною мірою сформульовані й донині. Це з умовлено низкою об'єктивних причин, серед яких виокремлюються: надзвичайна розмаїтість токсичних факторів, і, як наслідок, великий поліморфізм симптомів інтоксикації; складна взаємодія між процесами токсинопродукції та детоксикації в умовах цілісного організму; домінування неспецифічних проявів інтоксикації внаслідок універсальності метаболічних наслідків різних інтоксикаційних процесів.
Морфологічною основою інтоксикації є субклітинна взаємодія між токсином і рецептором. Наслідком цієї взаємодії є зміна біохімічних процесів і порушення функціонального стану органів і тканин. Умовою розвитку інтоксикації, яку розуміють як динамічний процес, є домінування процесів надходження токсинів ззовні (або утворення їх усередині організму) над можливостями систем детоксикації та їх елімінації. Залежно від джерел надходження токсинів, інтоксикації розділяють на:
1.екзогенні;
2.ендогенні;
3.ендотоксикози.
Зекзогенними інтоксикаціями доводиться мати справу токсикологам і, меншою мірою, інфекціоністам при лікуванні пацієнтів із захворюваннями, збудники яких
продукують екзотоксини (дифтерія, правець, ботулізм). Екзогенні інтоксикації, як
1 Анатолій Петрович Зільбер (народився в Україні – у Запоріжжі в 1931 році) – доктор мед.наук, професор, фундатор концепції медицини критичних станів. Автор більше, ніж 500 наукових робіт, в т.ч. 34 монографій. Основна особливість книг А.П.Зільбера, яка робить їх книжками «на всі часи», – це їх клініко-фізіологічна спрямованість та обгрунтованість. Вірогідно, саме тому жодне з фундаментальних положень, сформульованих А.П.Зільбером, не було спростоване.
204
правило, мають чітко окреслену клінічну картину, а найкращим засобом детоксикації є введення специфічних антидотів або антитоксинів.
У більшості інших клінічних ситуацій інтоксикаційний синдром обумовлений накопиченням:
1.Бактеріальних ендотоксинів (ліпополісахариди) та інших бактеріальних модулінів (тейхоєві кислоти, пептидоглікани, манози та ін.), які і є первинним біохімічним субстратом ендотоксикозу;
2.Токсичних органічних сполук (меркаптан, аміак, індол, нейромедіатори);
3.Надлишкових кількостей фізіологічних продуктів обміну й метаболізму (кетонові тіла, сечовина, креатинін, сечова кислота, білірубін, молочна кислота та ін.);
4.Біологічно активних речовин і медіаторів (інтерлейкіни, інтерферони, фактор некрозу пухлин і інші медіатори системної запальної реакції, ейкосаноіди, кініни, серотонін, біогенні аміни та ін.).
Крім цих токсичних факторів на формування інтоксикаційного синдрому і його клінічних проявів значний вплив мають водно-електролітні, осмотичні й кислотно-основні порушення. Потрібно відзначити, що прояви цих розладів нерідко дуже подібні до симптомів ендотоксикозу, і можуть, до деякої міри, визначати виразність цього симптомокомплексу.
Зпрактичної точки зору важливими є шляхи детоксикації. Серед останніх найбільш відомими є:
1.Метаболічні механізми (утилізація кетонових тіл);
2.Екскреторні механізми (виведення із сечею, повітрям, що видихується, вмістом шлунково-кишкового тракту (ШКТ);
3.Імунні механізми (поглинання токсинів клітинами моноцитарно-макрофагальної системи, зв'язування нейтралізуючими антитілами та ін.)
Зогляду на потенційно небезпечні результати прогресуючої інтоксикації, детоксикація була й залишається одним з основних напрямків сучасної інтенсивної терапії.
Обов'язковим у лікуванні екзота ендотоксикозів є гемодилюція, що передбачає парентеральне водне навантаження кристалоїдами (фізіологічний розчин, розчин Рінгера, розчин Рінгера-лактатний і ін.), колоїдами (розчини гідроексиетильованих крохмалів) та багатокомпонентними препаратами (реосорбілакт, ксилат). Виконується також «наводнення» рідиною перорально або через зонд. Це призводить до зменшення концентрації токсичної речовини в крові й прискорює її виведення із сечею. Швидкість виведення більшості токсинів збільшується у лужному середовищі. З метою залужнення
205
плазми хворим (під контролем кислотно-лужного балансу) внутрішньовенно вводять розчини, що містять гідрокарбонат натрію (4 % розчин соди, сода-буфер). Інфузійна програма визначається індивідуально з урахуванням рівня гематокриту, стану хворого, виду патології. У більшості випадків співвідношення кристалоїдів і колоїдів становить 3 : 1 або 4 : 1, а добовий об’єм інфузії – 25-35 мл/кг маси тіла.
Форсований діурез полягає в інтенсивному «наводненні» хворого (в обсязі до 80100 мл/кг маси тіла на добу), зі стимуляцією діурезу невеликими дозами сечогінних препаратів, що призведе до лікувальної поліурії й посиленого виведення токсичних речовин нирками.
Інфузійна детоксикація може бути ефективна тільки за умови розумного використання її можливостей. У свою чергу, проведення цієї терапії повинно базуватися на знаннях фармакодинаміки інфузійних препаратів і можливостей їхнього впливу на відомі шляхи детоксикації.
З огляду на механізми утворення ендотоксинів і шляхи детоксикації, логічним виглядає припущення про те, що інфузійний розчин, здатний проявляти дезінтоксикаційну дію, повинен мати наступні властивості:
1.Оптимізувати перфузію тканин з метою поліпшення умов для дифузії токсичних факторів з уражених клітин, тканин і органів у загальний кровоток;
2.Викликати гемодилюцію, що супроводжується зниженням концентрації токсинів у плазмі крові;
3.Форсувати діурез, у результаті чого токсини й метаболіти виводяться з організму;
4.Підтримувати функціональний стан гепатоцитів, які є найважливішою ланкою метаболічної детоксикації й дозволяють забезпечити активний метаболізм ряду ендота екзотоксинів;
5.Усувати наслідки інтоксикаційного синдрому (метаболічний ацидоз, електролітні й
метаболічні порушення).
Нові можливості для інтенсивної терапії інтоксикаційного синдрому відкрила поява оригінальних інфузійних препаратів Реосорбілакт і Сорбілакт, які були розроблені в НДІ патології крові й трансфузійної медицини АМН України в 1998 р. Особливістю цих розчинів є збалансований за рівнями калію, кальцію й магнію склад та висока осмолярність препаратів. Завдяки високій осмолярності Реосорбілакт і Сорбілакт викликають надходження рідини з міжклітинного простору в судинне русло, що сприяє поліпшенню мікроциркуляції й перфузії тканин, чим вирішується перше завдання дезінтоксикаційної терапії. Переміщення рідини з міжклітинного сектора у внутрішньосудинний простір призводить до збільшення ОЦК за рахунок збільшення
206
обсягу плазми, що супроводжується гемодилюцією. Таким чином, здійснюється «дренування» інтерстиціального простору й звільнення його від токсичних факторів.
Друга особливість Реосорбілакту та Сорбілакту – це наявність у їхньому складі йонів магнію, що дозволяє розраховувати на деякі позитивні впливи цього електроліту на нервово-м'язову збудливість і тонус гладкої мускулатури.
Однією з головних складових частин препаратів є шестиатомний спирт сорбітол. Завдяки великій осмотичній потужності сорбітолу й гіпертонічного натрію, відзначається виражена діуретична дія препаратів сорбітолу, особливо Сорбілакту. При цьому важливим є те, що останній має й нефропротекторну дію, а також підсилює діурез навіть за наявності гострої ниркової недостатності. Завдяки цьому токсини посилено елімінуються з організму.
Стимуляція перистальтики кишечнику також є суттєвим чинником детоксикації, що реалізується через посилення моторно-евакуаційної функції шлунково-кишкового тракту. Крім того, сорбітол, метаболізуючись до фруктози, нормалізує вуглеводний і енергетичний обмін. Це сприятливо впливає на функціональний стан гепатоцитів, у яких відновлюються запаси глікогену, що є очевидним внеском в інтенсифікацію процесів природної детоксикації.
Зменшуючи рівень токсинемії, сорбітол сприяє корекції ацидозу та відновленню нормальних показників кислотно-лужного балансу. Велику роль в досягненні цієї мети відіграє і другий компонент препаратів Реосорбілакт та Сорбілакт– натрію лактат.
Варто нагадати, що під час введення натрію лактату накопичення основ відбувається за рахунок метаболізму препарату. І тому корекція ацидозу відбувається повільніше і не викликає різких коливань рН , що дозволяє уникнути побічних ефектів, характерних для застосування для корекції ацидозу розчинів натрію гідрокарбонату.
Вважається також, що лактат натрію позитивно впливає на серцеву діяльність, регенераторну та дихальну функції крові, стимулює ретикулоендотеліальну систему, що в сумі посилює дезінтоксикаційну дію.
Діагностичні критерії екзогенного інтоксикаційного синдрому:
●контакт постраждалого з речовиною, яка викликала інтоксикацію;
●порушення функції органу (або виникнення системних реакцій) в залежності від системно-органної тропності та властивостей речовини, яка викликала отруєння.
Лікування:
А. Комплекс заходів інтенсивної терапії екзогенних інтоксикацій, направлений на виведення з організму токсинів, які не всмоктались у ШКТ:
1. Промивання шлунку.
207
2.Попереднє спорожнення шлунку перед його промиванням.
3.Об’єм рідини для разового введення не повинен перевищувати 75% від вікового об’єму шлунка постраждалого.
4.Сумарний об’єм рідини для промивання шлунку у постраждалого повинен складати розрахунок 0.5-1.0 л на рік життя, але не більше 10 л.
5.Для промивання шлунку використовують гіперосмолярний (сольовий) водний розчин.
6.Після промивання, в шлунок необхідно ввести ентеросорбенти.
7.Повторні промивання кишечнику гіперосмолярним водним розчином через кожні 8 годин протягом першої доби від моменту госпіталізації пацієнта.
8.Ентеросорбція протягом усього гострого періоду захворювання (призначення ентеросорбентів у вікових дозах).
Б. Комплекс заходів інтенсивної терапії екзогенних інтоксикацій по виведенню з організму токсинів, які всмоктались у кров’яне русло з ШКТ:
1.Ентеральне зондове водне навантаження, зі швидкістю введення 10-16 мл/кг на годину, протягом перших 6 годин лікування, на фоні стимуляції діурезу.
2.Ентеральне зондове водне навантаження здійснюється за умов припинення блювання та наявності легкого ступеня важкості гострого отруєння.
3.Після 6 годин лікування, об’єм водного навантаження та швидкість введення розчинів визначається індивідуально.
4.Стимуляція діурезу салуретиками у вікових дозах.
5.Парентеральне водне навантаження, зі швидкістю інфузії 10-15 мл/кг на годину протягом перших 6 годин лікування на фоні стимуляції діурезу. В комплексі інтенсивної терапії використовують препарати Реосорбілакт та Сорбілакт (6-7 мл/кг на добу), розчини кристалоїдів та глюкози.
6.Парентеральне водне навантаження здійснюється за умов наявності середнього або важкого ступеня проявів гострого отруєння.
7.Після перших 6 годин лікування, об’єм водного навантаження та швидкість введення розчинів визначається індивідуально.
В. Комплекс заходів інтенсивної терапії екзогенних інтоксикацій з ситуаційною та коригувальною метою:
1.Регідратаційна терапія (ентеральна або парентеральна) з застосуванням препаратів Реосорбілакт та Сорбілакт (6-7 мл/кг на добу), розчинів кристалоїдів та глюкози до закінчення симптомів ексикозу (за наявності останнього).
208
2.Корекція електролітних порушень шляхом введення сольових розчинів, на фоні лабораторного контролю вмісту електролітів у крові.
3.Контроль та підтримка вітальних функцій.
4. Корекція кислотно-лужного балансу.
5.Глюкокортикоїдна терапія (за показаннями).
6.Введення вітаміну Е в дозі 2 мг/кг на добу перорально.
7.Внутрішньовенне введення 20 % розчину глюкози з інсуліном та вітамінами С , В1,
В6.
8.В разі наявності показів – використання ШВЛ.
9.Корекція гіпокальціемії.
Г. Антидотна терапія:
●при отруєнні опіоїдами – Налоксон 0,4-2,0 мг; за необхідності – повторне введення (до 10 мг); при отруєнні ЛСД та іншими галюциногенами – діазепам в дозі 10-20 мг.
●введення інших прямих та непрямих антидотів.
При адекватному та своєчасному застосуванні перелічених засобів інтенсивної терапії протягом 1-3 днів лікування слід очікувати припинення порушень органних функцій та зниження виразності проявів синдрому інтоксикації.
209
6.14. Ішемічний інсульт
Немає помилки більш шкідливої, ніж дотримуватися думки, що ви розумієте функціонування власного мозку.
Льюїс Томас
Україна посідає одне з перших місць у Європі за показниками захворюваності на гострі порушення мозкового кровообігу (ГПМК) та смертності від інсульту. Згідно з офіційною статистикою, щороку стається 100-110 тис. інсультів (понад третина з них – у людей працездатного віку), 30-40 % хворих на інсульт помирають впродовж перших 30 днів і до 50 % – протягом 1 року від початку захворювання, 20-40 % хворих, що вижили, стають залежними від сторонньої допомоги (12,5% первинної інвалідності), і лише близько 10 % повертаються до повноцінного життя [92]. У більшості випадків наслідком ГПМК є не смерть, а обмеження життєдіяльності, тому інсульти є провідною причиною інвалідності серед людей старшої вікової групи. Такі показники різко контрастують із завданнями, які зазначені у Гельсинборзькій декларації 2006 щодо стратегії боротьби з інсультом в Європі, затвердженій 2-ю Об’єднаною конференцією Європейського регіонального бюро ВООЗ та Європейської інсультної організації: до 2015 р. довести 30денну летальність при інсульті до рівня <15 % і незалежність у побуті через 90 днів серед тих, хто вижив до рівня >70 %. В Україні п роводиться велика робота по вдосконаленню надання сучасної допомоги хворим на ГПМК. Зокрема, у 2012 році вийшов у світ «Уніфікований клінічний протокол медичної допомоги. Ішемічний інсульт», підготовлений фахівцями МОЗ України [68].
Надання допомоги хворим з інсультом на догоспітальному етапі
В останні роки змінилися погляди на стратегію та тактику ведення хворих з гострими порушеннями мозкового кровообігу. Наслідком розвитку наукових досліджень у галузі інсультології з’явилася концепція «час = мозок», яка сформувала нове відношення до інсульту з визнанням його невідкладним станом, лікування якого вимагає екстреної госпіталізації, а надання медичної допомоги здійснюється в перші хвилини й години з моменту його розвитку в спеціалізованих інсультних відділеннях.
Основні напрямки догоспітальної допомоги полягають у швидкому розпізнаванні інсульту; стабілізації стану хворого та його швидкому транспортуванні до відповідної лікувальної установи.
210
