
Pogosov-Atlas_operativnoy_otorinolaringologii
.pdf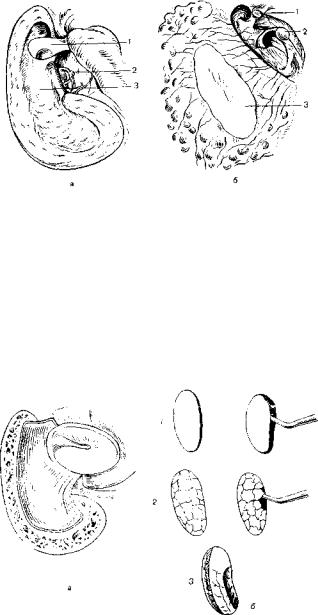
176 |
Глава IV |
206.Подготовка операционного поля к фенеетрации полукружного канала.
а— выведение головки молоточка для резекции; б — истончение костной капсулы канала перед фенестрацией; 1 — головка молоточка; 2 — стремя 3 — область ампулы горизонтального полукружного канала.
Во время операции помощник постоянно орошает операционную рану в месте трепанации бором изотоническим раствором хлорида натрия комнатной температуры и одновременно отсасывает его. Такая методика позволяет избежать перегрева костной ткани и удалять костные опилки.
207. Окончательный вид послеоперационной полости (а) |
и два варианта фе |
|
неетрации лабиринта (б). |
г |
ч- |
- вид вскрытог. лабиринта .
перепончатой ампулой.
Операции при заболеваниях уха |
177 |
Опознавательными признаками эндолимфатического мешка, находящегося в дубликаторе твердой мозговой оболочки, являются: наличие сосудистой сети по периферии мешка, белесоватый цвет его стенки, иногда незначительное его выбухание в трепанационпую рану. Кроме того, мы определяем место расположения мешка ощупы-
ванием тонким элеватором пространства между твердой мозговой оболочкой и lamina vitrea через трепанационное отверстие в задней черепной ямке кпереди от сигмовидного синуса(рис. 210, е). Этим премом удается определить костный выступ на задней поверхности пирамиды височной кости, прикрывающий эндолимфатическую ямку.
После установления всех перечисленных выше признаков изогнутой иглой расслаивающим движением производят вскрытие мешка по его периферии. Полученное отверстие расширяют специальным микроэлеватором, которым дополнительно проводят зондирование эндолимфатического пространства, затем вводят шунт-дренаж (рис. 211, а). Шунт-дренаж и обнаженную dura mater задней черепной ямки прикрывают свободным периостальным лоскутом, взятым в начале операции. Рану зашивают наглухо.
Хордоплексустомия
Показания: приступы системного головокружения, постоянный шум в ухе, отсутствие гидропса лабиринта. Операцию производят под местным обезболиванием. Типичную интрамеатальную тимпанотомию выполняют под операционным микроскопом при увеличении в 12'/2 раз (см. Стапедэктомия). После того как chorda tympani выведена в просвет барабанной полости, часть ее, длиной около 2 мм, иссекают микроножницами.
Иссечение plexus tympanicus производят поэтапно. Вначале иссекают слизистую оболочку промонториальной стенки на всем протяжении основного завитка улитки; отсепаровку и удаление слизистой оболочки осуществляют острой иглой. Затем тщательно удаляют нервные стволы plexus tympanicus, заложенные в костных полуканальцах. Выскабливание полуканальцев производят иглой и узким распатором в виде копья. Операцию заканчивают укладыванием меатотимпанального лоскута на прежнее место.
Хирургические вмешательства на лабиринте
Показания: гнойное воспаление лабиринта, наличие вестибулярных расстройств, не поддающихся консервативному лечению, при резко выраженной тугоухости или глухоте пораженного уха. Обезболивание — общее. Все операции на лабиринте можно разделить на три группы в зависимости от подхода к патологическому очагу и объема хирургического вмешательства.
К первой группе хирургических методов вскрытия лабиринта относятся те, при которых производят частичное вскрытие лабиринта
12 Атлас оперативной оторяволарингологин
178 |
Глава IV |
Операции при заболеваниях уха |
179 |
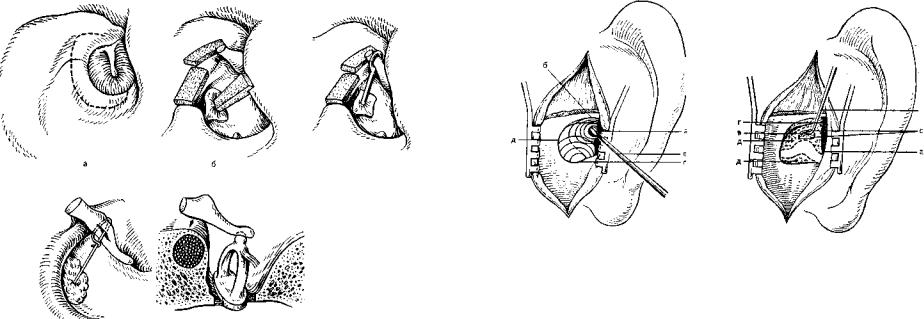
208. Варианты стапедопластики после
фенестрации горизонтального полукруж^ ного канала.
а — разрез кожи; б — стапедопластика хрящевым протезом; в — стапедопластика тефлоновым протезом; г — стапедопластика проволочным протезом с жировой клетчаткой по Шихи; д — смещение рукоятки молоточка на мобилизованное стремя.
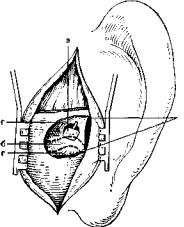
209.Вид операционной раны после отсепаровки мягких тканей и взятия перио-
стального лоскута при дренировании эндолимфатического пространства, а — задняя костная стенка наружного слухового прохода, б — граница верхней стенки трепанационного канала; в — бор; г — граница нижней стенки трепанационного канала; д — медиальная граница трепанационного канала. Дугообразными линиями показаны этапы трепанации.
210. Вид операционной раны при обнаженной dura mater и вскрытом эндолимфатическом мешке.
а — проекция сигмовидного синуса; б — участок обнаженной dura mater задней черепной ямки; в — место вскрытия эндолимфатического мешка; г — задняя стенка наружного слухового прохода; д — послеоперационный костный канал; е — элеватор, которым производят зондирование эндолимфатической ямки .
через переднюю поверхность преддверия и удаление патологического содержимого лабиринта, — способы Гинзберга I, Бурге 1.
Вторую группу составляют способы, при которых также удаляют только патологически измененную часть лабиринта, но преддверие вскрывают сзади, не выходя за пределы пирамиды височной кости, а также вскрывают все полукружные каналы в той или инойпо следовательности, — способы Нейманна, Руттина и Бохона.
Третью группу составляют способы собственно лабирннтэктомии, при которых доступ к преддверию осуществляют сзади. Операция
не ограничивается только вскрытием и выскабливанием полостей внутреннего уха, производят обнажение полостей черепа и почти полное удаление слуховой и неслуховой части внутреннего уха— способы Янсена II, Нейманна II, Гипзберга II, Уффенорде.
Лабиринтотомия по Гинзбергу I. Первым этапом при любом вмешательстве на лабиринте выполняют радикальную операцию на сред-
нем ухе. Важным моментом операции является снятие шпоры до уровня наружного полукружного канала и даже ниже.
Подход к лабиринту осуществляют через промонториальную стенку. Вначале вскрывают окно преддверия, для этого из ниши окна удаляют все сохранившиеся элементы стремени. Затем вскрывают улитку фрезой в области верхушки, которая находится довольно поверхностно, непосредственно под каналом m. tensor tympani и каналом лицевого нерва, на расстоянии 5—6 мм кпереди от края окна улитки. Вскрыв вершину улитки, удаляют костную ткань в направлении к окну преддверия и часть промонториальной стенки книзу. Таким образом удается вскрыть все завитки улитки, при этом лучше пользоваться фрезой.
Мы предпочитаем на этом этапе операции удалять костную ткань в области нижнепереднего края окна преддверия по направлению книзу и кпереди, доходя до верхушки улитки. Полученного отвер12*
ISO |
|
Глава IV |
Операции при заболеваниях уха |
|
181 |
|||
|
|
|
|
|
||||
|
|
|
|
расположен выше канала лицевого нерва на1,5—2 мм, а в области |
||||
|
|
|
|
нисходящего канала лицевого нерва на 3 мм. |
|
|||
|
|
|
|
Другим важным ориентиром являетсяprocessus cochlearifonnis. |
||||
|
|
|
|
При вскрытии горизонтального канала нельзя приближаться к нему |
||||
211 |
|
|
|
ближе чем на 2 мм, так как на этом уровне канал лицевого нерва |
||||
Вид операционной раны при установленном |
делает |
изгиб. Определив необходимые ориентиры, вскрывают |
ампулу |
|||||
шунте-дренаже, а — шунт-дренаж; б — проекция |
горизонтального полукружного канала в направлении от лицевого |
|||||||
сигмовидного синуса; в — задняя стенка наружного |
||||||||
слухового прохода; г — тре-панационный канал. |
|
нерпа. Вскрыв ампулу, зондом проникают в преддверие и устанав- |
||||||
|
|
|
|
ливают расположение полукружного канала, который вскрывают до |
||||
стия вполне достаточно для удаления |
его дуги, как правило, отстоящей кзади от края окна преддверия на |
|||||||
5 мм. |
|
|
|
|
||||
патологически измененных |
тканей |
из |
Следующим моментом операции является вскрытие ампулы фрон- |
|||||
преддверия и улитки. |
|
|
тального полукружного канала, который располагается непосредст- |
|||||
Обязательным |
по |
|
условиемвенно |
над ампулой горизонтального полукружного канала. Затем |
||||
лабиринтэктомии |
ГинзбергуI |
продолжают трепанацию костного массива спереди назад над гори- |
||||||
является наложение контрапертуры на |
зонтальным полукружным каналом, смещаясь на 2—3 мм кзади от |
|||||||
наружный |
полукружный |
, канал |
его дуги, где в толще медиальной стенкиaditus ad antrum распола- |
|||||
который находится на днеaditus ad antrum и легко определяется |
гается сагиттальный полукружный канал. Постепенно углубляясь, |
|||||||
после вскрытия антрума. Близкое расположение канала лицевого |
вскрывают и сагиттальный канал. |
|
||||||
нерва обусловливает значительную опасность этого момента опера- |
На этом этапе операции горизонтальный полукружный канал |
|||||||
ции, так как минимальное отклонение инструмента от правильного |
вскрыт на протяжении от ампулы до изгиба гладкого колена, капал |
|||||||
направления может привести к травме лицевого нерва. |
|
|
представляет ссбой /келоб, открытый кверху. Фронтальный полукруж- |
|||||
Для предотвращения повреждения лицевого нерва в окно преддве- |
ный канал вскрыт сз;<ди от ампулы до изгиба гладкого колена, его |
|||||||
рия под канал нерва вводят крючок. Конец крючка попадает в ам- |
желоб |
открыт |
кзади. Задний |
(сагиттальный) полукружный |
канал |
|||
пулу наружного полукружного канала, что служит ориентиром. Со- |
вскрывают частично выше дуги горизонтального полукружного - ка |
|||||||
ответственно положению крючка производят вскрытие полукружного |
нала. После этого производят зондирование фронтального полукруж- |
|||||||
канала бором сверху вниз. После вскрытия канала ориентировку |
ного канала, находящегося в переднем углу костной раны и веду- |
|||||||
производят с помощью щупа, которым определяют направление тре- |
щего к гладкому колену; в заднем отделе костной раны зондируют |
|||||||
панации вдоль канала по его просвету. |
|
|
|
отверстие, ведущее в гладкое колено горизонтального канала, не- |
||||
Метод Бурге I отличается от способа Гинзберга I тем, что вскры- |
сколько сзади от этого отверстия— два отверстия сагиттального ка- |
|||||||
тие лабиринта начинают со стороны латерального полукружного -ка |
нала, сообщающиеся желобом. |
|
|
|||||
нала, а не со стороны промонториума, который вскрывают более |
Руководствуясь указанными выше отверстиями полукружных -ка |
|||||||
широко. Кроме того, используют защититель канала лицевого нерва |
налов и ориентируясь с помощью зонда, производят трепанацию |
|||||||
особой конструкции. |
|
|
|
кости в направлении кcrus communae, доступ к которому прикрыт |
||||
Способ Бохона. Первым этапом производят радикальную операцию |
гладким коленом горизонтального полукружного канала. Последним |
|||||||
на среднем ухе, формируют полость по возможности больших разме- |
вскрывают ампулярныи отдел сагиттального канала, располагающийся |
|||||||
ров. Затем вскрывают лабиринт через горизонтальный канал. Ори- |
параллельно нисходящему колену канала лицевого нерва - и от |
|||||||
ентиром при вскрытии является бороздка между горизонтальным -по |
крывающийся на дне преддверия. |
|
||||||
лукружным каналом и нисходящим коленом канала лицевого нерва: |
Таким образом, на этом этапе операции преддверие широко от- |
|||||||
она определяет пределы трепанации снизу. Если бороздка плохо вы- |
крыто кзади, полукружные каналы вскрыты на всем их протяжении. |
|||||||
ражена, то нужно руководствоваться даннымиBourque, согласно ко- |
Снята верхняя половина горизонтального полукружного канала в |
|||||||
торым горизонтальный полукружный канал в ампулярном отделе |
|
области ампулы, резецированы дуга и гладкое колено. Удалена зад- |
||||||
|
|
|
|
няя половина |
фронтального |
канала, латеральная половина crus |
||
|
|
|
|
commune и латеральная половина сагиттального канала. На послед- |
||||
|
|
|
|
нем этапе операции производят вскрытие улитки, которое осуществ- |
||||
|
|
|
|
ляют трепанацией костного массива промонтириума между окнами |
||||
|
|
|
|
преддверия. |
|
|
|
|
182 Глава IV
Расширенная лабиринтэктомия по Нейманну. Показанием к расширенной лабиринтоктомии является гнойный лабиринт с внутричерепным осложнением. Принципиальным отличием этого способа от описанных выше является обнажение твердой мозговой оболочки задней черепной ямки так широко, как это только возможно.
После выполнения радикальной операции на среднем ухе, вскрытия лабиринта и обнажения твердой мозговой оболочки задней черепной ямки снимают заднюю поверхность пирамиды по направлению к внутреннему слуховому проходу. Кость снимают строго параллельно задней поверхности пирамиды, постепенно продвигаясь вперед по направлению к верхушке пирамиды до тех пор, пока не появится спинномозговая жидкость как свидетельство того, что внутренний слуховой проход вскрыт.
Для более широкого обнажения твердой мозговой оболочки и -сво бодного доступа к внутреннему слуховому проходу операцию иногда дополняют обнажением твердой мозговой оболочки средней черепной ямки от угла пирамиды до барабанного устья слуховой трубы со снесением верхней грани пирамиды от ее угла до верхушки.
Способ Уффенорде заключается в широком и полном вскрытии всех полостей лабиринта, обнажении твердой мозговой оболочки задней черепной ямки в областиsaccus endolymphaticus и вскрытии дна внутреннего слухового прохода. Операция в полном объеме может быть выполнена только после освобождения лицевого нерва из его канала.
Лабиринтэктомию выполняют после общеполостной операции на среднем ухе, при которой полость формируют возможно больших размеров, особенно наружное отверстие костной раны. Первым этапом вскрывают заднюю черепную ямку медиально от сигмовидного синуса. Затем удаляют кость позади лицевого нерва в виде желоба, что облегчает дальнейшее его обнажение. Шпору сглаживают снаружи возможно больше, что позволяет начать вскрытие канала лицевого нерва именно в этом месте. В большинстве случаев достаточно обнажить лицевой нерв только в области горизонтального колена,
в нисходящей части лицевого нерва можно обнажить его доprocessus pyramidalis. В этот ответственный момент операции, чтобы избежать повреждения нерва, анестезиолог тщательно наблюдает за мимической мускулатурой больного и о каждом подергивании мышц лица информирует хирурга.
После обнажения латеральной половины лицевого нерва удаляют кость между обнаженной dura mater задней черепной ямки и лицевым нервом. Отсюда же вскрывают сзади преддверие и наружный полукружный канал. После удаления костной ткани основного -за витка улитки и широкого вскрытия преддверия сзади и сверху позади лицевого нерва, как правило, отделяют весь блок, содержащий наружные части полостей преддверия вместе с желобом канала -ли цевого нерва. Затем удаляют нависающие костные стенки и широко обнажают твердую мозговую оболочку задней черепной ямки до пол-
Операции при заболеваниях уха |
183 |
ного обнажения эндолимфатической ямки. Внутренний слуховой проход вскрывают после удаления улитки.
В результате этой операции формируется большая, хорошо обозримая полость, в которой свободно лежит лицевой нерв. Заушную рану при расширенных операциях на ухе не зашивают, полость тампонируется рыхло турундами, пропитанными мазями, содержащими антибиотики. Вначале тампонируется полость со стороны вскрытой улитки и вскрытых полукружных каналов, а затем все полости среднего уха.
ХИРУРГИЧЕСКИЕ ВМЕШАТЕЛЬСТВА ПРИ ОТОГЕННЫХ И РИНОГЕННЫХ ВНУТРИЧЕРЕПНЫХ ОСЛОЖНЕНИЯХ
Ото- и риногенные внутричерепные осложнения встречаются в клинической практике еще сравнительно часто и являются тяжелыми в прогностическом отношении заболеваниями. Они имеют целый ряд общих черт.
Отогенные внутричерепные осложнения развиваются как при острых, так и при хронических средних отитах и лабиринтитах, риногенные — главным образом при острых и хронических синуитах. Риногенные внутричерепные осложнения встречаются реже, но по клиническому течению и в прогностическом отношении они значительно тяжелее отогенных.
Есть основание считать, что ото- и риногенные внутричерепные осложнения часто представляют собой последовательные звенья единого патологического процесса. Едиными для них в основном -яв ляются и принципы лечения. Главный из них, провозглашенный еще в прошлом веке, сохранился до настоящего времени— ведущим методом лечения является хирургический, направленный на устранение первичного очага.
При выполнении соответствующих операций необходимо придерживаться ряда правил, методических приемов и рекомендаций, в значительной степени общих для всех гнойных внутричерепных отогенных и рпногенных осложнений.
1. Хирургическое вмешательство по поводу ото- и риногенных внутричерепных осложнений всегда является срочным, и произво дить его следует безотлагательно. Исход операции находится в пря мой зависимости от сроков ее проведения.
2.Выжидательная тактика с целью тонкой дифференцировки, точ ного определения в предоперационном периоде формы, локализации
ираспространенности внутричерепного процесса недопустима.
3.Даже крайне тяжелое общее состояние больного при наличии гнойного отоили риногенного осложнения не должно служить про
тивопоказанием к проведению операции, ибо только она может пред отвратить летальный исход.
184 |
Глава |
4. Хирургическое вмешательство при внутричерепных ото- и рк ногенных осложнениях желательно проводить под общим эндотрГ* хеальным наркозом. В отдельных случаях приемлемой для этой ' является и местная анестезия с использованием НЛА.
5. Операции на ухе и придаточных пазухах носа при репных осложнениях всегда следует проводить через широкий д0~ ступ.
6.Удаление кости во время операции следует производить щад^, щим, безмолотковым способом, с помощью фрез, стамесок, ложечек
илишь в крайнем случае долотом.
7.В процессе выполнения операции на ухе и придаточных пазухах носа необходимо тщательно удалять все патологически измененные ткани, максимально щадя при этом здоровую кость и слизистую обо.
лочку.
8.Для обеспечения широкого и безопасного обнажения твердой мозговой оболочки следует избегать формирования над ней узкой в глубокой костной раны, она должна быть по возможности оптималь ных размеров.
9.С целью предупреждения травмы твердой мозговой оболочки при ее обнажении целесообразно предварительно отслаивать распа тором или ложечкой от краев дефекта кость, подлежащую удалению. Особая осторожность при этом требуется при манипуляциях в об ласти венозных синусов.
10. Твердую мозговую оболочку при ото- и риногенных внутриче репных осложнениях всегда необходимо обнажать достаточно ши роко, за пределы патологически измененных участков.
11. Обнаженную твердую мозговую оболочку необходимо тщатель но обследовать визуально и пальпацией, иногда с помощью оптиче ских приспособлений; грануляции на ней удалять не следует.
12. При наличии свободного гноя в ране необходимо принимать все меры предосторожности для предупреждения инфицирования окружающих тканей.
13.Заушную рану после операций на ухе, произведенных по по воду внутричерепных осложнений, зашивать не следует. Она обес печивает возможность динамического наблюдения за течением бо лезни и последующего терапевтического воздействия на патологиче ский процесс, в том числе и очередного хирургического вмешатель ства, если в этом возникает необходимость.
14.Хирургическое лечение ото- и риногенных внутричерепных осложнений всегда необходимо сочетать с рациональной и активной
антибактериальной, противовоспалительной, антитоксической, дезин фицирующей, дегидратирующей, десенсибилизирующей, общеукреп ляющей терапией.
15. Результаты хирургического лечения ото- и риногенных внут ричерепных осложнений зависят от его вида и стадии заболевания, пола и возраста больного, общего его состояния, времени поступле ния в клинику от начала заболевания, характера инфекции, сроков
Операции при заболеваниях уха |
185 |
|
проведения операции и других факторов. Особая роль принадлежит врачу, его общей и хирургической квалификации, оперативности в обследовании и лечении больного.
Операции при экстрадуральном абсцессе
Экстрадуральный абсцесс возникает в результате скопления гноя между наружной поверхностью твердой мозговой оболочки и -соот ветствующим участком кости черепа. В зависимости от источников гноя и путей его проникновения к мозговой оболочке экстрадуральвый абсцесс отогенного происхождения локализуется обычно в средней или задней черепной ямке, риногенного — в передней, реже в средней черепной ямке.
Риногенный экстрадуральный абсцесс чаще возникает при поражении лобных, основных и решетчатых придаточных пазух носа. В случаях расположения гнойника рядом с сигмовидным синусом его называют перисинуозным абсцессом. Исключительно редко экст-
радуральные абсцессы отогенной природы локализуются вне границ височной кости.
Подозрение на риноили отогенный экстрадуральный абсцесс, а тем более наличие убедительных доказательств являются основа-
нием для хирургического вмешательства. Операцию на ухе или придаточных пазухах носа в этих случаях следует производитьне медленно, в экстренном порядке, с соблюдением основных правил и рекомендаций, изложенных выше.
При остром среднем отите, осложненном экстрадуральным абсцессом, производят простую трепанацию сосцевидного отростка, при хроническом — общеполостную операцию на ухе. В случаях гнойного поражения лабиринта и его причинной роли в возникновении внутричерепного осложнения осуществляют также элиминацию патологического очага в лабиринте. При остром и хроническом синуите, послужившем источником развития экстрадурального абсцесса, производят вскрытие соответствующих придаточных пазух.
Во время операции на первичном гнойном очаге обязательнооб нажают твердую мозговую оболочку. Место и размеры обнажения оболочки определяются главным образом характером и распространенностью патологического процесса, локализацией и величиной экстрадурального абсцесса. Однако в любом случае твердую мозговую оболочку следует обнажать широко, за пределы измененных участков.
Последовательно и тщательно удаляют все патологически измененные ткани, широко вскрывают абсцесс и создают благоприятные условия для дренирования раны в основном за счет устранения в ране узких и глубоких карманов, формирования гладких и ровных стенок я краев. Техника выполнения этого ответственного этапа операции
в значительной степени зависит от состояния височной кости или церебральных стенок соответствующих придаточных пазух носа.
186 |
Глава IV |
|
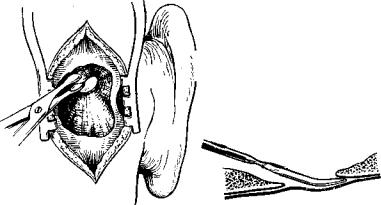
212
Обнажение твердой мозговой оболоч* ки в области средней черепной ямк» костными кусачками.
213 .
Отслаивание твердой мозговой оболочки от прилежащей кости изогнутым распатором.
В случаях обширного разрушения их патологическим процессом обнажение твердой мозговой оболочки не представляет для хирурга особых трудностей. Его производят в основном без использования дополнительных технических приемов, одновременно с изъятием разрушенной кости и вскрытием гнойника.
Труднее обнажить твердую мозговую оболочку и удалить экстрадуральный абсцесс при склеротическом строении сосцевидного - от ростка и ограниченной деструкции кости— лишь в приантральной области. То же самое относится и к стенкам придаточных пазух носа. Поиску гнойника в этих случаях помогает обнаружение костной фистулы, ведущей в экстрадуральное пространство. У отдельных больных экстрадуральный абсцесс выявляется лишь после кропотливого и трудоемкого процесса снятия толстого слоя склеротически - из мененной кости.
Как и на других этапах хирургического вмешательства, удаление костной ткани в данном случае целесообразно производить безмолотковым способом, лучше всего различными по конфигурации и величине прямолинейными, изогнутыми и желобоватыми стамесками. После небольшого обнажения стамеской твердой мозговой оболочки снимать прилежащую кость удобно костными ложечками разных размеров и кусачками различной конфигурации и величины
(рис. 212).
При расширении отверстия в кости во время обнажения твердой мозговой оболочки имеется повышенная опасность повреждения ее инструментами вплоть до разрыва. Если разрыв произойдет в стенке' венозного синуса, появляется значительное кровотечение, которое резко осложняет операцию. Во избежание травмирования мозговой оболочки целесообразно предварительно отслоить ее от прилежащей кости тупым изогнутым распатором или выпуклой стороной костной
Операции при заболеваниях уха |
|
|
|
|
187 |
|
ложечки (рис. 213). Необходимо заметить, что |
отслаивание твердой |
|||||
мозговой оболочки от прилежащей кости можно производить лишь |
||||||
при отсутствии в ране свободного гноя, скопления холестеатомных |
||||||
масс, инфицированных грануляций, кариозной костной ткани. Осво |
||||||
бождать рану от гноя, крови, промывной жидкости, мелких твердых |
||||||
частиц удобно с помощью водоструйного или электрического отсоса. |
||||||
Необходимо придерживаться следующего правила: манипуляции на |
||||||
твердой мозговой оболочке можно проводить лишь на завершающих |
||||||
этапах операции, когда основные действия по обнаружению и устра |
||||||
нению |
патологического |
Содержимого |
из |
уха |
уже |
закончены. |
Я
Обнажать твердую мозговую оболочку необходимо очень осторожно, но достаточно широко, за границы измененных участков. Обнаженную мозговую оболочку следует тщательно осмотреть и обследовать путем пальпации тупым зондом на наличие очагов деструкции и свищей, ведущих в субдуральное пространство. Целесообразно при этом пользоваться оптическими приборами. Грануляции на твердой мозговой оболочке необходимо не травмировать и не удалять.
Операцию заканчивают контрольным осмотром, туалетом всей раны и рыхлой тампонадой ее по общим правилам. Заушную рану
оставляют открытой для последующего лечения и наблюдения за течением болезни.
При положительной динамике заболевания на заушную рануна кладывают отсроченные или вторичные швы. У некоторых больных после выздоровления приходится делать пластическую операцию по закрытию образовавшегося заушного отверстия.
При наружном подходе к пораженной придаточной пазухе носа рану обычно зашивают, однако в полость ее целесообразно ввести дренажную трубку. Особое внимание следует обратить на создание широкого соустья пазухи с полостью носа. Функционирование его в ближайшем и отдаленном послеоперационном периоде обеспечивается использованием резиновых, силиконовых, фторопластовых и других эластических трубок, а также трубок из гетерогенной брюшины. Хирургическое лечение экстрадуральных абсцессов необходимо сочетать с соответствующей консервативной терапией.
Операции при субдуральном абсцессе
Субдуральный абсцесс как изолированное, самостоятельное осложнение при воспалительных процессах уха и придаточных пазух носа встречается очень редко. Чаще он сочетается с другими внутричерепными осложнениями. В зависимости от источника инфицирования субдуральный абсцесс наблюдается в задней, средней или передней черепной ямке.
Отогенные субдуральные абсцессы локализуются, как правило, в средней черепной ямке, значительно реже в задней и как исключение в передней; риногенные — обычно в передней, реже в средней и как исключение в задней. Субдуральный абсцесс нередко сочетает-

188 |
Глава IV |
Операции при заболеваниях уха |
189 |
214. Пункция субдурального пространства в
области средней черепной ямки.
215.Рассечение твердой мозговой оболочки в области средней черепной обо лочки.
ся с экстрадуральным абсцессом, гнойным лептоменингитом, энцефалитом. В этих случаях клиническая картина заболевания соответственно усложняется. Однако неизменной должна оставаться тактика врача — обязательное и безотлагательное хирургическое лечение больного. Без элиминации первичного гнойного очага и удалс аия сформировавшегося абсцесса излечение практически невозможно. Недопустимо терять время на ожидание или поиски дополнительных симптомов, чтобы уточнить форму внутричерепного осложнения.
Этот вопрос не главный в лечении больных с внутричерепными осложнениями, его достаточно легко решить во время операции.
При остром гнойном отите, послужившем источником возникновения субдурального абсцесса, производят простую трепанацию сосцевидного отростка, при хроническом — радикальную операцию на ухе, при синуите — широкое вскрытие соответствующих пазух. После изъятия патологического содержимого из первичного очага и широкого
обнажения твердой мозговой оболочки до непораженных тканей ее тщательно обследуют. При наличии субдурального абсцесса твердая мозговая оболочка над гнойником часто бывает желто-белого или желто-зеленого цвета, истончена, покрыта гнойно-некротическим, фибринозным налетом, грануляциями, иногда набухшая, выпячена.
без пульсации, с участками некроза, свищами, ведущими в субдуральное пространство. Иногда через измененную мозговую оболочку просвечивает гной.
Перед манипуляциями по обнаружению и вскрытию субдурального абсцесса твердую мозговую оболочку дезинфицируют5% спиртовым раствором йода и принимают меры для предупреждения зате~
кания гноя в экстрадуральное пространство. С этой целью следует избегать излишнего отслаивания мозговой оболочки от прилежащей кости и предохранять окружающие непораженные ткани марлевыми прокладками.
При наличии в твердой мозговой оболочке точечной фистулы, ведущей в абсцесс, ее расширяют узким скальпелем линейным или крестообразным разрезом, через который извлекают гной шприцем или отсосом, не травмируя окружающие ткани. В случае отсутствия свища субдуральное пространство пунктируют через твердую мозговую оболочку толстой иглой со шприцем в нужных направлениях. Для предупреждения травмирования и дополнительного инфицирования подлежащих оболочек и мозгового вещества игле всегда придают тангенциальное направление (рис. 214).
При обнаружении гноя в субдуральном пространстве его сразу же, не вынимая иглы, максимально извлекают шприцем, после чего остроконечным скальпелем производят крестообразное рассечение твердой мозговой оболочки над гнойником для последующего его дренирования (рис. 215). Если гнойник обнаружен за пределами обнаженной твердой мозговой оболочки, ее целесообразно дополнительно обнажить в направлении абсцесса. Чем ближе к ране удается вскрыть гнойник, тем легче и эффективнее его дренировать, тем быстрее наступает обратное развитие процесса.
Дренирование абсцесса производят полосками перчаточной резины, полиэтиленовыми и другими мягкими и инертными по отношению к тканям материалами до прекращения выделения гноя (рис. 216). Преждевременное закрытие дренажного отверстия в твердой мозговой оболочке является причиной рецидивов абсцесса или возникновения других, еще более тяжелых внутричерепных осложнений. Ушивать заушную операционную рану до установления полного излечения не следует.
При субдуральном абсцессе риногенного происхождения все приемы по его обнаружению и вскрытию, а также послеоперационное ведение в основном такие же, как и при гнойнике отогенной природы. Обнажение мозговой оболочки и дренирование риногенных абсцессов производят чаще всего через пораженные лобные пазухи, вскрытые, как правило, наружным путем (рис. 217, 218, 219). Редко для этой цели пользуются самостоятельным подходом— через здоровые ткани. Такие операции, как правило, выполняют нейрохирурги.
Выздоровлению больного способствует комплексное использование в послеоперационном периоде современных методов и средствкон сервативного лечения.
Операции при гнойном лептоменингите
Ото- и риногенные лептоменингиты развиваются в результате инфицирования мозговых оболочек непосредственно из первичного гнойного очага в ухе, носу или придаточных пазухах носа или являются

190 |
Глава IV |
216.Дренирование субдурального пространства в области средней черепной
ямки резиновой полоской.
217.Отслаивание твердой мозговой оболочки в области передней черепной ям-, ки изогнутым распатором через отверстие в церебральной стенке лобной пазухи.
218.Крестообразное рассечение твердой мозговой оболочки через отверстие в церебральной стенке лобной пазухи.
219.Дренирование субдурального абсцесса передней черепной ямки киллиановским носовым зеркалом через отверстие в церебральной стенке лобной па зухи.
Операции при заболеваниях уха |
191 |
вторичными, присоединяясь к другим внутричерепным осложнениям. Единственно эффективный способ лечения ото- и риногенных гнойных лептоменингитов, как и других внутричерепных осложнений, —
хирургический. Установление диагноза гнойного лептоменингита или даже обоснованное подозрение на него диктует необходимость -про ведения соответствующего хирургического вмешательства. Его необходимо предпринимать срочно, безотлагательно, ибо исход операции находится в прямой зависимости от сроков ее проведения после -на чала заболевания. Данная закономерность присуща практически всем внутричерепным осложнениям в отдельности и различным их сочетаниям. Даже очень тяжелое, бессознательное состояние больного не должно служить в этих случаях противопоказанием для проведения хирургического вмешательства.
Имеются многочисленные наблюдения благоприятных исходов операций, казалось бы, у безнадежно тяжелых больных. Спасительная роль хирургического вмешательства при этом объясняется не только устранением обнаруженной и предполагаемой в процессе обследования патологии в первичном очаге и полости черепа, но и нередко выявлением во время операции и ликвидацией других грозных внутричерепных осложнений — экстра- и субдуральных абсцессов, синустромбоза, абсцесса мозга. Основная цель хирургического вмешательства при ото- и риногенном лептоменингите заключается в элиминировании причинного очага, выявлении и устранении всех промежуточных гнойных очагов, широком обнажении твердой мозговой оболочки, обеспечении эффективной декомпрессии и дренирования.
При острых средних отитах, послуживших причиной развития лептоменингита, производят расширенную простую трепанацию сосцевидного отростка, при хронических — расширенную радикальную операцию на ухе. Обязательным условием эффективного проведения обоих видов операций является тщательное вскрытие и удаление всех патологически измененных ячеек и участков височной кости и широкое обнажение мозговой оболочки в области средней и задней черепных ямок. Если во время операции выявляют экстрадуральный абсцесс, то после его опорожнения мозговая оболочка в соответствующем месте оказывается обнаженной самим патологическим процессом. В этом случае костный дефект над твердой мозговой -обо лочкой следует расширить до неизмененных ее участков. Мозговую оболочку необходимо тщательно визуально обследовать и пропальпировать с целью выявления свищей, некротических участков, субдурального абсцесса, синустромбоза. Подозрение на их наличие служит основанием для расширения объема операции.
Такая же тактика применима в случаях обнаружения во время операции гнойного лабиринтита. При отсутствии значительных разрушений сосцевидного отростка и сколько-нибудь заметного свищевого хода к мозговой оболочке ее все равно следует широко обнажить и тем самым обеспечить благоприятные условия для декомпрессии мозга.
192 |
Глава IV |
Удаление кости при менингите, как и при других внутричерепных осложнениях, на всех этапах операции необходимо производить максимально щадящим способом, используя для этой цели стамески Воячека, костные ложечки, щипцы и фрезы.
Принципы хирургического лечения лептоменингитов риногенной природы аналогичны: соответствующим подходом, чаще наружным, производят широкое вскрытие и элиминацию первичного гнойного очага в пораженной пазухе или одновременно в нескольких пазухах, затем широко обнажают и тщательно обследуют прилегающую твердую мозговую оболочку. В случае обнаружения экстраили субдурального абсцесса, а также других внутричерепных осложнений осу-
ществляют дополнительное хирургическое вмешательство для их устранения. Рану в послеоперационном периоде ведут открытым способом.
Как при отогенных, так и при риногенных гнойных лептомешшгитах операция является главным, но пе единственным средством лечения больного. С целью нормализации внутричерепного давления в послеоперационном периоде, освобождения субарахноидального пространства от патологически измененной спинномозговой жидкости используют спинномозговую и субокципитальную пункцию, а также вскрытие боковой цистерны. Ввиду сложности и повышенной опас-
ности две последние манипуляции в широкой клинической практике применяют исключительно редко. В настоящее время значительно реже, чем раньше, прибегают и к лечебным спинномозговым пункциям, применяя их в основном при тяжелом течении заболевания. Для эндолюмбального введения применяют только натриевую соль пенициллина.
Антибиотики при лечении гнойных лептоменингитов вводят внутримышечно, а также путем внутривенной и интракаротидной инфузии. В зависимости от состояния больного, выраженности общих и неврологических симптомов в послеоперационном периоде необходи-
мо рационально использовать большие возможности современной этиологической, патогенетической и симптоматической терапии.
Операции при синустромбозе и сепсисе
Из внутричерепных ото- и риногенных осложнений достаточно часто встречаются синустромбоз и сепсис. Как при подозрении на изолированный тромбоз мозговых синусов, так и при сочетании их с другими внутричерепными осложнениями ведущий метод лечения таких больных — хирургический.
Хирургическое вмешательство при тромбозах кавернозного и продольного синусов риногенного происхождения ввиду особенностей их топографии ограничивают главным образом широким вскрытием -по раженных придаточных пазух носа, элиминацией первичного патологического очага и последующим его дренированием. Значительно большие возможности для оперативного лечения имеются в случаях
Операции при заболеваниях уха |
193 |
отогенного синустромбоза. При остром среднем отите, послужившем причиной внутричерепного осложнения, первоначально следует произвести простую трепанацию соответствующего сосцевидного отростка, при хроническом — расширенную радикальную операцию уха.
Обнажение сигмовидного синуса
После выполнения основного этапа хирургического вмешательства на ухе, связанного с удалением первичного очага, послужившего причиной развития внутричерепного осложнения, сигмовидный синус может оказаться уже обнаженным. В этом случае изъятие патологического содержимого сосцевидного отростка должно быть особенно осторожным. Повышенная внимательность требуется при удалении грануляций из костной полости, если ими покрыта и стенка синуса.
Обнажать синус необходимо во всех направлениях за пределыиз мененной стенки. Если в процессе обнажения синуса возникает необходимость расширения заушной раны, то это следует сделать после проведения дополнительных разрезов мягких тканей вместе с - над костницей сзади по ходу поперечного синуса и книзу. Соответственно расширяют и костную рану. При снятии кости в области поперечного синуса обычно приходится прикладывать значительные усилия, поскольку кость здесь особенно толстая. Расширение костного де-
фекта над сигмовидной бороздой в дистальном направлении следует производить с большой осторожностью ввиду повышенной опасности разрыва при этом стенки синуса, также близкого расположения лицевого нерва и горизонтального полукружного канала.
Для облегчения манипуляций инструментами в нижних отделах сигмовидного синуса и уменьшения возможности его травмирования этот участок костной раны следует расширить за счет экстирпации верхушки сосцевидного отростка. Целесообразно освободить от кости также небольшие участки твердой мозговой оболочки кпереди от синуса и кзади от него (задняя черепная ямка). Это способствует правильному формированию костной раны, обеспечивает безопасность дальнейшего ее расширения и лучшую декомпрессию, облегчает контрольное наблюдение за динамикой заболевания и обследование глубжележащих отделов мозга.
Обнажение синуса всегда производят с особой осторожностью во избежание его травмирования, которое часто сопровождается кровотечением, иногда весьма значительным. Удаление кости над синусом лучше начинать в области сигмовидной борозды, где внутренняя костная пластинка обычно наиболее тонкая. Удобными инструментами являются желобоватые стамески, костные щипцы и ложечки различных размеров. Стамесками следует пользоваться для истончения кости над синусом и образования над ним окошечка. Дальнейшее удаление костной ткани и обнажение синуса лучше производить острыми ложечками, делая ими тракцию всегда только от синуса.
13 Атлас оперативной оториноларингологии

194 |
Глава IV |
220. Удаление кости электрической
фрезой и обнажение сигмовид ного синуса.
221. Неправильно (а) и правильно (б) сформированная костная рана над обнаженной твердой мозговой оболочкой.
Операции при заболеваниях уха |
195 |
случае фрезы становятся вполне пригодными и для непосредственного обнажения синуса. Фрезами целесообразно пользоваться при склеротическом строении сосцевидного отростка.
Обнажение синуса любыми инструментами на любом участке,, а тем более на большом протяжении всегда сопряжено с опасностью его травмирования и появления кровотечения, которая возрастает
или уменьшается в зависимости от методики выполнения данного этапа операции. Подход к синусу через узкие и глубокие костные ниши, через раны с отвесными и высокими краями всегда таит в себе не только повышенную опасность его ранения, но и значительно затрудняет процесс обнажения синуса(рис. 221). Наоборот, широкое удаление кости вокруг предполагаемого места открытия синуса и по возможности одновременное углубление костной раны по>
В местах, где кость толстая, следует дополнительно истончить ее стамесками и продолжать удалять ложечками.
Кзади от сигмовидного синуса и по ходу его к поперечному синусу кость обычно толстая. Для ее удаления целесообразно пользоваться щипцами Люэра. Ими вполне возможно производить и непосредственное обнажение синуса, но в этом случае необходимо предварительно отслоить его стенку от кости распатором. Ввиду того что классические щипцы Люэра по размерам не всегда подходят для достаточно тонкой работы на кости в области мозговых синусов, хирург должен иметь набор подобных щипцов с разной величиной и формой их рабочей части. Это в значительной степени облегчает выполнение операции.
Истончение кости над синусом можно производить и фрезами (рис. 220). Однако работать ими в непосредственной близости от незащищенной стенки синуса весьма опасно. Вместе с тем опасность можно уменьшить, проложив между стенкой синуса и отслоенной костью тонкую металлическую или пластмассовую прокладку. В этом
