
- •01. Инфекционные и паразитарные болезни A; B –
- •Острый гастроэнтерит (дизентерия, сальмонелёз)
- •Острый менингит - Meningitis acuta
- •Результаты лабораторных исследований
- •Клинический анализ крови
- •Число
- •Биохимический анализ крови
- •Число
- •Общий анализ мочи
- •Исследование ликвора
- •Число
- •Кислород
- •Лечение отека—набухания мозга на госпитальном этапе
- •Краснуха (Код Станции – 1060, МКБ –B06.9 Краснуха [немецкая корь] без осложнений)
- •Лептоспироз, Инфекционный мононуклеоз неуточненный (Код Станции – 1069, МКБ –B27.9)
- •02. Новообразования и Опухоли C; D –
- •03. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм D
- •04. Болезни эндокринной системы, расстройства питания и нарушения обмена веществ E –
- •05. Психические расстройства и расстройства поведения F –
- •06. Болезни нервной системы G –
- •Основные клинические характеристики болезни Альцгеймера
- •Мигрень (Код Станции – 1314 , МКБ –G43.9–Мигрень неуточненная или 2109 , МКБ –G43.2–Мигренозный статус)
- •Синдром вертебробазилярной недостаточности (Код Станции – 2110, МКБ –G45.0 Синдром вертебробазилярной артериальной системы)
- •Причины развития
- •Клиническая картина вертебро базилярной недостаточности
- •Неврит лицего нерва,справа (Код Станции – 1319 , МКБ –G51.0 Паралич Белла, Примечание: Идиопатический лицевой паралич)
- •неуточненное)
- •07. Болезни глаза и его придаточного аппарата H –
- •Клиника:
- •Халязион
- •Гордеолум
- •Диагностика
- •Халязион
- •Гордеолум
- •Кератит (Код Станции – 2134, МКБ – Н16.2 – Кератоконъюнктивит.Примечание: в том числе: вызванный внешним воздействием;)
- •Резь, светобоязнь, блефароспазм, боли в области глаза, снижение зрения.
- •Диагностика
- •08. Болезни уха и сосцевидного отростка H –
- •09. Болезни системы кровообращения I –
- •Жалобы
- •Анамнез
- •Физикальное обследование
- •Основная патология
- •Электрокардиография
- •Диагноз бригады СМП
- •Лечебные мероприятия
- •Результат лечения
- •Жалобы
- •Анамнез
- •Физикальное обследование
- •Основная патология
- •Электрокардиография
- •Диагноз бригады СМП
- •Лечебные мероприятия
- •Результат лечения
- •Жалобы
- •Анамнез
- •Физикальное обследование
- •Основная патология
- •Электрокардиография
- •Диагноз бригады СМП
- •Лечебные мероприятия
- •Алкогольная кардиомиопатия (Код Станции – 2157, МКБ – I42.6)
- •Жалобы, анамнез заболевания
- •Анамнез жизни
- •Физикальное обследование
- •Основная патология
- •Диагноз бригады СМП
- •Лечебные мероприятия
- •Жалобы
- •Анамнез
- •Физикальное обследование
- •Основная патология
- •Электрокардиография
- •Брадиаритмии,Приступ Морганьи-Эдамса-Стокса (Код Станции – 2164, МКБ – I49.5 - Синдром слабости синусового узла - Примечание Синдром (тахи)брадикардии)
- •ОНМК (геморрагический инсульт)
- •ОНМК (Код Станции – 1402, МКБ –I64.9 –Инсульт, не уточненный как кровоизлияние или инфаркт)
- •Последствия ЦВЗ (Дисциркуляторная энцефалопатия. Посттравматическая энцефалопатия. Остаточные явления ОНМК)(Код Станции – 1403, МКБ –I67.8-Другие уточненные поражения сосудов мозга. Примечание: Дисциркуляторная энцефалопатия)
- •Дисциркуляторная энцефалопатия (ДЭП)
- •10. Болезни органов дыхания J –
- •Острая пневмония (Код Станции – 1438, МКБ – J12.9- Вирусная пневмония, неуточненная)
- •11. Болезни органов пищеварения K –
- •12. Болезни кожи и подкожной клетчатки L -
- •Кожный панариций
- •Подкожный панариций
- •Сухожильный панариций
- •Суставной панариций
- •Подногтевой панариций
- •Паронихий (околоногтевой панариций)
- •Костный панариций
- •Схема зон максимальной болезненности при различных видах панариция
- •13. Болезни костно-мышечной системы и соединительной ткани M -
- •14. Болезни мочеполовой системы N –
- •Острый простатит (Код Станции –1578, МКБ – N41.0)
- •Острый эпидидимоорхит (Код Станции –1581, МКБ – N45.9 -Орхит, эпидидимит и эпидидимо-орхит)
- •Дисфункциональные маточные кровотечения БДУ (Код Станции – 2338, МКБ – N93.8–Другие уточненные аномальные кровотечения из матки и влагалища)
- •15. Беременность, роды и послеродовой период O –
- •Угрожающие Преждевременные Роды.Беременность 22-23 недели (Код Станции – 1626, МКБ – O47.0- Ложные схватки в период до 37 полных недель беременности)
- •Нормальные роды (Код Станции – 1640, МКБ – O80.0 – Одноплодные самопроизвольные роды в затылочном предлежании)
- •Образец оформления карты вызова при домашних родах
- •Самопроизвольный аборт
- •Диагноз: Роды на дому
- •16. Отдельные состояния, возникающие в перинатальном периоде P -
- •17. Врожденные аномалии [пороки развития], деформации и хромосомные нарушения Q -
- •18. Симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных
- •исследованиях, R –
- •Повышенное кровяное давление при отсутствии диагноза гипертензии (Код Станции –1702, МКБ – R03.0)
- •Лихорадка неясного генеза (Febris e causa ignota) (Код Станции – 1724, МКБ – R50.9- Лихорадка неуточненная)
- •Диагноз бригады СМП
- •19. Травмы, отравления и некоторые другие последствия воздействия внешних причин S;T-
- •Термический ожог шеи, грудной клетки 1-2 степени (Код Станции – 2667, МКБ – T20.2 Термические ожоги головы и шеи второй степени) (Код Станции – 2668, МКБ – T20.4 Химические ожоги головы и шеи (неуточненной степени)
- •Отравление нафтизином, нафазолином, ксилометазолином (у детей)
- •Нейрогенная дисфункция мочевого пузыря
- •Фимоз. Парафимоз
- •21. Факторы, влияющие на состояние здоровья и обращения в учреждения здравоохранения Z –
- •Алкогольная интоксикация (алкогольное опьянение, признаки употребления алкоголя)
- •22. Информационные таблицы и полезная информация
- •Острые болевые синдромы и их лечение
- •Тошнота, рвота
- •Раны
- •Шпаргалки по травматологии
- •ВИДЫ ПЕРЕЛОМОВ ЛУЧА (КРАТКАЯ КЛАССИФИКАЦИЯ)
- •Перелом Коллеса
- •Перелом Смита
- •КЛАССИФИКАЦИЯ ПЕРЕЛОМОВ ЛУЧЕВОЙ КОСТИ РУКИ:
- •Характеристика сыпи при заболеваниях, сопровождающихся лихорадкой.
- •Раны, ушибы, повреждения связок. Клинические примеры. Vulnera, contusiones, laesiones ligamentorum. Exempla clinica
- •Шпаргалки по неврологии
- •Транзиторная ишемическая атака (ТИА) (ПНМК)
- •Дисциркуляторная энцефалопатия (ДЭП)
- •Мигрень
- •Икота
- •Боковой амиотрофический склероз
- •Спинальный инсульт
- •Полиневриты (полиневропатии)
- •Постпункционный синдром
- •Рассеяный склероз
- •Миастения
- •Xoрea
- •Острый социальный эпидурит (эпидуральный абсцесс)

Терапия:
Варикознорасширенные вены нижних конечностей, в т.ч с язвой, постфлебитический синдром (с язвой)
-Хлоргексидин 0,05 % - обработка ран • Асептическая повязка Тактика: Рекомендовать обратиться в поликлинику.
-при некрозах, гнойном отделяемом, перифокальной флегмоне
-Хлоргексидин 0,05 % - обработка ран • Асептическая повязка
-Метамизол натрия 1000 мг в/мышечно (при температуре тела >38°С)
Тактика:
1.Медицинская эвакуация в больницу
2.При отказе от медицинской эвакуации в больницу актив в поликлинику
- при кровотечении
• Возвышенное положение конечности
• Гемостатическая губка
• Асептическая давящая повязка
Тактика:
1.Актив в поликлинику
2.Медицинская эвакуация в больницу при продолжающемся кровотечении
3.При отказе от медицинской эвакуации в больницу актив в ОНМП
___________________________________________________________________________________________________________________________________________________________
10. Болезни органов дыхания J –
Острый Тонзиллит (Лакунарная ангина) (Код Станции – 1433, МКБ – J03,9 – Острый тонзиллит (ангина) неуточненный)
Повод: "Рвота"
Мужской, 8 лет.
Диагноз: "Лакунарная ангина. Соп.: инфекционный гастрит."
Жалобы:
На тошноту, боль в горле при глотание, повышение температуры тела, недомогание, ломоту в теле, головную боль.
Анамнез:
Заболел 27.03 - появилась рвота, тошнота, боль в горле, температура до 38.5. Вызывали врача из поликлиники, осмотрена педиатром, назначенное лечение проводят. Сегодня ночью спал спокойно. Утром-боль в горле, температура 37.8. От еды отказывается, жидкость пьёт в обычном объёме.
Растёт и развивается в соответствии с возрастом. На Д- учете не состоит. Болеет редко. Аллерго-эпиданамнез спокойный. За пределы РФ не выезжал. Проф.прививки по возрасту.
Объективно:
Общее состояние средней тяжести, сознание ясное, по шкале Глазго 15. Положение активное, кожные покровы сухие, обычной окраски, тургор сохранен. Сыпи нет, в зеве яркая разлитая гиперемия, миндалины рыхлые, визуализируются бело-желтые налеты. Лимфоузлы увеличены подчелюстные, пролежней нет, отеков нет. Температура 37.4.
Частота дыхания 22, одышки и патологического дыхания нет. Аускультативно везикулярное во всех отделах. Хрипов, крепитации, шума трения плевры нет. Перкуторный звук легочный над всей поверхностью легких. Кашля, мокроты нет.
Пульс 94, ритмичный, удовлетворительного наполнения. ЧСС=94. Дефицита пульса нет. АД=105/60, нет данных, максимальное нет данных. Тоны сердца звучные. Шумов нет. Акцента тонов нет.
Язык влажный, обложен белым налетом. Живот правильной формы, мягкий, не напряжен, безболезненный. Хирургические симптомы отрицательные, перистальтика выслушивается. Печень и селезенка не пальпируются. Рвоты нет. Стул оформленный, 1 раз в сутки.
Поведение спокойное, контактен, чувствительность не нарушена, речь внятная, зрачки D=S, обычные, фотореакция положительная. Нистагма нет. Ассиметрии лица нет. Менингеальные и очаговые симптомы отрицательные. Координаторные пробы выполняет верно. Диурез адекватный, безболезненный. Симптом поколачивания отрицательный.
Status localis:
На миндалинах на фоне гиперемированной поверхности желтовато-белые налеты, которые легко снимаются шпателем.
Терапия:
1)В экстренной помощи не нуждается
2)Актив в ЛПУ (ДНП)
- при температуре тела > 38,0°С • Физические методы охлаждения – Metamizoli natrii (Analgini) 1000 мг в/венно или в/мышечно или – Tab. Paracetamoli 500 мг внутрь
Острый Тонзиллит (Лакунарная ангина) (Код Станции – 1433, МКБ – J03,9 – Острый тонзиллит (ангина) неуточненный)
Жалобы:
На повышение температуры тела до 38,5-39; на боли в горле при глотании, недомогание, ломоту в теле, головную боль; беспокойство.
Анамнез:
Заболел вчера вечером, повысилась температура тела до 38,8. До приезда бригады СМП измерили температуру-39,5. Самостоятельно давали ребенку сироп Нурофен. Анамнез жизни:
Беременность мамы без осложнений, роды в срок, самостоятельные, по Апгар 8-9 баллов. Грудное вскармливание до 1 г. 2 мес. Прививки по возрасту.
Аллерго-эпиданамнез не отягощен. Перенесенные заболевания: ОРВИ, конъюнктивит. На диспансерном учете у специалистов не состоит. За пределы РФ не выезжали , в тропических странах последние 3 года не были. Контакт с карантинными больными отрицают.
Объективно:
Общее состояние средней степени тяжести, сознание ясное, Глазго 15, положение активное, кожные покровы сухие, обычной окраски. Сыпи нет, зев гиперемирован, на миндалинах налеты желтого цвета, обильные, снимаются шпателем плохо. Увеличение шейных лимфоузлов. Пролежней нет, отеков нет. Температура 39,2. ЧДД=33, патологического дыхания нет, аускультативно пуэрильное во всех отделах. Хрипов нет, крепитации нет. Перкуторный звук легочный над всей поверхностью легких. Кашля и мокроты нет. Пульс 136 в мин., ритмичный, удовлетворительного наполнения. ЧСС=136, дефицита пульса нет. АД=90/50 мм рт ст, привычное и максимальное - нет данных. Тоны сердца звучные, шумов нет. Язык влажный, обложен белым налетом. Живот обычной формы, мягкий, не напряжен, безболезненный. Хирургические симптомы отрицательные. Перистальтика выслушивается, печень и селезенка не увеличены. Рвоты нет. Стул, со слов мамы, оформленный. Поведение спокойное, контакт сохранен, на осмотр реагирует адекватно. Чувствительность не нарушена, речь внятная, зрачки D=S, обычные, фотореакция в норме, нистагма нет. Ассиметрии лица нет. Менингеальные и очаговые симптомы отрицательные. Координаторные пробы по возрасту. Мочеполовая система без патологии. Симптом поколачивания отрицательный.
Status localis:
Слизистая ротоглотки ярко гиперемирована, миндалины увеличены до I степени, с выраженными лакунами, по ходу лакун – рыхлые наложения желтоватого цвета, легко снимающиеся шпателем. Контактной кровоточивости, отека шеи и паратонзиллярной клетчатки нет. Подчелюстные лимфоузлы умеренно увеличены, подвижны, болезненны, кожа над ними не изменена.
Терапия:
Sol. Analgini 50%-0,3 ml в/м
80
Sol. Suprastini 2% - 0,3 ml в/м
Sol. No-spa (Nospani) 2% - 0,3 ml в/м Криотерапия на голову
На фоне проведенной терапии общее состояние ребенка улучшилось, беспокойство уменьшилось, температура 37,9. Оставлен актив в поликлинику.
____________________________________________________________________________________________________________________________________________________________________________________
J05.0 Острый стенозирующий ларинготрахеит (острый обструктивный ларингит) (круп) (Код Станции – 1435, МКБ – J05,0)
Симптомы ларинготрахеита появляются внезапно, на фоне ОРВИ с повышенной температурой, чаще в течение первых трёх суток заболевания.
■I степень (компенсированный стеноз). Состояние средней тяжести, сознание ясное. Ребёнок беспокоен, периодически возникает инспираторная одышка, лающий кашель. Отмечают осиплость голоса. Кожные покровы обычной окраски. ЧСС превышает возрастную норму на 5—10%.
■II степень (субкомпенсированный стеноз). Состояние тяжёлое, ребёнок возбуждён. Стридорозное дыхание, грубый лающий кашель, инспираторная одышка с втяжением яремной ямки и других уступчивых мест грудной клетки. Сиплый голос. Бледность и цианоз кожи и слизистых оболочек. ЧСС превышает возрастную норму на 10—15%.
■III степень (декомпенсированный стеноз). Состояние тяжёлое. Ребёнок возбужден или заторможен, сознание спутанное. Резкая инспираторная одышка с участием вспомогательной мускулатуры, укороченный выдох. Кожа и слизистые оболочки бледные, землистой окраски, акроцианоз, холодный пот. Симптомы недостаточности кровообращения: мраморность кожи, ЧСС превышает норму более чем на 15%. Глухость сердечных тонов, частый аритмичный пульс, увеличение печени.
■IV степень (асфиксия). Состояние крайне тяжёлое, сознание отсутствует, зрачки расширены, часто появляются судороги. Дыхание поверхностное. Кожные покровы цианотичны. Грозным признаком служит брадикардия, которая предшествует остановке сердца.
При фиброларингоскопии (в стационаре): гиперемия, отечность слизистой оболочки гортани, гиперемия голосовых связок.
Терапия: I степень
Будесонид (Пульмикорт) 1 мг в 3 мл физраствора ингаляционно через небулайзер Ингаляция кислорода FiO2 0,5
Тактика
Госпитализация. При отказе от госпитализации – актив в ЛПУ или ОКМП
II, III степень
Будесонид (Пульмикорт) 1 мг в 3 мл физраствора ингаляционно через небулайзер Эпинефрин (Адреналин) 0,1%-0,2 мг/кг (не более 5 мг!) добавить одновременно с Будесонидом (в одной камере небулайзера). Ингаляция кислорода FiO2 1,0
Пульсоксиметрия При отсутствии эффекта от ингаляции:
Преднизолон 3-5 мг/кг или Дексаметазон 0,6 мг/кг в/м или в/в
Тактика
Госпитализация. При отказе от госпитализации – актив на «103» через 2 часа, при повторном отказе – актив в ЛПУ или ОКМП IV степень
Катетеризация вены или внутрикостный доступ Натрия хлорид 0,9%-10-20 мл/кг в/в капельно Преднизолон 3-5 мг/кг или Дексаметазон 0,6 мг/кг в/в Перед интубацией:
Атропина сульфат 0,1% - 0,01-0,02 мг/кг в/в Вводная анестезия комбинацией препаратов (производится при уровне сознания >4 балов по шкале комы ГЛАЗГО):
- Мидазолам 0,3 - 0,5 мг/кг (для бригад АиР) и Кетамин 1 - 2 мг/кг в/венно или - Диазепам 0,3 - 0,5 мг/кг в/венно и Кетамин 1 - 2 мг/кг в/венноили - Пропофол 2 - 4 мг/кг в/венно (для бригад АиР).
•Интубация трахеи (трубка диаметром на один размер меньше возрастной нормы) или коникотомия
•ИВЛ/ВВЛ с FiO2 1.0
Попытка интубации трахеи должна быть однократной Применение ларингеальной трубки противопоказано Тактика:
Госпитализация. При отказе от госпитализации – актив на «103» через 2 часа, при повторном отказе – актив в ЛПУ или ОНМП.
Рекомендации больным, оставленным дома при остром ларинготрахеите
1. Избегать острой, горячей пищи, алкоголя, не курить; соблюдать голосовой покой.
2.Местные антибактериальные препараты: Биклотимол (Гексаспрей) по 2 дозы 3 раза в день Фузафунгин (Биопарокс) по 4 дозы 4 раза в сутки
3.При болях в горле и дискомфорте местные противовоспалительные препараты. пастилки - Гексализ, Септолете, Ларипронт, Терафлю ЛАР и др.
полоскание - настой Календулы, Эвкалипта листьев экстракт (Хлорофиллипт), бензидамин (тэнфлекс), хлоргексидин, кетопрофен (ОКИ - для местного применения) и др.
4.Для устранения кашля и неприятных ощущений в гортани муколитические препараты:
Амброксол (Лазолван) сироп по 1 ст. ложке 3 р. в сутки; Карбоцистеин (Флюдитек, Флуифорт) сироп по 1 ст. ложке 3 р. в сутки и др.
81

Острый Эпиглоттит (Код Станции – 2182, МКБ – J05,1)
Острое начало болезни, обструкция верхних дыхательных путей, повышение температуры тела, затруднение дыхания (экспираторный стридор) с втяжением межреберных промежутков на вдохе, кашель, изменение голоса.
Терапия:
Обеспечить положение сидя с наклоном туловища вперед. Ингаляция кислорода.
Пульсоксиметрия.
При нарушении дыхания:
Перед интубацией:
Катетеризация вены.
- Атропин 0,01 - 0,02 мг/кг в/венно (по показаниям).
Вводная анестезия комбинацией препаратов (производится при уровне сознания >4 балов по шкале комы ГЛАЗГО):
- Midazolami 0,3 - 0,5 мг/кг (для бригад АиР) и Ketamini 1-2 мг/кг в/венно или - Diazepami 0,3-0,5 мг/кг в/венно и Ketamini 1-2 мг/кг в/венно или - Propofoli 2 - 4 мг/кг в/венно (для бригад АиР).
Санация верхних дыхательных путей.
Интубация трахеи (трубка диаметром на 1 размер меньше возрастной нормы) или коникотомия. ИВЛ / ВВЛ с FiO2 1,0
Попытка интубации трахеи должна быть однократной. Применение ларингеальной трубки противопоказано. Госпитализация строго в положении сидя.
Внебольничная Нижне Долевая Пневмония Справа.Неуточнённая (Код Станции – 2184, МКБ – J18,1)
Жалобы на озноб, повышение температура тела до 38,5°С, сильный кашель с отделением небольшого количества слизистой мокроты, одышку, слабость.
Анамнез: со слов больного 2 дня назад почувствовал резкий озноб, головную боль, слабость, недомогание, повышение температуры тела 38,5°С. Принимал терафлю по 1 пакетику 2 раза в день. Сегодня появился приступообразный кашель с трудноотделяемой мокротой белого цвета, одышка. Боли в груди не отмечал. Температура тела 38,5°С в течение 2-х дней. Заболевание связывает с переохлаждением. В поликлинику не обращался. Самочувствие не улучшалось, вызвана СМП.
В анамнезе: наличие хронических заболеваний отрицает. Врачом поликлиники не наблюдается. Курит по 1-1,5 пачке сигарет в день. Последний месяц из Москвы не выезжал. Контакт с инфекционными больными отрицает. Аллергологический анамнез не отягощен.
Объективно: состояние средней тяжести, положение активное, кожные покровы влажные, гиперемия щек; tо 38,5°С. ЧДД 24 в мин. Одышка смешанная. Кашель сухой, мокрота белая, слизистая. Аускультативно дыхание жесткое, звучные мелкопузырчатые хрипы справа в нижних отделах. Крепитации, шума трения плевры нет. Перкуторный звук притупленный над нижними отделами справа. Пульс 100 в 1 мин., ритмичный, удовлетворительного наполнения. ЧСС 100 в 1 мин. АД 110/70, привычное 120/70, максимальное – не знает.
Дополнительно:
Сатурация SpО2=94% ЭКГ(ЭКП)
Терапия:
- при SpO2 < 90 %
• Ингаляция кислорода
-при температуре тела > 38,5°С
-Метамизол натрия (Анальгин) 1000 мг в/мышечно или Парацетамол 500 - 1000 мг внутрь
-при выраженной плевральной боли
-Кеторалак 30 мг в/венно.
Тактика:
1.Медицинская эвакуация в больницу
2.При отказе медицинской эвакуации в больницу - актив на «103» через 2 часа
3.При повторном отказе - актив в ОНМП
-при некардиогенном отеке легких
• Катетеризация вены
-Преднизолон 90 - 150 мг в разведении Натрия хлорида 0,9% - 250 мл в/венно капельно Морфин и Фуросемид противопоказаны.
-при нарушении дыхания (ДН III-IV ст)
Перед интубацией:
- Атропин 0,5 - 1 мг в/венно (по показаниям)
Вводная анестезия комбинацией препаратов (производится при уровне сознания >4 балов по шкале комы ГЛАЗГО):
- Мидазолам 5 мг в/венно (для бригад АиР) и Кетамин 1 - 2 мг/кг в/венно или Диазепам 10 мг в/венно и Кетамин 1 - 2 мг/кг в/венно или - Мидазолам 5 мг в/венно (для бригад АиР) и Фентанил 0,05 - 0,1 мг в/венно или Диазепам 10 - 20 мг в/венно и Фентанил 0,05 - 0,1 мг в/венно или - Тиопентал натрия 100 - 500 мг в/венно (для бригад АиР) или - Пропофол 2 мг/кг в/венно (для бригад АиР)
•Санация верхних дыхательных путей
•Интубация трахеи или применение ларингеальной трубки
•ИВЛ/ВВЛ
Тактика:
1.Медицинская эвакуация в больницу
2.При отказе от медицинской эвакуации в больницу - актив на «103» через 2 часа
3.При повторном отказе - актив в ОНМП
После терапии одышка уменьшилась, состояние средней тяжести, ЧДД 20 в 1 мин., ЧСС 92 в 1 мин., АД 110/70 мм рт.ст., tо 38,0°С. SpО2 – 97%.
В случае медицинской эвакуации указывается тяжесть состояния, динамика жалоб, ЧДД, параметры гемодинамики, пульсоксиметрии во время транспортировки и после неё.
Пневмония (Код Станции – 1439, МКБ – J18,0 - Бронхопневмония неуточненная. Примечание - Очаговая пневмония) или (Код Станции – 2184, МКБ – J18,1 - Долевая пневмония неуточненная. Примечание - Крупозная пневмония)
Связь с респираторной вирусной инфекцией, наличие указаний на перенесенное переохлаждение.
Настораживающие и характерные для пневмонии симптомы:
82
Температура выше 38 °С в течение 3-5 суток и более и влажный кашель. Ухудшение общего самочувствия (слабость, вялость, отказ от еды, рвота).
У детей с высокой температурой на фоне токсикоза в течение 1-2 дня обструктивный синдром, одышка и физикальные симптомы могут отсутствовать.
Наличие симптомов дыхательной недостаточности. Одышка смешанного характера в покое: > 60 в минуту у детей до 2 мес; > 50 — от 2 мес до года; > 40 — от года до 5 лет). Втяжение уступчивых мест грудной клетки (в отсутствие бронхиальной обструкции). Участие вспомогательной мускулатуры в акте дыхания. Кряхтящее или стонущее дыхание (в отсутствие бронхиальной обструкции). Втяжение уступчивых мест грудной клетки. Цианоз носогубного треугольника. Наличие вторичного пареза кишечника.
Изменения при физикальном обследовании. Ассиметрия грудной клетки, отставание в акте дыхания пораженной половины. Усиление голосового дрожания. Притупление перкуторного звука. Ослабление дыхания или бронхиальное дыхание, крепитирующие хрипы, усиление бронхофонии над областью поражения или разнокалиберные сухие и влажные хрипы как в области инфильтрации, так и над другими участками дыхательной поверхности легкого (явления бронхита).
Хрипы не являются патогномоничным признаком пневмонии. Все указанные изменения отмечаются только в области инфильтративных изменений легочной ткани, поэтому они в большинстве случаев ассиметричны.
Признаки токсикоза (больной вид, отказ от еды и питья, сонливость, нарушение сознания, резкая бледность при повышенной температуре тела).
Тяжелая пневмония: выраженные признаки дыхательной недостаточности, токсикоза, массивное укорочение перкуторного звука.
ПОМОЩЬ: Пульсоксиметрия. Ингаляция кислорода FiO2 0,5-1,0
При температуре тела более 380С:
МЕТАМИЗОЛ НАТРИЙ (Анальгин) 10 мг/кг в/м.
Тактика Госпитализация. При отказе от госпитализации - актив в ОНМП.
---------------------------------------------------
При некардиогенном отеке легких:
Положение с приподнятым головным концом или полусидя
Катетеризация вены или внутрикостный доступ
Преднизолон 3-5 мг/кг в/в.
Натрия хлорид 0,9% - 5-10 мл/кг/час в/в.
При отсутствии эффекта:
Перевод на ИВЛ (РЕЕР 5 см вод. ст.)
•Положение с приподнятым головным концом или полусидя
•Катетеризация вены или внутрикостный доступ
-Преднизолон 3 - 5 мг/кг в/венно.
-Натрия хлорида 0,9% - 5 - 10 мл/кг в/венно болюсно в течение 5-10 мин. При отсутствии эффекта:
-перевод на ИВЛ (PEEP 5 см вод. ст.)
Морфин и Фуросемид противопоказаны
При снижении САД ˃ 20% от возрастной нормы
-Натрия хлорида 0,9% - 10 мл/кг в/венно болюсно в течении 5-10 мин.
-Норэпинефрин 0,1 - 0,5 мкг/кг*мин в/венно или Допамин 5-15 мкг/кг*мин.
При нарастании тяжести ДН и развитии гипоксической комы (при SpO2 < 90%)
Перед интубацией:
- Атропин 0,01 - 0,02 мг/кг в/венно
Вводная анестезия комбинацией препаратов (производится при уровне сознания >4 балов по шкале комы ГЛАЗГО):
- Мидазолам 0,3 - 0,5 мг/кг (для бригад АиР) и Кетамин 1 - 2 мг/кг в/венно или - Диазепам 0,3 - 0,5 мг/кг в/венно и Кетамин 1-2 мг/кг в/венно или - Пропофол 2 - 4 мг/кг в/венно (для бригад АиР)
•Санация верхних дыхательных путей
•Интубация трахеи или применение ларингеальной трубки
•ИВЛ/ВВЛ с FiO2 0.5 - 1.0
Тактика. Медицинская эвакуация в больницу. Транспортировка на носилках (полусидя). При отказе от медицинской эвакуации актив на «103» через 2 часа. При повторном отказе
– актив в поликлинику или ОНМП.
Острая пневмония (Код Станции – 1438, МКБ – J12.9- Вирусная пневмония, неуточненная)
Не менее 3 симптомов: лихорадка выше 38 °С; появившийся или усилившийся кашель; слизисто-гнойная или гнойная мокрота; одышка; боль в грудной клетке, связанная с дыханием.
Факторы риска тяжелого течения пневмонии: возраст более 60 лет, сопутствующая патология, прием цитостатиков. Объективно: Характерны лихорадка (>38 °С), одышка, отставание пораженной стороны грудной клетки при дыхании.
Стадия прилива: притупление перкуторного звука с тимпаническим оттенком, ослабление дыхания над очагом, крепитация*. Ослабление и исчезновение дыхания может быть при наличии выпота в плевральной полости.
Стадия уплотнения: укорочение (тупость) перкуторного звука над поражённым участком лёгких; усиление бронхофонии и голосового дрожания, аускультативно — локально выслушивается бронхиальное дыхание, возможен шум трения плевры, возможны сухие хрипы при сопутствующем бронхите.
Стадия разрешения: улучшение самочувствия, снижение температуры тела, жесткое дыхание, притупленно-тимпанический перкуторный звук, влажные звонкие мелкопузырчатые хрипы и крепитация.
Мелкопузырчатые хрипы необходимо дифференцировать с застойными хрипами в легких при сердечной недостаточности (возможно наличие хрипов только с одной стороны, чаще справа).
------
*Крепитация при острой пневмонии более нежная на слух и более многочисленная в отличие от крепитации при фиброзе у людей, перенесших пневмонию в прошлом; при пневмофиброзе на фоне ослабленного дыхания крепитирующие хрипы более грубые, низкие по звучанию и их меньше в количественном отношении.
ПОМОЩЬ:
83
Пульсоксиметрия. Ингаляция кислорода.
При температуре тела выше 390С:
МЕТАМИЗОЛ НАТРИЙ (Анальгин) 50%-2 мл в/м.
Тактика
Госпитализация. При отказе от госпитализации - актив в ОКМП.
При некардиогенном отеке легких:
Катетеризация вены.
ПРЕДНИЗОЛОН 90-150 мг в 250 мл физраствора в/в капельно. МОРФИН и ЛАЗИКС противопоказаны.
При нарушении дыхания (ДН III-IV ст.):
Перед интубацией:
АТРОПИНА СУЛЬФАТ 0,1% - 0,5-1 мл в/в; МИДАЗОЛАМ (Дормикум) 1 мл или ДИАЗЕПАМ (Реланиум) 2 мл в/в; КЕТАМИН 1 мг/кг в/в; ПРОПОФОЛ 2 мг/кг в/в (для реаним. бригад).
Санация верхних дыхательных путей.
Интубация трахеи или применение ларингеальной трубки. ИВЛ / ВВЛ с ПДКВ 5 см водного столба.
При инфекционно-токсическом шоке
Тактика
Госпитализация. При отказе от госпитализации – актив на "03" через 2 часа. При повторном отказе - актив в ОКМП.
84
____________________________________________________________________________________________________________________________________________________________________________________
Бронхит (Код Станции – 1440, МКБ – J20,9 – Острый Бронхит. Неуточнённый)
Повод: "Кашель, повышение температуры тела."
Мужчина, 35 лет.
Диагноз: "Острый бронхит инфекционного характера, первичный, остротекущий, катаральный."
Жалобы:
На сухой кашель, мучительный, на протяжении 7-8 дней, повышение температуры тела до 38°, общее недомогание, чувство "царапанья" за грудиной, кашель малопродуктивный; головная боль напряжения.
Анамнез:
Со слов больного, ухудшение с 09.05.14, когда кашель усилился. Больным себя считает на протяжении 8 дней. Своё состояние связывает с вероятным переохлаждением. Аллергоэпиданамнез спокойный. За пределы РФ не выезжал.
За медицинской помощью по данному заболеванию обратился впервые. Самостоятельно принимал таблетки парацетамол при повышении температуры тела. На Д-учёте не состоит.
Объективно:
Об. сост. удовлетворительное, сознание: ясное, Глазго 15, положение активное; кожные покровы обычной окраски, сыпи нет; зев - розовый, миндалины - в норме, лимфузлы в норме, не увеличены; пролежней нет, отеков нет.
Температура 37°; ЧДД 16, дыхание аускультативно везикулярное во всех отделах, хрипы сухие свистящие рассеянные, крепитации нет, перкуторный звук легочный над всей поверхностью, кашель сухой, мокрота малопродуктивная; пульс 76, ритмичный, наполнение удовлетворительное, ЧСС 76, дефицита пульса нет, АД 120/80, привычное 120/80, максимальное не знает, тоны сердца звучные, шумов нет; язык влажный, чистый; живот правильной формы, безболезненный, перистальтика выслушивается, печень не пальпируется, селезенка не пальпируется, рвота - нет, стул - оформленный, 1 р/с; хирургические симптомы отрицательные; контактен, зрачки D=S, обычные, фотореакция положительная, нистагма - нет, ассиметрии лица нет, менингеальные симптомы отрицательные, очаговые симптомы отрицательные, координаторные пробы выполняет верно; мочеполовая система - без особенностей, симптом поколачивания - отрицательный.
Дополнительно:
Сатурация О2=98%
Терапия:
1)Осмотр
2)Metamizoli natrii (Analgini) 1000 mg в/м
85
3)При Бронхообструкции Sol. Ipratropiumi bromidi+Fenoteroli 2 ml через небулайзер в разведении Sol. Natrii chloridi 0,9%- 3 ml – Будесонид (Пульмикорт) Sol. Budesonidi (Pulmicorti) 0,5-1 мг добавить через 5 минуты после ингаляции бронхолитика добавить в небулайзер..
4)Даны рекомендации по режиму (домашний постельный режим, обильное питье для разжижения мокроты, витаминотерапия, обратиться в ЛПУ для дополнительного обследования и назначения терапии)
5)Оставлен на месте (При лихорадке больше 5 суток - мед. эвакуация).
6)Оставлен актив в ОНМП.
__________________________________________________________________________________________________________________________________________________________________________________
Обструктивный бронхит, Дн 1 ст., врожденный порок сердца (Код Станции – 1440, МКБ – J20,9 – Острый Бронхит. Неуточнённый)
Жалобы: На редкий влажный кашель.
Анамнез:
Со слов мамы, кашель появился месяц назад, сухой, затем смешанного характера, сейчас влажный, редкий, мокрота отходит плохо. За время болезни температуры не было, насморка нет.
Ребенок от второй беременности, протекающей на фоне прерывания беременности, ХФПН, кровотечения. Роды вторые самостоятельные, на 39 недель, вес при рождении 3200, рост 52, ВПС, диагносцированный по эхокг. Оперирован 10.10.14 в НЦССХ им. Бакулева. Получает верошпирон. Аллергоанамнез - сыпь на интерферон. Перенесенные заболевания - ОРВИ, пневмония. Не привит. Лечились: суммамед, амоксиклав, цефазолин, свечи виферон. Эпиданамнез не отягощен.
Объективно:
Общее состояние средней тяжести, сознание ясное, по шкале Глазго 15. Положение активное, кожные покровы сухие, обычной окраски. Сыпи нет, зев чистый, миндалины не увеличены. Лимфоузлы не увеличены, пролежней нет. Отеков нет. Температура 36,5.
Частота дыхания 28, одышки и патологического дыхания нет. Аускультативно жесткое во всех отделах. Хрипы жужжащие в обоих легких, крупнопузырчатые в обоих легких, крепитации, шума трения плевры нет. Перкуторный звук легочный над всей поверхностью легких. Кашель влажный, мокроты нет.
Пульс 126, ритмичный, удовлетворительного наполнения. ЧСС=126. Дефицита пульса нет. АД=89/49, привычное нет данных, максимальное не знает. Тоны сердца звучные. Шум систолический, диастолический на всей поверхности сердца. Акцента тонов нет.
Язык влажный, чистый. Живот правильной формы, мягкий, не напряжен, безболезненный. Хирургические симптомы - не определяются, перистальтика выслушивается. Печень и селезенка не пальпируются. Рвоты нет. Стул кашицеобразный, 4 раза в сутки.
Поведение спокойное, контактен, чувствительность не нарушена, речь внятная, зрачки D=S, обычные, фотореакция положительная. Нистагма нет. Ассиметрии лица нет. Менингеальные и очаговые симптомы отрицательные. Координаторные пробы выполняет верно. Диурез в норме. Симптом поколачивания отрицательный.
Дополнительные методы обследования.
Сатурация О2=94%
Терапия:
1) Sol. Beroduali 8 капель
Susp. Pulmicorti 0.25 mg/ml-2 ml. Sol. Natrii Chloridi 0.9%-1 ml. Небулайзеротерапия.
На фоне проведенной терапии хрипов аусскультативно нет, сатурация О2=94% 2) Ингаляция О2 50% V=5 л/мин. аппаратом Медумат.
На фоне проведенной терапии общее состояние улучшилось. Сатурация О2=97% 3) Госпитализация в стационар
Транспортировку перенес удовлетворительно. Без отрицательной динамики.
____________________________________________________________________________________________________________________________________________________________________________________
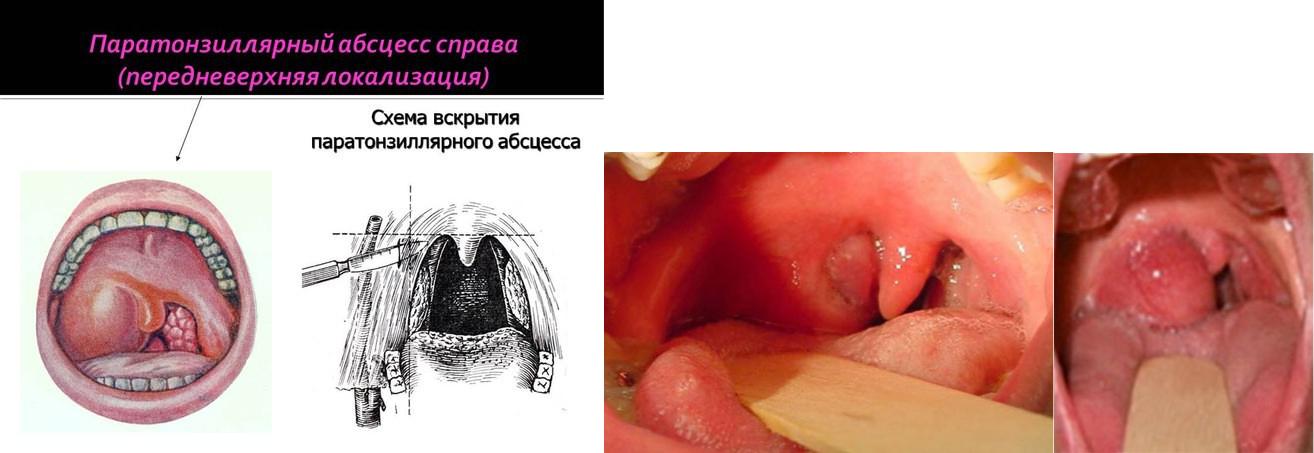
Перитонзиллярный абсцесс (Код Станции – 1447, МКБ – J36)
Перитонзиллярный абсцесс - скопление гноя (то есть нарыв) в тканях, окружающих небные миндалины (гланды) , а точнее – между миндалиной и мышцами – констрикторами, которые сжимают глотку и проталкивают пищу далее, в пищевод.
Перитонзиллярный означает – расположенный вблизи миндалин.
Вместо термина перитонзиллярный абсцесс некоторые врачи используют термин паратонзиллярный абсцесс (паратонзиллит), означающий то же самое.
В тех случаях, когда инфекция проникает через стенку горла (в медицине горло называется глоткой или pharynx) в глубокие ткани шеи образуются заглоточные или окологлоточные абсцессы.
Если инфекция пройдет в боковую часть шеи (справа или слева от горла) может образоваться парафарингеальный (то есть, окологлоточный) абсцесс.
Если инфекция распространится через заднюю стенку горла на лимфатические узлы, располагающиеся в этой области образуется ретрофарингеальный (то есть, заглоточный) абсцесс.
Жалобы на постоянные боли «грызущего и рвущего» характера с одной стороны, которая отдает в ухо, в челюсть; резкое усиление боли при глотке и сглатывании слюны; слюнотечение, которое происходит из одного угла рта с пораженной стороны; неприятный запах изо рта; напряжение жевательных мыш (тризм); затруднение при попытке открыть рот; потерю аппетита.
Симптомы паратонзиллярного абсцесса проявляются остро — это означает, что развивается выраженная припухлость, покраснение, сильная боль и локальный жар. Кроме этого, у пациента присутствуют:
-Невнятность, смазанность и гнусавость речи;
-Появляется сильная боль при наклонах и поворотах головы и шеи. Пациент старается поворачиваться сам, как статуя. Это также является признаком «назревшего» абсцесса;
-При еде и питье возникают физические затруднения. Разбухшая с одной стороны слизистая оболочка мешает продвижению пищи, и жидкость может вытекать через нос;
-Появляется высокая температура, возникает недомогание, в крови определяется нейтрофильный высокий лейкоцитоз;
-Если открыть рот и посмотреть в зеркало, то состояние зева будет резко асимметричным, а в области выпячивания рядом с миндалиной будет видно резкое покраснение. При ощупывании пальцем этот участок будет намного горячее, чем на соседней стороне.
-Такое мучительное состояние, в среднем, продолжается от 4 дней до недели. За это время у пациента может развиться обезвоживание, поскольку он не может пить, и выраженная невротизация на фоне интоксикации и лихорадки.
В 25% всех случаев, абсцесс вскрывается самостоятельно, что приносит резкое облегчение, с литическим (быстрым) снижением температуры и фактическим выздоровлением. Но чаще всего, паратонзиллярный абсцесс расположен так, что этого не происходит, и пациенту требуется операция.
Status localis:
Терапия:
-при температуре тела > 38,5°С
-Метамизол натрия 1000 мг в/мышечно
Тактика:
1.Медицинская эвакуация в больницу
2.При отказе от медицинской эвакуации - актив в ОНМП.
86
____________________________________________________________________________________________________________________________________________________________________________________
Бронхиальная астма (Код Станции – 2190, МКБ – J45.8 - Смешанная астма, Примечание - Инфекционноаллергическая бронхиальная астма)
Клиника приступа бронхиальной астмы
Экспираторная одышка, сухой кашель, тахикардия, свист и сухие хрипы слышны на расстоянии (дистанционные хрипы), ортопноэ, повышение артериального давления, возбуждение. Мокрота не отходит.
Тяжёлый приступ: Цианоз, набухание шейных вен, тахикардия, повышение артериального давления, сердечные тоны приглушены, возбуждение. Аускультативно — сухие свистящие хрипы во всех отделах лёгких.
Формы бронхиальной астмы:
а) атопическая (аллергическая, экзогенная); б) неатопическая (неаллергическая, эндогенная). Отдельные клинические варианты неатопической БА: аспириновая астма; астма физического усилия; в) смешанная.
Жалобы на приступ удушья, затрудненный выдох, приступообразный кашель с трудноотделяемой прозрачной мокротой.
Анамнез: со слов больной ухудшение в течение последних 2-х часов, когда после контакта с резкими запахами появился приступообразный кашель, дыхание стало затрудненным (трудно выдохнуть), свистящим. Приняла 3 ингаляционные дозы сальбутамола (последняя доза 30 минут назад) с незначительным эффектом, вызвала СМП.
В анамнезе: Бронхиальная астма около 5 лет. Наличие других хронических заболеваний отрицает. Наблюдается врачом поликлиники. Приступы 1 – 2 раза в месяц. При приступах регулярно принимает атровент. Аллергологический анамнез – на запах краски, лаков и прочие резкие запахи появляется приступ удушья. Менопауза с 48 лет. Ингаляции сальбутамола — без эффекта.
Объективно: Состояние средней тяжести. Ортопноэ, кожные покровы бледные, акроцианоз, дыхание затруднено, одышка смешанного типа, Положение вынужденное – сидя с опорой на руки. ЧДД 28 в 1 мин, одышка экспираторная, патологического дыхания нет. Аускультативно: дыхание жесткое; сухие свистящие, жужжащие хрипы во всех отделах. Дистанционные хрипы. Перкуторный звук над легкими коробочный. Кашель с трудноотделяемой стекловидной мокротой. Пульс 100 в мин., сердечные тоны приглушены, ритмичный, пульс слабого наполнения, акцентр 2 тона над легочной артерией, ЧСС 100 в 1 мин. АД 140/80, привычное АД 120/70, максимальное 150/80 мм рт. ст. SpО2 - 94%.
Инструментальные исследования и терапия проводятся в соответствии с Алгоритмами (учесть прием препаратов до СМП).
После терапии приступ купирован. Жалоб нет. Состояние удовлетворительное. При аускультации хрипы не выслушиваются. ЧДД 20 в 1 мин. Пульс 82 в 1 мин., ЧСС 82 в 1 мин. АД 125/70.
Дополнительные методы обследования.
Сатурация О2=92%
Терапия:
-при SpO2 > 90% (ДН I - II ст.)
• Пульсоксиметрия
• ЭКГ(ЭКП) (ДН I - II ст.)
-Ипратропия бромид + фенотерол 2 мл через небулайзер в разведении Натрия хлорида 0,9% - 3 мл или Сальбутамол 2,5 мг в разведении Натрия хлорида 0,9% - 3 мл
-Будесонид через 5 мин после ингаляции бронхолитика добавить в небулайзер в дозе 0,5 - 1 мг При недостаточном эффекте:
-повторить аналогичную ингаляцию через 15 - 20 минут Максимальная суммарная доза
-Ипратропия бромид+фенотерол при дробном введении - 4 мл (80капель), Сальбутамола - 10 мг При недостаточном эффекте от ингаляции:
-Аминофиллин 240 мг в/венно медленно
-Преднизолон 90 мг в/венно
—Sol. Euphyllini 2,4% 10,0 внутривенно
—Sol. Dexamethazoni 4-12 mg внутривенно
Тактика:
1.Актив в поликлинику
2.Медицинская эвакуация в больницу при отсутствии эффекта от проведённой терапии
3.При отказе от медицинской эвакуации в больницу - актив в ОНМП.
-при SpO2 < 90% (ДН III ст.)
• Ингаляция кислорода
-Ипратропия бромид + фенотерол 2 мл через небулайзер в разведении Натрия хлорида 0,9% - 3 мл или Сальбутамол 2,5 мг в разведении Натрия хлорида 0,9% - 3 мл
-Будесонид через 5 мин после ингаляции бронхолитика добавить в небулайзер в дозе 0,5 - 1 мг
• Катетеризация вены
-Преднизолон 90 мг в/венно
-Натрия хлорид 0,9% - 500 мл в/венно капельно При недостаточном эффекте от ингаляции:
-Аминофиллин 240 мг в/венно медленно
Тактика:
1.Медицинская эвакуация в больницу
2.При отказе от медицинской эвакуации в больницу - актив в ОНМП Госпитализировать необходимо некупирующийся приступ бронхиальной астмы.
Астматический статус
I стадия (компенсированная). Ортопноэ, кожа влажная, акроцианоз, мучительный сухой кашель, боли в грудной клетке, экспираторная одышка до 40 в минуту, участие вспомогательной мускулатуры, дистанционные хрипы, тахикардия, артериальное давление повышено или в норме, набухание шейных вен, возбуждение, страх, раздражительность. Аускультативно — ослабление дыхания, сухие свистящие хрипы, несоответствие дистанционных и аускультативных хрипов
II стадия («немого лёгкого») (декомпенсация). Состояние тяжёлое, заторможенность, дыхание поверхностное, больной хватает ртом воздух, частота дыхательных движений больше 40 в минуту, частота сердечных сокращений 120-140 в минуту, повышение артериального давления, аритмия, сердечные тоны глухие. Аускультативно — «немое лёгкое»
III стадия (кома). Сознание отсутствует, могут быть судороги, холодный пот, диффузный цианоз, дыхание поверхностное, аритмичное, может быть дыхание Чейн-Стокса. Аускультативно — отсутствие дыхательных шумов или резкое их ослабление на больших участках, сердечные тоны глухие, пульс нитевидный.
Терапия:
—Sol. Dexamethazoni 12-20 mg в/в
—Sol. Natrii chloridi 0,9%-250,0 в/в капельно
87
