
- •01. Инфекционные и паразитарные болезни A; B –
- •Острый гастроэнтерит (дизентерия, сальмонелёз)
- •Острый менингит - Meningitis acuta
- •Результаты лабораторных исследований
- •Клинический анализ крови
- •Число
- •Биохимический анализ крови
- •Число
- •Общий анализ мочи
- •Исследование ликвора
- •Число
- •Кислород
- •Лечение отека—набухания мозга на госпитальном этапе
- •Краснуха (Код Станции – 1060, МКБ –B06.9 Краснуха [немецкая корь] без осложнений)
- •Лептоспироз, Инфекционный мононуклеоз неуточненный (Код Станции – 1069, МКБ –B27.9)
- •02. Новообразования и Опухоли C; D –
- •03. Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм D
- •04. Болезни эндокринной системы, расстройства питания и нарушения обмена веществ E –
- •05. Психические расстройства и расстройства поведения F –
- •06. Болезни нервной системы G –
- •Основные клинические характеристики болезни Альцгеймера
- •Мигрень (Код Станции – 1314 , МКБ –G43.9–Мигрень неуточненная или 2109 , МКБ –G43.2–Мигренозный статус)
- •Синдром вертебробазилярной недостаточности (Код Станции – 2110, МКБ –G45.0 Синдром вертебробазилярной артериальной системы)
- •Причины развития
- •Клиническая картина вертебро базилярной недостаточности
- •Неврит лицего нерва,справа (Код Станции – 1319 , МКБ –G51.0 Паралич Белла, Примечание: Идиопатический лицевой паралич)
- •неуточненное)
- •07. Болезни глаза и его придаточного аппарата H –
- •Клиника:
- •Халязион
- •Гордеолум
- •Диагностика
- •Халязион
- •Гордеолум
- •Кератит (Код Станции – 2134, МКБ – Н16.2 – Кератоконъюнктивит.Примечание: в том числе: вызванный внешним воздействием;)
- •Резь, светобоязнь, блефароспазм, боли в области глаза, снижение зрения.
- •Диагностика
- •08. Болезни уха и сосцевидного отростка H –
- •09. Болезни системы кровообращения I –
- •Жалобы
- •Анамнез
- •Физикальное обследование
- •Основная патология
- •Электрокардиография
- •Диагноз бригады СМП
- •Лечебные мероприятия
- •Результат лечения
- •Жалобы
- •Анамнез
- •Физикальное обследование
- •Основная патология
- •Электрокардиография
- •Диагноз бригады СМП
- •Лечебные мероприятия
- •Результат лечения
- •Жалобы
- •Анамнез
- •Физикальное обследование
- •Основная патология
- •Электрокардиография
- •Диагноз бригады СМП
- •Лечебные мероприятия
- •Алкогольная кардиомиопатия (Код Станции – 2157, МКБ – I42.6)
- •Жалобы, анамнез заболевания
- •Анамнез жизни
- •Физикальное обследование
- •Основная патология
- •Диагноз бригады СМП
- •Лечебные мероприятия
- •Жалобы
- •Анамнез
- •Физикальное обследование
- •Основная патология
- •Электрокардиография
- •Брадиаритмии,Приступ Морганьи-Эдамса-Стокса (Код Станции – 2164, МКБ – I49.5 - Синдром слабости синусового узла - Примечание Синдром (тахи)брадикардии)
- •ОНМК (геморрагический инсульт)
- •ОНМК (Код Станции – 1402, МКБ –I64.9 –Инсульт, не уточненный как кровоизлияние или инфаркт)
- •Последствия ЦВЗ (Дисциркуляторная энцефалопатия. Посттравматическая энцефалопатия. Остаточные явления ОНМК)(Код Станции – 1403, МКБ –I67.8-Другие уточненные поражения сосудов мозга. Примечание: Дисциркуляторная энцефалопатия)
- •Дисциркуляторная энцефалопатия (ДЭП)
- •10. Болезни органов дыхания J –
- •Острая пневмония (Код Станции – 1438, МКБ – J12.9- Вирусная пневмония, неуточненная)
- •11. Болезни органов пищеварения K –
- •12. Болезни кожи и подкожной клетчатки L -
- •Кожный панариций
- •Подкожный панариций
- •Сухожильный панариций
- •Суставной панариций
- •Подногтевой панариций
- •Паронихий (околоногтевой панариций)
- •Костный панариций
- •Схема зон максимальной болезненности при различных видах панариция
- •13. Болезни костно-мышечной системы и соединительной ткани M -
- •14. Болезни мочеполовой системы N –
- •Острый простатит (Код Станции –1578, МКБ – N41.0)
- •Острый эпидидимоорхит (Код Станции –1581, МКБ – N45.9 -Орхит, эпидидимит и эпидидимо-орхит)
- •Дисфункциональные маточные кровотечения БДУ (Код Станции – 2338, МКБ – N93.8–Другие уточненные аномальные кровотечения из матки и влагалища)
- •15. Беременность, роды и послеродовой период O –
- •Угрожающие Преждевременные Роды.Беременность 22-23 недели (Код Станции – 1626, МКБ – O47.0- Ложные схватки в период до 37 полных недель беременности)
- •Нормальные роды (Код Станции – 1640, МКБ – O80.0 – Одноплодные самопроизвольные роды в затылочном предлежании)
- •Образец оформления карты вызова при домашних родах
- •Самопроизвольный аборт
- •Диагноз: Роды на дому
- •16. Отдельные состояния, возникающие в перинатальном периоде P -
- •17. Врожденные аномалии [пороки развития], деформации и хромосомные нарушения Q -
- •18. Симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных
- •исследованиях, R –
- •Повышенное кровяное давление при отсутствии диагноза гипертензии (Код Станции –1702, МКБ – R03.0)
- •Лихорадка неясного генеза (Febris e causa ignota) (Код Станции – 1724, МКБ – R50.9- Лихорадка неуточненная)
- •Диагноз бригады СМП
- •19. Травмы, отравления и некоторые другие последствия воздействия внешних причин S;T-
- •Термический ожог шеи, грудной клетки 1-2 степени (Код Станции – 2667, МКБ – T20.2 Термические ожоги головы и шеи второй степени) (Код Станции – 2668, МКБ – T20.4 Химические ожоги головы и шеи (неуточненной степени)
- •Отравление нафтизином, нафазолином, ксилометазолином (у детей)
- •Нейрогенная дисфункция мочевого пузыря
- •Фимоз. Парафимоз
- •21. Факторы, влияющие на состояние здоровья и обращения в учреждения здравоохранения Z –
- •Алкогольная интоксикация (алкогольное опьянение, признаки употребления алкоголя)
- •22. Информационные таблицы и полезная информация
- •Острые болевые синдромы и их лечение
- •Тошнота, рвота
- •Раны
- •Шпаргалки по травматологии
- •ВИДЫ ПЕРЕЛОМОВ ЛУЧА (КРАТКАЯ КЛАССИФИКАЦИЯ)
- •Перелом Коллеса
- •Перелом Смита
- •КЛАССИФИКАЦИЯ ПЕРЕЛОМОВ ЛУЧЕВОЙ КОСТИ РУКИ:
- •Характеристика сыпи при заболеваниях, сопровождающихся лихорадкой.
- •Раны, ушибы, повреждения связок. Клинические примеры. Vulnera, contusiones, laesiones ligamentorum. Exempla clinica
- •Шпаргалки по неврологии
- •Транзиторная ишемическая атака (ТИА) (ПНМК)
- •Дисциркуляторная энцефалопатия (ДЭП)
- •Мигрень
- •Икота
- •Боковой амиотрофический склероз
- •Спинальный инсульт
- •Полиневриты (полиневропатии)
- •Постпункционный синдром
- •Рассеяный склероз
- •Миастения
- •Xoрea
- •Острый социальный эпидурит (эпидуральный абсцесс)
DS: Термический ожог 11 степени обеих голеней и стоп.
Жалобы на жгучие боли в обеих ногах. Об.-но: в области передних поверхностей обеих голеней и стоп — пузыри с прозрачным содержимым. Между пузырями — небольшие участки гиперемированной кожи.
Ожог дыхательных путей.
Наличие ожога лица, шеи; обгоревшие волосы в носу; налёт копоти на языке и нёбе; белесоватые пятна некроза на слизистой оболочке полости рта; отёк задней стенки носоглотки; осиплость голоса до афонии; боль в горле при глотании; сухой кашель.
Здесь госпит.-я обязательна!
Степени ожога.
I.Повреждение эпителиального слоя (отёк, гиперемия, умеренная болезненность).
II.Повреждение дермы (гиперемия и отёк кожи с отслоением эпидермиса и образованием пузырей со слегка желтоватой прозрачной жидкостью, выраженная болезненность). III-A. Сохранены сосочковый и ростковый слои, отслойка эпидермиса (белесовато-серый оттенок кожи, | болевой чувствительности).
III-B. Повреждение всех слоев кожи (образование струпа — он плотный, тёмно-красный, коричневый или бурый; болевая чувствительность abs; содержимое пузырей геморрагическое). IV. Обугливание до кости. Некроз кожи, мышц.
Ожоговая болезнь.
Периоды:
I). Ожоговый шок. 1-3 суток после травмы. 2). Острая ожоговая токсемия. 3-9 сутки.
3). Септикотоксемия. С 9-х суток до восстановления целостности кожи и • ликвидации инфекционных осложнений. 4). Реконвалесценция.
\
1). Прекратить действие термического агента.
2). Обезболивание (наркотики, анальгин, димедрол).
3). 02.
4). Асептическая повязка.
5). При ожоговом шоке — инфузионная терапия, дексаметазон.
6). Госпит.-я на носилках.
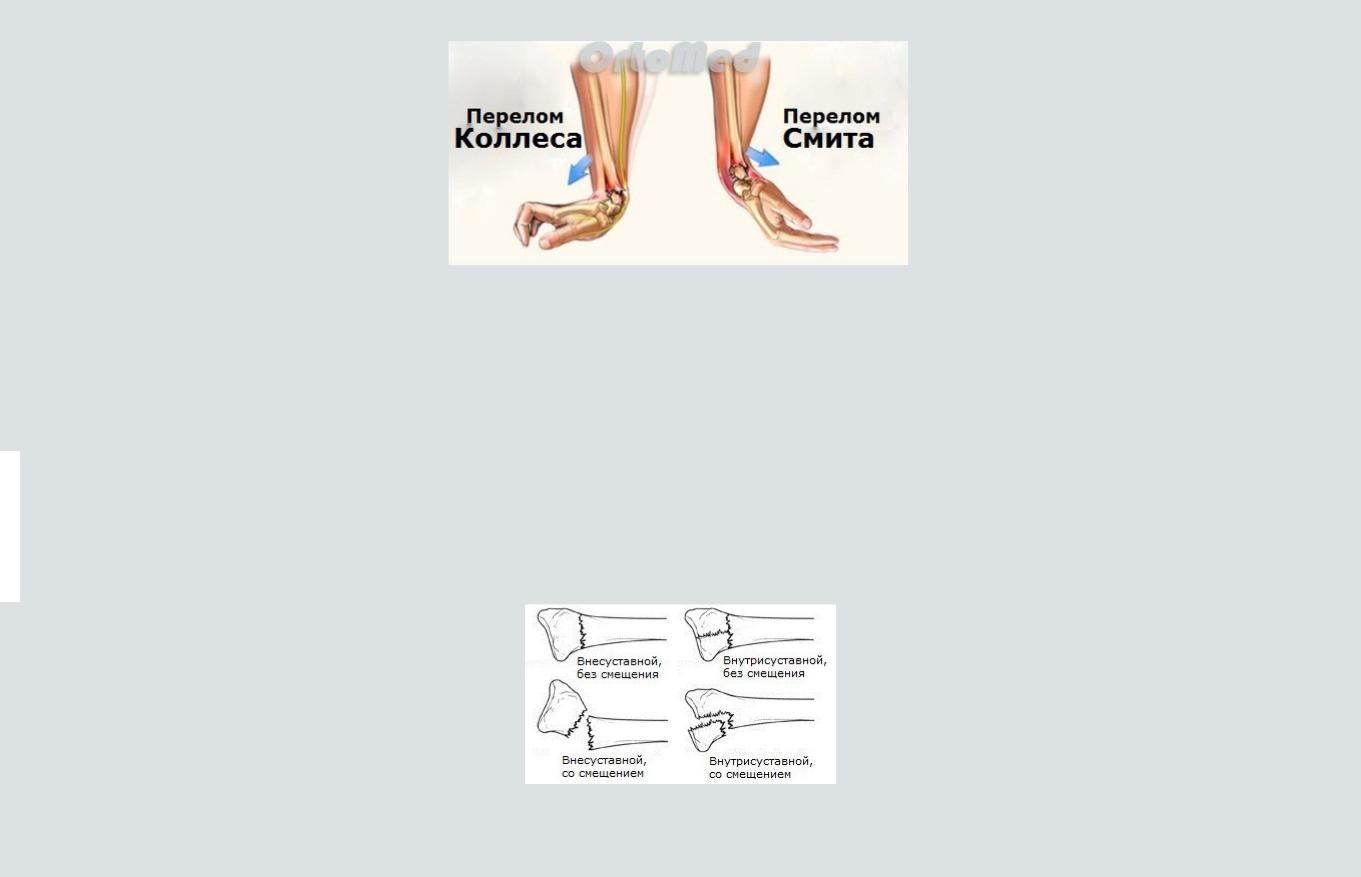
ВИДЫ ПЕРЕЛОМОВ ЛУЧА (КРАТКАЯ КЛАССИФИКАЦИЯ)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
КЛАССИФИКАЦИЯ ПЕРЕЛОМОВ ЛУЧЕВОЙ КОСТИ РУКИ:
Другая классификация переломов лучевой кости:
∙Внутрисуставной перелом: Перелом луча, при котором линия перелома распространяется на лучезапястный сустав.
∙Внесуставных переломов: Перелом, который не распространяется на суставную поверхность.
∙Открытый перелом: Когда имеется повреждение кожи. Повреждение кожи может быть, как снаружи до кости (первично открытый перелом), так и повреждение костью изнутри (вторично открытый перелом). Эти виды переломов требуют незамедлительного медицинского вмешательства из-за риска инфекции и серьезных проблем с заживлением раны и сращением перелома.
∙Оскольчатый перелом. Когда кость сломана на 3 и более фрагментов.
Важно, классифицировать переломы лучевой ксоти руки, поскольку каждый вид перелома нужно лечить, придерживаясь определенных стандартов и тактики. Внутрисуставные переломы, открытые переломы, оскольчатые переломы, переломы лучевой кости со смещением нельзя оставлять без лечения, будь то закрытая репозиция (устранение смещения) перелома или операция. Иначе функция кисти может не восстановиться в полном объеме.
Иногда, перелом лучевой кости сопровождается переломом соседней - локтевой кости.
ОПИСАНИЕ ЛОКАЛЬНОГО СТАТУСА.
1.Перелом кости: Необходимо указать локализацию и 5 признаков перелома кости, которыми являются боль, отечность тканей, патологическая подвижность, крепитация костных отломков и нарушение функции; при возникновении смещения отломков — деформация конечности. Для внутрисуставных переломов, кроме того, характерен гемартроз.
Для открытых переломов, наряду со всеми клиническими признаками перелома со смещением отломков, обязательно наличие раны кожи, кровотечение (артериальное, венозное, смешанное или капиллярное, выраженное в разной степени). Сломанная кость может быть обнажена на большем или меньшем протяжении.
При переломе со смещением отломков отмечают вынужденное, порочное положение конечности, деформацию с нарушением ее оси, припухлость, кровоподтек. При пальпации определяют резкую локальную болезненность, патологическую подвижность и крепитацию костных отломков. Нагрузка вдоль оси поврежденной конечности вызывает резкое усиление боли в области перелома. Наблюдается также укорочение конечности.
ПРИМЕР: Перелом плечевой кости. В верхней трети плечевой кости справа определяется деформация кости, резкая локальная болезненность, отечность, патологическая подвижность, крепитация костных обломков. Движение верхней конечности невозможно.
2. Вывих сустава.
Вывихом называют стойкое патологическое смещение суставных поверхностей по отношению друг к другу, представляет собой взаимное смещение суставных концов сочленяющихся между собой костей. Необходимо указать локализацию и признаки вывиха сустава, которыми являются: вокруг травмированного сустава образуется отек и опухание (самый распространенный симптом вывиха); резкая и сильная болезненность; кровоподтеки; при повреждении нервных окончаний, снижение чувствительности; ограничение подвижности; покалывание и онемение; бледные и холодные кожные покровы; визуальная деформация (суставная головка смещена в ту или иную сторону).
ПРИМЕР. Вывих левого плечевого сустава. Объективно определяется резкая боль и полное отсутствие движений в плечевом суставе, изменение формы его по сравнению со здоровым. Плечо на больной стороне кажется удлиненным, обычно отведено от туловища. Больной наклоняется в сторону поврежденной руки и поддерживает поврежденную конечность за локоть или предплечье.
3. Ушиб мягких тканей.
Это закрытое повреждение тканей, как правило, без нарушения целостности кожных покровов.
Необходимо указать локализацию и признаки ушиба, которыми являются боль различной интенсивности, кровоизлияние в подкожный слой, появлением синяков (гематом), отечность.
4. Растяжение связок, мышц, сухожилий. Разрыв сухожилий.
172
Признаки растяжения связок и мышц сходны: это сильная боль, усиливающаяся при проявлении активности, затруднение движения, отек на месте травмы, болевые ощущения (даже при прикосновении), покраснение кожи или пятна синюшного оттенка под ней. Если сустав явно принял несвойственное ему положение, и сразу появилась боль – есть повод полагать, что произошло растяжение связок, либо растяжение, сопровождаемое переломом. Если боль в мышцах появилась на следующее утро после физической нагрузки или среди ночи - признак растяжения мышц. Отличительный признак разрыва и растяжения связок, мышц или сухожилий – западание: в месте разрыва можно прощупать ямку, имеющую болезненность при пальпации. При разрыве мышцы западение происходит дальше от места ее прикрепления, кровоизлияние выражено больше, чем при разрыве или растяжении сухожилия. Это происходит из-за сокращения мышечной ткани.
5. Ссадина.
Поверхностное механическое повреждение кожи, не глубже сосочкового слоя. Возникает в результате тангенциального воздействия тупых или острых (царапины) предметов.
Поверхность свежей ссадины розово-красная, влажная, мягкая, болезненная... Через 6-12 часов дно ссадины подсыхает; вокруг ссаднения появляются покраснение и припухлость в виде кольца шириной до 0,5 см. К 24-36 часам поверхность ссадины уплотняется, припухлость и болезненность исчезают.
У большинства ссадин (до 70%) к 24 часам дно покрывается буроватой плотной корочкой располагающейся выше уровня кожи. Поверхность остальных ссадин иногда влажная и мягкая, чаще подсохшая, плотная, буроватая, находящаяся на уровне кожи (до 8%) или ниже ее (до 21%).К исходу первых суток все ссадины имеют корочку, На вторые сутки поверхность ссадин приподымается над неповрежденной кожей вследствие утолщения корочки...
На 3-4 сутки корочка по краю начинает отслаиваться и ссадина уменьшается вдвое. Затем появляется шелушение кожи вокруг ссадины, корочка ее отслаивается на большом протяжении и через 1-2 недели отпадает.
Поверхность на месте отпавшей корочки сначала розовая, но в течение недели эта окраска исчезает, и место ссадины перестает отличаться от окружающей кожи. Заживление ссадин заканчивается к 2-3 неделям.
Боль в области плечевого сустава
1. Ушиб
Жалобы на боль в области плечевого сустава.
Механизм травмы (Anamnesis morbi) - прямой удар по плечевому суставу, при падении, броске во время борьбы и т. п.
Местный статус (Status localis) - плечевой сустав отечен, увеличен в объеме, может быть кровоподтек, отмечается разлитая болезненность слабой интенсивности. Движения в суставе практически не ограничены. Пальпация незначительно болезненна.
На рентгенограмме костно-травматических изменений нет.
Лечение
а) создание покоя для конечности - не носить в руке тяжести; б) холод местно - использовать гипотермический пакет или грелку со льдом (по 20 минут с перерывами на 20 минут до растаивания льда) для уменьшения отека;
в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней; г) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели; д) бинтование сустава эластическим бинтом или ношение ортеза 2 недели.
2. Повреждение ротаторной манжеты плечевого сустава.
Жалобы на боль в области плечевого сустава, усиливающиеся при движениях в суставе.
Механизм травмы (Anamnesis morbi) - падение на отведенную руку или прямой удар по плечу.
Местный статус (Status localis) - плечевой сустав отечен, увеличен в объеме, может быть кровоподтек, отмечается разлитая болезненность средней интенсивности. Движения в суставе ограничены из-за боли. Активное отведение плеча невозможно из-за боли, пассивное резко болезненно. При пальпации отмечается усиление болей.
На рентгенограмме костно-травматических изменений нет.
Лечение
Зависит от того, произошел полный или частичный разрыв манжеты. При полном разрыве требуется операция. Лечение при частичном повреждении: а) создание покоя для сустава - носить руку на косынке 2 недели;
б) холод местно - использовать гипотермический пакет или грелку со льдом (по 20 минут с перерывами на 20 минут до растаивания льда) для уменьшения отека; в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 1 недели; г) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели;
д) бинтование сустава эластическим бинтом или ношение ортеза 4 недели; при сильных болях - наложение гипса на 2 недели; е) лечебная физкультура для сустава.
3. Плечелопаточный периартрит.
Жалобы на постоянную разлитую боль в области плечевого сустава в течение длительного времени, усиливающуюся при движениях в суставе, постепенное ограничение движений в суставе.
Механизм травмы (Anamnesis morbi) - любые повреждения в плечевом суставе в течение всей жизни, которые сразу могли не вызвать ограничения движений, ревматоидный артрит.
Местный статус (Status localis) - плечевой сустав не изменен, отмечается разлитая болезненность средней интенсивности. Движения в суставе ограничены из-за боли, с течением времени объем движений уменьшается.
На рентгенограмме костно-травматических изменений нет.
Лечение
а) создание покоя для конечности - максимально ограничить движения в суставе в течение 1 недели; б) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней; в) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели; г) бинтование сустава эластическим бинтом или ношение ортеза 2 недели.
д) противовоспалительное лечение - ортофен 25 мг х 3 р./день. е) проводниковая анестезия плечевого сплетения.
4. Вывих плеча.
Жалобы на боль высокой интенсивности в области плечевого сустава, становящуюся нестерпимой при любых движениях.
Механизм травмы (Anamnesis morbi) - падение на отведенную руку.
Местный статус (Status localis) - плечевой сустав деформирован, отечен, под акромиальным отростком лопатки видно западение мягких тканей, длина плеча удлинена. Пациент поддерживает больную разогнутую руку здоровой. Отмечается разлитая боль высокой интенсивности, усиливающаяся при ощупывании. Головка плечевой кости определяется вне суставной впадины. Может быть нарушена чувствительность в руке.
На рентгенограмме головка плечевой кости находится вне суставной впадины лопатки.
Лечение
а) максимально быстрое устранение вывиха под местной анестезией, фиксация руки в повязке типа Дезо на 2 недели, рентгеновский контроль вправления вывиха;
173
б) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней; в) после снятия фиксирующей повязки - лечебная физкультура; г) ограничение нагрузки на сустав 6 недель.
5. Перелом хирургической шейки плеча.
Жалобы на боль в области плечевого сустава средней интенсивности, усиливающуюся при движениях в суставе.
Механизм травмы (Anamnesis morbi) - падение на плечо. Перелом характерен для пожилых пациентов.
Местный статус (Status localis) - плечевой сустав не изменен, отмечается разлитая боль средней интенсивности. Движения в суставе невозможны из-за боли, можно услышать крепитацию костных отломков. Ощупывание проекции головки плечевой кости вызывает резкую боль, которая усиливается также при осевой нагрузке на плечо, ротации.
На рентгенограмме перелом хирургической шейки плеча.
Лечение
При большом смещении - оперативное лечение. При небольшом смещении:
а) местная анестезия, репозиция костных отломков, фиксация в повязке типа Дезо, косыночной, повязке-змейке и т. п. на 2 недели, после чего назначается лечебная физкультура; б) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 1 недели.
6. Перелом большого бугорка плеча.
Жалобы на боль средней интенсивности в области плечевого сустава, усиливающиеся при отведении плеча. Механизм травмы (Anamnesis morbi) - падение на отведенную руку, нп плечо.
Местный статус (Status localis) - плечевой сустав увеличен в объеме, отечен, может быть кровоподтек по наружной стороне сустава, где отмечается при ощупывании боль средней интенсивности, усиливающаяся при отведении плеча.
На рентгенограмме перелом большого бугорка плечевой кости.
Лечение
При большом смещении - оперативное лечение. При небольшом смещении:
а) местная анестезия, фиксация в повязке типа Дезо, косыночной, повязке-змейке и т. п. на 2 недели, после чего назначается лечебная физкультура; б) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 1 недели.
Боль в области лучезапястного сустава
1. Ушиб
Жалобы на боль в области лучезапястного сустава.
Механизм травмы (Anamnesis morbi) - падение на отведенную руку с упором на кисть (чаще всего); удар по руке.
Местный статус (Status localis) - лучезапястный сустав отечен, увеличен в объеме, может быть кровоподтек, отмечается разлитая болезненность слабой интенсивности. Движения в суставе практически не ограничены. Пальпация незначительно болезненна.
На рентгенограмме костно-травматических изменений нет.
Лечение
а) создание покоя для конечности - не носить тяжелых сумок в руке, ограничить движения в суставе на 2 недели; б) холод местно - использовать гипотермический пакет или грелку со льдом (по 20 минут с перерывами на 20 минут до растаивания льда) для уменьшения отека; в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней; г) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели; д) бинтование сустава эластическим бинтом или ношение ортеза 2 недели.
2. Растяжение связок
Жалобы на боль в области лучезапястного сустава.
Механизм травмы (Anamnesis morbi) - резкое ротационное движение кистью; резкий рывок собаки, ведомой на поводке.
Местный статус (Status localis) - лучезапястный сустав отечен, увеличен в объеме, может быть кровоподтек, отмечается разлитая болезненность средней интенсивности. Движения в суставе ограничены из-за боли. При пальпации отмечается усиление болей.
На рентгенограмме костно-травматических изменений нет.
Лечение
а) создание покоя для конечности - не носить тяжелых сумок в руке, ограничить движения в суставе на 2-4 недели, при сильных болях - наложение гипса на 2 недели; б) холод местно - использовать гипотермический пакет или грелку со льдом (по 20 минут с перерывами на 20 минут до растаивания льда) для уменьшения отека; в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней; г) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели; д) бинтование сустава эластическим бинтом или ношение ортеза 2 недели.
3. Перелом лучевой кости в типичном месте
Жалобы на боль в области лучезапястного сустава средней и высокой интенсивности, которые могут ощущаться в предплечье и кисти.
Механизм травмы (Anamnesis morbi) - падение на отведенную руку с упором на кисть. Перелом характерен для женщин старшего возраста со сниженной плотностью костной ткани.
Местный статус (Status localis) - лучезапястный сустав сильно отечен, деформирован, увеличен в объеме, может быть кровоподтек, отмечается разлитая боль. Пальпация нижней трети предплечья, осевая нагрузка на пальцы, движения в суставе резко болезненны. При пальпации выявляются острые края костных отломков.
На рентгенограмме отмечается линия перелома, смещение отломков лучевой кости.
Лечение
а) местная анестезия раствором новокаина 1% 20-30 мл, репозиция (исправление положения отломков), наложение гипсовой повязки, рентгеновский контроль положения отломков, иммобилизация (время нахождения в гипсе) 4-8 недель. Повязка укрепляется эластическим бинтом. В зависимости от вида перелома применяется также аппарат Илизарова, оперативное лечение. Требуется постоянный контроль травматолога за гипсовой повязкой и образованием костной мозоли; б) создание покоя для конечности - носить руку в гипсе в косынке, не носить тяжелых сумок в руке; в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 7 дней;
Боль в области лодыжек
1. Ушиб
Жалобы на боль в области голеностопного сустава.
Механизм травмы (Anamnesis morbi) - прямой удар по ноге при игре в футбол, падении тяжелого предмета и т. п.
Местный статус (Status localis) - голеностопный сустав отечен, увеличен в объеме, может быть кровоподтек, отмечается разлитая болезненность слабой интенсивности. Движения в суставе практически не ограничены. Пальпация незначительно болезненна. Сохранена полноценная опора на ногу.
174
На рентгенограмме костно-травматических изменений нет.
Лечение
а) создание покоя для конечности - свести к минимуму нагрузку на ногу, поменьше ходить, сидеть, положив ногу на возвышение; б) холод местно - использовать гипотермический пакет или грелку со льдом (по 20 минут с перерывами на 20 минут до растаивания льда) для уменьшения отека; в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней; г) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели; д) бинтование сустава эластическим бинтом или ношение ортеза 2 недели.
2. Растяжение связок
Жалобы на боль в области голеностопного сустава.
Механизм травмы (Anamnesis morbi) - резкое ротационное движение голени при фиксированной стопе; подворачивание стопы кнаружи или кнутри; зацепление пальцами стопы за землю при беге.
Местный статус (Status localis) - голеностопный сустав отечен, увеличен в объеме, может быть кровоподтек, отмечается разлитая болезненность средней интенсивности. Боль концентрируется в проекции лодыжек. Движения в суставе ограничены из-за боли. При пальпации отмечается усиление болей.
На рентгенограмме костно-травматических изменений нет.
Лечение
а) создание покоя для конечности - свести к минимуму нагрузку на ногу, поменьше ходить, сидеть, положив ногу на возвышение; б) холод местно - использовать гипотермический пакет или грелку со льдом (по 20 минут с перерывами на 20 минут до растаивания льда) для уменьшения отека; в) обезболивание общее - пенталгин-Н по 1 таб. 3 р./день в течение 3-х дней; г) обезболивание местное - наносить на кожу долгит крем 2р./день в течение 1 недели;
д) бинтование сустава эластическим бинтом или ношение ортеза 4 недели; при сильных болях - наложение гипса на 2 недели;
3. Переломы лодыжек
Жалобы на боль в области голеностопного сустава средней и высокой интенсивности, которые могут ощущаться в голени и стопе, невозможность встать на ногу.
Механизм травмы (Anamnesis morbi) - резкое ротационное движение голени при фиксированной стопе; подворачивание стопы кнаружи или кнутри; зацепление пальцами стопы за землю при беге, прямой удар в область лодыжек.
Местный статус (Status localis) - голеностопный сустав сильно отечен, деформирован, увеличен в объеме, может быть кровоподтек, отмечается разлитая боль. Пальпация нижней трети голени, компрессия берцовых костей голени с боков, движения в суставе, опора, смещение стопы резко болезненны. При пальпации выявляются острые края костных отломков.
На рентгенограмме отмечается линия перелома, смещение отломков берцовых костей, подвывих стопы.
Лечение
Местная анестезия раствором новокаина 1% 20-30 мл, репозиция (исправление положения отломков), наложение гипсовой повязки, рентгеновский контроль положения отломков, иммобилизация (время нахождения в гипсе) 6-12 недель. Повязка укрепляется эластическим бинтом. В зависимости от вида перелома применяется также оперативное лечение.
Период после первичной репозиции и фиксации в U-образной гипсовой лонгете со стопой. Рекомендовано:
1.Возвышенное положение голени: лежать с ногой на возвышении; сидеть, держа ногу горизонтально или положив на прислоненный к сиденью костыль; стоять без опоры на больную ногу только при крайней необходимости.
2.На больную ногу не опираться!
3.Намотать эластичный бинт на гипсовую повязку, начиная от тыла стопы и заканчивая верхом повязки. Бинт должен лежать, слегка сдавливая повязку так, чтобы она плотно обхватывала ногу. Методика наматывания бинта: каждый последующий тур должен закрывать предыдущий на 2/3, второй слой бинта накладывается без всякого давления. Желательно также наложить по вышеизложенной методике бинт на здоровую ногу до 3-х недель с момента травмы. Используется плотный эластичный бинт длиной 3 метра. Конец бинта следует закреплять специальным держателем или английской булавкой. При нарастании отека тыла стопы и усилении боли под гипсом следует перемотать бинт. Если после наложения бинта боль не усиливается, его не следует снимать до наложения постоянного гипса.
4.Первые сутки после наложения гипса его не следует накрывать одеялом и закрывать одеждой - гипс должен высохнуть. Для ускорения полного высыхания гипса можно использовать фен или воздушный нагревательный прибор.
5.Как можно чаще следует шевелить пальцами больной ноги - так отек спадает быстрее.
6.Принимать аспирин по 0,25 1 р./день до 3-х недель с момента травмы для профилактики тромбоэмболических осложнений, ортофен 25 мг 3р./день для уменьшения травматического отека конечности.
7.В качестве обезболивающего средства принимать анальгин, темпалгин, баралгин, максиган, спазган, пенталгин или любой другой ненаркотический анальгетик 1 таб. 3р./день. При острой боли следует вводить препараты внутримышечно: баралгин 5.0, трамал 100 мг-2.0. Если боль не мешает сну, следует обходиться без обезболивающих препаратов.
8.При нарастании отека, изменении цвета ноги, усилении болей, разрушении гипса срочно обратитесь к своему лечащему врачу-травматологу!
Период после наложения циркулярной гипсовой повязки.
Рекомендовано:
1.Возвышенное положение голени в течение 1-ой недели после наложения повязки. После этого положение ноги не имеет значения. Если в вертикальном положении отек тыла стопы нарастает, следует периодически держать ногу горизонтально.
2.На больную ногу не опираться до разрешения врача! Допускается ставить ногу на пол и ходить при помощи костылей без нагрузки на гипс. Любая нагрузка на гипсовую повязку должна производиться только с разрешения лечащего врача!
3.Перед снятием гипса нужно сделать контрольные рентгенограммы голеностопного сустава в прямой и боковой проекции. Снимать гипс только у того врача, который его накладывал!
Период реабилитации после сращения перелома.
Рекомендовано:
1.В течение 2-х недель с момента снятия гипса производить бинтование голеностопного сустава и голени эластичным бинтом или носить специальный ортез.
2.Первое время избегать сильных и резких нагрузок на сустав.
3.Стараться разрабатывать движения (через умеренную боль) в голеностопном суставе, сравнивая объем движений со здоровым суставом. Рекомендуется катать подошвой теннисный мяч, использовать гидромассаж, производить гимнастику для сустава в горячей ванне.
4.Под гипсом происходит атрофия мышц голени. Чтобы вернуть им прежнюю силу, следует упражняться в активных сгибании и разгибании в коленном суставе.
5.Несколько месяцев носить супинатор в обуви или ходить в хороших высоких кроссовках, где подошва смоделирована под своды стопы.
Укус собаки
Жалобы на боль в области укуса.
Механизм травмы (Anamnesis morbi) - укус собакой.
Местный статус (Status localis)
а) ослюнение внешне неповрежденной кожи; б) точечный укус; в) рваная рана.
Лечение
После укуса следует сразу же тщательно промыть рану холодной водой, завязать ее чистым куском материи или бинтом и обратиться к травматологу. В травмпункте производится первичная хирургическая обработка раны, накладывается асептическая повязка. В процессе лечения самое важное - не является ли собака бешенной. Если не удается освидетельствовать собаку в ветлечебнице на 1-ый и 10-ый дни после укуса, собака считается потенциально бешенной. В этом случае проводится полный курс вакцинации. Количество уколов зависит от тяжести повреждения. Собачьи укусы часто нагнаиваются и могут потребовать лечения самыми современными антибиотиками.
Эпикондилит
175
Эпикондилит (теннисный локоть) - асептическое воспаление надкостницы и сухожильно-связочного аппарата надмыщелков плеча с последующим развитием дегенеративнодистрофических процессов. Как правило происходит воспаление сухожилий длинного и короткого лучевых разгибателей запястья и плечелучевой мышцы, прикрепляющихся к латеральному надмыщелку.
Причины: однообразное повторяющееся движение предплечья (пронация, супинация), физическая нагрузка с микротравматизацией (игра в теннис), нейро-трофическое воздействие при шейном спондилоартрозе.
Клиника:
∙Тупая ноющая локальная боль постоянного характера в нижней трети плеча, иррадиирующая по ходу мышц предплечья, уменьшение возможности к ротации, потом к разгибанию предплечья.
∙Боль при рукопожатии, невозможность при этом удержать разогнутую руку.
∙Неспособность удерживать груз на вытянутой руке.
∙Слабость в руке.
∙Вегетативные нарушения в руке - похолодание конечности. Цианоз, нарушение потоотделения.
∙Гипотрофия мышц.
∙Усиление болей при перемене атмосферного давления. На рентгенограммах:
Могут быть периостальные разрастания, параартикулярные оссификаты, локтевые шпоры, разрежения костной структуры надмыщелка - при хроническом течении. Лечение:
o Иммобилизация в гипсовой лонгете или мягкой повязке. o Спирт-новокаиновая блокада болевой точки.
o Курс блокад с гидрокортизоном, дипроспаном (длительнодействующий), после этого - траумель, цель.
o ФЗТ - фонофорез гидрокортизоновой мази, парафиновые или озокеритовые аппликации, электрофорез новокаина, лазер, иглорефлексотерапия. o Местно - долгит 2р./день, сухое тепло.
o Лечебная физкультура.
o Оперативное лечение - миофасциотомия, иссечение надкостницы.
Повреждения менисков коленного сустава.
Представляют собой разрывы менисков. Могут сочетаться с повреждением боковых и передней крестообразной связок. При попадании оторванной части мениска между мыщелками бедро и голени происходит блокада сустава (внезапное ограничение движений, острая боль), травматический синовит. Блокады могут рецидивировать.
Чаще повреждается внутренний мениск (4:1).
Причина: форсированное ротационное движение в коленном суставе, вызывающее смещение суставных концов костей в несоответствующем суставу направлении или объеме, чаще всего сгибание и ротация в коленном суставе при нагруженной конечности. Частая травма у футболистов, горнолыжников.
Клиника:
1.Травма сустава в анамнезе.
2.Сильная боль в суставе, блокада под углом около 130 градусов, перемежающиеся блокады.
3.Увеличение сустава в объеме, симптом баллотирования надколенника.
4.Боль при пальпации в проекции мениска, усиливающаяся при пассивном разгибании голени.
5.Усиление болей при ходьбе вниз по лестнице.
6.Чувство неуверенности при ходьбе, ощущение мещающего предмета в суставе, щелчок при движениях (симптом переката).
7.Атрофия медиальной мышцы бедра.
8.Усиление контура портняжной мышцы при поднятии и наружной ротации ноги - более выраженное при длительном течении заболевания.
9.Гипостезия или анестезия на внутренней поверхности коленного сустава (неврит внутреннего кожного нерва).
10.Усиление болей при ротации согнутой под острым углом голени кнаружи (повреждение внутреннего мениска) или кнутри (повреждение наружнего мениска).
11.Усиление болей при приседании на корточки.
Диагностика:
1.Рентгенография коленного сустава в двух проекциях для исключения костных повреждений.
2.УЗИ коленного сустава.
3.ЯМРТ.
4.Артроскопия.
Лечение:
1.Устранение блокады, внутрисуставное введение раствора лидокаина 1%-20.0
2.Наложение гипсового тутора или ортеза на 4 недели.
3.При повторении блокад показано оперативное лечение - паракапсулярная резекция мениска.
4.После уменьшения болевого синдрома - лечебная физкультура, физиотерапия.
Плоскостопие и высокие каблуки
Соотношение мужчин и женщин с плоскостопием 1:10. Даже если учитывать другие приводящие к плоскостопию факторы, нельзя не признать, что влияние каблуков на развитие деформаций стоп неоспоримо (мужчины каблуков не носят).
При ношении каблуков происходит повышение и смещение ближе к оси тела центра тяжести, что в сумме с увеличением угла в голеностопном суставе приводит к усилению нагрузки на передний отдел стопы и подворачивание стопы внутрь. Поэтому чем меньше каблук, тем лучше.
При развитии плоскостопия снижается важнейшая функция стоп - смягчение ударных нагрузок при быстрой ходьбе, беге, прыжках. Впоследствии появляются трудности с долгим стоянием в одной позе, а также нарушается плавность походки.
В результате ношения обуви с высоким каблуком из-за неестественных перегрузок развивается статическое плоскостопие.
Причины перегрузок:
∙Увеличение массы тела.
∙Тяжелые физические нагрузки.
-длительное пребывание на ногах;
-перенос тяжестей, беременность.
Предрасполагающие факторы
∙Наследственность, наличие плоскостопия у родственников.
∙Диспропорциональное развитие костей и связок в подростковый период.
∙Первичная слабость связочно-мышечного аппарата
∙Ослабление мышц и связок стоп
-в результате старения организма;
-в результате физической нетренированности ног.
Признаки плоскостопия
1.Утомляемость ног.
2.Боли в стопах и голенях при долгой ходьбе или в конце дня. С прогрессированием плоскостопия боли усиливаются. Передний отдел стопы распластывается, появляются мозоли, стопа поворачивается внутрь. Процесс продолжается отклонением 1 пальца кнаружи (т. н. "косточки" на стопах, которые можно видеть у пожилых людей), артрозами суставов стоп, молоткообразной деформацией 2 пальца.
При медленном развитии плоскостопия жалоб может не быть.
Диагностика
1.Осмотр ортопеда.
2.Подометрия - измерение высоты свода стопы от пола.
3.Плантография - оставление отпечатка стопы на бумаге.
4.Рентгенография стопы в боковой проекции - позволяет установить степень плоскостопия.
Лечение начальной стадии плоскостопия.
1.Теплые ножные ванночки.
2.Массаж.
3.Упражнения на укрепление мышечно-связочного аппарата
-сгибание и разгибание в голеностопном суставе, движения стопой внутрь и наружу, ротация стопой;
-движения пальцами;
176
