
- •(Окончание)
- •Кожным лоскутом
- •Кожным лоскутом
- •Кожным лоскутом
- •Влагалища
- •(Окончание)
- •(Продолжение)
- •(Продолжение)
- •Влагалища
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •14 15
- •(Продолжение)
- •(Окончание)
- •И burch
- •(Окончание)
- •Анастомоза
- •Операция пересадки мочеточника в мочевой пузырь без использования и с использованием лоскута мочевого пузыря
- •Операция пересадки мочеточника в мочевой
- •Пузырь без использования
- •И с использованием лоскута мочевого пузыря
- •(Продолжение)
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Окончание)
- •(Окончание)
- •Матки (окончание)
- •И кюретаж
- •Беременности
- •Беременности
- •Матки (окончание)
- •Электропетлей
- •(Продолжение)
- •Придатков
- •Придатков
- •Придатков (продолжение)
- •Придатков
- •(Продолжение)
- •При лапароскопии
- •Маточной трубы
- •(Окончание)
- •(Окончание)
- •По gambee
- •Аппаратом
- •Аппаратом (продолжение)
- •Аппаратом
- •Аппаратом (окончание)
- •(Окончание)
- •Формирование обходного
- •Илеоилеоанастомоза
- •И слизистой стомы
- •(Окончание)
- •Полости
- •Терапии
- •(Окончание)
- •Влагалища
- •Радикальная гистерэктомия по wertheim с двусторонним удалением тазовых лимфатических узлов и удлинением влагалища
- •Радикальная гистерэктомия по wertheim с двусторонним удалением тазовых лимфатических узлов и удлинением влагалища
- •Влагалища
- •Удаление органов, расположенных в передней части малого таза (передняя экзентерация)
- •(Окончание)
- •(Продолжение)
- •По miami
- •По miami (продолжение)
- •По miami
- •Пластики
- •(Продолжение)
- •Полой вены

Клиффорд Р. Уилисс
Иллюстрации: Джон Паркер
Перевели с английского: М. Л. Климова
А. А. Шур
Д. В. Шиленок
А. С. Карпицкий
С.П. Лярский
Второе издание на русском языке, переработанное и исправленное
Москва Медицинская литература 2004
УДК 611.96:616-089(084.4) ББК 54.1 У51
Все права защищены. Никакая часть данной книги не может быть воспроизведена в любой форме и любыми средствами без письменного разрешения владельцев авторских прав.
Авторы, редакторы и издатели приложили все усилия, чтобы обеспечить точность приведенных в данной книге показаний, побочных реакций и рекомендуемых доз лекарств. Однако эти сведения могут изменяться. Внимательно изучайте сопроводительные инструкции изготовителя по применению лекарственных и технических средств.
Published by Agreement with the Original Publisher, Williams & Wilkins, USA. Подготовлено к печати по договору с издательством Williams & Wilkins, США.
Уилисс К. Р.
У51 Атлас оперативной гинекологии. — 2-е изд., перераб. и доп. — М.: Медицинская литература, 2004.— 540 с.
ISBN 5-89677-002-2
Атлас оперативной гинекологии с успехом выдержал три издания на английском языке, а первое русское издание также приобрело заслуженную популярность среди специалистов.
Во втором издании на русском языке представлены все основные методы оперативного лечения в акушерстве и гинекологии, а также детально описаны операции на мочевом пузыре и мочеточниках, толстой и тонкой кишке, брюшной стенке. Отдельная глава посвящена хирургической тактике и оперативной технике при злокачественных заболеваниях полости таза. Во второе издание внесены необходимые уточнения и дополнения.
Атлас прекрасно иллюстрирован одним из лучших медицинских иллюстраторов мира Джоном Паркером.
Для оперирующих акушеров и гинекологов, урологов, хирургов.
УДК 611.96:616-089(084.4) ББК 54.1
Посвящается
Моей семье — моей жене, Missy; моему сыну, Clifford Roberts Wheeless III, M.D. и моей дочери, Elise Porchia Wheeless Kiely, J.D.—за их терпение, понимание и поддержку.
Моим пациентам— за их лояльность и доверие.
Моим наставникам— James H. Dorsey, M.D., Houston Everett, M.D.,
John В. Graham, M.D., Howard W. Jones, Jr., M.D., Kazumasa Masubuchi, M.D.,
Mark Ravitch, M.D., Richard W. TeLinde, M.D., Donald Woodruff, M.D.,
Nils Kock, M.D. и Donald G. Skinner, M.D.— за их руководство, терпеливое участие и одобрение.
V
Предисловие
Занимаясь подготовкой третьего издания «Атласа», я описал операции, которые постоянно используются в практике тазовой хирургии. Некоторые из этих операций выполняются не только оперирующими акушерами и гинекологами, но и хирургами других специальностей.
Существуют различные мнения об особенностях техники и этапах проведения операций, описанных в данной книге. Более того, хирург не всегда имеет такую роскошь, как возможность выполнять операцию по классической проиллюстрированной схеме. Хирурги должны постоянно импровизировать, приспосабливать свои знания и навыки к индивидуальным особенностям пациента и его заболевания. Цель данного атласа — дать общую схему операции — каркас, на котором можно построить свою собственную тактику.
Третье издание содержит операции, которые не были включены в первое и второе издания«Атласа». Я был .очень рад, когда узнал, что предыдущие издания этой книги вдохновили многих молодых хирургов на изучение и выполнение операций, которые им были ранее незнакомы и которые затем принесли огромную пользу их пациентам.
Еще раз я хотел бы выразить признательность моим многочисленным предшественникам, хирургам, чьи глубокие знания, пытливый ум и блестящая техника позволили разработать операции, описанные и проиллюстрированные
в этой книге. Я бесконечно обязан RichardW.TeLinde,HowardW.Jones,Jr.,JohnB.Graham,HoustonEverett,DonaldWoodruff,KazumasaMasubuchiиз Токио,MarkRavitch,JamesHendersonDorsey,PhilippePoitoutиз Парижа, Франция,NilsKock, иDonaldG.Skinner. Их терпеливое наставничество у операционного стола, помощь при выполнении несчетного числа операций позволили мне освоить их технику, без чего написание этой книги было бы невозможным.
Участие в создании «Атласа» медицинского иллюстратора John Parker не может быть по настоящему описано в столь кратком предисловии. Блестящий художник из школы Max Brodel в клинике Университета Джонса Хопкинса, John Parker достиг уникального мастерства за долгие годы наблюдения и художественной практики у операционного стола.
Я высоко ценю тщательную подготовку рукописи, выполненную PeggyLeBrunи помощьBettyAnnHowardв ее редактировании.
Наконец, я хотел бы выразить глубокую признательность редакторам и сотрудникам издательстваWilliams&Wilkinsза их постоянный интерес, поддержку, советы и помощь, без которых эта книга не увидела бы свет.
Clifford R. Wheeless, Jr., M.D. Балтимор, Мэриленд.
VII
Содержание
Предисловие VII
Список сокращений VIII
1. Вульва и преддверие 1
Биопсия тканей вульвы 2
Иссечение уретральной карункулы 4
Марсупиализация кисты бартолиновой
железы 6
Иссечение кожи вульвы с пересадкой
расщепленного кожного лоскута 8
Иссечение бартолиновой железы 10
Формирование наружного отверстия
влагалища при его стенозе 14
Закрытие дефектов после широких
локальных иссечений кожи вульвы 16
Широкое локальное иссечение вульвы
с первичным закрытием дефекта
Z-образным кожным лоскутом 19
Инъекции этилового спирта
в область вульвы 24
Инъекции глюкокортикоидов
в область вульвы 26
Простая вульвэктомия 28
Иссечение участков вульвы электропетлей 32 Иссечение воспаленных желез
преддверия влагалища 34
Пластика сращений половых губ 36
Рассечение гимена 38
2. Влагалище
и мочеиспускательный канал 41
Передняя пластика влагалища
и формирование дупликатуры по Kelly42 Задняя пластика влагалища 46
Подвешивание влагалища при помощи
крестцово-остистых связок 51
Влагалищная пластика энтероцеле 56
Эвисцерация через влагалище 62
Иссечение поперечной перегородки
влагалища 66
Коррекция удвоения влагалища 68
Вскрытие и дренирование абсцессов
малого таза через влагалище 70
Крестцовая кольпопексия 73
Операция LeFort 78
Пластика пузырно-влагалищного свища 83
Пересадка островкового кожного лоскута
для пластики пузырно-влагалищного
свища 88
Вагинопластика с целью создания нового
влагалища по методике Mclndoe 91
Пластика прямокишечно-влагалищного
свища 99
Реконструкция уретры 103
Марсупиализация субуретрального
дивертикула по методу Spence 106
Удаление субуретрального дивертикула
методом двубортного закрытия дефекта 108 Пластика уретровагинального свища
методом двубортного закрытия дефекта 111 Операция с использованием лоскута
широкой фасции для лечения недержания
мочи по методу Goebell-Stoeckel 115
Рассечение фасциального лоскута после
операции Goebell-Stoeckel 124
Пластика влагалищно-прямокишечного
свища по методу Musset-Poitout-Noble127 Формирование искусственного влагалища
из сигмовидной кишки 132
3. Мочевой пузырь и мочеточники 135
Введение катетера через надлобковый
разрез 136
Позадилонное подшивание уретры:
операции Marshall-Marchetti-Krantz
и Burch 139
Наложение мочеточнико-мочеточникового
анастомоза 144
Операция пересадки мочеточника
в мочевой пузырь без использования
и с использованием лоскута
мочевого пузыря 146
Трансперитонеальное соединение
мочеточников
(анастомоз «конец в бок») 155
Изменение направления оттока мочи
путем пересадки мочеточников
в петлю кишечника 161
Чрескожная нефропиелостомия 166
Замещение участка мочеточника
участком подвздошной кишки 168
Пластика стенки мочевого пузыря
лоскутом стенки желудка
(метод «раковины») 171
4. Шейка матки 177
Биопсия шейки матки 178
Прицельная биопсия из шейки матки
под контролем кольпоскопии 180
Кюретаж цервикального канала
под контролем кольпоскопии 182
Конизация шейки матки электропетлей 185 Трансабдоминальное удаление культи
шейки матки 189
Коррекция истмико-цервикальной
недостаточности методом Shirodkar 194
IX
Коррекция истмико-цервикальной
недостаточности по McDonald 196
Коррекция истмико-цервикальной
недостаточности по Lash 198
5. Матка 201
Расширение цервикального канала
и кюретаж 202
Аспирационный кюретаж для
прерывания беременности 205
Врачебная тактика при полной перфорации
матки аспирационной кюреткой или
радионуклидным метростатом 208
Кесарево сечение 212
Удаление миоматозных маточных узлов
(миомэктомия) 216
Операция по методу Jonesдля коррекции
удвоения матки 219
Коррекция удвоения матки путем
гистероскопического иссечения
перегородки электропетлей 222
Операция Manchester 225
Влагалищная экстирпация матки 231
Трансабдоминальная гистерэктомия
с двусторонним удалением
и без удаления придатков 241
Лапароскопическая трансвагинальная
гистерэктомия 249
6. Маточные трубы и яичники 257
Методика лапароскопии 259
Диагностическая лапароскопия 266
Исследование проходимости маточных
труб при лапароскопии 268
Лапароскопическое удаление
ненарушенной эктопической
беременности 270
Лапароскопическая биопсия яичников 272
Лапароскопическая электрокоагуляция
очагов эндометриоза 274
Лапароскопическое рассечение спаек 276
Лапароскопическая остановка
кровотечения 278
Лапароскопическая стерилизация путем
электрокоагуляции и иссечения
участка маточной трубы 280
Лапароскопическая стерилизация путем
наложения бандажа 282
Лапароскопическая стерилизация путем
наложения скобок по Hulka 284
Стерилизация по Pomeroy 286
Стерилизация по модифицированной
методике Irving 288
Стерилизация путем минилапаротомии 290
Удаление фаллопиевой трубы
(сальпингэктомия) 292
Удаление маточной трубы и яичника
(сальпингоофорэктомия) 294
Фимбриопластика 296
X
Пластика маточной трубы путем микрорезекции и формирования
анастомоза 302
Краевая резекция яичника 306
Перекрут яичника 308
Удаление кисты яичника 310
Стерилизующие операции на трубах 314
7. Толстая кишка 317
Аппендэктомия с использованием
линейного разрезающего скобочного аппарата 318
Поперечная петлевая колостома 320
Операция Hartmann 322
Закрытие петлевой колостомы 326
Передняя резекция толстой кишки с наложением низкого анастомоза по методу Gambee 330
Наложение низкого анастомоза между толстой и прямой кишками сшивающим аппаратом 333
Передняя резекция толстой кишки с низким анастомозом по Strasbourg-Baker 340
8. Тонкая кишка 343
Хирургия тонкой кишки 344
Резекция тонкой кишки с наложением
анастомоза «конец в конец»
по Gambee 346
Формирование обходного
илеоилеоанастомоза и слизистой стомы 353 Формирование обходного
илеотрансверзоанастомоза
и слизистой стомы 356
Выполнение правосторонней
гемиколэктомии
и илеотрансверзоанастомоза 358
9. Брюшная стенка 361
Разрез по Pfannenstiel 362
Разрез по Maylard 364
Панникулэктомия 366
Пластика послеоперационных грыж 368 Расхождение швов раны живота
и эвентрация 370 Ушивание передней брюшной стенки
одноузловым петлевым швом 374 Остановка кровотечения при повреждениях
верхних отделов нижних надчревных
сосудов 376
10. Злокачественные заболевания: специальные операции 379
Определение стадии онкогинекологического заболевания путем диагностической лапаротомии 380
Система для введения веществ в
подключичный катетер
(порт для катетера) 383
Система «порт для катетера» для
брюшной полости 386
Установка влагалищных радионуклидных
аппликаторов для внутриполостной
лучевой терапии 388
Установка внутриматочного
афтелоудингового эндостата для
внутриполостной лучевой терапии 390
Афтелоудинговое облучение таза
в повышенных дозах 392
Внутрибрюшное введение изотопа Р32 394
Полное удаление сальника 396
Формирование J-образного лоскута
сальника на ножке 398
Наложение гастростомы 400
Полное удаление влагалища 402
Радикальная вульвэктомия
с двусторонним удалением
паховых лимфатических узлов 405
Реконструкция вульвы при помощи
кожно-мышечного лоскута 412
Формирование поперечного и
вертикального кожно-мышечных
лоскутов с использованием
прямой мышцы живота 418
Радикальная гистерэктомия
по Wertheimс двусторонним
удалением тазовых лимфатических
узлов и удлинением влагалища 423
Удаление органов, расположенных
в передней части малого таза
(передняя экзэнтерация) 432
Удаление органов, расположенных
в задней части малого таза
(задняя экзэнтерация) 438
Полное удаление тазовых органов
(тотальная экзэнтерация) 447
Формирование из толстой кишки
J-образного резервуара для
замещения прямой кишки 458
Изменение направления отведения мочи
по Коск 463
Формирование влагалища из J-образного
лоскута сальника 470
Формирование накопительной уростомы
из подвздошной и толстой кишок
по Miami 475
Формирование нового динамического
анального отверстия путем
мышечной пластики 480
Применение аппарата для сближения
краев кожной раны вместо пересадки
кожного лоскута 482
Использование лоскута стенки желудка
для укрепления накопительной
уростомы или нового влагалища 485
Остановка кровотечения во время
гинекологических операций 491
Устранение точечных повреждений
нижней полой вены 492
Перевязка поврежденной внутренней
подвздошной вены и ушивание
поврежденной общей подвздошной
артерии 494
Гемостаз при фиксации влагалища путем
подшивания к крестцово-остистой
связке 496
Гемостаз в предкрестцовом пространстве 498 Что нельзя делать при кровотечении
в малом тазу? 500
Гемостаз путем тампонады 502
Гемостаз при эктопической внутрибрюшной
беременности 504
Алфавитный указатель 507
ХI
1
Вульва и преддверие
БИОПСИЯ ТКАНЕЙ ВУЛЬВЫ
Патологически измененные участки вульвы больших размеров имеют, как правило, доброкачественный характер. Однако, какой бы внешний вид не имели большие измененные участки в области наружных или внутренних гениталий женщины, они должны вызывать настороженность и в большинстве случаев подлежат биопсии для гистологического анализа.
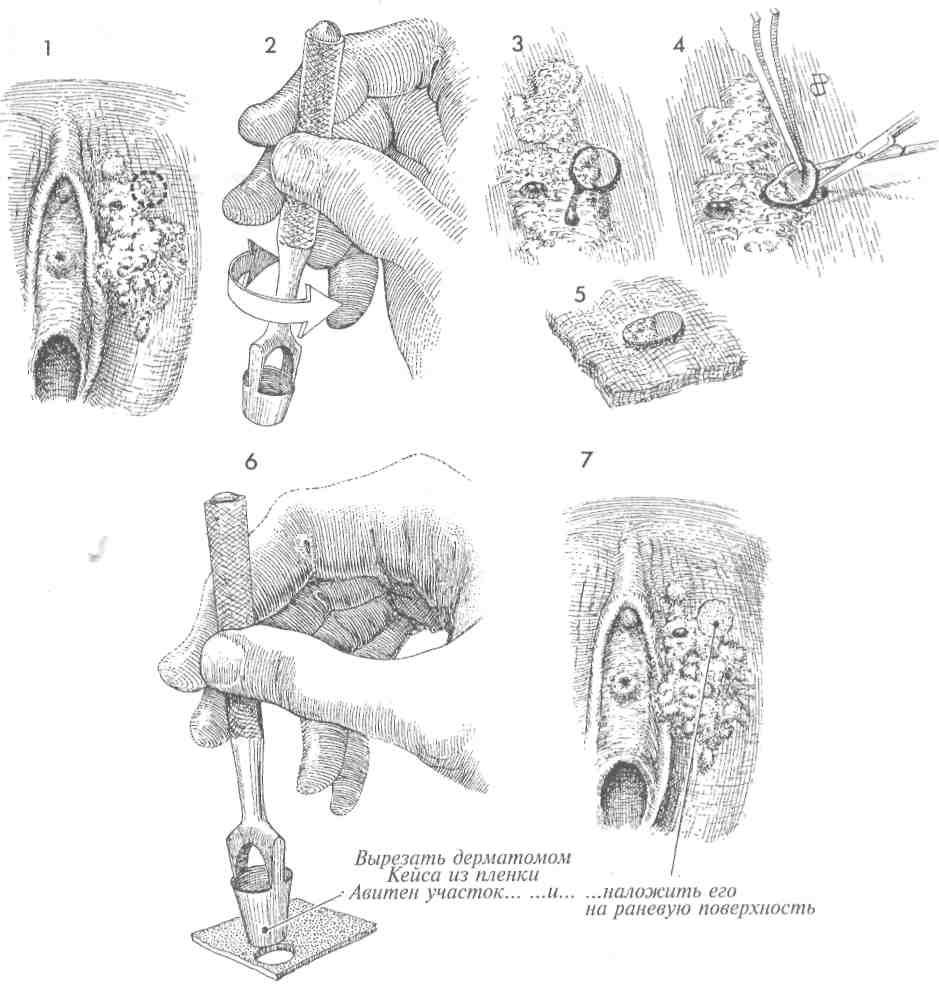
МЕТОДИКА:
1Пациентку укладывают на спину в положение для камнесечения. Патологически измененный участок обрабатывают дезинфицирующим раствором и выбирают место предполагаемой биопсии.
2Наилучшим инструментом для взятия биопсии является дерматомKeys, обычно используемый дерматологами. Дерма-том диаметром 5—7 мм позволяет взять достаточное количество материала для исследования, и в то же время величина остающегося дефекта не требует наложения швов.
3Область биопсии обезболивают подкожным введением 1 мл 1% ксилокаина. Для взятия биоптата дерматомKeysнесколько раз поворачивают на 180'.
4Тонким пинцетом приподнимают один край биоптата, и маленькими узкими ножницами отсекают его от подлежащих тканей. Наложения швов или повязки обычно не требуется.
Биоптат следует брать таким образом, чтобы в него попали как измененные ткани, так и нормальный плоский эпителий.
Физиологические последствия. Последствий нет.
Предупреждение. Взятие биопсии из патологически измененного участка должно быть полноценным; поверхностный биоптат может быть интерпретирован неверно.
5Биоптат плашмя укладывают на смоченную изотоническим раствором хлорида натрия марлевую салфетку для дальнейшего гистологического исследования.
6Если нужно, с помощью того же дерма-тома можно вырезать из пленки Авитен (Avitene) или Гельфом (Gelfoam) участок такого же размера.
7Этот участок пленки накладывают на раневую поверхность для обеспечения гемостаза. Он прекрасно заменяет швы и повязку. Пациентке рекомендуют регулярно обмывать эту область водой с мылом и, при необходимости, пользоваться гигиеническими прокладками.
2
3
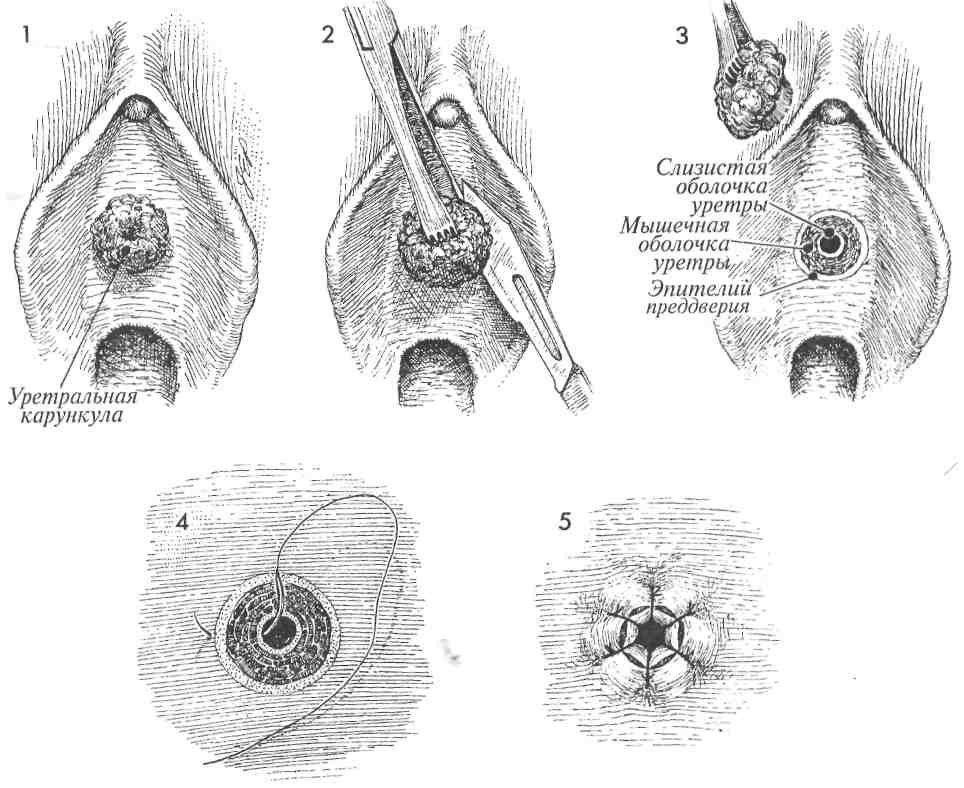
ИССЕЧЕНИЕ УРЕТРАЛЬНОЙ КАРУНКУЛЫ
Уретральные карункулы (разрастания слизистой оболочки мочеиспускательного канала) у пациенток пожилого возраста часто сочетаются с атрофией эпителия гениталий. Они могут стать причиной хронической гематурии, инфекции и уретрита. Когда консервативное лечениеэстрогенсодержащими свечами и мазями не дает эффекта, следует применять хирургическое иссечение.
Патологический участок иссекают, и нормальную слизистую оболочку уретры фиксируют швами к эпителию преддверия.
МЕТОДИКА:
1 Пациентку укладывают на спину в положение для камнесечения. Обеспечивают адекватную анестезию (общую, регионарную или местную). Обрабатывают вульву и промежность.
2Карункулу захватывают зажимом и слегка приподнимают. С помощью скальпеля рассекают эпителий преддверия и пересекают ткани уретры вплотную к карункуле.
Физиологические последствия. Удаление воспаленной грануляционной ткани устраняет причину хронического воспаления и кровотечения.
Предупреждение. Эта операция часто сопровождается кровотечением и должна проводиться в операционной, а не в других условиях. После операции может потребоваться использование катетераFoley. Применение эстрогенсодер-жащей мази снижает риск рецидива.
3После удаления иссеченного участка становятся видимыми эпителий преддверия и слизистая уретры.
4Слизистую уретры сближают с эпителием преддверия узловыми швами (используют синтетическую рассасывающуюся нить номер 3/0).
5Слизистую уретры фиксируют швами к эпителию преддверия.
4
5
МАРСУПИАЛИЗАЦИЯ КИСТЫ БАРТОЛИНОВОИ ЖЕЛЕЗЫ
Марсупиализация кисты обычно показана, когда имеется большой абсцесс, затрудняющий хирургическое иссечение железы. Во время этой операции хирург широко раскрывает стенки абсцесса и удаляет гнойное содержимое. Затем он подшивает внутреннюю оболочку гнойной полости к слизистой влагалища и коже преддверия влагалища для того, чтобы облегчить грануляцию и реэпителизацию раны из глубины наружу.
МЕТОДИКА:
1Для определения размеров абсцесса необходимо выполнить тщательное двуручное исследование.
2Малые половые губы разводят в стороны и фиксируют узловыми швами для раскрытия преддверия влагалища. Разрез производят на границе слизистой влагалища и эпителия преддверия, вглубь к стенке железы.
Зи 4 Капсулу железы вскрывают. По- верхностный разрез должен быть достаточной длины.
5Содержимое абсцесса удаляют.
Операция занимает мало времени. Гемостаз несложен, и операцию можно выполнять под местной анестезией.
Цель марсупиализации бартолиновой железы заключается в раскрытии абсцесса таким образом, чтобы он эпителизировался изнутри.
Физиологические последствия. При успешной марсупиализации внутренний эпителий железы становится плоским.
Предупреждение. Формируемое в железе отверстие должно быть достаточным для обеспечения полноценного дренирования.
6Берут материал для культурального исследования. Стенки абсцесса разводят зажимами.
7Капсулу абсцесса фиксируют узловыми швами (синтетической рассасывающейся нитью номер 3/0) к коже преддверия ла-терально и к слизистой влагалища медиально.
8Марсупиализация завершена. Как правило, в тампонаде или дренировании нет необходимости. Со второго послеоперационного дня пациентке назначают теплые сидячие ванны. На третий день после операции назначают слабительное и размягчающее стул средства. Антибиотики следует назначать соответственно результатам культурального исследования. Половую жизнь обычно разрешают через 4 недели.
6
7
ИССЕЧЕНИЕ КОЖИ ВУЛЬВЫ С ПЕРЕСАДКОЙ РАСЩЕПЛЕННОГО КОЖНОГО ЛОСКУТА
Иссечение кожи вульвы показано молодым женщинам с распространенной карциномойinsituв области вульвы. Цель операции заключается в удалении патологического очага с сохранением вульвы в функциональном отношении. Это важно для пациентки как в физиологическом, так и в психологическом отношении. Для выполнения этой задачи хирург удаляет раковый Бульварный эпителий и заменяет его расщепленным кожным лоскутом, взятым в заранее намеченном донорском участке.
МЕТОДИКА:
1Пациентку укладывают на спину в положение для камнесечения. Промежность обрабатывают и закрывают операционным бельем. Раствором бриллиантовой зелени аккуратно намечают участок кожи, подлежащий удалению.
2Разрез выполняют вглубь до подкожного слоя. Край удаляемого участка кожи захватывают зажимом и с помощью скальпеля осторожно отсепаровывают от подлежащего слоя.
ЗОтсепаровку проводят соответственно линии разреза, охватывающей наружные половые органы, таким образом, чтобы удалить пораженные участки. Не следует трогать интактные зоны.
Физиологические последствия. Удаление карциномыinsitu.
Предупреждение. До пересадки кожного лоскута следует выполнить тщательный гемостаз раны. Это обеспечит нормальное питание лоскута путем транссудации в первые 48—72 часа, до тех пор, пока вновь образующиеся микрокапилляры не соединят лоскут с основным сосудистым руслом реципиента.
4Методика взятия кожного лоскута показана в гл. 2, стр. 93. Лоскут обрезают соответственно размерам раны. Его края фиксируют к краям эпителия половых губ узловыми швами нейлоновой нитью 3/0.
5Кожный лоскут размещен на вульве и подшит к оставшемуся эпителию вульвы и влагалища. Пересаженный лоскут с помощью линейного сшивающего аппаратаGraftacфиксируют скобками к ложу для иммобилизации на несколько дней.
8
9
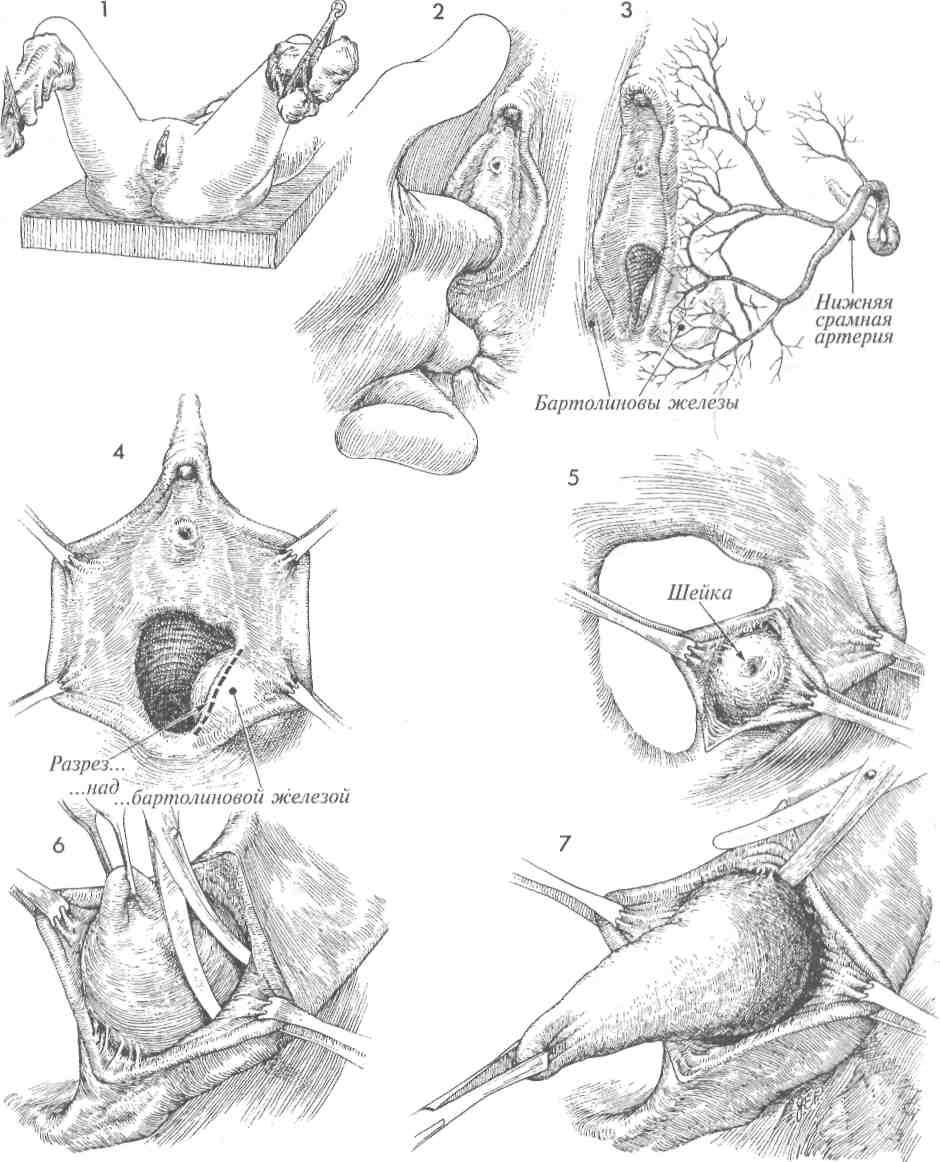
ИССЕЧЕНИЕ БАРТОЛИНОВОЙ ЖЕЛЕЗЫ
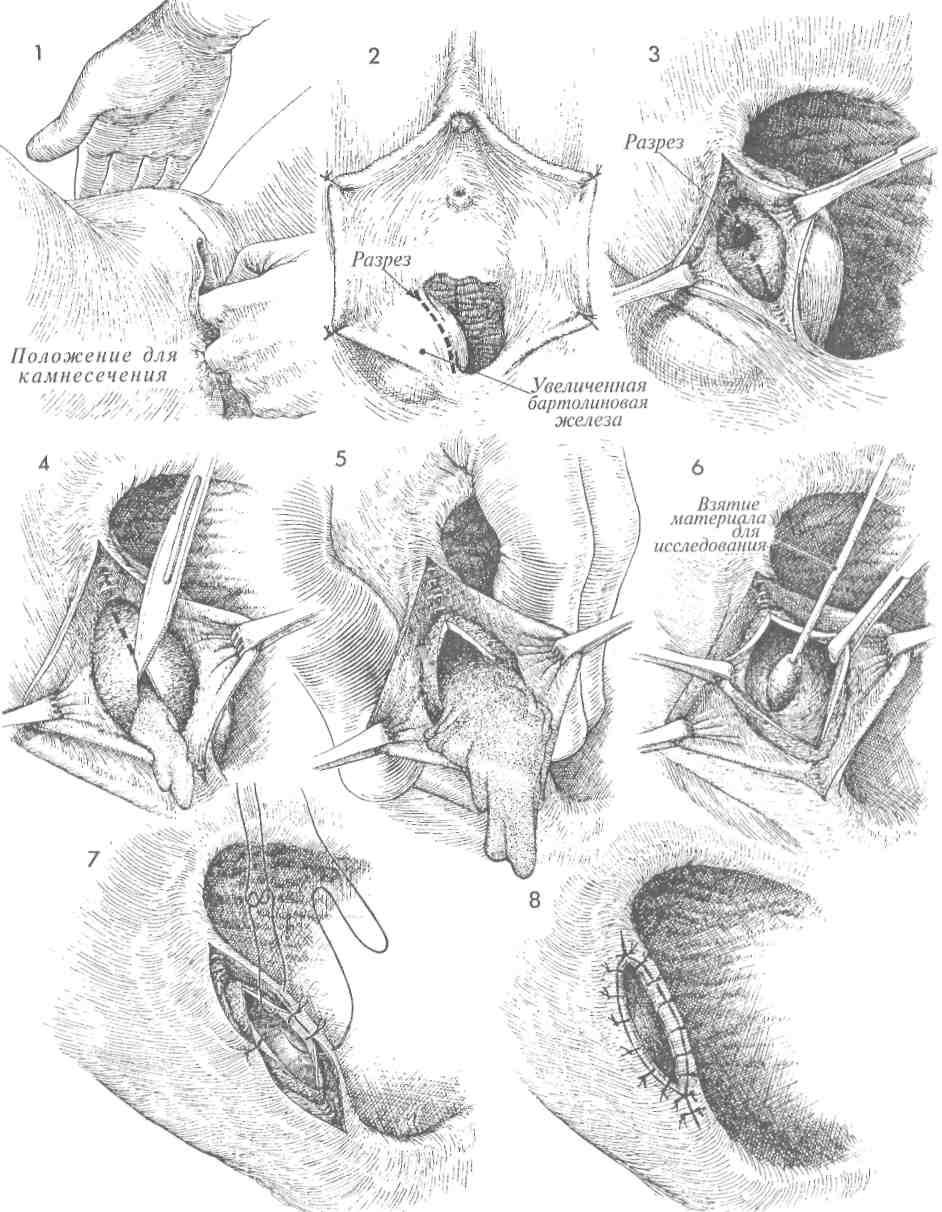
Иссечение бартолиновой железы называется «самой кровавой из малых операций в гинекологии». Оно показано при персистировании и рецидивах абсцессов или кист бартолиновой железы. Ключом к успешному иссечению является контроль за гемостазом обильно крово-снабжаемой железы.
Цель операции — полное удаление бартолиновой железы.
Физиологические последствия. Двустороннее удаление бартолиновых желез прекращает вы-
МЕТОДИКА:
1Пациентку укладывают на спину в положение для камнесечения; промежность обрабатывают и накрывают операционным бельем.
2Аккуратно выполняют ректовагинальноеисследование для определения размеров кисты или абсцесса бартолиновой железы.
ЗДля эффективного гемостаза необходимо, чтобы хирург знал особенности кровоснабжения половых губ и влагалища.
4Половые губы разводят в стороны с помощью зажимов. Для удаления бартолиновой железы разрез лучше делать по слизистой влагалища прямо через выводной проток железы, а не через большую половую губу. В первом случае заживление происходит быстрее и менее болезненно, чем во втором.
деление жидкости, которая увлажняет влагалище. При достаточной эстрогенной насыщенности организма это не является клинической проблемой.
Предупреждение. Необходим тщательный гемостаз. При иссечении железы часто повреждаются ветви пудендальной артерии. Их следует аккуратно находить, захватывать зажимами и перевязывать, иначе может образоваться послеоперационная гематома вульвы.
5Слизистую влагалища отводят медиально, а кожу преддверия латерально, чтобы видеть капсулу железы. Ее выводной проток может быть виден, если он не изменен предшествующим воспалительным процессом и не склерозирован.
6Маленькими ножницами рассекают тонкие спайки между стенкрй кисты или абсцесса и окружающими тканями. Капсулу кисты фиксируют зажимом или другим инструментом. Капсулу приподнимают для обеспечения достаточной сепарации и визуализации кро-воснабжающих сосудов, идущих к железе от ветвей пудендальной артерии.
7Очень важно удалить железу целиком. Неполное удаление может вызвать рецидив кисты или абсцесса.
10
11
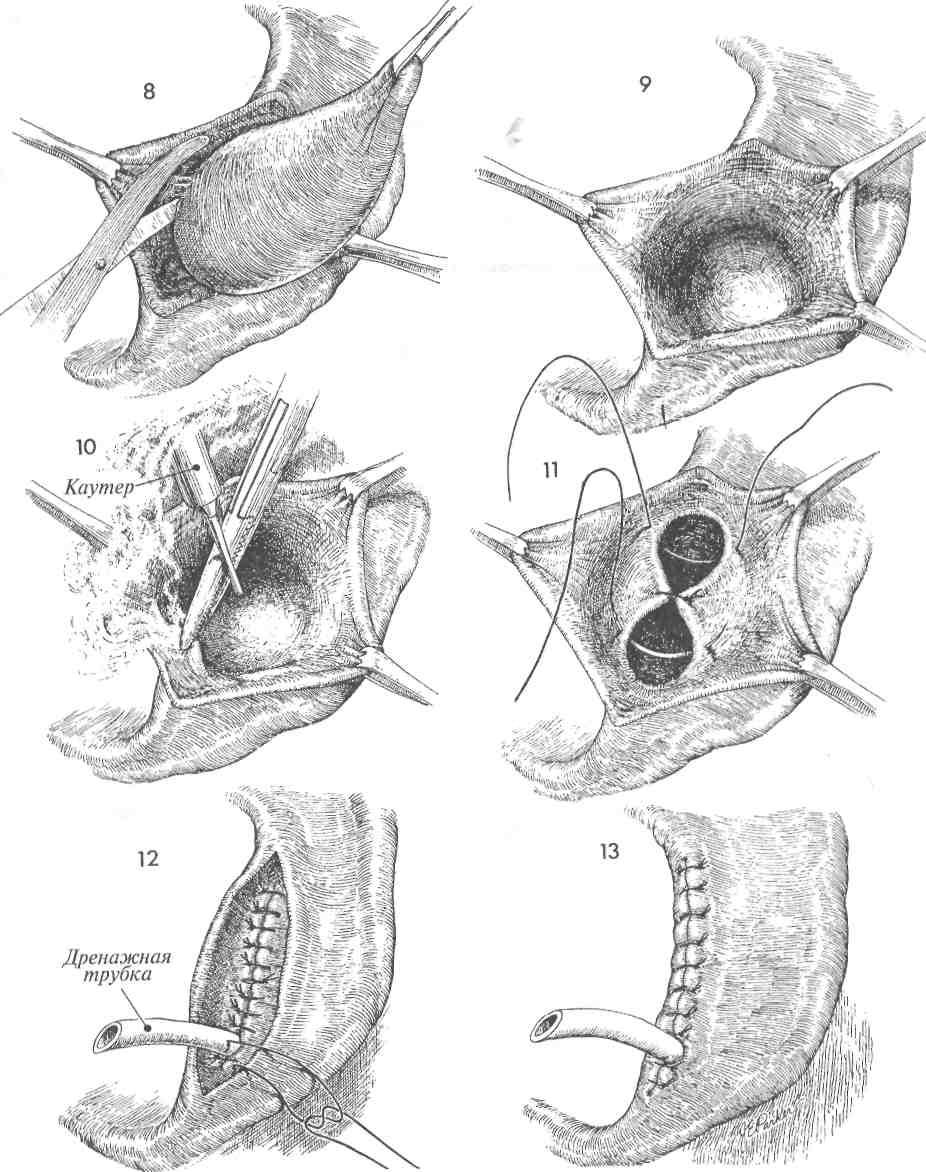
ИССЕЧЕНИЕ БАРТОЛИНОВОИ ЖЕЛЕЗЫ
(Окончание)
8Несколько последних тонких спаек с железой пересекают, и железу удаляют.
9После удаления железы часто возникает кровотечение из раны.
10 Необходимо выполнить тщательный гемостаз в области дна раны. Для это- го часто требуется электрокоагуляция или наложение гемостатических швов.
11 Ложе железы должно быть ушито отдельными швами рассасывающейся нитью 3/0. Нельзя оставлять «мертвое» пространство.
12Дренаж небольших размеров выводят из раны и фиксируют узловым швом нитью 5/0. Это предотвращает его преждевременное выпадение и одновременнопозволяет при необходимости легко его удалить.
13Слизистую влагалища соединяют с кожей преддверия узловыми швами нитьюDexon3/0. Дренаж извлекают на 3—4-й день, когда выделения из него прекращаются.
Необходимо произвести культуральное исследование содержимого абсцесса. При этом часто обнаруживают гонококки, стрептококки или другую микрофлору, что определяет соответствующую антибиотикотерапию.
На третий послеоперационный день пациентке назначаются теплые сидячие ванны, дают размягчающее стул средство и слабительное.
Половую жизнь разрешают через 4 недели.
12
13
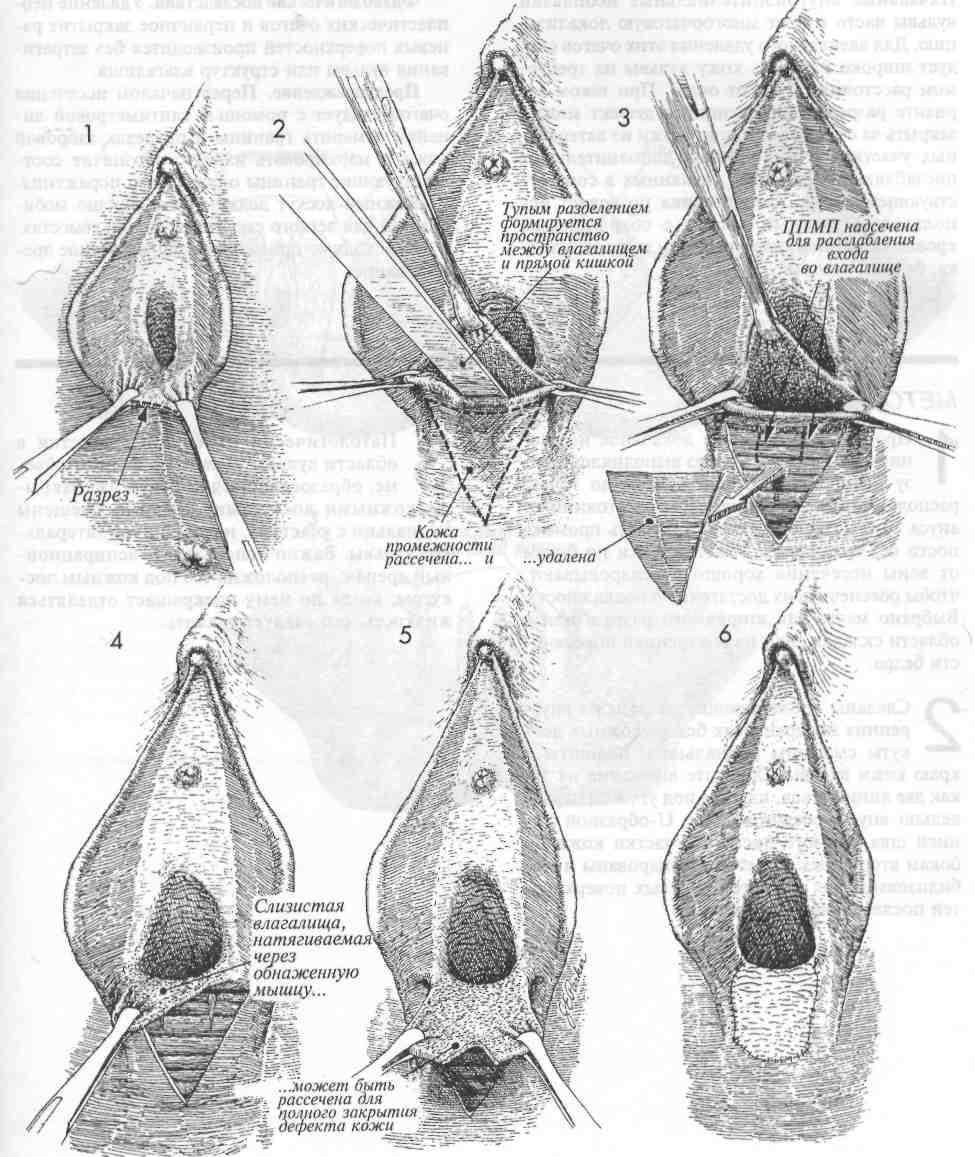
ФОРМИРОВАНИЕ НАРУЖНОГО ОТВЕРСТИЯ ВЛАГАЛИЩА ПРИ ЕГО СТЕНОЗЕ
Стеноз наружного отверстия влагалища иногда встречается у девственниц, но чаще он наблюдается у женщин после восстановления эпизи-отомий или других реконструктивных операций на промежности. При исправлении этой патологии, обычно сопровождающейся чрезвычайной диспареунией, хирург вскрывает вход во влагалище по его заднему краю и низводит мобилизованную слизистую влагалища на заднюю спайку и промежность. В послеоперационном
МЕТОДИКА:
1В типичном случае стеноза следует наложить зажимы в положениях соответствующих 5 и 7 часам; разрез должен пройти по задней спайке.
2Разделение тканей производят под задней стенкой влагалища на расстояние около 7-8 см. На промежности удаляют участок кожи треугольной формы, начиная от задней спайки и вниз к анусу.
3Обнажают поверхностную поперечную мышцу промежности (ППМП). Ее немного надсекают, чтобы расслабить область входа во влагалище. Для того, чтобы держать заднюю стенку влагалища в натянутом состоянии, пользуются зажимами.
периоде слизистую влагалища обрабатывают эстрогенами для лучшего ее ороговения.
Физиологические последствия. Наружное отверстие влагалища расширяется до такой степени, которая позволяет безболезненно вести половую жизнь.
Предупреждение. Очень важно хорошо мобилизовать заднюю стенку влагалища, чтобы ее можно было низвести на мышцы промежности.
4Слизистую задней стенки влагалища натягивают через открытую ППМП вниз на промежность.
5Если слизистой задней стенки влагалища для закрытия кожного дефекта на промежности недостаточно, можно этот лоскут слизистой рассечь по средней линии, что увеличит его размеры и позволит полностью закрыть дефект.
6Слизистую задней стенки влагалища узловыми швами фиксируют к коже промежности синтетической рассасывающейся нитью 4/0.
14
15
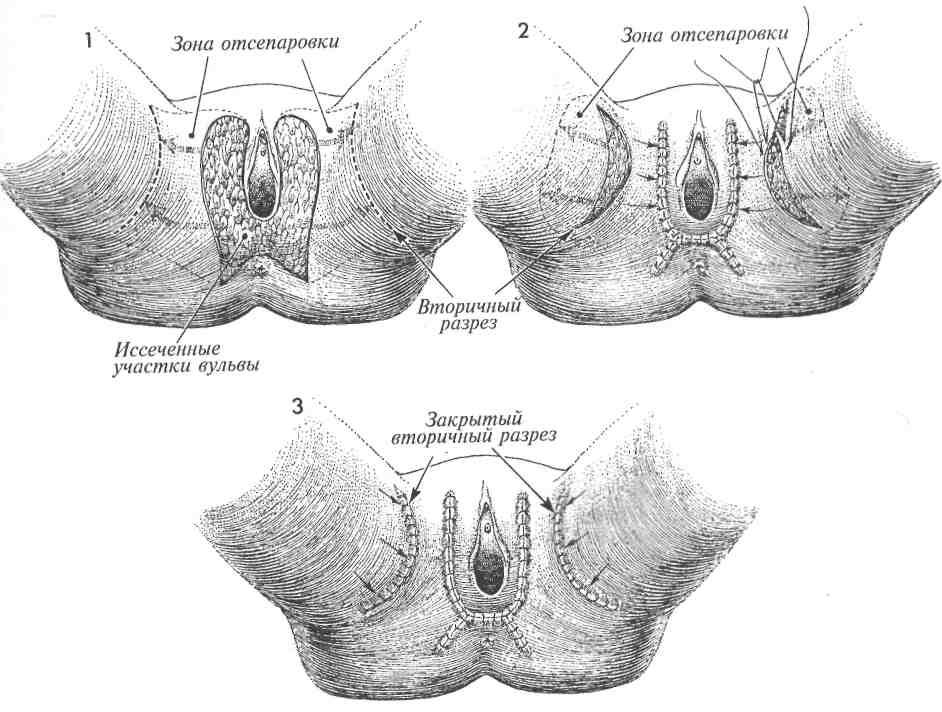
ЗАКРЫТИЕ ДЕФЕКТОВ ПОСЛЕ ШИРОКОГО ЛОКАЛЬНОГО ИССЕЧЕНИЯ КОЖИ ВУЛЬВЫ
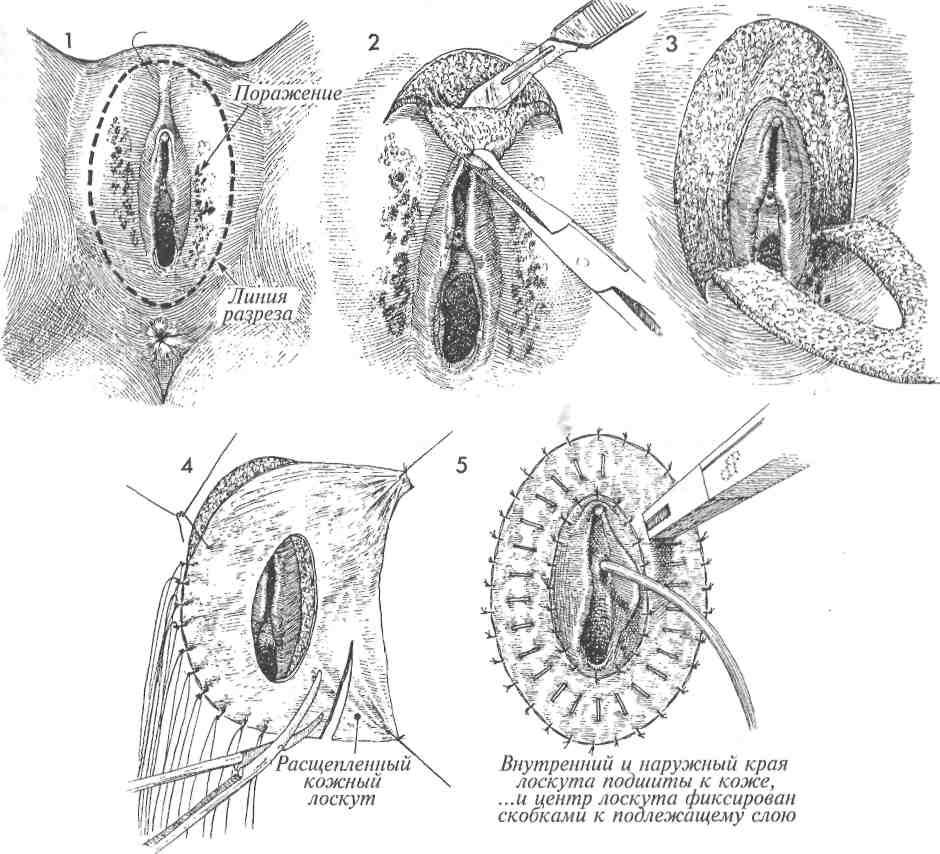
Начальные внутриэпителиальные неоплазии вульвы часто имеют многоочаговую локализацию. Для адекватного удаления этих очагов следует широко иссекать кожу вульвы на требуемом расстоянии 2 см от очага. При таком варианте разрезов образующийся дефект можно закрыть за счет мобилизации кожи из латеральных участков и выполнения дополнительных послабляющих разрезов, сделанных в соответствующем месте. Эта методика позволяет использовать кожный лоскут с сохраненным кровоснабжением, поступающим из тканей лобка, бедра и ягодиц.
МЕТОДИКА:
1Произведено широкое локальное иссечение кожи вульвы. Разрез выполнялся книзу по обеим сторонам вульвы до точек, расположенных на одинаковом расстоянии от ануса. Это позволяет закрыть область промежности без натяжения. Участки кожи по бокам от зоны иссечения хорошо отсепаровывают,чтобы обеспечить их достаточную подвижность. Выбрано место для вторичного разреза или в области складки, или на внутренней поверхности бедра.
2Сделаны послабляющие разрезы на внутренних поверхностях бедер, кожные лоскуты смещены медиально и подшиты к краю кожи вульвы. Обратите внимание на то, как две линии швов, идущие под углом и параллельно анусу, соединяются сU-образной линией шва кожного лоскута. Участки кожи по бокам вторичных разрезов отсепарованы и мобилизованы для закрытия раневых поверхностей послабляющих разрезов.
Физиологические последствия. Удаление неопластических очагов и первичное закрытие раневых поверхностей производится без затрагивания вульвы или структур влагалища.
Предупреждение. Перед началом иссечения очагов следует с помощью сантиметровой линейки отмерить границы в пределах здоровой кожи и маркировать их. Это обозначит соответствующие границы опухолевого поражения.
Кожный лоскут должен быть хорошо мобилизован для легкого смещения. Важен гемостаз.
Необходимо применять аспирационное дренирование.
3Патологически измененные участки в области вульвы удалены в полном объеме; образовавшиеся дефекты уже закрыты кожными лоскутами, которые смещены медиально с участков, находящихся латераль-нее вульвы. Важно использовать аспирацион-ный дренаж, расположив его под кожным лоскутом; когда по нему прекращает отделяться жидкость, его следует удалить.
16
17
ШИРОКОЕ ЛОКАЛЬНОЕ ИССЕЧЕНИЕ ВУЛЬВЫ С ПЕРВИЧНЫМ ЗАКРЫТИЕМ ДЕФЕКТА Z-ОБРАЗНЫМ
