
- •(Окончание)
- •Кожным лоскутом
- •Кожным лоскутом
- •Кожным лоскутом
- •Влагалища
- •(Окончание)
- •(Продолжение)
- •(Продолжение)
- •Влагалища
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •14 15
- •(Продолжение)
- •(Окончание)
- •И burch
- •(Окончание)
- •Анастомоза
- •Операция пересадки мочеточника в мочевой пузырь без использования и с использованием лоскута мочевого пузыря
- •Операция пересадки мочеточника в мочевой
- •Пузырь без использования
- •И с использованием лоскута мочевого пузыря
- •(Продолжение)
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Окончание)
- •(Продолжение)
- •(Окончание)
- •(Окончание)
- •Матки (окончание)
- •И кюретаж
- •Беременности
- •Беременности
- •Матки (окончание)
- •Электропетлей
- •(Продолжение)
- •Придатков
- •Придатков
- •Придатков (продолжение)
- •Придатков
- •(Продолжение)
- •При лапароскопии
- •Маточной трубы
- •(Окончание)
- •(Окончание)
- •По gambee
- •Аппаратом
- •Аппаратом (продолжение)
- •Аппаратом
- •Аппаратом (окончание)
- •(Окончание)
- •Формирование обходного
- •Илеоилеоанастомоза
- •И слизистой стомы
- •(Окончание)
- •Полости
- •Терапии
- •(Окончание)
- •Влагалища
- •Радикальная гистерэктомия по wertheim с двусторонним удалением тазовых лимфатических узлов и удлинением влагалища
- •Радикальная гистерэктомия по wertheim с двусторонним удалением тазовых лимфатических узлов и удлинением влагалища
- •Влагалища
- •Удаление органов, расположенных в передней части малого таза (передняя экзентерация)
- •(Окончание)
- •(Продолжение)
- •По miami
- •По miami (продолжение)
- •По miami
- •Пластики
- •(Продолжение)
- •Полой вены
(Продолжение)
МЕТОДИКА:
1 При взятии хирургом полоски широкой фасции пациентка должна лежать на боку, согнув тазобедренные и коленные суставы приблизительно на 60°. Между коленямиследует положить подушку, чтобы отвести верхнее бедро до горизонтального уровня. Пациентку необходимо фиксировать к операционному столу. Поверхность бедра обрабатывают и укрывают. Толстой линией указано место первоначального разреза, а пунктирными линиями — направление введения фасциального распатора Массона.
2Фасциальный распатор Массона состоит из двух полых металлических трубок, одна внутри другой. Внутренняя трубка имеет узкое отверстие, «глаз». Край наружной трубки остро заточен, чтобы им можно было вырезать полосу фасции на выбранном уровне.
3Разрез открыт; начальный отрезок фасции выделяют скальпелем. Рукояткой скальпеля тупо отделяют полосу фасции от подлежащей ткани. Пальцем проделывают туннель в подкожном жировой клетчатке над фасцией.Ширина полосы фасции должна составлять 4 см. До применения распатора Массона следует выделить отрезок фасции длиной не менее 6 см с помощью скальпеля.
4Распатор установлен в рабочую позицию. Полоса фасции, выделенная скальпелем, выведена через отверстие распатора. Поперек полосы наложены два прямых зажима Кохера, а рядом с ними наложен шов, для того чтобы удерживать фасцию, если она разорвется и попытается ускользнуть обратно под кожу.
5Хирург натягивает зажимы Кохера в кау-дальном направлении, в то время как распатор продвигается краниально. Наконец он достигает точки, когда его дальнейшее продвижение становится невозможным. Тогда хирург откручивает рукоятку распатора и отрезает дальний край полосы фасции, которую извлекает через разрез на бедре.
6Показана полоса фасции. Шов на краю полосы удаляют.
74

75
КРЕСТЦОВАЯ КОЛЬПОПЕКСИЯ
(Окончание)
7Пациентку переводят в положение для камнесечения на спине. Указано выпавшее влагалище. На вершину влагалища накладывают два зажима. Если ранее была выполнена гистерэктомия, в области вершины влагалища будут видны швы.
8Выполняют лапаротомию (срединным разрезом или по Пфанненштилю).
9После отведения кишечника с помощью влажных салфеток хирург находит правый мочеточник и ректосигмоидный отдел кишечника. Далее производят разрез париетальной брюшины от мыса крестца книзу, через дугласово пространство и верхушку влагалища. Влагалище возвращают в брюшную полость с помощью 4-х сантиметрового обтуратора или губчатого тампона на овариальном зажиме.
10 и 11 Полосу фасции подшивают к надкостнице крестца.
Сначала швы наклады-
вают на надкостницу, затем проводят через фасцию (как показано на рисунке). Накладывают 3—4 шва. Дистальный конец полосы подшивают к верхушке влагалища. На переднюю стенку влагалища накладывают 3 узловых синтетических нерассасывающихся шва. Полоса фасции лежит на куполе влагалища и при необходимости может быть дополнительно к нему подшита. Дугласово пространство закрывают путем сшивания крестцово-маточных связок по средней линии.
11 Париетальную брюшину сшивают над полосой фасции, малый таз перито- низируют, что предотвращает эффект «бельевой веревки».
12 На сагиттальном разрезе показана подвешивающая структура, покры- тая брюшиной. Она подшита к надкостнице крестца и к своду влагалища. Влагалище должно быть отклонено кзади, к прямой кишке.
76

77
ОПЕРАЦИЯ LE FORT
Это превосходная операция для пациенток пожилого возраста, страдающих выпадением влагалища, при условии проведения с ними предварительных консультаций по вопросам половых отношений. Необходима полная уверенность в отсутствии в будущем каких-либо половых контактов. Неудача операции или рецидив выпадения после операции крайне редки. Если во время операции удалить очень большой участок передней стенки влагалища, то пу-зырно-уретральный угол может сместиться к задней спайке и некоторые пациентки могут испытывать затруднения при мочеиспускании или, наоборот, страдать недержанием мочи. Для того чтобы предотвратить эту проблему, мы модифицировали операцию и не включаем в зону иссечения нижнюю треть влагалища. Хотя при этом может оставаться небольшое уретроцеле, это обычно не вызывает у пациенток диском-
МЕТОДИКА:
1Пациентку укладывают на спину в положение для камнесечения и осторожно исследуют с обезболиванием. Вульву и промежность обрабатывают и укрывают бельем.
2Половые губы фиксируют по сторонам узловыми синтетическими швами рассасывающейся нитью 2/0.
3Шейку матки захватывают зажимом и извлекают из влагалища. Раствором бриллиантовой зелени отмечают участок слизистой на передней стенке влагалища, который следует выделить и удалить.
4Таким же образом маркируют участок на задней стенке влагалища.
5Скальпелем производят разрез слизистой задней стенки влагалища в поперечном направлении, в месте соединения влагалища с шейкой матки.
форта и в то же время устраняет возможность появления послеоперационных нарушений мочеиспускания.
Физиологические последствия. Влагалище облитерируется, за исключением 2-х узких боковых каналов для оттока влагалищных выделений. Половая жизнь после этой операции становится невозможной.
Предупреждение. При выполнении операции можно столкнуться со следующими опасностями: 1) невозможность нормального отделения слизистой передней стенки влагалища от лонно-пузырной фасции и повреждение мочевого пузыря; 2) нарушение целости перирек-тальной фасции и повреждение прямой кишки. С осторожностью надо накладывать швы на лонно-пузырную фасцию спереди и перирек-тальную фасцию сзади, чтобы не перфорировать мочевой пузырь и прямую кишку.
6Бранши изогнутых ножниц вводят в слой между слизистой задней стенки влагалища и периректальной фасцией, и отделяют слизистую в стороны до отмеченных боковых границ.
7Участок слизистой задней стенки влагалища отсекают ножницами по намеченным ранее границам.
8Аналогичные действия производят со слизистой передней стенки влагалища. Вся операция облегчается, если постоянно поддерживать натяжение влагалища зажимом, наложенным на шейку матки.
9Участок слизистой передней стенки влагалища отделяют от подлежащей лонно-пузырной фасции.
78

79
ОПЕРАЦИЯ LE FORT
(ОКОНЧАНИЕ)
10
11
Когда такой шов затягивают, то вдоль каждого края влагалища формируется туннель для оттока шеечной слизи. Таким образом предотвращается образование му-коцеле. На поперечном срезе под рисунком 11 показано, как формируется туннель.
12 13
Для полного формирования туннеля накладывают несколько швов.
Швы Лемберта рассасывающейся нитью 0 накладывают над шейкой матки от лонно-пузырной фасции впереди до периректальной фасции сзади.
14 15
После наложения нескольких таких швов шейка матки вворачивается внутрь.
Когда наложение швов полностью завершено, шейка матки оказывается полностью инвертированной, а лонно-пузырная и периректальная фасции соединенными.
16
Последние туры синтетических рассасывающихся швов нитью 0 накладывают между остающимися участками слизистой спереди и сзади. Обратите внимание на тонкий зонд, вводимый в сформированный канал с каждой стороны.
17
Завершено наложение швов на слизистую влагалища. Заметьте, что уретра и уретро-везикальный угол оказались невовлеченными в описанные манипуляции и остались неподшитыми к задней спайке. Такая операция, если она производится, нарушает уретро-везикальный угол и часто приводит к послеоперационным дизурическим расстройствам.
18
Хотя после окончания операции у пациентки остается небольшое урет-роцеле (небольшой бугорок), все же хирург не должен стремиться к полному закрытию влагалища.
80
81
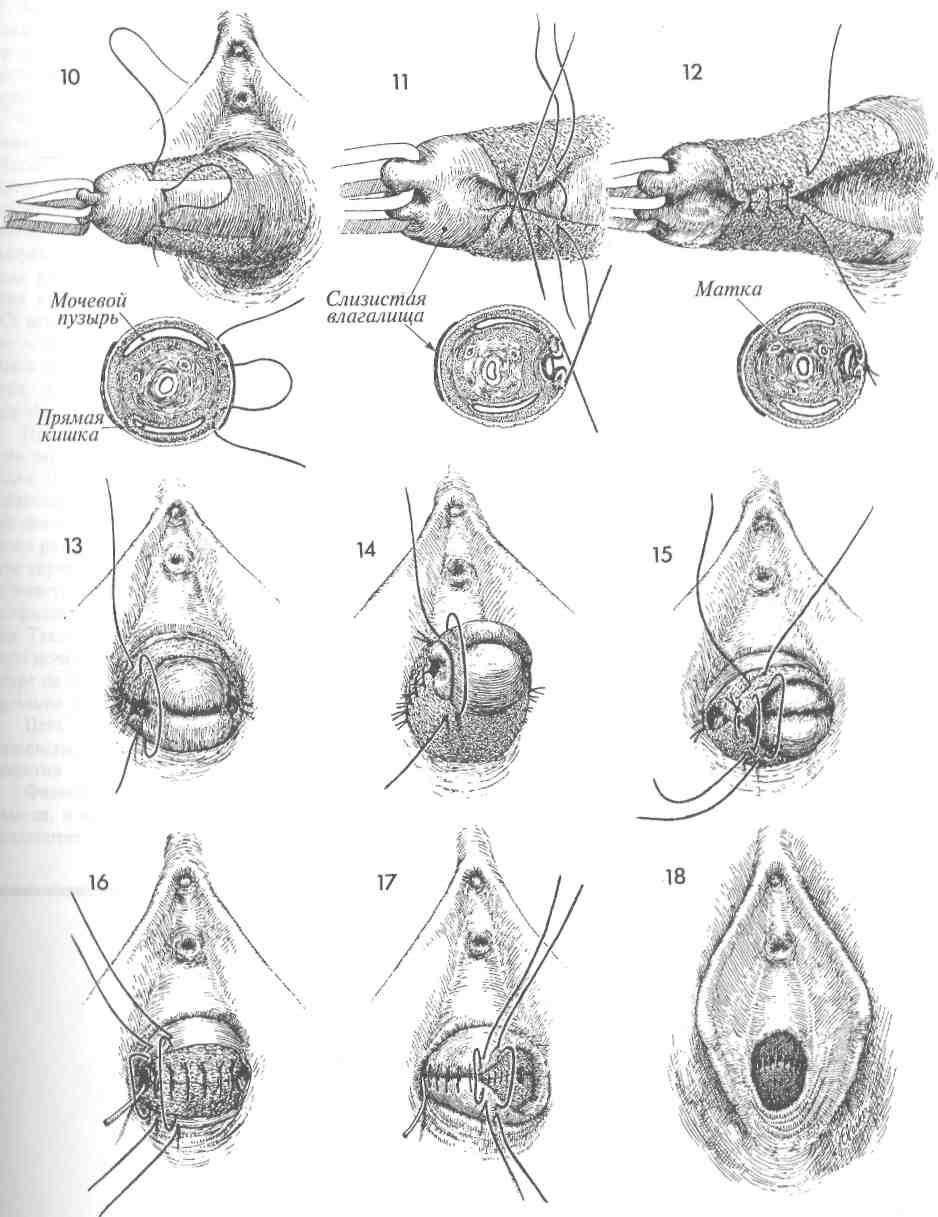
ПЛАСТИКА ПУЗЫРНО-ВЛАГАЛИЩНОГО СВИЩА
Пузырно-влагалищные свищи появляются как следствие акушерской травмы, операции на органах малого таза, прогрессирующего ракового процесса и лучевой терапии по поводу рака органов малого таза.
Основные принципы лечения этого заболевания мало изменились со времен работ MarionSimsв серединеXIXвека. Эти принципы таковы: 1) перед выполнением операции по закрытию свища быть уверенным, что в его области нет признаков воспаления, отека и инфекции; 2) иссекать плохо кровоснабжае-мые рубцовые ткани и широко, без натяжения соединять различные слои тканей. ВXXвеке добавился еще один принцип, а именно — использование пересаживаемого питающего лоскута или из жировой ткани преддверия, или изm.bulbocavernosus, или из т.gracilus, или из сальника.
При соблюдении вышеупомянутых принципов тип шовного материала не играет большой роли. В основном мы используем материалы из гликолевой кислоты (дексон или викрил) из-заих способности к рассасыванию и незначительного раздражающего действия на ткани. Многие хирурги предпочитают накладывать швы на слизистую влагалища нерассасывающейся мо-нофиламентной нитью из нейлона или проли-на. Такие швы нельзя накладывать на слизистую мочевого пузыря. Если они остаются в пузыре на длительный срок, то возможно формирование мочевых камней.
Цель операции состоит в закрытии свища насовсем, но без вовлечения уретры или ее отверстия.
Физиологические последствия. Свищ закрывается, и восстанавливается нормальное мочеотделение через уретру.
Предупреждение. Необходимо обеспечить хорошее кровоснабжение тканей, окружавших свищ. Для закрытия свища крайне важно иссечь рубцово-измененные ткани. С недавнего времени для обеспечения дополнительного кровоснабжения области свища используют тканевой трансплантат. Это является крайне важным моментом в тех случаях, когда свищ возникает вследствие лучевой терапии. В этих случаях мы еще дополнительно делаем временный отвод мочи в подвздошную кишку. Все это в значительной степени увеличило наши возможности по окончательному закрытию постлучевых свищей. При последующей операции, когда свищ окончательно закроется и функция мочевого пузыря станет достаточной, петлю подвздошной кишки можно реимплантировать в купол мочевого пузыря.
При всех свищах важнейшим условием заживления является двойное дренирование. Трансуретральный, а также надлобковый катетер Фолея может оставаться на своем месте до полного заживления свища. Как правило, трансуретральный катетер удаляют через две недели, хотя надлобковый катетер оставляют в мочевом пузыре до трех недель. Для предотвращения инфицирования мочевыводящих путей полезно закисление мочи с помощью аскорбиновой кислоты или клюквенного сока. Тем не менее следует регулярно выполнять культуральные исследования мочи и проводить соответствующую антибиотикотерапию.
Если при наличии свища моча имеет щелочную реакцию, то она способна осаждать кристаллы трисульфата, которые откладываются в области входа во влагалище. Они причиняют боль и должны быть полностью удалены еще до начала пластики.
83
ПЛАСТИКА ПУЗЫРНО-ВЛАГАЛИЩНОГО СВИЩА
