
- •Глава 21. Состояния, не относящиеся к психическим расстройствам . . 6
- •Глава 22
- •22.1. Суициды
- •22.2. Другие виды неотложной помощи в психиатрии
- •Глава 23 психотерапия
- •23.1. Психоанализ и психоаналитическая психотерапия
- •23.2. Кратковременная динамическая психотерапия и вмешательство при кризисах
- •23.3. Групповая психотерапия,
- •23.4. Семейная терапия и брачная терапия
- •23.5. Поведенческая медицина и биоподкрепление
- •23.6. Поведенческая терапия
- •23.7. Гипноз
- •23.8. Когнитивная терапия
- •Глава 24
- •24.1. Основные принципы психофармакологии
- •24.2. Препараты. Используемые для лечения психозов
- •24.3. Препараты, применяемые для лечения депрессий
- •24.4. Лекарства, применяемые для лечения биполярных расстройств
- •24.5. Лекарства, используемые
- •24.6. Электросудорожная терапия
- •24.7. Другие виды органической терапии
- •Глава 25
- •Глава 26
- •Глава 27
- •Глава 28
- •28.1. Нарушение развития способности к арифметическому счету
- •28.2. Расстройство развития экспрессивного письма
- •28.3. Расстройство развития способности к чтению
- •28.4. Расстройство развития артикуляции
- •28.5. Расстройство развития языка: расстройство развития
- •28.6. Расстройство развития координации
- •Глава 29
- •29.1. Расстройство поведения
- •29.2. Расстройство в виде гиперреактивности с дефицитом внимания
- •29.3. Расстройство поведения в виде непокорности и непослушания
- •Глава 30
- •Глава 31
- •31.1. Извращение аппетита
- •Эпидемиология
- •31.2. Нарушения способности к заглатыванию пищи
- •31.3. Неврогенная анорексия и неврогенная булимия неврогенная анорексия
- •Глава 32
- •Глава 33
- •Глава 34
- •Глава 35
- •35.1. Невнятная речь
- •35.2. Заикание
- •Глава 36
- •36.1. Элективный мутизм
- •36.2. Расстройство отождествления
- •36.3. Расстройство реакции привязанности, наблюдающееся в младенчестве и раннем детском возрасте
- •36.4. Расстройство в виде стереотипии и дурных привычек
- •Глава 37
- •37.1. Расстройства настроения
- •37.2. Различные злоупотребления в детском возрасте
- •Глава 38
- •38.1. Индивидуальная психотерапия
- •38.2 Групповая терапия у детей
- •38.3. Стационарные и дневные учреждения для лечения
- •38.4. Органическая терапия введение
- •38.5. Психиатрическое лечение подростков
- •Глава 39
- •Глава 40
31.3. Неврогенная анорексия и неврогенная булимия неврогенная анорексия
Определение
Неврогенная анорексия—это расстройство аппетита, характеризующееся самоустановленными ограничениями в отношении диеты, особые способы обращения с пищей, значительная потеря
319
массы тела и сильный страх перед ожирением и прибавкой в массе тела. Имеются значительные нарушения в представлении о своем теле (анорексики считают себя жирными, даже будучи истощенными). Потеря массы тела составляет не менее 15% от нормальной массы тела. Анорексики отказываются поддерживать массу тела на уровне минимальной нормы для своего возраста и роста. Обычно наблюдается единичный эпизод анорексии с полным выздоровлением в последующем. Больные анорексией постоянно соблюдают диету, причем употребляют еще и рвотные и слабительные средства. У женщин наблюдается аменорея. Это одна из немногих психических болезней, которая может привести к смерти.
Эпидемиология и распространенность
Согласно единственному исследованию, проведенному в США и посвященному этой проблеме, нервная анорексия встречается в 0,37% на 100000 населения на год.
Недавние исследования показали, что неврогенная анорексия является типичным расстройством в возрастных группах повышенного риска от 10 (препубертат) до 30 лет и особенно среди социально-экономических классов со средним уровнем достатка. Она наиболее часто встречается во время подросткового возраста— от его начала до окончания.
По данным различных исследований от 4 до 6% больных анорексией составляют мальчики. Риск умереть для сестры больного анорексией составляет 7%, что значительно превышает обычные ожидания. Часто матери или отцы имели явные признаки анорексии в прошлом — очень низкую массу тела в подростковом возрасте и боязнь увеличения его в дальнейшем. Имеющиеся факты не позволяют сделать заключения относительно роли наследственности в развитии анорексии. Это расстройство может развиваться часто: у 1 из 100, но также и редко: у 1 из 800 среди женщин в возрасте 12—18 лет.
Этиология
Психологические теории, касающиеся причин неврогенной анорексии, основываются на фобиях и психодинамических формулировках. Один исследователь предположил, что неврогенная анорексия представляет собой фобическую реакцию избегания пищи, являющуюся результатом сексуального и социального напряжения, вызванного физическими изменениями, связанными с пубертатом. Наступающая в результате этого недостаточность питания приводит к редукции сексуального интереса, что в свою очередь ведет к еще большей голодовке.
Более ранняя психодинамическая теория гласила, что женщины, больные анорексией, отвергают, путем голодания, желание быть беременными, ибо воображают, что могут забеременеть через рот. Согласно другой динамической теории постулируется зависимая успокоительная связь между теплым, но пассивным отцом и виной за агрессию к амбивалентно рассматриваемой мате-
320
ри. Другие описывают расстройство схемы тела (отрицание своей истощенности), расстройство самовосприятия (нежелание признать или отказ признать истощенность, слабость, голод) и чувство несостоятельности, обусловленное ложным выученным опытом.
Для установления точных факторов предрасположения к неврогенной анорексии адекватных исследований не проводилось. В описательной литературе этого заболевания отмечался ряд стрессовых событий незадолго до проявления неврогенной анорексии. Для этих больных типичны школьные успехи, превышающие средние, наличие модели совершенства и не имеющий реальной почвы страх неудачи. Примерно '/з больных анорексией до начала заболевания характеризуются слегка повышенной массой тела.
Клинические особенности
Появление неврогенной анорексии наблюдается в возрасте между 10 и 30 годами. Ранее 10 лет и позже 30 лет оно появляется редко и бывает нетипичным, поэтому диагноз нуждается в пересмотре. После 13 лет частота появления нарастает быстро, причем максимум частоты приходится на возраст 17—18 лет. Около 85% всех больных анорексией заболевает в возрасте между 13 и 20 годами.
Большинство скрывают основное нарушение поведения, направленного на потерю массы тела. Больные с анорексией обычно отказываются есть со своей семьей или в общественном месте. Они теряют вес из-за катастрофического отказа от пищи в целом, причем возникает диспропорция, так как прежде всего исключается содержащая углеводы и жирная пища.
К сожалению, термин анорексия неправильный, так как потеря аппетита бывает редко, только в далеко зашедших случаях. Фактами, свидетельствующими о том, что пища является их страстью, служат их постоянные мысли о пище: они собирают рецепты и готовят вкусные блюда для других. Некоторые больные не могут сами отказаться от употребления пищи, так что они поедают очень много. Эти груды пищи обычно поедаются ночью. Вслед за этим часто вызывается рвота. Больные принимают слабительные и даже диуретики, чтобы потерять массу тела. Эти больные часто используют ритуальные упражнения, езду на велосипеде, ходьбу и бег.
Больные с этим расстройством обнаруживают странное отношение к пище. Они прячут пищу по всему дому и часто носят в карманах большое количество леденцов. Во время трапезы они пытаются упрятать свои порции в салфетки или засунуть в карманы. Они режут мясо на мелкие кусочки и проводят много времени, вновь располагая мясо на своей тарелке. Когда им указывают на
321
их странное поведение, они часто отрицают, что это странно, или просто не хотят обсуждать это.
Сильный страх перед приобретением избыточной массы тела и полноты характерен для всех больных этим заболеванием и несомненно вносит вклад в отсутствие интереса или даже в отказ от терапии.
Обсессивно-компульсивные расстройства, депрессия, тревога и другие психиатрические проявления также отмечаются в литературе. Типичными являются соматические жалобы, особенно на дискомфорт в эпигастральной области. Компульсивное воровство, обычно леденцов или слабительного, но иногда одежды и других предметов тоже часто встречается.
У больных с этим расстройством описаны также сексуальные затруднения. У многих подростков с анорексией отмечается задержка психосоциального сексуального развития, а взрослые имеют сниженный интерес к сексу, когда начинается заболевание. У немногочисленной группы анорексиков перед заболеванием имеет место неразборчивость в связах или злоупотребление наркотиками и они не выявляют в ходе болезни снижения к сексу. Больные обычно попадают к врачу, когда потеря массы тела у них становится заметной. Когда потеря в массе тела становится очень значительной, появляются такие признаки, как гипотермия (вплоть до 35° С), отек, брадикардия, гипотензия и пушковые волосы (как у младенцев); наблюдается также целый ряд изменений метаболизма (рис. 10). Многие женщины, страдающие анорексией, попадают к врачу из-за аменореи, которая возникает раньше, чем становится заметной потеря массы тела. Большинство исследований показывают, что имеются нарушения реакции лютеи-низирующего гормона (ЛГ) на гонадотропин — рилизинг гормон во время острой стадии истощения. Уровень ЛГ возвращается к норме, когда большинство больных анорексией набирают массу тела. При сохранении патологической секреции ЛГ у больных часто продолжаются нарушения в сфере приема пищи. При других состояниях с нарушением питания наблюдается патология со стороны функции щитовидной железы; таким образом, нельзя сказать, что поражение какой-то одной функции щитовидной железы является специфической для неврогенной анорексии. Редуцированный клиренс метаболизма кортизона и полное подавление ад-ренокортикотропного гормона (АКТГ) и уровня кортизона декса-метазоном отмечаются у больных с недостаточным калорийным белковым питанием, так же как у больных с неврогенной анорексией.
Наблюдается выраженная вариабельность ускорения уровней гормона роста у больных неврогенной анорексией. Только около одной трети уровней гормона роста ускоряется.
Норадренергическая нейротрансмиттерная система включена как в контроль поведения, связанного с едой, так и связана с пер-
322
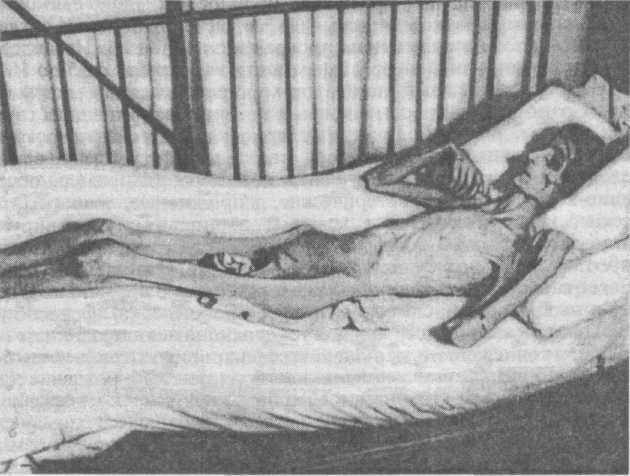
Рис. 10. Пациент с нервной анорексией.
винной депрессией. Имеется также связь между секрецией в моче З-метокси-4-гидроксифенилгликола (МГФГ), основного метаболита мозгового норэпинефрина и клиническими проявлениями депрессии при неврогенной анорексии. Увеличение МГФГ в моче коррелирует со снижением депрессии после повышения массы тела. Некоторые больные анорексией вызывают рвоту или принимают слабительные и диуретики, что обусловливает возможность гипокалиемического алкалоза. У данных больных отмечается водный дисбаланс.
Электрокардиографические изменения, такие, как уплощение или инверсия зубца Т, депрессия сегмента ST и увеличение интервала QT, отмечаются во время фазы истощения при неврогенной анорексии. Изменения ЭКГ могут также отражать потерю натрия, которая может приводить к смерти. Расширение желудочка является редким осложнением анорексии. У некоторых из этих больных при аортографии обнаруживается синдром верхней мезентерической артерии.
Течение и прогноз
Течение анорексии сильно варьирует — от спонтанного выздоровления без лечения, выздоровления после лечения, флуктуирующего течения в виде повышения и снижения массы тела,
323
вплоть до разрушения организма из-за осложнении, связанных с голоданием. Кратковременный эффект лечения больных согласно почти всем госпитальным программам хороший. Исследования показывают, что цифры смертности варьируют от 5 до 18%. Наиболее надежный индикатор хорошего выхода — когда больной рано начинает есть и когда в истории мало предшествующих госпитализаций. Такие факторы, как детский невротизм, конфликт с родителями, булимия, рвота, злоупотребление слабительными и различные нарушения поведения (например, обсес-сивно-компульсивные, истерические, депрессивные, психосоматические, невротические и симптомы отрицания), коррелируют с плохим прогнозом, согласно некоторым работам, но по другим работам, не имеют существенного значения. Ожидаемый выход может варьировать от полного выздоровления с нормальным весом и необыкновенно высокой продуктивностью, до неспособности поддерживать массу тела, с усиливающимся ощущением голода и, в конце концов, нарушением функций из-за крайней слабости и озабоченностью тем, как еще больше снизить массу тела и мыслей о пище.
Диагноз
Диагноз неврогенной анорексии должен ставиться только после обнаружения диагностических признаков, перечисленных ниже. Больные с этим расстройством часто скрытны, отрицают имеющиеся у них симптомы и сопротивляются лечению. Почти во всех случаях необходимо, чтобы родственники или близкие знакомые подтвердили их рассказ. Исследование психического статуса обычно показывает, что больной, находящийся в состоянии бодрствования и хорошо осведомленный о предмете питания, в то же время одержим мыслями о пище и массе тела.
Необходимо, чтобы больной прошел курс полного и тщательного обследования, физического и неврологического. Если у больного имеется рвота, может иметь место гипокалиемический алкалоз. Из-за того, что большинство больных находятся в состоянии дегидратации, необходимо с самого начала получить электролиты сыворотки, а затем снова повторять это исследование во время госпитализации. Диагностическими критериями для неврогенной анорексии являются:
А. Отказ поддерживать массу тела на уровне минимальной нормы для данного возраста и роста. Например, больной теряет на 15% больше, чем минимальная масса тела; невозможность добиться ожидаемой прибавки в массе тела во время периода роста, что приводит к снижению массы тела на 15% по сравнению с ожидаемой прибавкой.
Б. Сильный страх перед увеличением массы тела или перед тем, чтобы стать толстым, даже если имеет место истощение.
324
В. Нарушение ощущения своего тела, массы тела, размеров или формы, например, больной заявляет, что «чувствует себя жирным», даже в состоянии истощения, полагает, что какое-то место тела «слишком жирное», несмотря на очевидную слишком малую массу тела.
Г. У женщин отсутствие по меньшей мере 3 последовательных менструальных циклов, которые ожидались (первичная или вторичная аменорея (Считается, что у женщины аменорея, если менструация у нее возникает только под действием вводимого гормона, например эстрогена).
Дифференциальный диагноз
Чрезвычайно важно установить, что больной не страдает тяжелым физическим заболеванием, которое может обусловить потерю массы тела (опухоль мозга, рак). Снижение массы тела, странное поведение в отношении еды и наличие рвоты могут обнаруживаться при тяжелых психических заболеваниях. Депрессия и анорексия имеют много общего, например, депрессивное ощущение, плачущие звуки, нарушение сна, обсессивные руминации, отдельные суицидальные мысли. Однако эти расстройства имеют и отличия. В целом у больного с депрессией аппетит понижен, тогда как больной с анорексией говорит о хорошем аппетите и чувстве голода. Следует подчеркнуть, что только на тяжелых стадиях анорексии у больного действительно понижен аппетит. В противоположность депрессивной ажитации, гиперактивность у анорек-сиков как бы запланирована и ритуальна. Одержимость калорийностью пищи, рецептами, приготовлением изысканных блюд типична для больного анорексией и отсутствует у депрессивного больного. У депрессивного больного нет также страха располнеть или нарушения восприятия своего тела, как это имеет место при нервной анорексии. Колебания в массе тела, рвота и причудливое отношение к пище могут иметь место при расстройстве в виде со-матизации. Изредка больной отвечает критериям как расстройства в виде соматизации, так и анорексии; в таком случае надо ставить оба диагноза. В целом снижение массы тела при расстройстве в виде соматизации не так сильно, как при анорексии; больной с расстройством в виде соматизации также не боится увеличить массу тела, что типично для больного с анорексией. Для расстройства в виде соматизации аменорея в течение 3 мес не является типичной.
Наблюдающийся при шизофрении бред относительно пищи, редко касается ее калорийности. Больной шизофренией редко одержим страхом располнеть и не проявляет гиперактивности, свойственной больным анорексией. У шизофреников бывают причудливые привычки в отношении еды, но не весь синдром, характерный для неврогенной анорексии.
325
Анорексию следует дифференцировать от булимии, расстройства, при котором наблюдаются вспышки сильного переедания, за которыми следуют депрессивные эпизоды, идеи самообвинения, и часто больные сами вызывают у себя рвоту, причем больной или больная поддерживают свой вес в пределах нормы. Более того, при булимии редко наблюдается снижение массы тела свыше 15%. Оба расстройства иногда протекают вместе.
Лечение
Скорая помощь больным с анорексией заключается в восстановлении состояния питания больного до нормального в связи с опасностью осложнений в результате истощения, дегидратации и дисбаланса электролитов, которые могут вызвать смерть. Программа лечения при госпитализации обеспечивает надежную структуру, позволяющую восстановить нормальную массу тела.
Общее лечение больных с анорексией во время программы госпитализации должно учитывать следующее: каждого больного надо ежедневно взвешивать рано утром после опорожнения мочевого пузыря. Следует записывать количество ежедневного потребления жидкости и выводимой мочи. Если появляется рвота, особенно важно исследовать электролиты сыворотки регулярно и наблюдать за развитием гипокалиемии. Так как пища после еды отрыгивается, можно контролировать рвоту, не допуская больного в ванну в течение по меньшей мере 2 ч после еды или помещая в ванную наблюдателя, который не позволил вызвать рвоту. Запор у больных анорексией ослабевает, когда они начинают питаться нормально. Иногда можно назначать смягчающие вещества, но никогда слабительные. Появление поноса обычно означает, что больной все же прибегает к слабительным. Из-за редкого осложнения в виде расширения желудка и возможности цирку-ляторной перегрузки, если больной сразу же начнет потреблять слишком много калорий, разумно начинать с 500 калорий, превышающих то количество, которым они поддерживали свою прежнюю массу тела (обычно 1500—2000 калорий в день). Разумно давать пищу по 6 равных порций в течение дня, чтобы больному не приходилось съедать сразу большую порцию. Хорошо также начинать кормить больного с жидкости, замещающей пищу, такой, как «Сустаген», поскольку больной не будет так возражать против жидкости, которая, по его мнению, не приведет к прибавке массы тела.
После выписки из больницы обычно полезно продолжать некоторые виды внебольничного наблюдения за тем, какие проблемы возникают у больного или окружающих.
Большинство больных не интересуются и даже противятся психиатрическому лечению, и их приводят к врачу насильно изнемогающие родственники или друзья. Больной редко принимает
326
совет насчет госпитализации без споров и критики предлагаемых программ. Могут помочь такие доводы, что исчезают бессонница и депрессия. Поддержка родственников и доверие к врачу и его коллегам играют существенную роль, когда больному настойчиво рекомендуют госпитализацию. Семьи больных надо предупредить, что больные будут сопротивляться всем доводам и уговаривать взять их обратно домой в связи с несогласием с программой лечения. Только тогда, когда риск смерти от осложнений станет вполне реальным, возможна принудительная или насильственная госпитализация. Изредка больные доказывают неправильность утверждений врача о возможном неуспехе амбулаторной программы. Такие больные могут набирать некоторую массу тела ко времени каждого амбулаторного визита к врачу; однако это нетипично и, как правило, требуется госпитализация.
В настоящее время имеется программа по лечению и уходу, которая содержит много положительных подкреплений и привилегий, используемых в программах поведенческой терапии. Полезность поведенческих обусловливаний в сочетании с другими видами терапии при лечении анорексии широко признана.
Фармакологические вещества также иногда применяются успешно (например, хлорпромазин). Недавно стали применять гетероциклические антидепрессанты (например, амитриптилин), которые оказались эффективными в лечении анорексии. Другой препарат, используемый при лечении анорексии,—ципрогептадин (Periactin).
В некоторых случаях хороший эффект оказывает электросудорожная терапия (ЭСТ), особенно при наличии выраженного депрессивного компонента.
Классически ориентированный психодинамический подход при анорексии неэффективен, особенно при попытке увеличить массу тела или изменить патологическое поведение в отношении еды.
Семейная терапия используется для лечения этого заболевания как средство изучения взаимоотношений между членами семьи и возможности получения больным «вторичного удовлетворения» от своего расстройства.
НЕВРОГЕННАЯ БУЛИМИЯ Определение
Булимия представляет собой эпизодическое, неконтролируемое, компульсивное и быстрое поглощение очень большого количества пищи в течение короткого периода времени. Физический дискомфорт, такой, как боли в животе, или чувство тошноты, завершают булимический эпизод, за которым наступает чувство вины, депрессия и ненависть к самому себе. Субъект регулярно упот-
327
ребляет слабительные или диуретики, вызывает рвоту или принимает другие чрезвычайные и искусственные меры для очищения желудка.
Эпидемиология
Булимия обычно начинается в подростковом или раннем юношеском возрасте и встречается более часто у женщин, чем у мужчин. Некоторые исследования показывают, что у женщин она встречается в 4% по сравнению с 0,5% у мужчин. Семейных случаев не отмечено, хотя среди членов семьи бывают лица с ожирением. Ожирение в подростковом возрасте может быть предрасполагающим фактором к возникновению этого расстройства во взрослом периоде.
Этиология
Специфических этиологических причин булимии нет. Указываются расстройства гипоталамо-питуитарной оси, но патологический уровень гормонов не обнаружен. Может иметь место связь между булимией и депрессией, поскольку страдающие булимией иногда хорошо реагируют на антидепрессанты. Хотя определенные способствующие факторы неотчетливы, имеется связь с событиями подросткового периода.
Клинические характеристики
Согласно DSM-III-R, существенными особенностями булимии являются повторяющиеся эпизоды обильного потребления пищи; чувство отсутствия контроля над поведением, связанным с едой; самопроизвольное вызывание рвоты, применение слабительных или диуретиков, использование строгой диеты, физических или напряженных упражнений для предотвращения увеличения массы тела и постоянная чрезмерная озабоченность формой и массой тела.
Рвота является частым признаком булимии и вызывается помещением пальца в горло, хотя некоторые больные могут вызывать рвоту по собственному желанию. Рвота ослабляет боли в желудке и чувство переполнения и позволяет больным продолжать есть, не боясь прибавки в весе. За булимическим эпизодом часто следует депрессия, которая носит название «мука после обжорства». Во время вспышек булимии больные едят сладкую, высококалорийную пищу, обычно легко перевариваемую или мягкую, например, пирожные и печенье. Пища съедается тайно и быстро и иногда даже не прожевывается.
Большинство людей, страдающих булимией, остаются в пределах своей нормальной массы тела, но некоторые слегка превы-
328
шают или занижают его. Они озабочены своей фигурой и внешностью; переживают за то, что другие думают о них и их сексуальной привлекательности. Большинство страдающих булимией сексуально активны по сравнению с больными анорексией, которые не интересуются сексом.
Течение и прогноз
Обычное течение булимии хроническое с периодическими ремиссиями. Булимия редко приводит к нетрудоспособности, за исключением некоторых лиц, которые проводят целый день за поглощением пищи и вызыванием рвоты, что может приводить к дегидратации и дисбалансу электролитов, и тогда требуется госпитализация. Кариес зубов может наступать в результате рвотных действий и попадания рвотных масс на зубную эмаль.
Диагноз
Диагностические критерии для неврогенной булимии следующие:
A. Повторяющиеся эпизоды обжорства (быстрое съедание большого количества пищи за короткий период времени).
Б. Чувство отсутствия контроля над поведением, связанным с едой, во время приступа обжорства.
B. Субъект регулярно применяет либо вызывание рвоты, либоиспользование слабительных или диуретиков, либо соблюдаетдиету или делает тяжелые физические упражнения, чтобы не допустить прибавления в массе тела.
Г. Наблюдаются как минимум два эпизода обжорства в неделю за период не менее 3 мес.
Д. Постоянная чрезмерная озабоченность фигурой и массой тела.
Дифференциальный диагноз
Диагноз неврогенной булимии не ставят, если имеет место не-врогенная анорексия, но эпизодические булимические симптомы могут появляться и при неврогенной анорексии. Если больной отвечает всем критериям диагноза «неврогенная анорексия», то следует поставить диагноз неврогенной анорексии. Булимия не приводит к значительному снижению массы тела, и аменорея наблюдается редко — два симптома, которые необходимы для диагноза неврогенной анорексии.
Неврогенная булимия не должна диагностироваться, если больной отвечает критериям шизофрении. Необходимо установить, что у больного нет таких патологических неврологических знаков, свидетельствующих о наличии патологии, как припадки, эквива-
329
ленты эпилепсии, опухоли мозга, синдромов Клювера—Бьюси и Клейна—Левина. Патологические особенности при синдроме Клювера—Бьюси проявляются в виде зрительной агнозии, ком-пульсивного лизанья и кусанья, исследования предметов ртом, неспособности игнорировать любой стимул, безмятежность, нарушение сексуального поведения (гиперсексуальность) и нарушение привычек, связанных с едой (гиперфагия). Этот синдром встречается чрезвычайно редко и не представляет трудности для дифференциального диагноза. Синдром Клейна—Левина заключается в периодической сонливости, продолжающейся 2—3 нед, и гипер-фагии. Как и при булимии, начало обычно в подростковом возрасте, но этот синдром более часто бывает у мужчин. Личности с пограничными нарушениями также иногда страдают обжорством, но при этом имеют место и другие признаки пограничного синдрома.
Лечение
Лечение неврогенной булимии больных с ожирением с помощью психотерапии часто протекает бурно и всегда бывает длительным, хотя некоторые, страдающие булимией и ожирением, после длительного лечения психотерапией удивительно хорошо себя чувствуют. Хороший эффект оказывают позитивное подкрепление, информационное подкрепление и обусловливающий договор с женщинами, страдающими неврогенной булимией и неврогенной анорексией. Программа десенситизации в отношении мыслей и чувств, которые испытывали больные булимией непосредственно перед вспышкой обжорства, вместе с поведенческим контактом, могут обеспечить обещающий подход к лечению булимии.
Некоторые исследователи сообщают о хороших результатах при лечении имипримином. Фармакотерапия требует дальнейшего исследования.
РАССТРОЙСТВО ЕДЫ, НИГДЕ БОЛЕЕ НЕ КЛАССИФИЦИРУЕМОЕ (ДРУГОЕ НАЗВАНИЕ ОТСУТСТВУЕТ, ДНО)
Диагностическая классификация DSM-III-R относительно расстройств еды, нигде более не классифицируемых, является рези-дуальной категорией, используемой для расстройств еды, которые не отвечают критериям для специфических расстройств, связанных с едой. Диагностические критерии для расстройств еды, нигде более не классифицируемых:
Расстройства, связанные с едой, не отвечают критериям для специфических расстройств, связанных с едой.
Примеры:
1) Субъект со средней массой тела, у которого нет эпизодов обжорства, но часто он вызывает у себя рвоту от страха, что масса тела увеличится.
ззо
Все особенности неврогенной анорексии у женщин, за исключением отсутствия менструаций.
Все особенности неврогенной булимии, за исключением частых вспышек обжорства.
СПИСОК ЛИТЕРАТУРЫ
Blinder W.J., Chaitin В., Goldstein R., editors The Eating Disorders. Pergamon Press,
New York., 1987. Crisp A. H., Hsu L. K. G., Harding В., Hartshorn J. Clinical features of anorexia nervosa:
A study of 102 cases.—J. Psychosom. Research, 1980, 24, 179. Darby P.L.., Garfinkel R.E., Garner D.M., Coscina D. V., editors Anorexia Nervosa:
Recent Developments. Alan R. Liss, New York, 1983. Emmett S. W., editor Theory and Treatment of Anorexia Nervosa and Bulimia: Biome-
dical Sociocultural, and Psychological Perspectives. Brunner/Mazel, New York,
1985.
Garfinkel R. E., Garner D. M., Rose J. et al. A comparison of characteristics in the families of patients with anorexia nervosa and normal controls.— Psychol. Med., 1983,
13, 821. Halmi K.A. The state of research on anorexia nervosa and bulimia.— Psychiat. Dev.,
1983, 1, 247. Hudson J. E., Pope H. G. Jr, editors The Psychobiology of Bulimia. American Psychiatric
Press, Washington, DC, 1987. Johnson C, Strober A/., Garner D.M. Bulimia: A bio-psy cho-social disorder.— Int. J.
Eating Disorders, 1987. Kaye W. H., Gwirtsman H. E., editors A Comprehensive Approach to the Treatment of
Normal-Weight Bulimia. American Psychiatric Press, Washington, DC, 1985. Pope H. G. Jr., Hudson J. E. New Hope for Binge Eaters: Advances in the Understanding
and Treatment of Bulimia. Harper and Row, New York, 1984. Toner В. В., Garfinkel P. E., Garner D. M. Cognitive style of patients with bulimic and
diet-restricting anorexia nervosa.— Am. J. Psych., 1987, 144, 510. Wamholdt F.S., Kaslow N.J., Swift W.J., Ritholz M. Short-term course of depressive
Symptoms in partients with eating disorders.— Am. J. Psych., 1987, 144, 362.
