
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Глава VIII
ЗАТРУДНЕННОЕ ПРОРЕЗЫВАНИЕ НИЖНИХ ЗУБОВ МУДРОСТИ (ТРЕТЬИХ МОЛЯРОВ)
Общие сведения
Под затрудненным прорезыванием нижних зубов мудрости следует понимать такой процесс, при котором возникают различного рода воспалительные осложнения — перикоронит, периостит, остеомиелит, флегмона и т. п.
Затрудненное прорезывание нижнего зуба мудрости встречается у 54 6% людей (Е А Магид, 1963); при этом особенно большую угрозу для их здоровья, трудоспособности и жизни представляют остеомиелиты и флегмоны, по данным А Н Фокиной (1966), флегмоны имелись у 8 8% больных с затрудненным прорезыванием зубов мудрости
По статистике А В Канопкене (1966), среди 785 больных в возрасте 16-90 лет с различными воспалительными заболеваниями челюстно-лицевой области у 48 2% данное заболевание развилось вследствие патологии прорезывания зубов мудрости Среди 500 больных с различными осложнениями прорезывания 8|8
зубов перикорониты отмечены у 544%, периоститы у 226%, флегмоны - у 8% и т д Как утверждает А Н Фокина, около 18% больных с затрудненным прорезыванием зубов мудрости госпитализируются, при этом в случае возникновения остеомиелита средняя
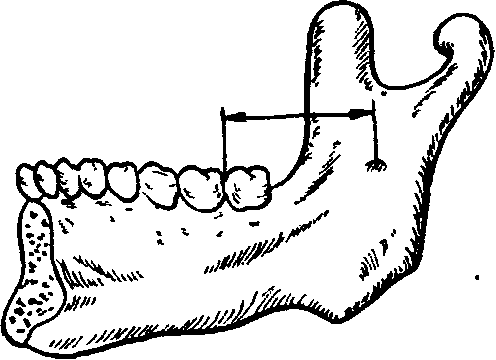
Рис 26 Ретромолярное расстояние (по А Т Руденко).

Рис 27 Возможные варианты образования козырька (капюшона) над коронкой зуба мудрости нижней челюсти:
а - капюшон образовался за счет лишь мягких тканей (1), возможно лечение без хирургического вмешательства, 6 —капюшон состоит из мягких (1) и костной (2) ткани, необходимо удаление его и зуба, в — зуб мудрости прорезался в ячейку второго большого коренного зуба, необходимо удаление части капюшона, чтобы иметь возможность удалить зуб мудрости
продолжительность койко-дня достигает 90±3 1, флегмон - от 8±2 10 до 5 4±1 28, периоститов 5 4±0 46, пе-рикоронитов - 4 7±0 51 С учетом освобождения от работы до и после госпитализации средняя продолжительность нетрудоспособности в связи с отдельными осложнениями составляет при перикоронитах — 4 48±0 48, периоститах - 6 8±0 96, флегмонах и абсцессах - 8 6±1 06, язвенном стоматите - 6 33±2 38, остеомиелите - 14 5±4 48, при прочих осложнениях -1 15±242 дня (А Н Фокина, 1966) Самая высокая заболеваемость (78%) отмечается в группе наиболее трудоспособного населения - от 21 до 30 лет Эти данные свидетельствуют о том, что нетрудоспособность в связи с затрудненным прорезыванием зубов мудрости наносит немалый ущерб экономике
Актуальность данного раздела челюстно-лицевой хирургии объективно отражена в том факте, что ему посвящено множество статей, ряд диссертаций и монографий
Патогенез
Так как в подавляющем большинстве случаев воспалительные осложнения на почве прорезывания зубов возникают в период прорезывания нижних зубов мудрости, мы в дальнейшем будем касаться главным образом именно осложнений этого происхождения По вопросу их патогенеза существует множество предположений, которые можно объединить в две основные группы.
Первая группа теорий усматривает причину затрудненного прорезывания нижних зубов мудрости в первичном воспалении слизистой оболочки у зуба мудрости, травмируемой самим же зубом в момент прорезывания Однако, исходя из этого, можно было бы предположить, что любая травма слизистой оболочки в области альвеолярного отростка способна привести к затруднению прорезывания любого зуба Этого, как известно, не происходит Наоборот, воспаление слизистой оболочки над 818 зубами происходит не до появления бугров зуба над ее поверхностью, а после частичного прорезывания, когда появляется надзубной капюшон, длительное время служащий местом задержки пиши, клеток эпителия, микробов. Из неправильной трактовки вопроса о том, что является причиной, а что следствием, вытекает и неправильная лечебная тактика, врач борется с воспалением капюшона над 818 зубами, но не достигает радикального излечения
Согласно второй группе теорий основной
причиной затрудненного прорезывания 8|8 зу-
бов являются неблагоприятные топографо-ана-томические взаимоотношения этих зубов с окружающими тканями, обусловленные недостатком места в челюсти для зуба мудрости. Недостаток места — результат редукции нижней челюсти в процессе филогенеза, а также недоразвития ее в процессе онтогенеза. Например, нижняя челюсть человекообразной обезьяны во время дилувиального периода имела расстояние от суставной головки до резцов в пределах 110-124 мм, а у современного человека это расстояние равно, в среднем, 100 мм. В челюсти гель-дельбергского человека (дилувиальныи период) ширина зубной дуги достигала 50-58 мм, а у современного человека она не превышает 46 мм. Редукция нижней челюсти сказалась прежде всего на области угла нижней челюсти, то есть на ростковой зоне ее; это сказывается на так называемом ретромолярном расстоянии, то есть расстоянии между дистальным краем коронки второго большого коренного зуба (моляра) и нижнечелюстным отверстием (рис. 26). Величина этого расстояния имеет большое значение для процесса прорезывания зубов.
По данным А. Т. Руденко (1961), величина ретромолярного расстояния в нормально развитых челюстях равна 29 мм, а в челюстях с рети-нированными зубами мудрости — 22.4 мм; разница составляет 6.6 мм. А. Т. Руденко также установил, что ретенция нижних зубов мудрости сопровождается, как правило, ретенцией и верхних зубов мудрости. Это дало основание предположить, что редукция коснулась не только нижней челюсти, но и всего лицевого скелета. По данным Moore, Zavetle, Spence (1968), у современного человека линейные размеры нижней челюсти в местах прикрепления мышц уменьшились в среднем на 13%, а нижнечелюстной угол увеличился на 9%. Вне мест прикрепления мышц размеры нижней челюсти уменьшились на 4-6%. Наряду с этим ими отмечено, что изменение медио-дистального размера нижнего первого моляра носит нечетко выраженный характер. Все эти изменения линейных и угловых размеров нижней челюсти авторы объясняют уменьшением жевательной нагрузки, обусловленной эволюцией питания.
Иногда к этому филогенетическому уменьшению всех размеров нижней челюсти присоединяется еще и нарушение роста челюсти в процессе развития организма, то есть в процессе онтогенеза. В результате перенесенных в детстве инфекций, рахита или гормональных расстройств недостаток места, обусловленный редукцией челюсти в процессе филогенеза, усугубляется диспропорцией между быстротой роста тела человека, с одной стороны, и скоростью роста альвеолярного отростка — с другой. Запоздалому прорезыванию S\S зубов способствует
слабая минерализация нижней челюсти (А. В. Канопкене, 1966).
Таким образом, затруднению прорезывания 8] 8 зубов способствует прежде всего задержка
развития нижней челюсти в фило- и онтогенезе. Однако если бы уменьшение размеров челюсти сопровождалось соответствующим уменьшением числа и размеров зубов, то места для них было бы достаточно. Вместе с тем твердо установлено, что количество зубов у человека и их размеры с доисторических времен мало изменились. Это привело к тому, что последний в зубном ряду большой коренной зуб при прорезывании не имеет достаточно места в челюсти В результате коронка прорезывающегося нижнего зуба мудрости не может полностью освободиться от нависающей сверху крылочелюстнбй складки и костного навеса — козырька. Над коронкой образуется капюшон из твердых и мягких тканей (рис. 27), под которым скапливаются пищевые продукты, микробы, слизь, слущивающиеся клетки эпителия. Кроме того, верхняя поверхность капюшона иногда травмируется во время жевания буграми восьмого зуба-антагониста, а нижняя поверхность — буграми нижнего зуба мудрости; обе поверхности капюшона, постоянно травмируемые, постепенно изъязвляются. Весь капюшон и прилежащие к нему участки слизистой оболочки вдоль внутренней и наружной поверхностей зуба мудрости воспаляются, возникает перикоронит.
Клиника воспалительных осложнений
Перикоронит
Перикоронит — наиболее частая форма воспалительного осложнения при прорезывании нижнего зуба мудрости. По данным В. М. Шейнберга (1955) и А. Н. Фокиной (1966), он составляет от 75.7 до 54.4% всех осложнений затрудненного прорезывания зуба мудрости и характеризуется, прежде всего, болью, вызванной воспалительным процессом в околокоронковых тканях. Отек, гиперемия и инфильтрация капюшона постепенно распространяются на слизистую оболочку нижнего свода преддверия рта, на десну с язычной стороны, передние небные дужки, собственно жевательную и медиальную крыловидную мышцы. Возникает тризм, затруднение глотания, лимфаденит, перилимфаденит; температура тела повышается до 37.5-37.8 °С. Местная температура слизистой оболочки (в зоне ретромолярного треугольника) повышается на 0.5 °С по сравнению со здоровой стороной; то же характерно и для кожи подчелюстной области на стороне поражения, особенно при выраженных явлениях лимфаденита.
Острый перикоронит может перейти в хроническую и рецидивирующую форму либо в периодонтит, ретромолярный периостит, перикоронарный остеомиелит, остеофлегмону, лимфаденит, перилимфаденит, аденофлегмону. На почве затрудненного прорезывания зуба мудости возможно также развитие невралгии тройничного нерва, пульпита в соседнем (седьмом) зубе.
Ретромолярный периостит
Острый перикоронит обычно переходит в ретромолярный периостит. Это происходит следующим образом: в результате прогрессирова-ния клинических явлений перикоронита в рет-ромолярной области развивается воспаление периоста. При этом образуется субпериостальный абсцесс; по периферии его воспаляются мягкие ткани — в области крылочелюстной складки, передней небной дужки, мягкого неба, впереди всего переднего края ветви челюсти и по переходной складке слизистой оболочки — над наружной косой линией в пределах восьмого-шестого зубов. Односторонняя боль в горле дополняет картину так называемой перикоронарной (зубной) ангины. Через несколько дней из-под капюшона начинает выделяться гнойный экссудат. Иногда ретромолярный абсцесс не вскрывается около зуба мудрости, а распространяется по наружной косой линии до уровня малых коренных зубов и только здесь опорожняется, образуя стойко существующий свищ. Это может привести к диагностическим ошибкам. Так, если шестой или седьмой зуб запломбирован, появление свища связывают с заболеванием этих зубов и их удаляют; после этого свищ перемещается в луночковую рану удаленного зуба, не давая ей зажить. Врач лечит остеомиелит лунки (выскабливание лунки, промывание, повторные обследования и т. п.) до тех пор, пока не установит истинный источник воспаления. Образовавшийся в процессе ретромолярного периостита абсцесс может вскрыться также и в че-люстно-язычном желобке. Возникающий здесь свищ врачи нередко склонны связывать с хроническим воспалением протока или паренхимы поднижнечелюстной слюнной железы, назначив в таких случаях противовоспалительные и слюногонные средства. Таким образом, до вскрытия абсцесса ретромолярный периостит протекает остро, а после вскрытия — подостро и хронически. В фазе острого воспаления всегда имеет место тризм челюстей, так как в воспаление вовлекаются собственно жевательная и медиальная крыловидная мышцы. Это приводит к чисто механическому затруднению приема пищи. Кроме того, больной слабеет от интоксикации, высокой температуры тела (38-38.5 °С). Переход острого гнойного ретромолярного периостита в хроническую фазу воспаления знаменует собой обычно и развитие хронического кортикального остеомиелита челюсти.
Ретромолярный (перчкоронарный) остеомиелит
Развитие этой формы остеомиелита нижней челюсти — не редкое явление. Однако развитие ретромолярного остеомиелита нижней челюсти происходит не только вследствие перикоронита, но и воспаления периоста в ретромолярной области как результата периодонтита, развивающегося вокруг восьмого зуба. В таком случае развивается клинически наиболее тяжелая форма остеомиелита с последующей секвестрацией значительных участков челюсти, а в первом и втором случаях, то есть возникая в связи с перикоронитом или периоститом, — протекает более вяло, ведя к образованию небольших кортикальных секвестров. Поэтому перикоронарный остеомиелит в острой фазе может клинически протекать различно: в ряде случаев, при которых он является следствием острого периодонтита, имеет место бурное и тяжелое проявление симптомов интоксикации, развитие околочелюстных флегмон и абсцессов Тяжелое состояние больного усугубляется в таких случаях еще и голоданием, связанным с затруднением или невозможностью приема пищи (тризм, резкая боль при глотании, тошнота, полное отсутствие аппетита). Боль локализуется во всей половине нижней челюсти и иррадиирует в ухо, висок, половину головы на больной стороне. Иногда развивается симптоматическая невралгия тройничного нерва, связанная с механическим сдав-лением и химическим раздражением нижнечелюстного нерва в канале челюсти. Слизистая оболочка щеки отечна, нависает над седьмым и восьмым зубами. Зубы и язык обложены. Иногда присоединяющаяся ангина еще более отягощает состояние больного.
Флегмоны и абсцессы
Флегмоны и абсцессы на почве затрудненного прорезывания обычно развиваются в подчелюстной области, крыловидно-челюстном пространстве, в окологлоточной клетчатке и других смежных областях. Из этих участков они могут, в свою очередь, распространяться в любом направлении.
Как показали топографо-анатомические исследования Г. Д. Житницкого (1966), в непосредственной близости к нижнему зубу мудрости, ретромолярному треугольнику и ретромолярной ямке располагаются прослойки рыхлой соединительной ткани и жировой клетчатки. Они имеются между наружной поверхностью, щечной и внутренней поверхностью переднего отдела жевательной мышцы, над и под челюст-ноподъязычной мышцей, задний край которой располагается всего лишь на 0.8-1 см дистальнее коронки зуба мудрости. Рыхлая соединительная клетчатка отмечается также у внутреннего края ретромолярного треугольника, где проходят
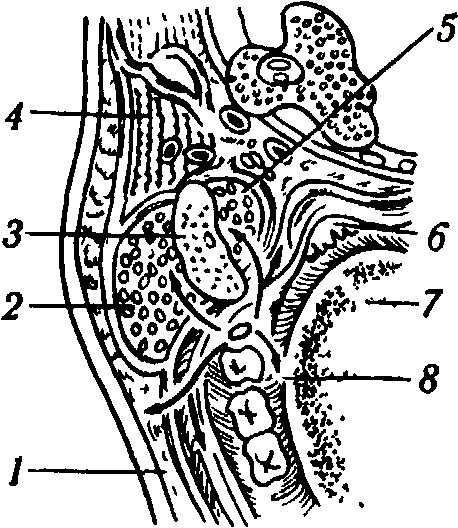
Рис 28 Пути возможного распространения вое паления вокруг зуба мудрости нижней челюсти / — нижний отдел щеки, 2 - жевательная мышца, 3 - ветвь нижней челюсти, 4 — паренхима околоушной железы, 5 — медиальная крыловилная мышца, 6 — миндалина, 7 - корень языка, * - дно полости рта
пучки верхнего сжимателя глотки, вплетающиеся в подслизистый слой, эта клетчатка окутывает расположенную здесь малую слюнную железу Жировая клетчатка обнаружена вдоль наружной косой линии нижней челюсти Вот почему инъецируемые в окружности 8|8 зубов
рентгеноконтрастные и быстротвердеющие вещества могут быстро распространяться в тканях, расположенных на наружной и внутренней поверхности тела и ветви нижней челюсти, и проникать в клетчатку челюстно-язычного желобка, подчелюстного треугольника, крыловидно-челюстного и окологлоточного пространств, а также в околоушно-жевательную, щечную и пе-ритонзиллярную области
Главным путем распространения гнойных воспалительных процессов при затрудненном прорезывании 8|8 зубов служит рыхлая соединительнотканная и жировая клетчатка По ним флегмонозное воспаление может распространиться на наружную поверхность челюсти, вдоль наружной косой линии, в клетчатку щеч ной и околоушно-жевательной областей, заднюю треть подъязычного пространства (челюстно-язычный желобок), дистальные отделы подчелюстного треугольника, крыловидно-челюстное и окологлоточное пространства, пе-ритонзиллярную область (рис. 28)
Клиническое течение и лечение этих осложнений рассматриваются нами в специальной главе (см гл XIV)
Таким образом, затрудненное прорезывание зуба мудрости - понятие собирательное, очень емкое и потому должно быть всегда конкретизировано в истории болезни. Диагноз
«затрудненное прорезывание зуба мудрости» ни о чем конкретно не говорит, не определяет лечебной тактики
Лечение воспалительных осложнений при затрудненном прорезывании нижних зубов мудрости необходимо проводить, учитывая следующие обстоятельства, острое или хроническое воспаление, зона его распространения, наличие аномалии положения зуба и т д
Лечение острых воспалительных осложнений
К лечению острых перикоронитов стоматологи подходят по-разному тот, кто видит первопричину затрудненного прорезывания в воспалении ретромолярного капюшона, направляет все усилия на ликвидацию воспаления консервативными методами Такое лечение обычно дает малый и кратковременный эффект, а в случае недостатка места для зуба мудрости оказывается совершенно безуспешным Противовоспалительные мероприятия могут дать стойкий эффект лишь в том случае, когда для прорезывания зуба имеется место, а образование слизистого капюшона над ним — временное явление, которое может быть ликвидировано врачом либо исчезнуть по мере выдвижения зуба из челюсти Если же капюшон состоит из слизистой оболочки и кости, такое лечение будет безуспешным или же даст нестойкий эффект
Как же определить, достаточно ли места для прорезывания нижнего зуба мудрости9 Для этого производится осмотр ретромолярной области и рентгенографическое исследование угла нижней челюсти
Если нижний восьмой зуб находится в вертикальном положении, а дистальный край его коронки не заходит за передний край ветви челюсти и между ними есть свободный промежуток (от 0.5 до 1 см), следует надеяться на прорезывание зуба В этом случае перикоронит успешно лечат либо консервативно, либо хирургическим путем (но без удаления зуба, то есть консервативно-хирургически)
Консервативное лечение
Консервативное лечение состоит в следующем. промывание подкапюшонного пространства; введение под капюшон турунды йодоформной или с антибиотиком; пенициллин-новокаиновая блокада (инфильтрация) ретромолярной области; УВЧ, грелки на лимфоузлы, соллюкс, анальгетики внутрь Обычно через 2-3 дня рот постепенно начинает раскрываться все шире и шире, боль стихает и окончательно исчезает, самочувствие улучшается, трудоспособность восстанавливается Для временного предохранения капюшона от сдавления можно рекомендовать пластмассовую каппу, разобщающую прикус (по А Е Магиду, 1963).
Консервативно-хирургическое лечение
Взамен консервативных мероприятий, терапевтический эффект которых сказывается, как правило, лишь через 2-3 дня, можно применить более энергичное и быстродействующее лечение, не предусматривающее, однако, удаления зуба иссечение (но не рассечение) капюшона П-образным разрезом над восьмым нижним зубом, диатермокоагуляция или же удаление капюшона конхотомом либо иссечение его секатором Г Г Ярошенко (1966)
В В Федоров, А И Кузьмин (1977) для ис сечения капюшона использовали обыкновенные зуботехнические гильзы из нержавеющей стали, которые протянули через аппарат «Самсон» до диаметра 10-9 5 и 9 0 мм В центре верхней части гильзы впаивали угловой зубоврачебный бор Гильзу обрезали до высоты 1 см и край ее за остряли карборундовым диском Такой трепан вставляли в угловой наконечник и при вращении бормашины одномоментно иссекали капюшон При этом коронка зуба становится полностью открытой
Радикально-хирургическое лечение
Если на рентгенограмме нижней челюсти видно, что зуб мудрости наклонен и поэтому не сможет прорезаться, или над ним нависает костный козырек, необходимо такой зуб удалить (как в острой, так и хронической фазе перикоронита) Однако в стадии острого перикоронита удаление зуба, особенно сложное (с применением методов выдалбливания и выпиливания), нередко представляется весьма трудным вмешательством как для больного, так и для врача В таких случаях зуб лучше удалить после стихания явлений острого перикоронита Техника атипического удаления ретинированных зубов мудрости описана в гл VII, здесь мы лишь указываем на необходимость принимать все меры профилактики против развития воспалительных осложнений, в частности одно- или двукратную иммунопрофилактику адсорбированным анатоксином (Я М Биберман и соавт ,
1980) Местно — орошать послеоперационную рану 50% раствором димексида в смеси с окса-циллином, после чего на 15 мин оставлять ап пликацию по переходной складке с 40% линиментом димексида (Л И Коломиец, 1980)
Лечение острого ретромолярного периостита состоит из внутриротового разреза у зуба мудрости, назначения антибиотиков, УВЧ-терапии, теплых ротовых ванночек (начиная со 2-3 дня после разреза)
При остром перикоронарном остеомиелите необходимо осуществить все указанные выше мероприятия, дополнив их удалением восьмого зуба, независимо от его положения в челюсти
При остеофлегмоне — окаймляющий угол нижней челюсти внеротовой разрез, который обязательно следует дополнить мероприятиями, указанными в гл XIV
Лечение хронических воспалительных осложнений
При хроническом воспалительном процессе, связанном с прорезыванием нижнего зуба мудрости (перикоронит, периостит, остеомиелит, лимфаденит), необходимо выяснить, имеет ли это заболевание тенденцию к полному исчезновению Если воспаление постепенно уменьшается, а вызвавший его зуб имеет перспективу правильного прорезывания (для него имеется место), можно такой зуб сохранить, ограничившись обшеукрепляющим консервативным лечением (физиотерапия, аутогемотерапия, витамины и др ) Если же хронический процесс периодически обостряется, необходимо «причинный» восьмой зуб удалить, а окружавшую его кость подвергнуть кюретажу Во избежание обострения (после такого вмешательства) назначить профилактическую антибиотикотерапию' в течение 5-6 дней и десенсибилизирующие препараты Устранение такого очага сенсибилизации является очень полезным компонентом комплексной терапии и ряда общих и системных заболеваний, например, эндокардита, красной волчанки, псориаза (В Н Балин, 1979)
Здесь и в других главах при упоминании антибиотиков имеется в виду не только пенициллин, но и другие современные противомикробные средства (цифран, ципробаи, гентамицин, цефазолин, тиенам, амоксиклав, цефотак сим, климицин, лендацин, нелорен и др), из которых врач должен выбрать и применить (в соответствии с диагно эом и антибиотикограммой данного больного) необходимый препарат
ЧАСТЬ ЧЕТВЕРТАЯ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
Статистика
Воспалительные процессы в челюстно-лицевой области чаще всего бывают одонтоген-ного происхождения. По данным К. Анастасова (1958), Г. А. Васильева (1961) и других авторов, больные только с острыми одонтогенными воспалениями составляют около 2% общего числа больных, обращающихся в стоматологические лечебные учреждения, и около 8% общего числа больных с хирургическими стоматологическими заболеваниями По данным ряда авторов (Р О. Фельдман, 1962, А А Коновалова, 1958, А. Ф Иванов, 1962 и др ) больные с гнойно-воспалительными заболеваниями занимают от 40.7 до 67.1% всего коечного фонда стоматологических стационаров
Число госпитализируемых больных находится в прямой зависимости от уровня постановки санационной профилактической работы, возросшей патогенности стафилококковой инфекции, ставшей, как принято считать, своеобразной «чумой XX века»' на фоне изменившейся реактивности организма современного, особенно лпослечернобыльского» больного.
Число больных с воспалительными заболеваниями в каждой конкретно взятой клинике зависит от ее тематического профиля. Если клиника сугубо косметическая, то такие больные в нее не поступают, а если общестоматологического профиля, то она 2-3 раза в неделю является дежурной клиникой неотложной хирургии и принимает больных с воспалительными процессами (как, например, клиника Киевского медицинского института, где количество больных с воспалительными процессами увеличилось за период с 1964 по 1979 год с 13 до 59%).
Число госпитализируемых больных зависит и от правильности лечебной тактики врача амбулатории при острых одонтогенных периодонтитах, обострении хронических периодонтитов и периоститов, при ограниченных острых или обострившихся хронических остеомиелитах. Так, в хирургической амбулатории при нашей клинике почти каждый третий обращающийся больной — с одонтогенным воспалением, однако госпитализации подвергаются лишь единицы. Остальные успешно лечатся в амбулатории. Однако, по данным ЦНИИС (А. И. Рыбаков, 1981), около 50% больных в стоматологических
стационарах бывшего СССР находятся на лечении по поводу только острых гнойных процессов челюстно-лицевой области (не считая процессов хронических), а причинами этого явления служат: 1) недостаточно широкое применение мероприятий по профилактике стоматологических заболеваний, отсутствие их комплексности, систематичности, завершенности;
2) недоброкачественное и незавершенное лечение пульпита, периодонтита, пародонтоза
Согласно нашим многолетним наблюдениям и данным литературы, количество воспалительных заболеваний челюстно-лицевой области у детей, к сожалению, неуклонно увеличивается;
при этом 69.5% случаев воспаления имеют одонтогенную этиологию; группу риска составляют дети в возрасте 7-12 лет, у которых хронический периодонтит обостряется под влиянием факторов, нарушающих физиологическое равновесие в организме ребенка (как и взрослого человека)- переохлаждение, переутомление, общие инфекционные заболевания. Чаще всего дети поступают в клинику по поводу (в убывающем порядке): гнойного периостита челюсти, абсцесса, абсцедирующего лимфаденита, флегмоны, серозного периостита челюсти, серозного лимфаденита, острого остеомиелита челюсти, воспалительной инфильтрации, хронического остеомиелита, обострения хронического периодонтита, гиперпластическою хронического остеомиелита (В. В. Рогинский, Н. Н. Ко-ринская, 1996).
Помимо значительного изменения количественной структуры госпитализируемых больных в челюстно-лицевых стационарах произошли в последние годы еще и значительные качественные изменения в клиническом течении острых гнойных одонтогенных воспалительных заболеваний челюстно-лицевой области: они зачастую начинаются очень бурно, агрессивно, а затем протекают на фоне резкого отяжеления общего состояния больных и распространения воспаления из одной анатомической области в другую. Поэтому у 65% больных приходится производить 2-3 или больше операций, применять комплекс мощных лечебных мероприятий, нередко — реанимационного характера.
Повышению качества диагностики и лечения может способствовать уяснение врачом четкой современной классификации одонтогенных воспалений в челюстных костях и прилежащих мягких тканях.
Об ошибочности такого представления о роли стафилококковой инфекции в XX веке я высказываюсь в главе XIV
