
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Глава XXV
ОСТЕОГЕННЫЕ ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ И
ОСТЕОДИСТРОФИИ ЧЕЛЮСТЕЙ
ФИБРОЗНАЯ ДИСПЛАЗИЯ
Общие сведения
Впервые фиброзную остеодисплазию выделил В Р Брайцев в 1927 г., когда он представил четкое описание морфологической картины заболевания До этого фиброзная дисплазия описывалась под различными названиями, чаще всего как фиброзная остеодистрофия, односторонняя фиброзная остеодистрофия, фиброки-стозная болезнь, фиброостеома и др В 1938 г Lichtenstein подтвердил исследования В Р Брайцева, и потому теперь этот процесс именуется как опухоль Брайцева — Лихтенштейна.
В классификации АА Колесова фиброзная дисплазия отнесена к разряду ос-теогенных опухолеподобных образований, а Т П Виноградовой — к доброкачественным опухолям.
По данным челюстно-лицевой клиники Московского медицинского стоматологического института (А А. Колосов, 1964), фиброзная
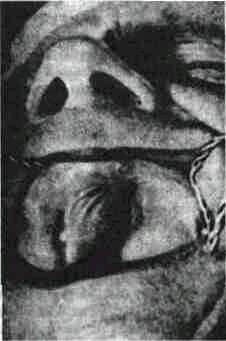
Рис. 93. Бугристое вздутие верхней челюсти, пораженной фиброзной дисплазисй у взрослого больного.
дисплазия встречается у 7 8% больных с поражением челюстей опухолями и опухолеподоб-ными образованиями
Патогенез
Патогенез окончательно не выяснен. По мнению В Р Брайцева (1927), Lichtenstein (1938, 1942), Jane (1942), в основе фиброзной остеодисплазии лежит нарушение нормального процесса костеобразования, заключающееся в том, что на определенной стадии развития мезенхима дифференцируется не в костную ткань, а в фиброзную
Клиника
Заболевание проявляется чаще всего в детском и юношеском возрасте, редко — у взрослых. Протекает в течение долгого времени скрыто. Лишь у единичных больных отмечаются болевые ощущения Нередко заболевание обнаруживается в первые годы жизни У детей наблюдаются случаи бурного, а также циклического течения Фиброзная дисплазия встречается в 3-4 раза чаще у женщин, чем у мужчин Чаще всего проявляется в виде монооссального или же одностороннего полиоссального заболевания Помимо поражения диафизарных отделов трубчатых костей, бедра, большеберцовой кости, а также плечевых, лучевых костей, локализуется в скелете лица и мозгового черепа. На конечностях проявляется болью, вздутием, деформацией или укорочением, хромотой. Костные разрастания в мозговом и лицевом черепе бывают односторонними и поэтому вызывают значительную асимметрию лица. Излюбленной локализации фиброзной дисплазии в челюстях нет. Сформированный очаг на челюсти выглядит как костное вздутие или неравномерная бугристость кости (рис. 93) Если «опухоль* локализуется у края орбиты, появляется симптом выпячивания глазного яблока из деформированной и суженной глазницы Это приводит к одностороннему «львиному» обезображиванию черепа. На нижней челюсти у детей может иметь место как диффузное поражение всей челюсти, так I. изолированное вовлечение в процесс лишь одной суставной головки При пора-
278
жении нижней челюсти функция ее, как правило, не страдает, рот открывается свободно, же. ванне остается безболезненным.
В некоторых случаях полиоссальноч фиброзной остеодисплазии имеет место (преимущественно у девочек) синдром Олбршта, характеризующийся наличием не только костных изменений, но и преждевременным половым созреванием, пигментными пятнами на коже, которые создают впечатление географической карты. Локализуются они, главным образом, на животе, спине, ягодицах, боковой поверхности туловища, промежности и бедрах. Shira с соавт. (1975) наблюдал фиброзную дисплазию нижней челюсти с клиническими проявлениями в виде эпизодического роста опухоли, самопроизвольной боли, припухлости, лихорадки, увеличения СОЭ Проводимая антибиотикотерапия давала только кратковременный эффект. Из очагов поражения высеяны грамположительные микроорганизмы, которые, по мнению авторов, являются присоединившейся флорой. Аналогичную картину мы наблюдали при фиброзной остео-дисплазии ветвей челюсти, когда родители для лечения у ребенка воспаления в околоушной области долгое время применяли тепловые процедуры В таких случаях чрезмерность тепловых процедур может вести даже к абсцедированию, образованию свища, после чего больного начинают ошибочно лечить по поводу хронического остеомиелита ветви челюсти
Диагноз
Рентгенологическая картина фиброзной дис-плазии полиморфна Это обусловлено тем, на какой фазе развития нормальной кости наступило извращение остеогенсза и какой морфологический компонент преобладает в момент обследования Кроме того, картина поражения зависит и от того, на какой челюсти (верхней или нижней) оно локализуется Так, на нижней челюсти, особенно у детей, чаще встречаются изменения ячеистого характера на фоне увеличения и вздутия кости. Эти изменения могут быть как одно-, так и двусторонними, симметричными. В одних случаях отмечается преобладание неравномерного уплотнения кости, в других — довольно четко очерченный дефект костного вещества овальной формы или диффузное чередование участков поражения костной ткани с очагами уплотнения.
На верхней челюсти поражение всегда одностороннее, чаще достигающее значительной степени плотности и облитерации верхнечелюстной пазухи, вплоть до полного исчезновения ее Однако могут быть, наоборот, случаи увеличения верхнечелюстной пазухи и затемнения ее, на фоне которого видна более интенсивная тень вдающегося в полость мягкотканного образования, иногда с замыкающей костной
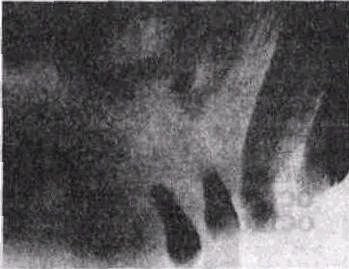
Рис. 94. Внутриротовая рентгенограмма верхней челюсти взрослого больного, пораженной фиброзной дисплазией
«скорлупой» по краю его На фоне диспластиче-ских очагов рассасывание корней зубов не наблюдается (рис 94) Определяемые иногда на рентгенограмме периостальные наслоения при диффузной форме дисплазии нижней челюсти нередко наводят на ошибочную мысль об ос-теогенной саркоме или хроническом остеомиелите челюсти
При всех формах фиброзной остеодисплазии отсутствуют какие-либо общие биохимические изменения в организме; в частности, уровень кальция и фосфора в плазме крови, как правило, не изменяется. Лишь у некоторых больных замечено увеличение кальция и уменьшение фосфора крови.
Течение хроническое, длительное, но доброкачественное Лишь в некоторых случаях наблюдается озлокачествление патологического очага с превращением его в веретенообразную, круглоклеточную, полиморфноклеточную саркому или фибросаркому.
Патологическая анатомия. Макроскопически фиброзная дисплазия выглядит разнообразно, чаще всего имеет вид крошащейся ткани, наподобие костных размягченных пластинок, между которыми находится серая или бурая мягкая ткань. У некоторых больных «опухоль» имеет серый цвет, упругую консистенцию либо отлича ется мясистым видом, иногда ткань выглядит ослизнен ной и негомогенной. Микроскопически: разрастание патологической остеогенной ткани, в которой могут преобладать коллагеновые волокна с вытянутыми клетками типа фибробластов или же рыхло расположенные нежные коллагеновые волокна со звездчатыми или округлыми клетками. Среди них примитивно построенные костные балочки, окаймленные остеобластами, слабо обызвествленные, сохраняющие примитивную структуру Количество их может быть различным даже у одного и того же больного в одной и той же кости — от единичных до густой сети типа остеомы Все это позволяет хирургу в одних случаях вычерпать ложкой измененную ткань, а в других — вылущить с применением некоторого усилия
279
Дифференциальный диагноз
Фиброзную дисплазию необходимо дифференцировать с генерализованной фиброзной остео-дистрофией (болезнь Энгеля-Реклингаузена), остеобластокластомой, саркомой, кистами, хроническим остеомиелитом челюсти и др. Первые два заболевания отличаются, во-первых, тем, что при них имеет место большое количество остеокластов, остеокластическая резорбция кости, кровяные «озера» и «заболачивание кости» с образованием кист; всего этого нет при фиброзной остеодисплазии. Во-вторых, генерализован-ная фиброзная остеодистрофия развивается в нормально развитой кости, в то время как фиброзная дисплазия является врожденным нарушением процесса костеобразования. В третьих, при болезни Энгеля — Реклингаузена имеет место гиперкальциемия.
Для остеогенной саркомы характерным является быстрое развитие и разрушение коркового вещества, а также периостальные разрастания — появление «козырька Бредена» и спикул.
Хондросаркома хотя и протекает более медленно, но локализуется чаще в переднем отделе верхней челюсти и шейке суставных отростков. Сравнительно четко и часто саркому (особенно остеогенную) можно обнаружить при применении радиоиндикационного метода исследования, так как в ней более активно фиксируется радиоактивный фосфор.
Одонтогенная киста отличается светло-янтарным пунктатом с примесью кристаллов холестерина и более четкими контурами дефекта на рентгенограмме.
От хронического остеомиелита челюсти фиброзную остеодисплазию отличает то, что при остеомиелите в анамнезе будет указание на имевшееся острое начало заболевания, а дисплазия начинается исподволь, медленно прогрессируя, обычно незаметно для больного. Когда появляется асимметрия лица в результате диспластического увеличения челюсти (обычно в области ветви нижней челюсти) на фоне некоторых болевых ощущений, больные (или родители больных детей) применяют тепловые процедуры, что приводит в начале к застойным, а затем — воспалительным явлениям в коже и подкожной основе, провоцируя этим постановку диагноза остеомиелита челюсти. Однако, указанные особенности анамнеза о начале заболевания и типичная для дисплазии рентгенологическая картина, при отсутствии внутриротовых или наружных свищей, помогают установить диагноз фиброзной остеодисплазии. Гистологическое исследование рассеивает всякие сомнения.
Лечение
Лечение фиброзной остеодисплазии хирургическое — выскабливание. Возникший дефект
челюсти постепенно замешается костной тканью. Некоторые авторы при фиброзной дисплазии нижней челюсти применяют радикальную операцию, состоящую в частичной субперио-стальной резекции нижней челюсти с одновременной костной пластикой. Нам представляется это допустимым лишь у взрослых больных при условии резкой деформации лица. Лучевая терапия при фиброзной дисплазии положительного результата не дает.
ХЕРУВИЗМ
Херувизмом называется одна из разновидностей диспластического поражения нижней челюсти, характеризующегося симметричным вздутием кости в области обоих ее углов. В результате этого лицо приобретает почти квадратную и одутловато-округлую форму, подобную лицу херувима.
Патогенез
Патогенез заболевания изучен недостаточно, однако большинство авторов склонно относить его за счет нарушения костеобразования под влиянием неврогенных и инкреторных факторов. Отмечается передача болезни по наследству, что дало повод к появлению весьма выразительных синонимов: «семейная поликистозная болезнь», «семейная фиброзная дисплазия», «семейная двусторонняя гигантоклеточная опухоль челюсти».
Клиника
Болезнь начинается вскоре после рождения или в 1.5-3 года; развивается медленно, безболезненно, достигая четкой картины к 15-18 месяцам. Обычно родители и окружающие не видят патологии, относят деформацию лица за счет упитанности ребенка.
В период полового созревания болезнь прогрессирует, вызывая болевые ощущения, а по окончании этого периода процесс приостанавливается, размеры углов челюсти постепенно уменьшаются, лицо приобретает более нормальные очертания. Процесс может претерпеть обратное развитие. По данным В. В. Рогинского, в половине случаев при херувизме у детей обнаруживается увеличение не только нижней, но одновременно и верхней челюсти.
Пальпаторно в области углов нижней челюсти определяются куполообразные вздутия;
внутренняя поверхность нижней челюсти при этом не изменяется.
Характерной особенностью хсрувизма является либо нарушение закладки зубных зачатков (что проявляется впоследствии в той или иной степени выраженной адентией), либо нарушение сроков прорезывания, формы и локализации уже прорезавшихся зубов.
280
Диагноз
Рентгенологически определяется кистозное поражение челюсти (границы «кист* с возрастом становятся нечеткими, а число их уменьшается). Нижнечелюстная кость вздута, истончена, а впереди углов имеет нормальную структуру.
Гистологически видны широкие поля клеточно-волокнистой фиброзной ткани, среди которой множество узелков из скоплений гигантских многоядерных клеток типа остеокластов, что приводим нередко к ошибочной постановке диагноза остеобластокластамы или ги-перпаратиреоидной фиброзной остеодистрофич Однако в отличие от остеобластокластомы при херувиэме нет главного се компонента — пролифсрирующих остеобластов Если гистологическое исследование проводится в стадии обратного развития херувизма, в области патологического очага видны образовывающиеся костные балочки, которые со временем станут более мощными и заместят диспластический дефект в кости
Лечение
Лечение консервативное: достаточно лишь наблюдать за больным, так как с возрастом болезнь регрессирует, лицо обретает нормальную форму. В детском возрасте необходима ортодон-тическая помощь, взрослым по показаниям изготавливаются протезы
Прогноз
В детском возрасте хирургическая помощь неэффективна, так как через 1-2 года наблюдаются рецидивы Однако иногда приходится уступать настойчивым требованиям больного, которого угнетает квадратная форма лица, и устранять деформацию хирургическим путем (через разрезы, окаймляющие углы челюсти).
ДЕФОРМИРУЮЩИЙ ОСТОЗ (БОЛЕЗНЬ ПЕДЖЕТА, ДЕФОРМИРУЮЩАЯ ОСТЕОДИСТРОФИЯ)
Общие сведения
В 1877 г. Peget описал редкое и своеобразное заболевание скелета, которое считал хроническим воспалительным процессом и назвал его osteitis dcfonnans. Начиная с работ Stenholm (1924), это заболевание, как и болезнь Энгеля — Реклингаузена, ученые начали относить не к воспалительным, а к остеодистрофическим процессам, считая их разновидностями одного и того же страдания Однако в 1932 г. Schmorl установил, что эти заболевания должны различаться как в этиологическом, так и патологоанато-мическом отношениях: при болезни Педжета костное вещество имеет совершенно другую структуру, чем при болезни Энгеля — Реклингаузена
Этиология и патогенез
Этиология и патогенез болезни Педжета выяснены недостаточно. Попытки связать ее с сифилитической инфекцией, ревматизмом, эндокринными заболеваниями, травмой, антигенными влияниями, конституциональной неполноценностью скелета и его перегрузкой не получили всеобщего признания. Более достоверным следует признать- предположение А. В. Русакова о том, что болезнь Педжета относится к диспла-стическим процессам, близким к опухолям, а возможно, и представляет собой своеобразную костную опухоль. В основе такой точки зрения лежат данные о непрерывной функциональной перестройке кости, в процессе которой происходит не только разрушение, но и рост ее, напоминающий рост опухоли.
' картина болезни Педжета свиде тельствует об усиленной патологической перестройке кости' появляется множество так называемых линий склеивания, где процесс рассасывания кости приостанавливается, а в последующем происходит напластыва-нис нового костного вещества. Бесконечная смена этих двух процессов, протекающих вне физиологических границ, обусловливает характерную макро- и микроструктуру пораженных костей Рассасывание происходит при участии остеокластов; образуются глубокие лакуны, костный мозг замешается рыхло-волокнистой тканью разросшегося эндоста Содержание органических веществ в пораженных костях увеличено, а неорганических — резко уменьшено. На этом фоне нередко развивается остеосаркома
Клиника
Деформирующий остоз чаще наблюдается у мужчин в возрасте свыше 40 лет, хотя возникает и значительно раньше — в детском или юношеском возрасте. Schmorl различает две формы болезни Педжета: монооссальную и полиоссаль-ную. В отличие от болезни Энгеля — Реклингаузена, при полиоссальнои форме болезни Педжета никогда не поражаются все кости. Нарушения обычно ограничиваются теми костями, которые несут значительную механическую нагрузку: бедренная, большеберцовая, позвоночный столб, кости мозгового и лицевого черепа. При этом пораженные кости подвергаются резкой деформации. В частности, при поражении лицевых костей возникает типичная деформация- утолщение скуловых костей, западение переносицы, утолщение подбородка. Лицо приобретает сходство с львиной мордой, что дало основание назвать это состояние как leontiasis ossea. При этом возможно развитие невралгии ветвей тройничного нерва.
При локализации процесса в мозговом черепе отмечается головная боль, увеличение окружности черепа, которая может достичь 70 см Постепенно мозговой череп нависает над лицевым Лицо кажется маленьким, иногда возникает нарушение психики, спутанность сознания.
281
Диагноз
На рентгенограмме кости, пораженной болезнью Педжета, определяется беспорядочное чередование сравнительно плотных и разрыхленных участков, что напоминает мозаику из хлопьевидных участков, схожих с комками ваты. В ряде случаев можно видеть мелкие кистозные полости; кость утолщена.
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с болезнью Энгеля — Рсклингаузена, сифилитическим поражением и акромегалией лицевых костей. В связи с этим необходимо помнить, что нарушений общего характера при болезни Педжета не отмечается, в том числе нет изменений в количественном составе кальция и фосфора крови, чем отличается это заболевание от болезни Энгеля — Реклингаузена.
При генерализованной остеодистрофш, как и при болезни Педжета, происходит рассасывание старой и образование новой кости; однако гистологическая разница между ними существенная:
при болезни Педжета наряду с разрастанием соединительной и остеоидной тканей имеются гнездные очаги обызвествления новообразованной кости, которые обусловливают деформацию и неровный рельеф пораженной кости. В отличие от гипертиреоидной остеодистрофии, при болезни Педжета резко активизируется остео-пластическая функция периоста. Кроме того, следует иметь в виду то, что генерализованная остеодистрофия поражает чаще людей более молодых и преимущественно женского пола.
Сифилитическое поражение отличается тем, что оно не вызывает увеличения черепных костей, редко локализуется в эпифизах. Гуммозные деструктивные очаги расположены более субпе-риостально: периостальная реакция при сифилисе бывает очень часто, а при болезни Педжета — отсутствует.
Акромегалия не сопровождается структурными изменениями костного вещества, как это имеет место при болезни Педжета.
Лечение
Лечение • деформирующей остеодистрофии является симптоматическим и паллиативным:
для уменьшения головной боли, невралгии тройничного нерва можно применить лучевое лечение. Назначают витаминотерапию, гидротерапию, покой, усиленное питание. Хирургические вмешательства в виде сдалбливания резко выступающих частей лицевых костей носят сугубо косметический характер. Производятся они с помощью долота, фрезы или остеотома.
ПАРАТИРЕОИДНАЯ
(ГЕНЕРАЛИЗОВАННАЯ) ФИБРОЗНАЯ ОСТЕОДИСТРОФИЯ, ИЛИ БОЛЕЗНЬ ЭНГЕЛЯ-РЗКЛИНГАУЗЕНА
Общие сведения
В 1864 г. Engcl описал макроскопическую картину, а в 1891 г. Rccklinhausen — микроскопическую характеристику системного заболевания скелета, которое было ими названо фиброзным оститом. Авторы полагали, что в основе данного заболевания лежит воспаление кости, приводящее к замещению костного вещества фиброзной тканью. Однако в 1924 г. Stenholm на основании своих исследований решительно высказался против воспалительной природы заболевания, описанного Engel и Recklinhausen, считая, что эта болезнь имеет в своей основе не воспаление, а дистрофию; поэтому автор предложил именовать ее фиброзной остеодистрофи-ей.
Патогенез
Патогенез заболевания достаточно хорошо изучен А. В. Русаковым (1925), который доказал, что болезнь Энгеля — Реклингаузена — своеобразное эндокринное заболевание, развивающееся в результате опухолевого увеличения и гиперфункции паращитовидной железы; по его мнению, под влиянием избыточной выработки паратиреоидина происходит бурная перестройка в костях скелета. Это дало основание А. В. Русакову предложить новое название болезни — паратиреоидная остеодистрофия, наиболее радикальное средство лечения которой — удаление опухоли околощитовидной железы. Венский хирург Mandl (1926) подтвердил на практике правильность такой патогенетической трактовки заболевания и теоретического обоснования операции, предложенной Русаковым. Однако, по его мнению, в происхождении генерализованной остеодистрофии играет роль не только гиперфункция околощитовидной железы. Это вытекает из того, что в эксперименте введение гормона указанной железы вызывает изменения лишь подобные, но не полностью идентичные всем признакам болезни. Очевидно, есть еще какие-то другие факторы, которые играют роль в ее возникновении.
Патологическая анатомия. Сущность микроскопических изменений при болезни Энгеля-Реклингаузена состоит в следующем: костный мозг подвергается постепенному очаговому рассасыванию и замещению волокнистой соединительной тканью; костные балочки подвергаются лакунарному рассасыванию. Это приводит к образованию костных полостей, истончению коркового вещества и постепенной замене его примитивными костными структурами, неполноценными в механическом отношении, но сохраняющими функциональ-
ЮЗак 2793
282
ную направленность. Образующиеся из них костные балочки быстро подвергаются рассасыванию и замещению такими же недолговечными образованиями. В некоторых случаях пролиферация остеогенной ткани протекает настолько бурно, что твердые костные балочки не образуются и происходит разрастание лишь костеоб-разовательных клеток. Данный процесс приводит к возникновению серозных и кровяных кист В отличие от процессов, отмечаемых при остеобластокластомах, здесь нет бластоматозного компонента опухоли В результате быстрой и прогрессирующей декальцинации костей во всем организме наступают характерные изменения' в почках, легких, пищеварительной системе откладываются соли кальция. Развивается картина известкового нефроза, нефрокальциноэа, почечных камней, калькулез-ного пиелонефрчта Известь откладывается в клетках печени, в стенках артерий конечностей, что может привести к гангрене пальцев. Вследствие усиленной перестройки костей резко возрастает потребность организма в холекальцифероле (витамине Оз), которая не покрывается обычными количествами его в пище.
Клиника
Вначале очаги поражения костной ткани ничем себя не проявляют. Поражения челюстной кости во многом внешне напоминают проявления остеобластокластомы; однако из-за отсутствия активного и отчетливо выраженного бластоматозного процесса кость мало увеличивается в своем объеме или даже совсем не увеличивается.
Более характерным для паратиреоидной ос-теодистрофии является размягчение и деформация костей без существенного увеличения их объема. Особенно незначительное место имеют внешне заметные изменения при наличии малоактивной опухоли околощитовидной железы.
Диагноз
Постоянным симптомом болезни является гиперкальциемчя — повышение содержания кальция в плазме крови до 3.49-4.99 ммоль/л (в норме 2.25-2.74 ммоль/л) и понижение содержания неорганического фосфора до 0.48 ммоль/л (при норме 0.97-1.13 ммоль/л). При пункции можно получить кровь, а если в кости уже сформировалась серозная киста — жидкость без кристаллов холестерина. На рентгенограмме определяется разрежение и истончение не только челюстей, но и других костей.
Дифференциальный диагноз
Дифференциальная диагностика с одонтоген-ной кистой основывается на том, что киста на рентгенограмме имеет более четкие и ясно определяемые очертания, а при пункции ее можно получить светло-янтарную жидкость с кристаллами холестерина.
Что же касается адамантиномы, саркомы и миксомы челюстей, то решающим фактором в дифференциации их с болезнью Энгеля — Рек-лингаузена является наличие изменений со стороны крови и других костей при болезни Энге
ля — Реклингаузсна и отсутствие этих изменений при указанных трех опухолях.
Лечение
Лечение генерализованной остеодистрофии должно быть патогенетическим — оперативное удаление увеличенной парашитовидной железы. Кроме того, следует назначать поливитамины (A, Bi, Во, С, D) в сочетании с общим кварцевым облучением, ионофорезом кальция хлорида в области пораженной челюсти.
Прогноз
Течение болезни хроническое, вялое; описаны лишь отдельные случаи острой паратиреоидной остеодистрофии со смертельным исходом (от интоксикации в связи с массивным поступлением в кровь большого количества паратгор-мона). При запоздалом лечении прогноз неблагоприятный (возможны переломы различных костей, петрификация почек с развитием неф-ропатии — почечного камнеобразования, пие-лонефрита, петрификация легких, периферических сосудов и т. д.).
ГИПЕРОСТОЗЫ ЧЕЛЮСТЕЙ У ДЕТЕЙ
Общие сведения
Гиперостозы челюстей наблюдаются в последние годы все чаще, особенно у детей. Это приводит к постановке ошибочного диагноза опухоли челюсти со всеми вытекающими из этого последствиями. Так, по данным детской челюстно-лицевой клиники Московского медицинского стоматологического института, количество детей с продуктивно-воспалительными гиперостозными деформациями челюстей составляет 11% общего числа поступающих в эту клинику с диагнозом различных первичнокост-ных новообразований.
Патогенез
Гиперостоз челюсти — не новообразование, а результат перенесенного ребенком периостита или паностита. Челюсти детей очень часто подвергаются ушибам, травмам или инфицирова-нию со стороны полости рта (стоматиты, периодонтиты). Поэтому одной из ведущих причин гиперостозов является травма. Гиперостозы челюстей, диагностируемые иногда как опухоли, возникают часто на почве хронических периодонтитов молочных и постоянных зубов. Широкое сообщение инфицированной полости детского зуба (через незакрывшееся апикальное отверстие еще несформировавшегося корня), а также благоприятные условия для распространения инфекции в спонгиозе челюсти приводят к бурной эндостальной и периостальной реакции кости на воспалительный процесс в периодонте.
283
Процесс в кости носит реактивный гиперпла-стический характер и проявляется иногда только новообразованием кости или какими-либо другими симптомами. Последнее часто и приводит к постановке ошибочного диагноза «опухоли*.
Причиной гиперостозов могут быть и первично-хронические одонтогенные остеомиелиты челюстей у детей. Появление в последние годы этих опухолевидных форм остеомиелита челюсти можно объяснить наличием штаммов ослабленных вирусов, нерациональным применением антибиотиков и высокой реактивностью детского организма Такая форма остеомиелита развивается исподволь, торпидно, без острых проявлений воспаления и без подъема температуры. Больной или его родители в ряде случаев обнаруживают заболевание только при появлении асимметрии лица, связанной с развивавшейся костной деформацией.
Причиной гиперостозов могут быть актит-микотические остеомиелиты челюсти ребенка. Внедрение друз в кость происходит через гангренозный зуб, периодонтальную щель. В ответ на это развивается гиперпластическая хроническая реакция со стороны кости. Лишь биопсия помогает разрешить в таких случаях вопрос о диагнозе. Наконец, причиной гиперостоза бывает появление гиперпластического остеогенеза в ответ на хроническую микротравму периоста, которая в таких случаях проявляет избыточную функциональную активность. Микротравма возникает под влиянием раздражающего воздействия края съемного протеза или его кламмера.
Рентгенологическая кжртюм гиперостоза при первично-хроническом остеомиелите детской челюсти может в значительной мере напоминать фиброзную остеодисплазию, остеобластокласто-му или саркому.
Гистологическая характеристика гиперостозов, возникающих в ответ на воспаление или травму: определяются структуры, являющиеся продуктом реактивных разрастании костной ткани — костные трабекулы различной степени зрелости, что отражает этапы созревания вновь образуемой кости. Костные балки располагаются упорядочение, в соответствии с функцией челюсти; некоторые из них, однако, расположены хаотически, что имитирует картину фиброзной дисплазии. В гиперостозном образовании видна повсеместная диффузная или очаговая лимфогистиоцитарная инфильтрация, совсем нехарактерная для дисплазии.
Диагноз
В свете клинико-рентгенологичсских и гистологических сопоставлений можно думать, что хирурги и патологоанатомы под терминами «фиброзный остит* и «местная фиброзная ос' теодистрофия* часто описывают банальные ги' псростозы челюстных костей воспалительного или травматического происхождения. Поэтому для постановки точного диагноза гиперостоза
необходим комплекс клинико-рентгено-логических, серологических, лабораторно-гисто-логических и других исследований.
Дифференциальный диагноз
Гиперостозы травматического и воспалительного происхождения следует дифференцировать с деформирующим остозом (см. выше), симметричными экзостозами нижней челюсти, чрезмерно развитым небным торусом (см. ниже).
Лечение
Лечение хирургическое. Производится скалывание избыточной кости долотом или спили-вание при помощи фрезы, циркулярной пилы Разрез производится так, чтобы обеспечить ближайший доступ к очагу гиперостоза Предпочтительно производить оперативное вмешательство через внутриротовой доступ.
Прогноз благоприятный.
ЭКЗОСТОЗЫ
Общие сведения
Экзостозы челюстей — костные наросты на небе, внутренней поверхности нижней челюсти, на стенках альвеолярных или суставных отростков — составляют 7% всех случаев экзостозов (А. А. Кьяндский, 1938)
Патогенез
Развитие их обычно бывает трудно связать с воздействием какого-либо раздражителя.
Клиника
Клинически экзостозы характеризуются как гладкие выступы, над которыми слизистая оболочка в цвете не изменена, они безболезненны, не причиняют никаких беспокойств, однако препятствуют стабилизации протезов, а в области чрезмерно развитого torus palatinus протез может приводить к травмированию и изъязвлению слизистой оболочки.
Локализуясь в области суставного отростка нижней челюсти, экзостоз обусловливает болевые ощущения и ограничение раскрывания рта, смещение подбородочного отдела челюсти в здоровую сторону (рис. 95), нарушение прикуса
Лечение
Лечение экзостозов состоит в сдалбливании их долотом и сглаживании фрезами и ложками При экзостозах в области суставного отростка приходится иногда прибегать к удалению деформированного суставного отростка, после чего жалобы на боль прекращаются, а контур лица и прикус нормализуются.
Прогноз благоприятный.
284
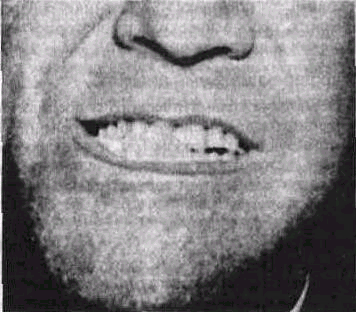
Рис 95 Экзостоз суставного отростка нижней челюсти обусловливает смешение подбородка в здоровую сторону и нарушение прикуса
ЭОЗИНОФИЛЬНАЯ ГРАНУЛЕМА
Общие сведения
Эозинофильная гранулема (болезнь Тараты-нова) впервые была выделена в самостоятельную нозологическую форму Н И Таратыновым в 1913 г как псевдотурберкулезная гранулема неясной этиологии Сущность заболевания состоит в разрастании в костном мозге своеобразной рстикулогранулематозной ткани, богатой эозинофильными лейкоцитами В дальнейшем это заболевание описывалось под названием травматической миеломы, гигантоклеточной саркомы, атипического остеомиелита и т д Поэтому до настоящего времени еще дискутируется вопрос не только о сущности заболевания, но и о том, к какой группе патологических процессов отнести его к опухолям, воспалительным процессам или процессам, стоящим пока вне рамок классификации Учитывая характер клинико-рентгенологических и гистологических изменений, мы склонны относить эозинофильную гранулему к числу костных процессов, стоящих на грани между новообразованием и дисплазией, которые вместе взятые приводят к убыли костного вещества без тенденции к восполнению его Поэтому мы относим эозинофильную гранулему к группе новообразований несколько условно
Этиология и патогенез
Этиология и патогенез изучены недостаточно Одни авторы причину болезни видят в травме, другие — в инфекции, которая провоцирует воспалительную реакцию со стороны костного мозга, сопровождающуюся в дальнейшем гиперплазией ретикулярных клеток, в частно
сти, высказывается мнение о ведущей роли вирусов Некоторые авторы связывают болезнь с аллергической реакцией на внедрение фильтрующегося вируса С А Рейнберг относит эозинофильную гранулему к ксантоматозам
Клиника
До исследований Л Н Цегельник (1961-1963) отсутствовали подробные обобщения относительно особенностей строения и клинических симптомов эозинофильной гранулемы в челюстных костях Лишь на основании ее исследований стало возможным выделение трех клинико-рентгенологических форм эозинофильной гранулемы сообразно с характером ее течения, строения и локализацией в этих костях
1 Очаговая, или гнездная, форма, развивающаяся в отдаленных от альвеолярного отростка участках тела и ветви нижней челюсти Больные с этой формой болезни обращаются к врачу по поводу наличия слегка болезненной припухлости челюсти, без симптомов ярко выраженного острого воспаления и каких-либо изменений на деснах Рентгенологически проявляется эта форма заболевания в виде ограниченных очагов, напоминающих остеолитические дырчатые очаги кругло-овальной формы
Патологическая анатомия Любая форма эозинофильной гранулемы макроскопически имеет вид рыхлой, распадающейся, бледно-синюшной полипообраз-ной ткани, а микроскопически опухоль состоит из пластов, образующихся из ретикулоэндотелиальных элементов и диффузно или группами располагающихся скоплений эозинофильных лейкоцитов Однако, каждая из трех упомянутых клинико-рентгенологических форм этой области в челюстных костях обладает некоторыми особенностями гистологического строения Так, первая (очаговая) форма отличается относительным однообразием в строении ретикулярных клеток, отсутствием среди них митозов, слабо выраженной лимфоидио-плазматической инфильтрацией Ретикулярные клетки, образующие пласты, располагаются рыхло, четко определяется протоплазматический синцитий
2 Диффузная форма, начавшись с развития в альвеолярном отростке, распространяется на тело и ветвь челюсти и завершается проявлениями в полости рта В клиническом течении этой формы выделяют два периода начальный и период выраженных явлений В начальном периоде больные предъявляют жалобы на «зуд» или стойкие болевые ощущения во внешне совершенно здоровых зубах, кровоточивость десен, появление гнилостного запаха изо рта, постепенное обнажение и усиливающуюся расшатанность зубов. Определяются такие симптомы обычно в области малых и больших коренных зубов нижней челюсти, реже — одновременно на верхней и нижней челюсти. В последние годы все чаще наблюдают эозинофильную грану-
285
лему, которая диффузно поражает верхнюю и нижнюю челюсть
Объективно: обильное отложение зубного камня (над и под десной), разрыхлен ность и отечность десен, подвижность зубов; на рентгенограмме — деструктивные горизонтально очерченные остеолитические изменения в межзубных перегородках пораженных участков либо в беззубом альвеолярном отростке. Постепенно (в течение нескольких лет) описанные жалобы и объективно заметные изменения усиливаются, у больного развивается второй период болезни. В первом периоде (выраженных явлений) в силу прогрессирования местных изменении уже при первом осмотре больного появляется необходимость удалить едва удерживающиеся в десне зубы- после этого остаются длительно незаживающие раны-лунки, прикосновение к которым причиняет резкую боль. Рентгенографическая картина в этом периоде имеет две разновидности- либо ограниченные очаги поражения в различных отделах альвеолярного отростка и тела челюсти, либо диффузное поражение (рис. 96) Первая разновидность характеризуется наличием округлых деструктивных очагов или же очагов неправильной формы с неровными, изъеденными контурами Зона остеолиза в области очага имеет неоднородный характер: местами (обычно по периферии очага) сохранен нежный рисунок кости, а в центральных отделах очага он совершенно отсутствует. Вторая разновидность: диффузное поражение (альвеолярного отростка и тела челюсти) в виде множественных, друг с другом сливающихся очагов деструкции, контуры которых крупнофестончатые, местами — расплывчатые и нечеткие. Со стороны крови может быть умеренный лейкоцитоз (до 15,000-

Рис. 96. Рентгенограмма тела нижней и верхней челюстей, пораженных эозинофильной гранулемой. Очаги поражения — а, б.
17,000) и увеличение количества эозинофиль-ных гранулоцитов (до 10-15%).
Гистологически диффузная форма болезни отличает ся от очаговой формы четко выраженной воспалитель нон инфильтрацией и относительно более компактным расположением ретикулярных элементов, среди которых можно встретить единичные митозы. Наличие воспалительной инфильтрации нередко стушевывает типичность строения эозинофильной гранулемы и затрудняет диагностику.
3. Генерализованная форма отличается наличием поражения не только челюстей, но и других костей. При этом рентгенологические изменения в челюстных костях происходят как по типу очагового, так и по типу диффузного поражения. У подавляющего большинства больных видны язвенно-некротические изменения со стороны слизистой оболочки десен, что чаще всего и побуждает больного обратиться к врачу. В крови больного можно обнаружить увеличение количества эозинофильных гранулоцитов, лейкоцитоз.
Микроскопически этот вариант эозинофильной гранулемы отличается тем, что помимо наличия в ней типичных структур, свойственных первой и второй формам заболевания, имеется еще большее количество митозов среди ретикулярных клеток, а также скопления гигантских клеток Эти две особенности гснерализован-ной формы болезни свидетельствуют о высокой степени раздражения клеточных элементов костного мозга
Детальные комплексные (гистологические, гистохи-мические, электронно-микроскопические) исследования клеток эозинофильной гранулемы челюстных костей позволили выявить некоторые новые данные об особенностях структуры и функции составляющих ее клеток: 1) эозинофилы имеют характерные гранулемы и находятся нередко в состоянии дегрануляции;
2) гистиоциты содержат своеобразные комплексы, тесно связанные с аппаратом Гольджи и клеточной оболочкой; 3) некоторые гистиоциты выполняют функцию макрофагов, поглощающих у части цитоплазмы эози-нофилов, отдельные их гранулы и эритроциты. Предполагается, что наличие мембранных комплексов в гис-тиоцитах сообщает особые свойства клеточной оболочке, что, возможно, и обусловливает природу инвазив-ного роста эозинофильной гранулемы; 4) наличие большого количества эозинофилов в эозинофильной гранулеме определяет очаговость поражения в отличие от диссеминированных форм гистиоцитоэов-Х (болезни Лстгер-Зиве, Хенда-Шюллер-Крисчсна), что, по-видимому, зависит от реактивности организма и возраста больного (Н. Н. Клейменова и соавт., 1981)
Дифференциальный диагноз
Дифференциальная диагностика эозинофильной гранулемы должна проводиться с учетом симптомов пародонтита, болезни Хенда-Шюллсра-Крисчена, синдрома Папильона-Лефевра, кисты, миеломной болезни, саркомы Юинга, рака. Обычно встречающаяся у большинства больных разлитая форма пародонтита, охватившая все зубы верхней и нижней челю-
286
сти, уже легко может быть диагностирована на основании факта такой обширной локализации.
Для болезни Хенда-Шюллера-Крисчена характерным является множественное поражение костей скелета в сочетании с вовлечением в процесс паренхиматозных органов и лимфоузлов, изменений в крови, наличие липоидных включений в клеточных элементах материала биопсии (так называемый ксантомный вид клеток) Заболевают чаше мальчики в возрасте от 1 до 7 лет.
Синдром Папильона-Лефевра включает в себя атрофические изменения со стороны альвеолярного отростка, наличие характерного гчперкера-тоза стоп и ладоней с образованием на них трещин; это придает им сходство с географической картой На участках, менее подверженных ороговению, отмечается усиленное потоотделение. Заболевание начинается в 3-6-летнем возрасте, но может быть и у взрослых. В ряде случаев поражает несколько членов одной и той же семьи
Ненагноившаяся одонтогенная киста определяется по четким рентгенографическим очертаниям, наличию «гангренозного» зуба или задержке прорезывания одного из зубов, фолликул которого послужил основой для развития
фолликулярной кисты; пунктат кисты — желтоватый, с примесью кристаллов холестерина; при нагноении кисты — с примесью гноя.
Лечение
Лечение направлено на полное удаление патологического очага либо на подавление проли-феративной способности ретикулоэндотелиаль-ных элементов костного мозга в зоне поражения. Для этого при очаговой форме поражения достаточно применить хирургическое выскабливание очага. При диффузной форме — после выскабливания необходимо провести курс рентгенотерапии при суммарной дозе от 5 до 10 Гр на очаг поражения. При генерализованной форме болезни назначают рентгенотерапию в дозе до 8 Гр на очаг поражения (по 1-1.5-Гр в один сеанс)
Предложено для лечения эозинофильной гранулемы кожи применять кортикостероидные препараты, противомалярийные средства или электрокоагуляцию и криотерапию (Nemeth, 1977).
Прогноз благоприятный при очаговой форме заболевания, остальные формы требуют упорного комплексного лечения.
