
- •Глава I Подготовка стоматологических и челюстчо -лицевых больных к операции Подготовка операционного поля и рук хирурга
- •Глава II Местное не потенцированное 13 обезболивание
- •Глава III Местное потенцированное инь- 23 екционное обезболивание (седативная подготовка больных к операции)
- •Глава XXI Медицинская реабилитация 234
- •Глава XXII Определение понятия 238
- •Глава XXIII Доброкачественные опухоли 243 мягких тканей челюстно-лицевои области
- •Глава I
- •Часть I. Подготовка к операции
- •Местное обезболивание в челюстно-лицевой хирургии и хирургической стоматологии
- •Глава II
- •Глава III
- •Глава IV
- •3. Настойчивые требования бального произвести удаление оставшегося инородного тела.
- •Глава V операция удаления зуба
- •Глава VI
- •Глава VII
- •Глава VIII
- •Глава IX
- •Глава XI
- •Глава XII
- •Часть IV. Воспалительные заболевания
- •Глава XIII
- •Глава XIV
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XV
- •Часть IV Воспалительные заболевания
- •Сравнительная характеристика объективных клинических признаков и результатов лечения при одоя-тогенных и рнногеняых гайморитах
- •Часть IV Воспалительные заоолевання
- •Часть IV. Воспалительные заболевания
- •Глава XVI неодонтогенные воспалительные заболевания лица
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XVII
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Глава XVIII
- •Часть IV Воспалительные заболевания
- •Глава XIX
- •Часть IV. Воспалительные заболевания
- •Хронический паренхиматозный паротит
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Глава XX
- •Часть IV Воспалительные заболевания
- •Часть IV Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •Часть IV. Воспалительные заболевания
- •(.Жалобы
- •Часть IV Воспалительные заболевания 229
- •Глава XXI
- •Часть IV. Воспалительные заболевания
- •Опухолеподобныо образования
- •Глава XXIII
- •Глава XXIV остеогенные доброкачественные опухоли челюстей
- •Глава XXV
- •Глава XXVI
- •Опухоли и опухолеподобные образования челюстей
- •Глава XXVII одонтогенные доброкачественные опухоли
- •Глава XXVIII одонтогенные опухолеподобные образования
- •Глава XXIX рак губы и лица
- •Глава XXX рак слизистой оболочки рта
- •Глава XXXI рак языка
- •Глава XXXII злокачественные новообразования верхней челюсти
- •Глава XXXIII злокачественные новообразования нижней челюсти
- •Глава XXXIV меланомы челюстно-лицевой области
- •Глава XXXV
- •Глава XXXVI
- •Глава XXXVII химиотерапия злокачественных опухолей челюстно-
- •Глава XXXVIII
- •Основы челюстно-лицевой хирургии и хирургической стоматологии
- •210035, Г. Витебск-35, а/я 29. Отпечатано с оригинала-макета пт "Белмедктга" в типографии издательства "Белорусский Дом Печати". 220013, г. Минск, пр. Франциска Скорины, 79.
Глава XXXV
ДОБРОКАЧЕСТВЕННЫЕ И ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ
СЛЮННЫХ ЖЕЛЕЗ
125
Как показывает опыт различных челюстно-лицевых клиник, а также наш личный, одной из наиболее частых форм новообразований, с которыми приходится сталкиваться практическому врачу, являются опухали слюнных желез. Вместе с тем клиническая дифференциация доброкачественных и злокачественных опухолей
Таблица 17
Систематика опухолей слюнных желез по материалам ВОНЦ АМН СССР (1959-1980 г.г.) сообразно с международной классификацией (ВОЗ, №7, 1972 г.)
Число S больных |
1 Эпителиальные опухоли 755 944 А Аденомы 434 542 1 Полиморфная аденома (смешанная 379 47 3 опухоль) 2 Мономорфиые аденомы 55 68 а) аданолимфома 32 4 0 б) оксифильная аденома З 0 3 в) другие типы 20 2 5 Б Мукоэпидермоидная опухоль 82 102 В Ацииозноклеточная опухоль 13 16 Г Карциномы 226 2825 1 Аденокистоэная карцинома 105 131 (цилиндрома) 2 Аденокарцинома 50 62 3 Эпидермоидная карцинома 16 20 4 Недифференцированная карцинома 30 37 5 Карцинома в полиморфной аденоме 25 3 1 (злокачественная опухоль) 11 Неэлителиальные опухоли 20 25 А Доброкачественные 15 18 1 Геманпюма 4 2 Гемангмоперицитома 3 3 Неврилеммома 3 |
5 Липома 1 |
06
1 Ангиогенная саркома
2 Рабдомиосаркома
3 Веретеноклеточная сарко»
i (без
уточнения гистогенеза)
06 1 8
III Неклассифицированные опухоли
10
IV Родственные состояния (заболевания неопухолевой природы которые клинически принимаются за опухоль)
10
1 Доброкачественные лимфоэпителиальные поражения
2 Сиалоз
3 Онкоцитоз
слюнных желез зачастую представляет большие трудности даже для опытных онкологов, чслю-стно-лицевых хирургов и хирургов-стоматологов. Например, по данным ВОНЦ АМН бывшего СССР (А. И. Пачсс, 1983), ошибки в диагнозах направивших учреждений отмечены в 60%, а ошибочный диагноз в стационаре составил около 10%. Примерно такие же данные сообщают и другие авторы. Это объясняется двумя обстоятельствами: 1) общепринятые гистологические критерии злокачественности и доброкачественности (то есть незрелости и зрелости) опухали при оценке новообразований слюнных желез «имеют весьма относительную ценность* (В. В. Паникаровский, 1964). Это обстоятельство приводит к тому, что, во-первых, имеется выраженная тенденция включать разнообразные формы новообразований слюнных желез в группу так называемых смешанных опухолей или эпителием. При этом практически объединяются в одну группу доброкачественных эпителием такие опухоли, которые имеют совер шенно различное строение и далеко не одинаковый прогноз; 2) ориентация на обычные гистологические критерии привела к тому, что до последнего времени не было хорошо разработанной клинико-морфологической классификации, то есть такой, которая помогла бы ориентироваться врачу в этом трудном разделе онкологии.
Классификация опухолей слюнных желез длительное время не была завершена и оставалась запутанной, так как ни гистологические, ни клинические признаки не позволяют вполне четко разграничить эпителиальные опухоли от так называемых смешанных, злокачественные — от доброкачественных.
После обстоятельных исследований В В. Па-никаровского (1958-1964) стало возможным упорядочение классификации опухолей слюнных желез Изучив гистологическую структуру 1557 опухолей больших и малых слюнных желез, а также проследив клиническую симптоматику и отдаленные результаты лечения (от полугода до 36 лет) у 1267 больных, В. В. Паникаровский смог представить довольно стройную классификацию новообразований слюнных желез. Исходя из нес, а также основных положений Международной гистологической классификации опухолей слюнных желез №7 (1972) Всемирной организации здравоохранения, комитет по изучению опухолей головы и шеи бывшего Всесоюзного научного общества онкологов утвердил следующую классификацию опухолей слюнных желез (табл 17)
362
А И Пачес (1968, 1971), С. Л. Дарьялова (1972) делят все опухоли околоушных слюнных желез на три клинические группы: доброкачественные (аденома, аденолимфома, смешанная опухоль, фиброма, гемангиома, хондрома, липома и др.), местно деструктирующие, или промежуточные (мукоэпидермоидная, цилиндрома) и злокачественные (рак, саркомы — озлокачест-вившиеся и доброкачественные).
Учитывая интересы больных, т. е. возможность ошибочного отнесения врачом злокачественной формы эпидермоида и цилиндромы к доброкачественной опухоли, мы считаем более «безопасным» для жизни больного делить все опухоли слюнных желез только на доброкачественные и злокачественные; поэтому к последним относим и упомянутые местно деструктирующие.
Классификация злокачественных опухолей слюнных желез по клиническим признакам.
А. Околоушная слюнная железа
Стадия I. Опухоль диаметром до 1 см располагается в паренхиме железы и не распространяется на ее капсулу. Кожа над опухолью немного возвышается или этих изменений нет. Регионарные и отдаленные метастазы не определяются.
Стадия 11-а. Опухоль диаметром нс более 3 см, при осмотре совершенно отчетливо выступает в околоушной жевательной области. Капсула железы вовлечена в процесс. Выявляются симптомы поражения отдельных ветвей лицевого нерва Регионарные и отдаленные метастазы не определяются
Стадия 11-6. Опухоль, как при I и 11-а стадии, однако определяется небольшой одиночный смещаемый регионарный метастаз на стороне расположения новообразования. Отдаленные метастазы не определяются.
Стадия III-a. Опухоль поражает большую часть околоушной железы и прорастает в одну из окружающих анатомических структур (в кожу, нижнюю челюсть, сосцевидный отросток, височную кость, наружный слуховой проход, жевательную мышцу и т. д.). Определяются симптомы пареза, паралича мимических мышц. Регионарные и отдаленные метастазы не определяются.
Стадия III-6. Опухоль, как при I, 11-а или III-a стадии, однако определяются множественные смещаемые регионарные метастазы или одиночный ограниченно смещаемый узел на стороне новообразования. Отдаленные метастазы не определяются.
Стадия IV-a. Опухоль околоушной железы на значительном протяжении прорастает в несколько окружающих анатомических структур. Паралич мимической мускулатуры. Регионарные и отдаленные метастазы не определяются.
Стадия IV-6. Опухоль любых размеров, однако определяются множественные несмещаемые конгломераты метастатических узлов, прорастающие в окружающие ткани и органы, или отдаленные метастазы.
Б. Поднижнечелюстная слюнная железа
Стадия I. Опухоль диаметром не более 1 см располагается в паренхиме железы, отделена от капсулы прослойкой железистой ткани. Регионарные и отдаленные метастазы не определяются
Стадия 11-а. Опухоль диаметром'не более 2 см. Целостность капсулы не нарушена. В подчелюстной области контурируется новообразование. Регионарные и отдаленные метастазы не определяются.
Стадия 11-6. Опухоль, как при I и 11-а стадии, однако определяется небольшой одиночный смещаемый регионарный метастаз на стороне поражения. Отдаленные метастазы не определяются.
Стадия III-a. Опухоль поражает всю подниж-нечелюстную железу и прорастает в одну из окружающих анатомических структур (в кожу, нижнюю челюсть, дно полости рта и т. д.). Определяются симптомы поражения краевой ветви лицевого нерва. Регионарные и отдаленные метастазы не определяются.
Стадия III. Опухоль, как при I, 11-а или III стадии, однако определяются множественные смещаемые регионарные метастазы или одиночный ограниченно подвижный узел на стороне поражения. Отдаленные метастазы не определяются.
Стадия IV-a. Опухоль не смещаемая, на значительном протяжении прорастает в несколько окружающих анатомических структур. Поражение краевой ветви лицевого нерва. Регионарные и отдаленные метастазы не определяются.
Стадия IV-6. Опухоль любых размеров, однако определяются множественные конгломераты метастатических узлов, прорастающие в окружающие ткани и органы, или отдаленные метастазы.
В. Малые слюнные железы
Распространенность злокачественных опухолей малых слюнных желез определяется по классификации эпителиальных опухолей органов полости рта.
363
Частота
Около 60% всех опухолей, локализующихся в слюнных железах, относятся к доброкачественным; удельный вес злокачественных опухолей, наблюдавшихся в разных клиниках, колеблется от 10 до 46%, т. к. в этих клиниках применялись разные классификации, т. е. различные критерии оценки доброкачественности или злокачественности опухоли.
По данным клиники ВОНЦ АМН бывшего СССР, эпителиальные опухоли составляют 94.4% (аденомы, мукоэпидермоиды, ацинознок-леточная опухоль, карциномы), неэпителиальные — 2.5%, неклассифицированные опухоли — 0.6%, а родственные заболевания неопухолевой природы (сиалоз, онкоцитоз и т. п.) — 1.8%.
Частота отдельных форм новообразований слюнных желез представлена в табл. 18, из которой вытекает, что в слюнных железах чаще всего встречаются смешанные опухоли (у 60.3% больных) и рак (17.5%).
Данные о частоте и локализации новообразований в больших и малых слюнных железах представлены в табл. 19. Из нее следует, что чаще всего поражаются околоушные железы (46.4% больных), железы твердого и мягкого не-
Таблица 18 Частота различных форм новообразований в слюнных железах |
Микроскопический диагноз Абс. кол-во % |
Смешанная опухоль 939 60 3 Рак 272 175 Цилиндрома 151 9 7 Мукоэпидермоидная опухоль 132 8 5 Адвиолимфома 26 17 Ангиома 13 08 Аденома 10 06 Саркома 9 0 6 Нвйринома 4 . 02 Липома 1 01 |
Итого 1557 100 |
Таблица 19 Частота поражений опухолями больших и малых слюнных желез |
Локализация Абс. кол-во % |
Околоушная железа 722 46 4 Твердое и мягкое небо 407 261 Поднижнвчвлюстмая железа 148 9.5 Щека 67 4.3 Язык 46 3 0 Верхняя губа 43 2 8 Подъязычная железа 36 2 3 Верхняя челюсть 30 1.9 Рвтромолярная область 19 12 Нижняя челюсть 12 08 Нижняя губа 9 0 6 Кожа 8 0.5 Вврхнечелюстная пазуха 7 0 4 Глотка З О 2 |
14тога 1557 100 |
ба (26.1%), поднижнечелюстные железы (9.5%), железы щек (4.3%) и языка (3%).
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ
Аденома
Общие сведения
Аденома встречается редко, составляя лишь 0.6% всех опухолей слюнных желез. Локализуется, как правило, в нижнем полюсе околоушных слюнных желез, иногда — на небе. Поражает одинаково часто как мужчин, так и женщин. Встречается преимущественно у лиц в возрасте 30-40 лет.
Патологическая анатомия. Опухоль состоит из мо-номорфных эпителиальных структур Цитоплазма их может быть базофильной, светлой, оксифильной. Клетки оксифильноклеточной аденомы — крупные, однородные, полигональной формы с оксифильной зернистой цитоплазмой и пикяотичсским ядром. Эпителий в аденомах образует солидные пли жслезистоподобные структуры (В. В. Паникаровский и соавт., 1971) Обычно аденомы отграничены от окружающих тканей хорошо выраженной фиброзной капсулой
Клиника аденомы
Консистенция опухоли плотная, она медленно растет, безболезненная, имеет гладкую поверхность, хорошо инкапсулирована и не бывает спаяна с окружающими тканями.
Лечение
Оылущиванис опухоли вместе с фиброзной капсулой.
Прогноз благоприятный.
Аденолимфома
Общие сведения
Аденолимфома имеет 24 синонима названия. Составляет от 4 до 10% всех опухолей слюнных железистоподобных структур. Локализуется преимущественно в нижней или задней части околоушных желез, встречается и в добавочных долях их.
Патологическая анатомия Чаще всего микроскопически опухоль состоит из многочисленных полостей с простыми или разветвленными папиллярными выступами, выстланными железистым эпителием
Клиника
Аденолимфома растет медленно, безболезненно, постепенно вызывая асимметрию околоушных областей. Пальпаторно опухоль мягко-эластическая, с довольно четкими контурами.
364
Лечение
Радикальная хирургическая экстирпация опухоли с удалением прилежащей части железы Рекомендуется не ограничиваться простым вы-лущиванием опухоли, т.к. никогда нет полной уверенности в доброкачественном характере ее
Прогноз в общем благоприятный, однако описаны случаи малигнизации и метастазирова-ния папиллярной кистаденолимфомы в легкие (Glaser, 1962).
СМЕШАННЫЕ ОПУХОЛИ (ПОЛИМОРФНЫЕ ИЛИ ПЛЕОМОРФНЫЕ АДЕНОМЫ)
Общие сведения
По данным В. В. Паникаровского (1964), в околоушных слюнных железах смешанная опухоль встречается у 51.8% больных, на твердом и мягком небе — у 27 9%, в поднижнечелюстных слюнных железах — у 9 6%, на щеках — у 4.8%, верхней губе — у 4.5%; совсем редко — в рет-ромолярной области (02%), глотке (0.1%), подъязычных железах (0.3%). По данным А. И Пачеса (1983), смешанные опухоли среди других новообразований околоушных желез составляют 49.4%.
Размеры опухоли самые различные: от 0.5х0.5 см до 10х15 см; чаще всего больные являются с опухолями сравнительно небольших размеров (2х4 см). Масса опухоли (измеряемая после удаления ее) достигает иногда 1.5 кг и более (рис. 130).
Патологическая анатомия. У первично оперируемых больных опухоль выглядит одним инкапсулированным узлом, рецидивировавшие опухоли у половины больных носят многоузелковый характер Опухолевый узел имеет тонкую фиброзную капсулу. На разрезе опухоль серо-белого или несколько желтоватого оттенка, неоднород
ного строения: наряду с плотными и блестящими участками видны участки, напоминающие вскрытые слизистые кисты различных размеров У некоторых больных капсула опухоли легко отделяется от опухолевой массы
Микроскопически в смешанных опухолях наряду с эпителиальными новообразованиями обнаруживаются фиброзные, миксоподобные и хондроподобные структуры, а в некоторых случаях и островки костной ткани Этим и определяется название («смешанная») опухоли При микроскопическом изучении поперечного среза опухоли заметна пестрая картина' видны строма и скопления клеточных элементов Строма состоит из волокнистой соединительной ткани, слизистой ткани, хрящевого и малинового вещества Клеточные скопления — это эндотелиальные и эпителиальные клетки Различные морфологические структуры располагаются в непосредственной близости и взаимно переходят друг в друга Эпителиальные образования тесно связаны переходными формами с миксохондроидными структурами, местами удается проследить миграцию миоэпителиаль-ных элементов в миксоидные участки опухолевой ткани.
Исследования ткани опухоли на ультраструктурном уровне показало (Н А Краевский и соавт, 1982), что в морфогенезе как эпителиальных, так и «мезен химальных» зон принимают участие эпителиальные и миоэпителиальные клеточные элементы Эти исследования подтверждают теорию эпителиального происхождения плеоморфнои («смешанной») аденомы слюнных желез.
Так как издавна общепринятый термин «смешанная опухоль» не отражает сущности новообразования, то теперь принят комиссией ВОЗ новый термин — «плеоморфная аденома»
Клиника
Больные жалуются на постепенно (иногда — в течение многих лет) и медленно увеличивающуюся асимметрию околоушных (см. рис. 130) или подчелюстных областей; реже — на появление безболезненной опухоли на небе (рис. 131), губе, щеке и т. д. Обычно посещение врача бывает связано с тем, что в последнее время опухоль стала расти несколько быстрее Такое ускорение роста нередко вызывается попытками
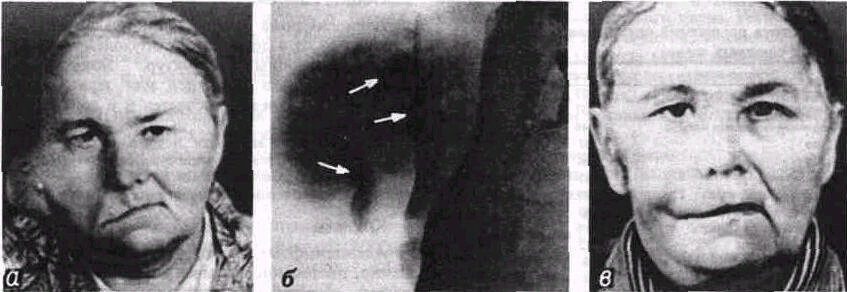
Рис. 130. Смешанная опухоль (плеоморфная аденома) околоушной слюнной железы:
а - больная до удаления опухоли; б - на рентгенограмме видны костные включения в веществе опухоли; в - та же больная после операции.
365
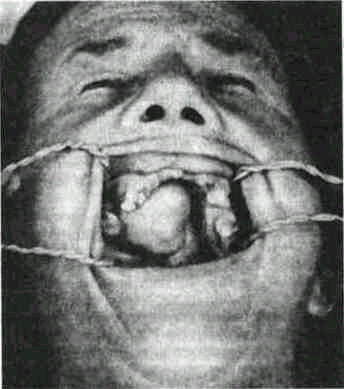
Рис 131 Смешанная опухоль в области твердого и мягкого неба
больного устранить опухоль применением тепловых процедур В редких случаях больные отмечают незначительную боль в зоне опухоли Боль появляется периодически и, как правило, без видимых причин, только иногда больные связывают боль с переохлаждением
Объективно опухоль безболезненная, подвижная, имеет округлую или овально-вытянутую форму, бугристую или гладкую поверхность, плотно-эластическую консистенцию Кожа (или слизистая оболочка) над опухолью обычно не изменена Если опухоль достигла больших размеров, возможно появление изъязвлений слизистой оболочки
Известно, что после удаления смешанных опухолей они нередко рецидивируют Разгадка явления кроется в гистологической структуре доброкачественной опухоли В фиброзной капсуле опухоли довольно часто встречаются желе-зистоподобные опухолевые ходы Иногда в толще капсулы обнаруживаются мелкие дольки опухолевой паренхимы В некоторых опухолях, имеющих макроскопически хорошо выраженную фиброзную капсулу, под микроскопом выявляются участки, где комплексы опухолевых клеток через небольшой дефект капсулы проникают в прилежащие ткани Иногда почковидные выросты, исходящие из опухоли, погружаются в нормальную ткань Таким образом, наличие микроскопических дефектов капсулы, прорастание капсулы клеточными опухолевыми элементами и погружение отростков опухоли в окружающие ткани может обусловливать нерадикальность операции и возникновение рецидивов
Диагноз
Диагноз устанавливают на основании клинических, рентгенологических и гистологических данных заболевания А в последние годы для постановки диагноза применяют цитологические и цитохимические исследования Последние позволяют дать морфологическую оценку клеток и выявить степень их дифференциации более чем у 80% больных Важнейшими диагностическими тестами при цитологической дифференциации смешанных опухолей, цилиндром и мукоэпидермоидов являются различные количественные соотношения и варианты взаиморасположения межклеточного вещества и клеток Наличие сочетания «древовидных* тяжей, «слизисто-дистрофических» и «альвеолярных» структур является патогномоничным для смешанных опухолей
Биопсия опухоли позволяет судить о ее характере в 100% случаев Ограничением к применению этого метода являются малые размеры опухолевого узла — менее 2 см в диаметре
При диагностике можно применять методику двойного контрастчрованш околоушной слюнной железы (контрастирование протоков железы йодолиполом с одновременным введением газа — закиси азота — в окружающие железу мягкие ткани) Этот метод дает возможность установить размеры, характер и локализацию новообразования околоушной слюнной железы.
Дифференциальная диагностика
Дифференциальную диагностику смешанных опухолей необходимо проводить с саркоматоз-ными и раковыми поражениями слюнных желез, для которых характерен значительно бол<е быстрый рост
Кисты в области желез отличаются симптомом флюктуации, а пункция их позволяет выявить наличие жидкости
Саркоидоз околоушных и поднижнечелюст-ных слюнных желез протекает медленно, в течение многих месяцев, поражая часто не одну, а обе симметричные железы не одновременно Вовлекаются также бронхопульмональныс лимфатические узлы, это выявляется при рентгенологическом обследовании грудной полости Па-тогистологическое исследование удаленной «смешанной опухоли* окончательно удостоверяет наличие саркоидоза
Лечение
Большинство авторов считает смешанные опухали рентгенрезистентными и потому рекомендует хирургическое лечение Некоторые авторы предпочитают комбинированное лечение Предоперационное облучение, по данным А В Клементова (1965) и А И. Пачеса (1983), производить совершенно нецелесообразно, так как, во-первых, развивающиеся в результате об-
366
лучения рубцово склеротические изменения затрудняют выделение ветвей лицевого нерва во время операции, во-вторых, оболочка опухоли становится более рыхлой и легко травмируется, что снижает абластичность операции
Хорошие результаты дает рентгенохирургиче-ский метод лечения смешанных опухолей (М А Москаленко, 1964), состоящий в том, что опухоль радикально удаляют и в процессе операции близкофокусно облучают рентгеновскими лучами (с одного или нескольких полей — в зависимости от размеров поля) Этот метод, в от личие от внутритканевой лучевой терапии, дает возможность строго локализованно и равномерно облучить все участки ложа опухоли необходимой дозой лучевой энергии, не повреждая соседние здоровые ткани При отсутствии признаков малигнизации применяют 25 Гр на поле, если при этом опухоль удалена нерадикально — 30 Гр В случае наличия признаков малигнизации на 5-й неделе после операции проводят дополнительно курс глубокой рентгенотерапии (25 Гр на поле)
Современные методы операций по удалению смешанных опухолей околоушных слюнных желез обеспечивают сохранение ветвей лицевого нерва
Метод Г П Ковтуновнча и В Г Мухи удобнее при менять в условиях эндотрахеального наркоза при при менении миорелаксантов Он показан при расположе нии опухоли в передней или средней части околоушной слюнной железы Больного укладывают на спину под плечи подкладывают валик голова повернута в сторону противоположную месту операции Операция состоит из восьми этапов
1 Разрез кожи по Ковтуновичу — непосредственно впереди ушной раковины, огибая мочку уха, далее разрез направляют в сторону сосцевидного отростка, а оттуда полукруглой линией ведут вниз и вперед — в под челюстную область Кожно подкожный лоскут отпрепа ровывают кпереди, заворачивая его при этом вверх до обнажения переднего края железы и жевательной мыш цы
2 В пределах скулового бугра скуловой дуги и пе редне-верхнего края околоушной слюнной железы, сое ди жировой клетчатки обнаруживают височные и ску ловые веточки лицевого нерва По ходу их рассекают и частично тупо раздвигают (браншами ножниц) вещество околоушной железы, в направлении спереди назад бережно выделяют веточки нерва из окружающих тка ней
3 Мысленно представляя проекцию верхней ветви лицевого нерва (по линии мочка уха — наружный угол глаза), не торопясь, тщательно, этап за этапом, выде ляют ее вплоть до ствола При этом предварительно перевязывают поперечные сосуды лица
4 Отделяют железу от височно нижнечелюстного сустава, ушной раковины, наружного слухового прохо да грудино-ключично сосцевидной мышцы и частично от ветви нижней челюсти вплоть до ствола лицевого нерва Выводной проток железы пересекают и отводя ший конец его перевязывают кетгутом
5 Окончательно выделяют ствол лицевого нерва
6 Начиная от раздвоения ствола лицевого нерва, ос вобождают его нижнюю ветвь (ramus marginalis) и попутно производят окончательное удаление преднсвраль ного отдела околоушной слюнной железы При этом большой ушной нерв пересекают, а наружную яремную вену предварительно перевязывают, затем пересекают
7 Бережно тупыми крючками и нитями-держалками поднимают нижнюю ветвь с ее ответвлениями, а также частично ствол лицевого нерва и отводят в сторону щеки Глазными ножницами и лапчатым пинцетом отделяют капсулу железы от сосцевидного и шиловидного отростков
8 Перевязывают наружную сонную артерию и зад нюю лицевую вену тупоконечными ножницами отде ляют вещество железы от задней поверхности ветви нижней челюсти Перевязывают и пересекают внутреннюю скуловую артерию, удаляют позадиневральный от дел околоушной слюнной железы Кожную рану уши вают узловатыми швами (капрон, лавсан "или полипро пилен)
Метод Родена отличается в принципе от метода Ковтуновича-Мухи тем, что сначала находят основной ствол лицевого нерва (между сосцевидным отростком и задним краем ветви нижней челюсти), а затем отыскивают место деления ствола на основные ветви, препа-ровку их ведут от центра к периферии
Метод Ковтуновича-Мухи более удобен, так как, во-первых, для отыскания основного ствола лицевого нерва в веществе железы (по Родену) нет никаких опознавательных ориентиров, во-вторых, глубина залегания ствола не менее 2 см, поэтому во время операции образуется глубокая и узкая рана, в которой хирург может легко пересечь нерв, не заметив его Возможное ранение одной из периферических ветвей лицевого нерва при операции по Ковтуновичу-Мухе может привести к меньшему обезображиванию лица, чем повреждение основного ствола при операции по Родену В-третьих, начинать мобилизацию околоушной железы от периферии к центру значительно легче, проще и удобнее, чем с центральной части, где проходит ствол лицевого нерва Однако, учитывая факт наличия многовариантности разветвлений лицевого нерва, А И Пачес (1983) предпочитает принцип Редона, для реализации которого предлагает новый, более удобный доступ к стволу лицевого нерва, чем те, которые предлагали Редон, Ков-тунович, Мартин и Систрунку при удалении аденомы околоушной слюнной железы
А И Пачес (1983), А М Солнцев, В С Ко-лесов и Н А Колесова (1991) настаивают на строго дифференцированном подходе к выбору метода операции в зависимости от размеров и локализации смешанной опухоли околоушной слюнной железы, что более надежно гарантирует неповреждаемость ветвей лицевого нерва
Мы придерживаемся такой же точки зрения нет стандартного доступа к опухоли, как нет и стандартных (по локализации и размеру) опухолей
После операции удаления околоушной слюнной железы в нижний угол раны между
367
швами вводят резиновый выпускник. Линия швов покрывается слегка давящей повязкой с целью профилактики гематомы, а при частичной резекции железы — скопления слюны под кожей.
На следующий день промокшую повязку снимают, линию швов и прилежащие участки кожи обрабатывают 95% этиловым спиртом и закрывают стерильной повязкой. На 3-4-й день накладывают новую повязку и извлекают выпускник.
Необходимо учитывать, что послеоперационный инфильтрат может привести к сдавливанию выводного протока и образованию стойкого слюнного свища (А. В. Клементов, 1963). Поэтому при отсутствии подозрения на наличие малиг-низации воспаленной железы нужно с 6-7-го дня назначать УВЧ-облучение подчелюстной области. Заметим, что УВЧ-облучение подчелюстной области благотворно влияет на восстановление проводимости сдавленных инфильтратом или травмированных крючком разветвлений лицевого нерва.
В послеоперационном периоде возможно нагноение гематомы. Для предупреждения этого необходимо назначать с первого же послеоперационного дня антибиотики и сульфаниламид-ные препараты, а при первой перевязке слегка развести края раны между двумя швами или несколько подвигать выпускник и выяснить, нет ли гематомы. В случае обнаружения гематомы снять несколько швов, гематому удалить и при наличии кровоточащего сосуда — перевязать его, рану затампонировать на 3-4 дня йодофор-менной марлей.
Если на месте операции долго сохраняется нерассасывающиися инфильтрат, А. В. Клементов и К. Э. Нотман рекомендуют лучевую терапию, одновременно являющуюся мерой профилактики возникновения стойкого послеоперационного слюнного свища. С этой же целью в послеоперационном периоде назначают 0.1% раствор атропина сульфата по 5-8 капель 4-6 раз в день перед едой на протяжении 7-8 дней после хирургического вмешательства.
Описанная тотальная паротидэктомия с сохранением- ветвей лицевого нерва показана при смешанных опухолях больших размеров, рецидивах их, поражении глоточного отростка железы.
Субтотальное удаление железы в плоскости расположения ветвей лицевого нерва производят при расположении смешанной опухоли в толще железы или занимающей значительную долю поверхностной части железы.
Резекция ее небольшой части показана при опухолях размером до 2 см в одном из полюсов или в заднем крае железы. Резекцию глоточного отростка ее производят тогда, когда опухоль расположена в нем (отростке) и выбухает в
глотку или в мягкое небо, для этого через подчелюстной доступ (разрез oi подбородочной области до сосцевидного отростка) перевязывают наружную сонную артерию, удаляют подчелюстную слюнную железу, а затем тупым путем отделяют опухоль от стенки глотки, основания черепа и других окружающих тканей. Опухоль выталкивают в рану и резецируют весь глоточный отросток железы.
Если имеется рецидив смешанной опухоли, паротидэктомию производят в едином блоке околоушной железы и рецидивирующей опухоли, вместе с окружающими тканями и кожей (с рубцом), где ранее манипулировал хирург (А. И. Пачес, 1983).
Осложнения
1). Временный или стойкий парез либо паралич некоторых или всех мимических мышц; если не произошло пересечение ветвей лицевого нерва, парез исчезает через l/•г-6 месяцев без всякого лечения. Для ускорения ликвидации пареза следует применять ЛФК мимической мускулатуры, витамины группы В, массаж. 2). Довольно частым осложнением субтотальной и тотальной паротидэктомии является нарушение чувствительности мочки ушной раковины, связанное с пересечением большого ушного нерва. В части случаев чувствительность восстанавливается в течение первого года после операции, у остальных больных она носит стойкий характер. Учитывая это обстоятельство, в ходе препарирования железы следует стараться по возможности сохранить ветви большого ушного нерва, идущие к мочке уха (И. Б. Киндрась, 1985). 3). Появление точечной слюнной фистулы, которая вскоре исчезает самостоятельно либо под влиянием приема атропина, белладонны или тугого бинтования. 4). Возможно развитие аури-кулотемпорального синдрома Фрея: зуд, боли, гиперстезия и гиперемия околоушно-жевательной области, появление здесь капель пота при приеме пищи. По данным А. М. Солнцева и В. С. Колесова (1979, 1985), И. Б. Киндрася (1985, 1987), это осложнение развивается примерно у 40-43.3% больных в сроки от 3 месяцев до 4 лет после операции и носит стойкий характер. Возникновение его связывают с патологической регенерацией уш-но-височного нерва, являющегося источником парасимпатической иннервации для железы и травмированного во время операции. После операции регенерирующие волокна его врастают в кожу и иннервируют потовые железы и сосуды кожи околоушной области. Поэтому вкусовые раздражения приводят к усиленному потоотделению и покраснению кожи. Предлагаемые хирургические методы лечения этого осложнения (перерсзка ушно.височного нерва, спиртовые блокады его разветвлений, рентген-
368
облучение области зрительного бугра и др.) не всегда эффективны, а порой не безопасны. Вместе с тем замечено, что под влиянием смазывания кожи 3% скополаминовой мазью эти явления обычно проходят через 2-3 недели.
Прогноз
Результаты комбинированного лечения, по данным Л. И. Пачеса (1964): рецидивы смешанных опухолей околоушной слюнной железы отмечены у 3% больных (наступают они в течение первого года после лечения); параличи всех ветвей лицевого нерва — у 2%: частичные параличи—у 12%; по данным В. В. Папикаровского (1964): рецидивы после операции отмечаются у 7.4% больных, а малигнизация — у 5.8%.
По данным других авторов, рецидивы смешанных опухолей колеблются от 1.5 до 35%;
американские хирурги считают, что повторные рецидивы после удаления уже рецидивировав-ших опухолей следует ожидать у 25% больных, А. И. Пачес (1983) — только у 3%. Однако даже таким прогнозом подчеркивается высокая ответственность хирурга, производящего первую операцию.
Для сокращения числа рецидивов и предупреждения малигнизации рекомендуется: а) при смешанных опухолях больших размеров, много-узслковых формах этой опухоли, расположенной под ветвями лицевого нерва, а также при рецидивах опухоли — удаление ее с одновременной экстирпацией железы, сохраняя ветви лицевого нерва; б) при первичных смешанных опухолях небольших размеров, особенно расположенных у заднего края железы — удаление опухоли с одновременной частичной резекцией прилегающей части железы.
В настоящее время хирурги полностью отказались от удаления опухоли без иссечения прилегающей части железы, так как эта методика чаще всего дает рецидивы.
Заканчивая рассмотрение вопроса о лечении доброкачественных опухолей околоушных слюнных желез, необходимо подчеркнуть, что операция на них — очень деликатное дело, которое следует поручать самым опытным хирургам. Даже в весьма авторитетных клиниках осложнения после операций на слюнных железах — весьма частое явление Так, по данным И. Б. Киндрася (1987), в чслюстно-лицсвой клинике Киевского института усовершенствования врачей*, где оперируют очень опытные специалисты, из 395 больных опухолями околоушных желез послеоперационный травматический неврит развился у 71.3% оперированных (при тотальной паротидэктомии — у 100% больных, субтотальной — у 67%). Слюнные свищи развились у 9% больных, «слюнные опухоли» — у
* Теперь именуемой академией последипломного обучения врачей
4.1%, аурикуло-темпоральный синдром — у 43.3%. Эти данные свидетельствуют в пользу необходимости дальнейшего совершенствования лечения этой категории больных
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ СЛЮННЫХ ЖЕЛЕЗ
По данным нашей клиники, злокачественные опухоли слюнных желез встречаются у 4 2% больных, поступающих на лечение по поводу злокачественных новообразований челюстно-лицевой области.
Мукоэпндермоидные опухоли
Мукоэпидсрмоиды составляют от "8 3 до 8 5% всех опухолей слюнных желез (В В Пани-каровский, 1964; Vamos, Csiba, 1964)
Локализуются они, главным образом, в околоушных железах- реже — на твердом и мягком небе, в ретромолярной зоне, языке, дне полости рта, альвеолярном отростке Размеры опухоли от 1х1х1 см до .7х6х3 см
По гистологической структуре мукоэпидермоиды делят на две подгруппы: I) высокодифференцированные (с более или менее выраженной слизистой дифферен-цировкой клеток). 2) низкодифференцированные (превалируют мелкие индифферентные клетки типа промежуточных)
Это позволяет отнести часть мукоэпидермоидов к опухолям доброкачественным, а часть — к злокачественным (мукоэпидсрмоидным ракам)
А. А. Лобенко и соавт. (1996) при болезнях слюнных желез используют ультразвуковое исследование и предполагают, что неровность и нечеткость контуров, неоднородность эхострук-туры свидетельствуют о «малигнизации объемного процесса» в слюнной железе.
Клиника
Течение патологического процесса зависит от гистологической структуры высокодифференцированные опухоли относительно доброкачественные, а низкодифференцированные характеризуются злокачественным клиническим течением, подобно раку слюнных желез При этом отмечается инфильтрируюше-пролифсративный рост, рецидивы, иногда — метастазы.
Давность заболевания может быть различной — от 1 до 8 лет. Некоторые больные отмечают быстрый рост опухали в последние месяцы.
Мукозпидермоиды обладают высоким потенциалом злокачественности, а потому относятся к числу «пограничных» или «полуздока-чественных» опухолей.
Лечение
Лечение должно быть комбинированным: предоперационная телегамматерапия и радикальное иссечение опухоли вместе со всей железой В
369
ряде случаев операция должна включать и операцию Крайля (при низкодифференцированных формах). Чтобы решить вопрос об операции Крайля, необходимо использовать во время операции метод гистологической экспресс-диагностики. Отпрепаровка и сохранение ветвей лицевого нерва допустимы лишь при ограниченных, небольших размеров опухолях, не обладающих инфильтративным ростом и расположенных вне непосредственной близости к ветвям лицевого нерва. В противном случае приходится удалять всю железу с опухолью, жертвуя целостью лицевого нерва.
Предоперационная доза облучения должна быть порядка 50-60 Гр.
Предоперационное облучение способствует уменьшению новообразования, ликвидации часто сопутствующего мукоэпидермоидам воспаления железы, формированию фиброзной капсулы или ее подобия, способных ограничить опухоль от окружающей железистой ткани. Если же предоперационное облучение не производилось, то после операции суммарная очаговая доза должна составлять 45-55 Гр.
Цнлиндромы
Цилицдромы составляют 9.7% опухолей слюнных желез. Гистологически характеризуются альвеолярным расположением однородных кубовидных эпителиальных клеток и образованием в альвеолах множества округлых полостей, заполненных слизью или веществом, имеющим характер аморфного гиалина.
Опухоль имеет обманчиво зрелое, доброкачественное строение эпителиальной паренхимы, однако в ней во всех случаях наблюдаются и инфильтративные явления. Поэтому они склон-ны метастазировать; по данным Н..Я. Бродской (1981), метастазирование цилиндром происходит гематогенным путем, главным образом, в легкие; однако, даже с этими метастазами больные живут, по ее сведениям, довольно долго — до 7Уг лет.
В зависимости от превалирования тех или иных гистоструктур опухоли делятся на два вида: 1) преимущественно фиброзно-альвеолярные и 2) преимущественно солидные (альвеолярные и трабекулярныс).
Локализуются чаще на границе твердого и мягкого неба, реже — в больших слюнных железах и в области корня языка.
Клиника
Больные в 50% случаев предъявляют жалобы на боль (вначале местную, а затем — иррадии-рующую). Опухоли имеют плотно-эластическую консистенцию. Растут они вначале медленно, уподобляясь по темпу роста смешанным опухолям; в поздних стадиях цилиндромы растут быстро. Способны многократно рецидивировать
(после оперативных вмешательств) и метастазировать (около 50% больных погибают).
Лечение
Лечение должно быть комбинированным:
предоперационная телегамматерапия и радикальное удаление опухоли вместе со всей железой. Сохранение ветвей лицевого нерва допустимо лишь при цилиндромах небольших размеров без признаков инфильтративного быстрого роста, расположенных вне непосредственной близости к ветвям нерва.
Рак слюнных желез
Рак составляет 17.5% всех новообразований слюнных желез. Гистологически он подразделяется на цилиндроклеточный, плоскоклеточный и недифференцированный.
Если макроскопически видно, что в опухоли преобладает соединительная ткань, такая форма называется скирром. Если же преобладают клеточные элементы, а соединительная ткань выражена меньше, такой рак называют мозговиком.
Поражает рак преимущественно следующие слюнные железы: околоушные, твердого и мягкого неба и поднижнечелюстныс.
Клиника
В ряде случаев рак слюнной железы развивается медленно. Больные указывают, что длительное время им устанавливали диагноз доброкачественной опухали, подтвержденный данными биопсии. Около 21% больных раком страдали в начале заболевания «смешанной* опухолью, которая впоследствии малигнизировалась (В. В. Паникаровский, 1964).
Протекает рак слюнной железы очень быстро, вызывая острую боль с иррадиацией, изъязвление кожи и слизистой оболочки; изъязвленная опухоль инфицируется.
Лечение
После удаления раковой опухоли она вскоре рецидивирует. Рак слюнных желез довольно часто (по данным Н. Я. Бродской, 1981, и других авторов — от 20 до 50%) осложняется мста-стазированисм, приводя к кахексии и смерти. Поэтому лечение рака слюнной железы следует начинать как можно раньше. Оно состоит из предоперационного облучения, иссечения опухоли вместе со всей железой и заключенным в неб нервом.
Одновременно с раковой опухолью должны быть удалены регионарные лимфоузлы вместе с окружающей жировой клетчаткой, отводящими лимфатическими сосудами (по А. И. Пачесу).
Следует учитывать, что предоперационное облучение слюнных желез резко снижает саливацию и связанную с этим степень самоочище-
370
ния полости рта. Наиболее значительное ухудшение гигиенического состояния полости рта имеет место при двустороннем облучении всех слюнных желез в дозах 55-70 Гр.
Поэтому тщательный и регулярный уход за полостью рта является строго обязательным: он снижает степень проявления местных лучевых реакций (радиоэпитслиита), что обеспечивает более легкую переносимость больными лучевой терапии и позволяет проводить ее радикально, без перерывов (Ю. И. Воробьев и соавт., 1983).
Саркома слюнных желез
Саркома слюнных желез встречается весьма редко, составляя менее 1% случаев их злокачественного поражения.
Локализуется она исключительно в околоушных железах (В В Паникаровский, 1964). Характерным (в отличие от рака) является отсутствие раннего увеличения лимфоузлов.
Лечение саркомы околоушных слюнных желез должно быть комбинированным: лучевая терапия с последующим радикальным удалением всей железы вместе с опухолью.
Дифференциальная диагностика опухолей слюнных желез
Следует применять не только обычную экс-цизионную биопсию, но и радиологическое обследование опухоли (при помощи радиоактивного фосфора 32?) и сиалографию. Пункцион-но-цитологический метод может быть использован для дифференциации этих опухолей от лимфаденитов, дермоидных кист и липом.
Опыт нашей клиники (О. В. Бабашев, 1966;
В. Н. Чигринец, 1966) позволяет считать, что при помощи радиоактивного фосфора можно, не прибегая к пункции или иссечению кусочка ткани, различать злокачественные опухоли слюнных желез и доброкачественные: последние накапливают в себе радиоактивный фосфор в значительно меньшей мере, чем злокачественные опухоли. Однако Л. П. Мальчикова (1974) отметила относительно высокий процент несовпадений при диагностике опухолей околоушной слюнной железы этим же радиоактивным препаратом (25.9%), а потому считает целесообразным рекомендовать применение его лишь в сочетании с другими способами исследования. В частности, установлено, что у больных со злокачественными опухолями околоушных слюнных желез отмечается гипоальбуминемия, увеличение у-глобулинов и повышенная свертываемость крови.
При сиалографии доброкачественной опухоли на сиалограмме виден своеобразный дефект наполнения контрастной массой мелких протоков железы на границе с опухолью. В отличие от картины при опухоли слюнные протоки при
воспалительном процессе увеличены, расширены или деформированы. На сиалограмме при злокачественной опухоли видно, что нормальный рисунок разветвлений протоков обрывается на границе с опухолью.
Мы в нашей клинике в последние годы для усиления степени точности предоперационной и интраоперационной диагностики, т. е. немедленной оценки (на операционном столе) степени радикальности произведенной операции по поводу доброкачественных или злокачественных опухолей головы и шеи, применяем тетрацик-линовую люминисцентную микроскопию (ТЛМ), а в целях профилактики послеоперационных рецидивов опухоли предпочитаем в качестве режущего инструмента использовать СР^-лазерный скальпель (Н. И. Базаров, Ю. И. Вернадский, 1990; Н. И. Базаров, 1990). Отдаленные результаты этого приема изучаются и будут опубликованы.
Прогноз
Представление о частоте рецидивов и летальности при различных опухолях слюнных желез, с применением обычного — не лазерного скальпеля, дают данные табл. 20, из которых видно, что после радикального удаления некоторые опухоли вовсе не рецидивируют (аденома, ангиомы, нейриномы). В то же время видно, что мукоэпидермоидная опухоль, цилиндрома и рак способны не только часто рецидивировать, но и приводить к смерти.
Смертность от рака слюнных желез достигает 52.7% уже к концу 3-го года после лечения (табл. 21); к 10 годам она составляет 72% Смертность от цилиндром ниже, но уже к концу 6-го года после операции равна 51.7%, а 10-го года — 68.6%.
По данным И. И. Ермолаева (1978), выживаемость при цилиндромах может составлять через 5 лет — 86%, а через 15 лет — 50%.
Послеоперационная дистанционная гамма-терапия у больных злокачественными опухоля-
Таблчца 20 Рецидявмрохаяие • летальность по группам опухолей (в «бс. цифрах) |
Микроскопический Коли- Здоро- Р»ци- Смерть диапюэ ч*ство вы див —блюдший |
Аденома 8 8 Адаиолимфома 19 18 1 Смешанная опухоль 769 712 57 Рак 226 71 26 129 Цилиндрома 111 40 27 54 Мукоэпидармоидиая опу- 109 82 14 13 холь Ангиома 7 7 Нейринома 3 3 Липома Саркома 5 - 1 5 |
371
Таблица 21 Данные о динамике смертности в группах муко-эпидермоидиых опухолей, цилиндром и рака |
Годнаблюдв- мукоэпид*р- Цилиндром* Р» ния после моиднля опу-операции холь |
Смертность, % |
1-й 3.8 9,9 29,7 2-й 5,9 16,8 44,2 3-й 7,1 24,4 52,7 4-Й 10,1 36,6 58,6 5-й 10,1 46,7 62,1 6-Й 10,1 51.7 66,7 7-Й 14,4 55,6 69,2 8-Й 14,4 57,8 71,0 9-Й 14,4 65,8 72,0 10-Й 14,4 68,6 72,0 |
ми околоушной слюнной железы снизила процент рецидивов с 65 (только хирургическое лечение) до 17; при комбинированном лечении пятилетняя выживаемость составляет 39.5% (Rossman, 1975). По данным А. И. Пачеса (1977), после комбинированного лечения муко-эпидермоидных опухолей и мукоэпидермоид-ного рака излечение составляет 80-90% сообразно с вариантом строения мукоэпидермоида. По данным А. И. Пачес (1983), прогноз при адено-карциноме и других видах карцином слюнных желез, в том числе озлокачествленных полиморфных смешанных опухолях, примерно одинаково неудовлетворительный: излечение наблюдается лишь в 20-25%. Трудоспособность у ряда больных через несколько месяцев восстанавливается, однако у многих она снижается из-за паралича мимических мышц и отека лица. В тех клиниках, где начали применять современный метод комбинированного лечения и современные комбинированные радикальные операции, результаты несколько улучшились: рецидивы наблюдаются в 40-44%, метастазы в регио-нарные лимфатические узлы — в 47-50%. Хуже результаты лечения злокачественных опухолей поднижнечелюстных слюнных желез в сравнении с опухолями околоушной железы.
КИСТЫ БОЛЬШИХ СЛЮННЫХ ЖЕЛЕЗ
По данным 3. Л. Терешиной (1966), А. М. Солнцева, В. С Колесова (1979), ретен-ционные кисты встречаются чаще всего в подъязычной слюнной железе; на втором месте по частоте стоят кисты околоушных желез, на третьем — кисты поднижнечелюстных слюнных желез. Кроме того, существуют и кисты в малых слюнных железах, обильно рассеянных по всей слизистой оболочке полости рта.
Все кисты систематизируются на 4 группы:
1) кисты больших и малых слюнных желез, эпителиальная выстилка в которых отсутствует полностью или определяется лишь на отдельных участках внутренней поверхности капсулы кис
ты; 2) кистевидные расширения протоков больших и малых желез слюнных; на всей внутренней стенке этих кист имеется эпителиальная выстилка, а в железе выражен воспалительный процесс; 3) кисты околоушных желез, возникающие после травмы или операции на них;
4) кисты подъязычных желез, распространившиеся в область поднижнечелюстного треугольника (С. Г. Безруков, 1983).
Обычно к врачу обращаются больные в возрасте от 3 до 30 лет. В более старшем возрасте обращаются лишь единичные больные, а у детей до 3 лет можно отметить только врожденные кистевидные расширения выводных протоков поднижнечелюстных слюнных желез.
Этиология
Причиной образования ретенционной кисты могут быть: травма, воспалительные процессы и врожденные атрезии выводных протоков. Причину ретенционной кисты в околоушных и поднижнечелюстных железах установить удается довольно легко, так как в анамнезе обычно есть указание на перенесенный паротит, субмаксил-лит или травму. Что же касается кист подъязычных желез, то из-за наличия в них большого количества выводных протоков острые воспаления (сублингвалиты) почти никогда не развиваются. Воспаление с самого начала приобретает хронический характер и остается незамеченным (больными).
Гистологическое исследование может выявить у таких больных явные признаки хронического паренхиматозного сублингвалита, однако никаких клинических симптомов воспаления не отмечает ни больной, ни врач. Следовательно, отсутствие в анамнезе жалоб на имевшееся воспаление еще не свидетельствует о невоспалительной природе кисты Обязательность травматического компонента в генезе так называемых ретенционных кист убедительно доказана в экспериментах С. Г. Безрукова.
Кисты подъязычных слюнных желез
Классификация
3 Л. Терешина (1966) делит чаще всего встречающиеся кисты подъязычных слюнных желез на: 1) кистевидные расширения большого и малых подъязычных протоков; 2) кисты паренхимы подъязычных желез, разновидностью которых являются так называемые распространяющиеся кисты подъязычных желез, то есть распространившиеся в соседние области (подчелюстную, подбородочную и др.).
Клиника
Кистевидные расширения протоков локализуются на определенном, обычно ограниченном
372
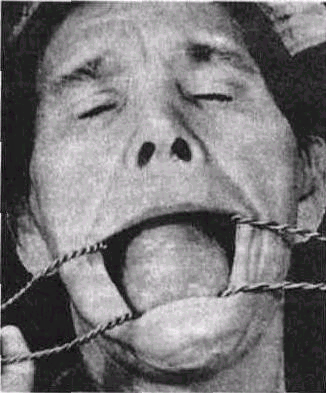
Рис. 132. Киста подъязычной слюнной железы
участке дна полости рта, между верхним краем железы и слизистой оболочки дна полости рта.
Кисты паренхимы из-за наличия плотных соединительных перекладин между дольками растут не в сторону железы, а, отслаивая тонкую капсулу, выходят в клетчатку ее ложа. Такие кисты располагаются над диафрагмой дна полости рта (рис. 132). Они не имеют четко выраженной оболочки, что очень затрудняет их выделение во время операции и объясняет нерадикальность вмешательства, после которого часто бывают рецидивы и последующие «прорастания» кист в клетчатку, расположенную ниже диафрагмы рта
Такие распространяющиеся кисты проникают из клетчаточного ложа железы в околожелезистую клетчатку противоположной стороны и на шею. Во многих случаях они принимают форму «песочных часов», одна часть которых расположена над диафрагмой полости рта, другая — под нею, а промежуточная часть — в мышечной щели дна полости рта.
Пути распространения кист определяются величиной их, исходной локализацией в железе, Рубцовыми изменениями слизистой оболочки дна полости рта после неудачно (нерадикально) проведенных ранее операций.
Диагностика
Диагностика ретснционных кист может быть основана на данных исследования пунктата и контрастной сиалографии.
Обнаружение в пунктате птиалина свидетельствует именно о ретенционной кисте слюнной железы, а не о кисте другого происхождения и характера (см ниже). На сиалограмме можно
видеть дефект наполнения железы и тень контрастной массы, заполняющей кисту; если эта тень является продолжением протока, по сиалограмме можно установить связь между кистой и протоком.
Путем контрастрирования с последующей рентгенографией слюнной кисты представляется возможным установить размеры ее, контуры и пути распространения, что важно знать перед операцией, особенно — перед удалением больших кист, распространяющихся на шею.
Дифференциальный диагноз
Дифференцировать слюнную кисту нужно с кистозной полостью, развивающейся в слюнной железе в связи с дегенеративным распадом опухоли ее (смешанной, злокачественной), с дер-моидными и паразитарными кистами. При биохимическом исследовании пунктата, легко получаемого из ретенционной слюнной кисты, обнаруживается амилолитическая активность слюны. Для этого можно воспользоваться специальными реакциями: ферментативного гидролиза крахмала, реакцией Троммера, реакцией с фелинговой жидкостью.
Эти биохимические реакции можно считать специфическими для исследования и диагностики ретенционных слюнных кист
Лечение
Лечение может быть консервативным либо консервативно-хирургическим. Консервативное лечение не связано с операцией, а консервативно-хирургическое, хотя и предусматривает ее, обеспечивает, во-первых, сохранение слюнной железы, в которой сформировалась киста, и, во-вторых, сохранение лицевого нерва, если киста локализуется в околоушной слюнной железе
Консервативное лечение, рекомендуемое 3. Л Терешиной, показано при наличии кисты подъязычной железы, полностью расположенной в поддиафрагмальной (то есть надподъя-зычной) области.
Методика. Производят пункцию кисты со стороны кожи, шприцем отсасывают содержимое кисты, а затем ее полость промывают раствором, предложенным Н. И. Краузе Этот раствор представляет собой изотонический раствор натрия хлорида, насыщенный газообразным хлором и его производными, свободно выделяющимся при реакции взаимодействия бертолетовой и поваренной солей с 33% раствором азотной кислоты После этого кисту наполняют новой порцией раствора на 1-2 дня.
Число пункций и промываний кисты колеблется от 1 до 5. Раствор Краузе (в отличие от 10% спиртового раствора йода, 3% раствора карболовой кислоты и других растворов, предложенных ранее) обладает мягким денатурирующим действием, сказывающимся на поверхностном слое кистозной оболочки: он не вызывает некроза и развития воспалительного процесса
373
Консервативно-хирургическое лечение заключается в создании широкого соустья кисты с полостью рта: иссекают всю стенку кисты, выступающую в полость рта, чтобы не оставалось никаких «нависающих» краев. На край раны накладывают частые узловатые швы или обвивной шов; полость тщательно тампонируют.
При кистевидных расширенных протоках можно ограничиться иссечением в стенке их небольшого окна, которое сразу начинает функционировать как устье протока и эту роль выполняет затем постоянно.
Эти методы показаны при локализации кисты или кистевидного расширения протока непосредственно под слизистой оболочкой дна полости рта.
Если киста распространяется в надподьязыч-ную область и имеет выраженную форму «песочных часов», прибегают к комбинированному способу лечения: снаружи вводят денатурирующий раствор Н. И. Краузе (см. выше); под действием его происходит рубцевание самой узкой (промежуточной) части «часов», находящейся в межмышечном участке дна полости рта. В результате этого «песочные часы* разобщаются на две самостоятельные полости: наддиафраг-мальную и поддиафрагмальную. Вслед за промежуточной частью кисты рубцуется и внерото-вая (поддиафрагмальная) полость. Верхнюю полость, прилегающую ко дну рта, раскрывают по описанному ниже методу пластической цисто-томии: вначале через внеротовой доступ удаляют часть кисты, расположенную под диафрагмой полости рта, а после этого — через внутри-ротовой разрез — удаляют наддиафрагмальную часть кисты вместе с железой, то есть выполняют цистосиалоаденэктомию в два этапа. А. В. Клементов (1975) рекомендует сначала перевязать шелковой нитью перешеек между двумя полостями этих «песочных часов» и отсечь нижнюю полость — поддиафрагмальную; наружную рану послойно зашить. Затем произвести внутриротовой этап операции по типу пластической цистотомии — создать широкое устье верхней части кисты с полостью рта.
Прогноз
Мы считаем такое сочетание частичной экстирпации кисты с пластической цистотомией методом выбора, так как если киста подъязычной железы приобрела вид «песочных часов», то ее стенка настолько бывает истонченной, что выделение ее из окружающих тканей крайне затруднительно и не всегда выполнимо; оставление же даже небольших участков стенки кисты под слизистой оболочкой дна полости рта всегда грозит рецидивом кистообразования.
Кисты околоушных слюнных желез
Кисты околоушных слюнных желез могут быть врожденными и приобретенными — как следствие обтурации основного протока или одного из протоков II—III порядка.
Обтурация протока может возникнуть на почве хронического воспаления, травматического рубцевания, в том числе после операционной травмы. Растут они медленно, но могут достигать больших размеров.
Капсула кисты в травмированной паренхиме слюнной железы образуется из коллагеновых волокон и нс содержит внутренней эпителиальной выстилки; последняя определяется только у больных с кистевидным расширением протока (С. Г. Безруков).
Клиника
В области всей околоушной железы или же ее части (чаще — нижней) отмечается безболезненная при пальпации тестовидная и флюктуирующая припухлость, над которой кожа собирается в складку. При легком массировании области железы слюна из ее протока не выделяется. Если киста расположена в глубине железы и еще не имеет значительных размеров, а симптом флюктуации не определяется, плотность ощущаемого под пальцами небольшого выпячивания наводит на мысль о начале развития опухоли (смешанная опухоль, аденома, аденофиб-рома). В таких случаях получение слюны при пункции облегчает диагностику.
Так как глоточный отросток околоушной слюнной железы не покрыт фасцией, развившаяся в нижне-заднем отделе киста распространяется не наружу, а внутрь. Она постепенно увеличивается в сторону шиловидного отростка и приближается к основанию черепа.
Диагноз
Диагностика должна основываться на пальпации, пункции и контрастной рентгенографии.
Дифференцировать кисту околоушной слюнной железы необходимо с кавернозной гемангиомой, при которой с помощью пункции можно выявить в каверне кровь. При наличии мягкой липомы пунктата не будет.
Лечение
Оптимальный вариант лечения — удаление кисты хирургическим путем — представляет большую трудность из-за тонкости кистозной стенки и наличия в железе разветвлений лицевого нерва. Тем не менее метод частичной или полной паротидэктомии теперь употребляется довольно часто. В зависимости от размера кисты и объема паротидэктомии чаще всего применяют разрез кожи либо по Г. П. Ковтуновичу, либо по Ковтуновичу -Клсментову, которые обеспечивают достаточный доступ к кисте и
374
обозрение раны, позволяющее произвести паро-тидэктомию в необходимых пределах и отпре-паровку разветвлений лицевого нерва.
Оптимальным методом обезболивания при этом является эндотрахеальный наркоз, благодаря которому не нарушаются анатомические взаимоотношения в зоне манипуляций хирурга.
Можно применить и консервативно-хирургический метод операции по 3 Л. Тере-шиной (1966), преследующий цель соединения кисты с полостью рта и обеспечения постоянного дренажа кисты. Для этого формируют новый выводной проток околоушной железы из лоскута слизистой оболочки щеки, основанием своим обращенного к крылочелюстной складке, вершина лоскута подшивается к внутренней поверхности оболочки кисты. Достоин внимания и консервативный метод лечения травматических кист С. Г Безрукова, основанный на выявленном им факте отсутствия внутренней эпителиальной выстилки в капсуле кисты. Метод предусматривает постоянное отсасывание содержимого кисты с периодическим введением в ее полость 10% раствора натрия хлорида. Эта своего рода вакуумно-склерозирующая терапия приводит к взаимному прилеганию стенок кисты, угнетению сохранившейся части железы, развитию асептического воспаления в ней, рубцеванию и облитерации полости кисты
Кисты поднижнечелюстных слюнных желез
Если киста образовалась в поднижнечелюст-ной слюнной железе, то она располагается ниже диафрагмы полости рта, распространяясь из подчелюстной области на боковую поверхность
шеи. При этом в полости рта нет существенного выпячивания и смещения языка, как это бывает при кистах подъязычных слюнных желез
Лечение
Кисту поднижнечелюстной железы следует удалять вместе со всей железой по двум причинам- 1) оставление ее может послужить причиной рецидива кистообразования; 2) кистообра-зование приводит к значительным изменениям во всей слюнной железе, а потому оставление ее не избавит больного от хронического сиалоаде-нита, который уже развивается к тому времени
Во время экстирпации поднижнечелюстной слюнной железы (вместе с ее кистой) необходимо соблюдать особую осторожность, так как оболочка кисты очень тонкая и обычно прилегает к коже подчелюстной области, а потому хирург может ее перфорировать в самом начале операции В результате содержимое кисты изливается в рану, стенки ее спадаются, после чего выделение кистозного мешка становится более затруднительным. Чтобы избежать перфорации, необходимо' выделять кисту постепенно, осторожно тупым путем, поочередно манипулируя зажимом (типа «москит») и тупыми изогнутыми ножницами.
В случае возникновения перфорации следует содержимое кисты удалить электроотсосом, ввести в ее полость палец и под контролем глаза тупо и остро отделить кистозную оболочку от окружающих тканей, а затем удалить и саму железу
Прогноз благоприятный.
