
- •Соціальна медицина та організація охорони здоров'я
- •Авторський колектив:
- •Рецензенти:
- •3.1. Предмет та зміст медичної статистики
- •Організація медичної статистики в Україні, її правове забезпечення.
- •3.2. Організація та проведення статистичного дослідження
- •Необхідний об'єм вибірки для деяких методів формування масиву
- •Розподіл хворих за частотою пульсу після прийому препарату
- •Розподіл хворих, що звернулися до поліклініки, за віком та статтю
- •Розподіл випадків звертання в поліклініку за віком та статтю в зв'язку з нозологічними формами патології
- •3.3. Відносні величини
- •3.4. Графічні зображення статистичних даних
- •3.5, Середні величини
- •Розподіл хлопчиків 7 років за зростом
- •Терміни лікування хворих з пневмонією в стаціонарі
- •3.6. Оцінка вірогідності результатів дослідження
- •Результати лікування хворих за окремими методиками
- •Розрахунок величини відхилення
- •Квадрат відхилення теоретичних даних від фактичних та середній квадрат відхилення
- •3.7. Непараметричні критерії оцінки вірогідності результатів дослідження
- •Динаміка швидкості осідання еритроцитів (шое)
- •Рівень артеріального тиску у хворих на гіпертонічну хворобу до та після лікування (мм. Рт. Ст.).
- •3.8. Динамічні ряди
- •Динаміка перинатальної смертності (на 1000 народжених)
- •Динаміка смертності немовлят в Україні (%о)
- •3.9. Метод стандартизації
- •Частота ускладнень при опіках в стаціонарах а і б (і етап)
- •Розрахунок за прямим методом стандартизації (III та IV етапи)
- •3.10. Кореляційно-регресійний аналіз
- •Кореляційна залежність за направленістю, силою та формою зв'язку
- •Взаємозв'язок між рівнем перинатального ризику у вагітних та частотою післяпологових ускладнень
- •3.11. Основи оцінки факторів ризику та прогнозування патологічних процесів
- •Діагностична (прогностична) таблиця тяжких загрозливих станів у дітей при респіраторних гострих вірусних інфекціях та грипі
- •4.1. Чинники, що обумовлюють здоров'я населення. Методи вивчення. Закономірності основних показників здоров'я
- •Здоров'я індивіда;
- •Здоров'я населення:
- •3. Фізичного розвитку
- •5. Донозологічного стану
- •4.2. Медико-соціальні проблеми демографічних процесів. Демографічна ситуація в Україні та сучасному світі
- •Динаміка основних демографічних показників в Україні (1950-1999 рр.)
- •Населення України (%о).
- •В Україні (1999, %о).
- •В областях України (1997).
- •4.3. Методика вивчення захворюваності (загальної, з тимчасовою втратою працездатності)
- •Міжнародна класифікація хвороб Десятого перегляду (мкх-10)
- •Захворюваності
- •4.4. Загальні тенденції захворюваності населення
- •Основні показники, що характеризують інвалідність
- •4,6. Фізичний розвиток
- •5.1. Хвороби системи кровообігу
- •Соціально-економічні наслідки злоякісних новоутворень визначаються за втратами
- •Зниження
- •Фізичні та психічні страждання,
- •Зниження доходу, розпад сім'ї, сирітство, удівство
- •Смертність населення України від новоутворень з 1990 по 1997 рік (на 100 тисяч населення)
- •5.3. Травми
- •Смертність від нещасних випадків, вбивств, самогубств та інших зовнішніх дій. 1997 рік (на 100 тисяч чоловік) (мінімальні та максимальні рівні)
- •5.4. Психічні розлади
- •Смертність від психічних розладів в Україні (на 100 тис. Населення)
- •5.5. Наркоманії
- •5.6. Інфекційні та паразитарні хвороби
- •Смертність населення України від інфекційних і паразитарних хвороб у 1990-1997 рр. (на 100 тис. Населення)
- •Смертність чоловічого та жіночого населення України від інфекційних і паразитарних хвороб у 1997 році (на 100 тис. Населення)
- •(На 100 тисяч населення).
- •У 1988-1996 роках
- •Показники, що характеризують розповсюдження віл/сніДу в Україні
- •Особи з професійними факторами ризику
- •Розділ 6. Основи організації лікувально-профілактичної допомоги
- •6.1. Основи організації лікувально-профілактичного забезпечення дорослого населення
- •Лікувально-профілактична допомога
- •1.2. Лікувально-профілактичні заклади особливого типу
- •1.3. Диспансери
- •1.4. Амбулаторно-поліклінічні заклади
- •1.5. Заклади переливання крові, швидкої та екстреної медичної допомоги
- •1.6. Санаторно-курортні заклади
- •2. Санітарно-профілактичні заклади 2,1. Санітарно-епідеміологічні заклади
- •2.2. Заклади санітарної просвіти
- •3. Фармацевтичні (аптечні) заклади
- •4. Інші заклади
- •5. Заклади медико-соціального захисту
- •Забезпеченість населення України ліжками різних профілів у 1990-1999 рр. (на 10 тисяч населення)
- •1990-1999 Рр. (на 10 тис. Жителів).
- •1. Керівники лікувальних і санітарно-профілактичних закладів та їх заступники
- •II. Керівники структурних підрозділів
- •III. Лікарі-спеціалісти
- •6.2. Організація амбулаторно-поліклінічної допомоги міському населенню
- •6.3, Організація стаціонарної допомоги міському населенню
- •6.4. Організація первинної медико-санітарної допомоги на засадах сімейної медицини
- •Характеристика відвідувань сімейних лікарів у сша
- •6.5. Організація лікувально-профілактичної допомоги сільському населенню
- •IV етап
- •III етап
- •II етап
- •6.6. Організація лікувально-профілактичної допомоги працюючим на промислових підприємствах
- •6.7. Організація медичного забезпечення потерпілих від аварії на Чорнобильській аес
- •Кількість осіб, які мають статус постраждалих внаслідок Чорнобильської катастрофи та мешкають в зонах радіоактивного забруднення (станом на 1.01.1998 р.)
- •Види та розподіл обсягів надання пільг постраждалим внаслідок Чорнобильської катастрофи відповідно до встановлених чотирьох категорій *
- •На 10 тисяч населення.
- •Захворюваність окремих груп первинного обліку потерпілих дорослих і підлітків на окремі захворювання (на 10 тисяч)
- •6.8. Організація швидкої медичної допомоги
- •| I Можливі заклади
- •6.9. Організація медичної допомоги населенню літнього віку
- •Прогноз чисельності населення віком понад 65 років в Україні
- •7.1.0Снови медичного страхування
- •7.2. Економічна сутність страхової медицини
- •7.3. Страхова медицина в економічно розвинених країнах світу
- •7.4. Історичні аспекти розвитку медичного страхування в Україні
- •8.1. Медико-соціальні аспекти охорони здоров'я матері та дитини
- •Представництво жінок у різних галузях економіки */
- •8.2. Організація акушерсько-гінекологічної допомоги
- •8.3. Організація медичної допомоги дітям
- •Госпіталізація в разі потреби хворих дітей до інфекційної лікарні
- •Кабінет невідкладної допомоги Рентгенівське відділення (кабінет)
- •Штатні нормативи лікарів дитячих поліклінік
- •Кабінет невідкладної допомоги
- •Денний гельмінтологічний напівстаціонар
- •9.1. Облік і звітність, показники діяльності, їх оцінка
- •9.2. Методика оцінки якості медичної допомоги
- •Дані про роботу поліклініки (за даними талона амбулаторного пацієнта)
- •Непрацездатності.
- •2 Лікарі даного профілю
- •Забезпеченість населення України лікарями-стоматологами (зубними лікарями)
- •Рівнем захворюваності)
- •11.1. Організація стоматологічної допомоги міському населенню
- •Міська стомат. Поліклініка
- •Категорії самостійних стоматологічних поліклінік і штатні нормативи лікарського персоналу (орієнтовний розподіл по відділеннях і кабінетах)
- •11.2. Організація стоматологічної допомоги сільському населенню
- •Обласний відділ охорони здоров'я
- •Кількість осіб, яким було проведено протезування зубів (на 100 осіб дорослого населення)
- •11.3. Організація стоматологічної допомоги вагітним жінкам і дітям
- •11.4. Методи вивчення стоматологічної захворюваності
- •Європейські цілі стоматологічного здоров'я до 2015 року (вооз euro, проект oratel, 1994)
- •11.5. Аналіз діяльності стоматологічної служби
- •Умовні одиниці обліку працеємкості роботи (уоп) лікарів-стоматологів і зубних лікарів (надано вибірково)*
- •3. Співвідношення фасеток до литих зубів у мостоподібних протезах:
- •5. Кількість протезів, виготовлених зубним техніком за звітний період:
- •11.6. Стан стоматологічної допомоги населенню України та концепції її подальшого розвитку
- •Деякі показники діяльності стоматологічної служби України протягом 1993-1997років *
- •13.1. Управління системою охорони здоров'я
- •13.2. Управління медичною справою (медико-санітарною допомогою, охороною здоров'я) вУкраїні (друга половина хуіі-кінець XX ст.)
- •13.4. Комплексний підхід щодо удосконалення управління
- •13.5. Теорія управлінських систем
- •13.6, Загальна характеристика процесу управління
- •13.7. Функції управління
- •13.8.Технолого-функціональні фази процесу управління
- •14,2. Планування в системі охорони здоров'я України
- •14.3. Ринок медичних послуг
- •14.4. Особливості ринку медичних послуг
- •14.5. Ціноутворення медичних послуг
- •Поліпшення здоров'я найбільш вразливих груп населення (діти, інваліди, люди похилого віку)
- •Груп захворювань (серцево-судинних, онкологічних, інфекційних тощо)
- •6.1. Основи організації лікувально-профілактичногозабезпечення дорослого населення
- •6.2. Організація амбулаторно-поліклінічної допомогиміському населенню
- •6.4. Організація первинної медико-санітарної допомогина засадах сімейної медицини
- •Підручник
- •Здоров'я
6.2. Організація амбулаторно-поліклінічної допомоги міському населенню
Цей вид допомоги, як найбільш масовий та соціально значущий, займає провідне місце в медичному забезпеченні населення. Амбулаторно-поліклінічна допомога надається переважно в амбулаторіях і поліклініках.
Амбулаторія - заклад, який надає медичну допомогу хворим з однієї або кількох основних лікарських спеціальностей.
{ї/^тмиш^ допомога з багатьох спеціальностей.
Як у амбулаторіях, так і в поліклініках здійснюється лікування хворих при звертанні в ці заклади, а також проводиться профілактична робота. Крім того, вони надають медичну допомогу хворим і вдома.
Поліклініка відрізняється від амбулаторії обсягом і рівнем лікувально-профілактичної допомоги, в останній її забезпечують лікарі основних 4-5-и спеціальностей. В амбулаторіях можуть також надавати допомогу тільки сімейні лікарі (лікарі загальної практики).
![]()
Значення поліклінік і амбулаторій визначається їх наближеністю до населення, а також можливістю оптимальної участі у медичному забезпеченні переважної більшості населення.
Ці заклади займають чільне місце в профілактичній роботі системи охорони здоров'я, їх працівники виявляють фактори ризику серед відповідних контингентів, інфекційні і соціально значущі захворювання.
Робота амбулаторій та поліклінік відчутно впливає на діяльність інших закладів охорони здоров'я - лікарень, служби швидкої допомоги. Зокрема від ефективної роботи цієї ланки медичної допомоги суттєво залежать рівень та тривалість тимчасової втрати працездатності, частота ускладнень захворювань і наслідки їх перебігу, рівень госпіталізації, тривалість перебування хворих у стаціонарах і взагалі раціональне використання ліжок, а також в значній мірі оцінка населенням діяльності усієї системи охорони здоров'я.
Основні завдання міської поліклініки:
• надання первинної та спеціалізованої кваліфікованої медичної допомоги амбулаторно та вдома;
проведення диспансерного спостереження за різними контингентами;
проведення лікарської експертизи працездатності;
• організація та проведення профілактичних заходів, включаючи і протиепідемічні;
• гігієнічне виховання населення;
\^ • вивчення показників здоров'я населення.
В період реформування системи охорони здоров'я робота поліклініки повинна бути спрямована на суттєве підвищення якості лікування населення, повне комплексне обстеження його соціально значущих груп, повноцінну реабілітацію.
Всі ці заходи сприятимуть зменшенню сучасного досить високого рівня госпіталізації і забезпечать направлення хворих на стаціонарне лікування у випадках крайньої необхідності.
Основні розділи роботи поліклініки:
профілактична, включно з протиепідемічними заходами;
лікувально-діагностична;
організаційно-методична.
До профілактичних заходів відносяться як суто профілактичні (первинні), так і потенційно-профілактичні (вторинні). Первинні заходи:
щеплення;
гігієнічне виховання населення;
• диспансерне спостереження за здоровими та особами з факторами ризику;
• санітарно-протиепідемічні заходи.
Вторинні заходи:
своєчасне виявлення інфекційних захворювань і повідомлення про інфекційного хворого в санітарно-епідеміологічну станцію;
організація ізоляції хворих, спостереження за контактними та одужуючими;
• організація поточної дезінфекції. Лікувально-діагностична робота включає:
раннє виявлення захворювань та повноцінне своєчасне обстеження хворих;
лікування хворих в поліклініках і вдома, в тому числі в стаціонарах удома із застосуванням відповідного комплексу методів відновлювального лікування;
надання невідкладної медичної допомоги при раптовому порушенні стану здоров'я хворого;
• обстеження, відбір і направлення хворих на госпіталізацію;
Управління
Міська поліклініка
Госполарча частина
Реєстратура
Кабінет долікарського прийому
Відділення профілактики
Лікувально-допоміжні відділення (фізіотерапевтичне, ЛФК, рефлексотерапії)
Лікувально-профілактичні
підрозділи (відділення чи кабінети з 18-20 спеціальностей)
Інші підрозділи
/
Кабінет невідклад
ної допомоги
Кабінет обліку та медичної статистики
Діагностичні підрозділи (рентгенівське відділення,
лабораторія, відділення (кабінети) функціональної діагностики, ендоскопічний кабінет, кабінет ультразвукового дослідження)
Госпрозрахункове відділення
Денний стаціонар
Мал. 5. Структура міської поліклініки.
відбір і обстеження хворих для санаторно-курортного лікування;
проведення експертизи тимчасової втрати працездатності;
відбір і направлення хворих з ознаками стійкої втрати працездатності до медико-соціальних експертних комісій.
Організаційно-методична робота включає:
аналіз стану здоров'я населення;
оцінку діяльності поліклініки, її підрозділів і персоналу;
впровадження в практику нових ефективних методів і засобів профілактики, діагностики, лікування, а також організаційних форм і методів роботи;
організацію та забезпечення підвищення кваліфікації медичного персоналу (направлення на післядипломну підготовку та стажування в стаціонарах, проведення науково-практичних конференцій і семінарів).
До складу поліклініки входять такі підрозділи (мал. 5).
Згідно з наказом МОЗ України №127 від 21.05.1998 р. замість кабінетів обліку та медичної статистики створюються інформаційно-аналітичні відділення.
Для забезпечення прийому населення в поліклініці та надання медичної допомоги вдома посади лікарів у містах із населенням понад 25 тисяч у міських поліклініках, які входять до складу міських лікарень (медико-санітар-них частин зі стаціонаром), встановлюються згідно з наказом МОЗ України № 33 від 23.02.2000 р. (табл. 4).
Таблиця 4
Штатні нормативи лікарів у міських поліклініках
|
Найменування посад |
Кількість посад на 10 тис. дорослого (15 років і старше) міського населення, прикріпленого до поліклініки |
|
Лікар-терапевт дільничний |
5,9 |
|
Лікар-кардіолог |
0,3 |
|
Лікар-ревматолог |
0,15 |
|
Лікар-хірург |
0,5 |
|
Лікар-ортопед-травматолог |
0,4 |
|
Лікар-уролог |
0,15 |
|
Л і кар-отол ари нго л о г |
0,5 |
|
Лікар-невропатолог |
0,5 |
|
Лікар-офтальмолог |
0,5 |
|
Лікар-ендокринолог |
0,3 |
|
Лікар-інфекціоніст |
0,2 |
|
Лікар-алерголог, імунолог |
0,02 |
|
Лікар-гастроентеролог |
0,25 |
|
Лікар-пульмонолог |
0,15 |
Якщо в складі поліклініки є дерматовенерологічні, онкологічні чи фТИ: зіатричні кабінети (відділення), то для прийому хворих того чи іншого профілю вводяться штати лікарів-спеціалістів, які визначаються за штатними нормативами відповідного кабінету (відділення).
Слід зазначити, що з удосконаленням первинної медико-санітарної допомоги та запровадженням загальної практики (сімейної медицини) співвідношення різних спеціалістів буде змінюватися і забезпеченість населення лікарями окремих спеціальностей зменшиться, оскільки сімейні лікарі мають забезпечувати більше 80 % всіх звертань за амбулаторною допомогою.
Ефективність діяльності поліклініки залежить від правильної організації роботи всіх її підрозділів і медичного персоналу. Це стосується насамперед розробки оптимальних графіків роботи, регулювання потоку відвідувачів, чим займаються насамперед керівні посадові особи, а також реєстратура, долікарський кабінет і самі лікарі.
Завдання реєстратури:
довідково-інформаційне забезпечення;
попередній та невідкладний запис на прийом і викликів додому - телефонних та за безпосередніми заявками пацієнтів;
регулювання інтенсивності потоку людей (направлення при потребі до долікарського кабінету, до відділення профілактики тощо) з метою створення рівномірного навантаження лікарів;
оформлення та зберігання медичної документації;
своєчасний підбір і доставка до лікарських кабінетів медичної документації, зокрема карт амбулаторних хворих (якщо вони зберігаються в поліклініці, а не у жителів).
Медичні карти в поліклініці можуть зберігатися за алфавітно-номерною системою, за дільницями та номерами медичних карт амбулаторного хворого, інколи за вулицями, номерами будинків і квартир.
Важливе значення мають заходи для зменшення черг до реєстратури, зокрема через раціональне укомплектування штатів реєстраторів, розподіл їх функцій щодо ведення запису та підбору медичних документів.
Зменшенню черг сприяє наявність вичерпної довідкової інформації (з визначенням дислокації дільниць, прізвищ лікарів, годин їх прийому, розміщення кабінетів, робочого дня поліклініки, лікувальних, діагностичних кабінетів і лабораторій, системи викликів лікаря додому тощо). Потрібно також організувати попередній телефонний запис та самозапис до лікарів на всі дні тижня, прийом викликів додому по телефону з урахуванням графіків роботи підрозділів і конкретних спеціалістів.
Безпосередні обов'язки кожного з реєстраторів визначає завідувач реєстратури. Посади медичних реєстраторів установлюються з розрахунку однієї на 10 лікарів, які ведуть амбулаторний прийом.
Графік роботи лікарів поліклініки має бути:
змінним;
фіксованим за початком прийому кожного дня тижня;
динамічним за його тривалістю, що залежить від необхідності виділення часу для обслуговування викликів додому та для профілактичної роботи, від сезонного збільшення певних захворювань тощо.
Змінний графік передбачає роботу лікаря в різні години протягом днів тижня. Це дозволяє населенню звертатися до лікаря в час, вільний від роботи.
Значна частина відвідувань поліклініки припадає на початок тижня та першу половину дня, що слід враховувати насамперед лікарям при плануванні часу повторних і диспансерних відвідувань.
З метою зменшення кількості необгрунтованих відвідувань лікарів у поліклініках працюють долікарські кабінети, завданням яких є видача направлень на обстеження, заповнення паспортної частини в направленні на медико-соціальну експертну комісію, санаторно-курортної картки, вимірювання артеріального тиску. До роботи в долікарських кабінетах залучаються досвідчені медичні сестри.
В значній більшості випадків населення звертається насамперед до дільничного лікаря, який надає амбулаторно-поліклінічну допомогу населенню за дільнично-територіальним принципом. Суть його полягає в спостереженні за закріпленими контингентами територіальної дільниці, наданні їм кваліфікованої лікарської допомоги.
Для дотримання дільничного принципу потрібні такі умови:
оптимальна чисельність населення дільниці;
укомплектованість поліклініки дільничними лікарями;
наявність і дотримання змінного графіка роботи лікарів;
правильна організація роботи реєстратури.
Дільничний терапевт насамперед забезпечує первинну медико-санітарну допомогу (ПМСД), проте його функції у її наданні звужені порівнянно з тими, що має виконувати сімейний лікар (лікар загальної практики), який надає пацієнтам різнопрофільну лікувально-профілактичну допомогу та допомагає їм у вирішенні медичних та соціальних проблем.
Дільничний терапевт проводить прийом хворих у поліклініці, відвідує їх удома за викликами чи з власної ініціативи, забезпечує диспансерне спостереження за контингентами, що його потребують, здійснює експертизу працездатності.
При проведенні прийому хворих у поліклініці лікар з'ясовує дані анамнезу, проводить фізикальне та інструментальне обстеження, дає рекомендації, здійснює експертизу працездатності, робить відповідні записи в медичній карті амбулаторного хворого.
Крім своєчасного виявлення порушень стану здоров'я та надання певної медичної допомоги населенню своєї дільниці лікар повинен, у разі потреби, надати екстрену допомогу при раптових погіршеннях стану, травмах незалежно від місця проживання пацієнтів.
До обов'язків дільничного терапевта входить також організація, в разі необхідності, своєчасної госпіталізації хворих після всебічного обстеження їх у поліклініці.
Якщо хворому потрібна консультація завідувача відділення чи інших лікарів-спеціалістів, то терапевт повинен її призначити та зробити все необхідне для своєчасного проведення.
Значне місце в роботі дільничного терапевта займає профілактична робота (профілактичні огляди, диспансеризація окремих груп населення, гігієнічне виховання тощо).
Ґ На дільничного терапевта покладені обов'язки своєчасного виявлення інфекційних захворювань та повідомлення про це в санітарно-епідеміологічну станцію. Він також організовує ізоляцію хворих і поточну дезінфекцію в осередку інфекційного захворювання, забезпечує лікування хворих удома, спостереження за контактними, проводить (чи організовує) диспансерне спостереження за одужуючими.
Підвищення якості медичної допомоги значною мірою залежить від можливостей її надання вдома. На обсяг цієї допомоги впливають склад населення за віком і статтю, особливості захворюваності, можливість проведення лабораторних та інструментальних досліджень удома, своєчасність надання допомоги та якість лікування, територіальне розташування дільниць.
Після відвідування хворого вдома в день надходження виклику лікар у подальшому може при необхідності відвідувати його за своєю ініціативою (активне відвідування). Після покращання стану здоров'я хворого направляють на відповідні процедури чи на повторне обстеження до поліклініки.
При потребі лікар організовує його лікування в умовах домашнього стаціонару, залучаючи для цього дільничну медичну сестру, яка виконує відповідні призначення, спостерігає за станом здоров'я пацієнта.
Здійснюючи організаційно-методичну роботу, дільничний терапевт вивчає та аналізує стан здоров'я населення, показники своєї роботи.
Штати дільничних медичних сестер встановлюються з розрахунку 1,5 посади на кожну посаду дільничного терапевта (наказ МОЗ України № 33 від 23.02.2000 р.).
Дільнична медична сестра допомагає лікарю під час амбулаторного прийому - готує робоче місце, перевіряє наявність необхідної документації та надходжень медичних карток амбулаторного хворого з реєстратури (якщо ці документи зберігаються в картотеці поліклініки), при потребі вимірює артеріальний тиск, проводить термометрію, пояснює хворим порядок підготовки до лабораторних та інструментальних досліджень тощо. Вона також заповнює під контролем лікаря облікову медичну документацію (статистичні талони для реєстрації заключного діагнозу чи талони амбулаторного пацієнта, екстрені повідомлення про інфекційне захворювання, довідки про тимчасову непрацездатність), виписує направлення на діагностичні обстеження тощо.
Організація та якість роботи дільничного персоналу значною мірою формує думку населення про медичну допомогу взагалі. Ефективна діяльність цієї ланки амбулаторно-поліклінічної допомоги відчутно впливає на задоволення потреби в медичному забезпеченні.
На обсяг і якість роботи лікаря впливають нерівномірність навантаження, звертання частини таких пацієнтів, яким на момент звертання допомога лікаря не потрібна.
Нерівномірність навантаження визначається сезонними особливостями захворювань терапевтичного профілю, коливаннями кількості відвідувань у різні дні тижня та години протягом доби.
Складні та відповідальні функції дільничної служби потребують планування та координації її взаємодії з різними підрозділами поліклініки. Цю роботу забезпечує завідувач терапевтичного відділення.
Його посада вводиться при наявності в поліклініці 6,5-9 посад лікарів-терапевтів (замість 0,5 посади лікаря). Якщо в штаті більше 9 лікарів-терапевтів, посада завідувача встановлюється понад ці посади, і в такому випадку він займається тільки своїми прямими управлінськими функціями.
При введенні посади завідувача в інших відділеннях число посад лікарів-спеціалістів певного профілю може відрізнятись. Наприклад, в отоларингологічних, офтальмологічних і неврологічних відділеннях посада завідувача вводиться при кількості лікарів відповідних спеціальностей не менше 3,0 (замість 0,5 посади лікаря).
Завідувач терапевтичного та інших відділень поліклініки здійснює керівництво діяльністю всього персоналу, відповідає за обсяг і якість лікувально-профілактичної роботи та діагностичного процесу.
Він забезпечує:
• надання кваліфікованої лікувально-діагностичної допомоги хворим у поліклініці та вдома;
складання оптимальних графіків роботи персоналу відділення;
контроль за обсягом, якістю діагностики та лікування;
участь у проведенні експертизи тимчасової непрацездатності та контроль за її якістю;
впровадження в практику сучасних методів профілактики, діагностики, лікування та організації праці;
своєчасне виявлення та лікування інфекційних хворих;
планову госпіталізацію хворих;
контроль за повнотою та якістю ведення облікових документів;
складання планів і звітів;
організацію підвищення кваліфікації медичного персоналу відділення.
Важливим структурним підрозділом поліклініки є відділення профілактики. Його основні завдання:
• проведення профілактичних медичних оглядів з метою раннього виявлення хворих і осіб з високим ризиком захворювань;
організація, облік і контроль за проведенням диспансеризації;
участь у розробці заходів первинної і вторинної профілактики;
пропаганда гігієнічних знань.
У цьому відділенні на постійній основі працює переважно середній медичний персонал. Керує його роботою завідувач відділення - лікар-терапевт, посада якого встановлюється в поліклініці, яка обслуговує 30 тисяч і більше дорослого населення (замість 0,5 посади лікаря).
До роботи у відділенні профілактики залучають лікарів інших спеціальностей, виділяючи в їх графіку певний час для проведення профілактичних оглядів.
Якщо на базі поліклініки розміщена жіноча консультація, тоді профілактичні огляди жінок забезпечує вона. В іншому випадку в структурі поліклініки є оглядовий кабінет, для роботи в якому виділяється одна посада акушерки в зміну на ЗО тисяч дорослого міського населення. Вона має бути підготовлена за фахом з онкології, гінекології та проктології.
Основними завданнями акушерки є:
проведення оглядів жінок за їх згодою (незалежно від віку та хвороби), що вперше протягом року звернулися до поліклініки, з метою раннього виявлення передпухлинних захворювань і злоякісних новоутворень;
обов'язкове взяття мазків з піхви та цервікального каналу, відправлення їх до цитологічної лабораторії:
• направлення осіб з виявленою патологією до відповідних спеціалістів. У складі відділення профілактики може діяти, як структурна одиниця,
чоловічий оглядовий кабінет. У ньому працює фельдшер, підготовлений за фахом з онкології, урології та проктології.
Метою створення такого кабінету, як і оглядового жіночого, є виявлення передпухлинних захворювань і новоутворень.
Діяльність відділення профілактики сприяє реалізації диспансерного методу, сутністю якого є:
• активне виявлення контингентів, які підлягають диспансеризації, та взяття їх на облік;
повне комплексне обстеження осіб, які цього потребують;
активне лікування;
динамічне спостереження за станом здоров'я;
надання рекомендацій щодо працевлаштування;
• розробка та проведення заходів профілактики захворювань і запобігання ускладнень.
2 Завдання диспансеризації:^
збереження здоров'я здорових;
раннє виявлення факторів ризику та початкових форм захворювань;
повноцінне обстеження та лікування хворих, оздоровлення осіб групи ризику;
зниження захворюваності з тимчасовою втратою працездатності та інвалідності;
• підвищення продуктивності праці.
Виконання цих завдань спрямоване на збереження та зміцнення здоров'я населення.
Контингенти диспансеризованих поділяються на 2 групи: перша - здорові і особи з факторами ризику, друга - хворі.
Відбір осіб для диспансерного спостереження проводиться як за медичними, так і соціальними показаннями.
До контингентів дорослого населення, що підлягають диспансерному спостереженню за медичними показаннями, відносяться:
особи, що мають фактори ризику;
хворі на окремі хронічні захворювання;
особи, які часто і тривало хворіють.
За соціальними показаннями диспансерному спостереженню підлягають:
особи, які працюють в шкідливих і небезпечних умовах праці;
працівники харчових, комунальних і дитячих закладів;
вчителі загальноосвітніх шкіл;
особи з факторами ризику соціального характеру.
. Здійснення диспансеризації потребує певної послідовності (мал. 6).
Виявлення та формування контингентів для диспансерного спостереження
▼
Облік контингентів диспансеризованих
Комплексне обстеження осіб, що підлягають диспансеризації
Диспансерне спостереження та оздоровлення відповідних контингентів
Оцінка ефективності диспансеризації та проведення організаційно-методичних заходів покращання її організації та якості
Мал. 6. Етапи диспансеризації.
На ефективність диспансерного спостереження впливають:
• застосування всіх необхідних методів профілактики, діагностики та лікування;
координація діяльності лікарів відповідних спеціальностей;
виконання пацієнтами рекомендацій лікаря;
належні соціально-економічні умови життя та праці.
Відбір контингентів для диспансерного спостереження проводиться за допомогою:
звертань до лікувально-профілактичних закладів;
масових та індивідуальних профілактичних оглядів;
обстежень осіб, контактних з інфекційними хворими.
В лікувально-профілактичних закладах проводяться цільові, попередні та періодичні медичні огляди.
Цільові медичні огляди проводяться для виявлення деяких захворювань на ранніх стадіях (туберкульозу, новоутворень і т.ін.).
Попередні медичні огляди проводяться з метою обстеження певних контингентів при прийомі на роботу, навчання.
Відповідно до статті 31 Основ законодавства України про охорону здоров'я (1992 рік) Кабінет Міністрів України Постановою № 532 від 5 серпня 1994 року затвердив перелік категорій населення, які щороку проходять обов'язкові медичні огляди за рахунок бюджетних коштів:
підлітки віком 15-17 років;
учні системи профтехосвіти;
студенти вищих навчальних закладів;
ветерани війни; особи, які мають особливі заслуги перед Батьківщиною;
• ветерани праці; особи, які мають особливі трудові заслуги перед Батьківщиною;
• особи, які постраждали внаслідок Чорнобильської катастрофи.
Проведення медичних оглядів осіб, що працюють на харчових підприємствах, підприємствах санітарно-гігієнічного обслуговування населення, в лікувально-профілактичних закладах та інших підприємствах, а також водіїв індивідуальних транспортних засобів здійснюється за господарчим розрахунком чи за рахунок спеціальних коштів. Для цього в штаті однієї з поліклінік міста (міського адміністративного району), на яку покладено цю роботу, встановлюються посади лікарів (терапевта та ін.) із розрахунку одна посада сумарно на 5000 осіб, що підлягають обов'язковому медичному огляду.
Профілактичні огляди бувають індивідуальними і масовими. Масові огляди (періодичні та цільові) проводяться серед організованих груп населення. Форми їх проведення для різних груп населення можуть бути різними за частотою і складом лікарів.
Після медичного огляду проводиться аналіз його результатів, оглянуті отримують необхідні рекомендації. За оцінкою стану здоров'я вони розподіляються на відповідні групи здоров'я.
До І групи - здорових - відносять осіб, що не мають у анамнезі хронічних захворювань або порушень функцій окремих органів і систем. При обстеженні у них не знайдено відхилень від норми.
До II групи - практично здорових - включають осіб, які в анамнезі мають гостре чи хронічне захворювання, яке не впливає на функції життєво важливих органів і на працездатність.
До III групи належать хворі на хронічні захворювання. їх розподіляють на хворих із:
компенсованим перебігом захворювання, нетривалими втратами працездатності;
субкомпенсованим перебігом, частими загостреннями та тривалими втратами працездатності;
декомпенсованим перебігом, стійкими патологічними змінами, що призводять до інвалідності.
В поліклініці проводиться реабілітація хворих і тих, що одужують. В її проведенні в переважній більшості випадків задіяна система первинної медико-санітарної допомоги.
Згідно з визначенням комітету експертів ВООЗ під реабілітацією розуміють процес, метою якого є запобігання інвалідності в період лікування захворювань і допомога хворому в досягненні максимальної фізичної, психічної, професійної, соціальної та економічної повноцінності, на яку він спроможний при наявному захворюванні.
Ефективність реабілітації значною мірою залежить від комплексного підходу до її проведення. В ній беруть участь різні відомства та служби (законодавчі, адміністративні, освітні, профспілкові), але закладам охорони здоров'я належить провідна роль.
Розрізняють соціальну, професійну та медичну реабілітацію.
Основними завданнями соціальної реабілітації є адаптація до самообслуговування та умов життя в суспільстві, допомога у виборі нової професії. Поняття соціальної реабілітації включає соціально-правову допомогу в зв'язку з захворюванням чи інвалідністю, допомогу в працевлаштуванні, у виборі нової професії, побутову реадаптацію.
Професійна реабілітація включає лікарсько-трудову та психологічну експертизу, професійне навчання, працевлаштування.
Основним завданням медичної реабілітації(вілиовлювальяого лікування), яка технологічно спрямована на вторинну профілактику, є максимальне відновлення працездатності людини. її потребують переважно особи працездатного віку з метою відновлення працездатності та самообслуговування, запобігання інвалідності.
Серед контингентів, яким необхідна медична реабілітація, перше місце займають хворі з тимчасовою втратою працездатності (більше 60 %). 22,2 % становлять особи зі стійкою непрацездатністю. Хворі з тяжкими захворюваннями, що не можуть себе обслуговувати, становлять 5,3 % і понад 6 % припадає на контингенти, що потребують перегляду групи інвалідності.
Значну питому вагу серед пацієнтів, що потребують медичної реабілітації,складають хворі терапевтичного профілю (майже половина), а також невроло-гічного, хірургічного, травматологічного та інших профілів. -
До методів медичної реабілітації відносять:
лікувальну фізкультуру;
фізіотерапію;
психотерапію;
механотерапію;
трудотерапію.
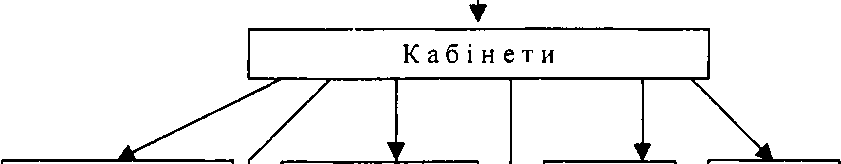
Відновлювальне лікування проводиться у відповідному відділенні, до складу якого входять різні кабінети (мал. 7).
Завідувач відділення
Механотерапії
Трудотерапії
Басейн
Мал. 7. Структура відділення відновлювального лікування.
Направляють хворих до відділення завідувачі структурних підрозділів поліклініки, а прийом і лікування проводять лікарі-спеціалісти (кардіологи, терапевти, невропатологи, травматологи-ортопеди).
Ефективне відновлювальне лікування неможливе без дотримання таких умов: своєчасний початок, використання комплексу необхідних методів, наступництво та безперервність, індивідуальний підхід до організації та проведення всієї програми лікування.
В його проведенні, крім амбулаторно-поліклінічних закладів, беруть участь багатопрофільні та спеціалізовані стаціонари, санаторно-курортні заклади.
Поліклініка разом із СЕС проводить комплекс протиепідемічних заходів, у здійсненні яких беруть участь усі лікувально-діагностичні підрозділи і насамперед дільнична служба.
Повноцінній протиепідемічній роботі сприяє діяльність кабінету інфекційних захворювань, а саме:
забезпечення своєчасного виявлення інфекційних захворювань і організація їх лікування;
надання консультативної допомоги хворим з метою уточнення діагнозу, вирішення питання про місце лікування, призначення лікування та визначення профілактичних заходів;
надання консультативної допомоги лікарям з діагностики та лікування інфекційних захворювань;
організація профілактичних щеплень;
підвищення кваліфікації медичного персоналу з питань інфекційної патології;
• аналіз інфекційної захворюваності;
• розробка заходів профілактики інфекційних хвороб.
Лікар кабінету інфекційних захворювань, окрім лікувально-діагностичної роботи, забезпечує диспансерне спостереження за реконвалесцентами, облік хворих, бактеріо- і паразитоносіїв, організацію та аналіз ефективності профілактичних щеплень, підвищення рівня знань лікарів різних спеціальностей з питань інфекційної патології, аналіз динаміки інфекційної захворюваності.
Дорослому населенню в амбулаторно-поліклінічних закладах проводять щеплення згідно з порядком, встановленим Міністерством охорони здоров'я при наявності епідпоказань, при від'їзді за кордон тощо.
За організацію і проведення щеплень несе відповідальність керівництво того закладу, в якому вони проводяться, а методичне керівництво та контроль здійснює санітарно-епідеміологічна станція.
Перед щепленням дільничний лікар-терапевт (сімейний лікар) попередньо оглядає особу, якій воно буде проведено, з метою виявлення протипоказань (захворювання, алергічні реакції та ін.).
Вакцинацію проти сказу та термінову специфічну профілактику правця проводять травматолог та хірург поліклініки.
Медичні працівники амбулаторно-поліклінічних закладів повинні володіти навичками техніки проведення щеплень і вміти надавати першу та невідкладну допомогу при ускладненнях. Для цього в кабінеті повинні бути медикаменти та інструменти для невідкладної терапії.
Для надання медичної допомоги підліткам (від 15 до 18 років), які проживають у районі діяльності поліклініки, виділяється лікар-терапевт підлітковий (одна посада на 2000 підлітків, яка вводиться замість 0,9 посади дільничного терапевта). В сучасний період медичне забезпечення цього контингенту може покладатися на дільничних педіатрів за умови зменшення чисельності дітей на педіатричних дільницях, що обумовлене зниженням народжуваності.
Зважаючи на постаріння населення, зміни в характері патології та існуючий рівень розвитку спеціалізованої медичної допомоги у великих містах, до складу поліклініки можуть включати кабінети: геріатричний, психотерапевтичний, для лікування хворих із статевими розладами та інші.
Для надання невідкладної допомоги хворим вдома та при звертаннях до поліклініки з 20-ої до 8-ої години, а також у вихідні дні в поліклініках працюють пункти (відділення) невідкладної медичної допомоги.
Ix основними завданнями є:
• надання медичної допомоги дорослому населенню при гострих захворюваннях і загостреннях хронічних хвороб;
виклики бригади швидкої допомоги (в разі необхідності);
при потребі госпіталізація хворих станцією швидкої допомоги;
забезпечення наступництва між лікарями дільниць (сімейними) і лікарями-спеціалістами при проведенні лікування та спостереження за хворими;
своєчасне повідомлення CEC про випадки вперше виявлених інфекційних захворювань.
У цьому підрозділі працює лікар-терапевт, який надає медичну допомогу хворим. Йому допомагає фельдшер або медична сестра, до функцій яких відносяться:
прийом і реєстрація телефонних викликів та звертань пацієнтів, а також лікарів поліклініки і станції швидкої допомоги;
надання хворим при самозверненні долікарської медичної допомоги в разі відсутності лікаря;
• передача виклику при необхідності на станцію швидкої медичної допомоги;
• телефонна передача в CEC екстреного повідомлення про інфекційне захворювання, даних у реєстратуру поліклініки про важкохворих для активного спостереження за ними лікарями дільниць (сімейними);
• підготовка необхідних матеріалів та інструментів.
Працівники даного підрозділу забезпечують надання медичної допомоги хворим за їх викликами, а також у випадках передачі викликів станцією швидкої медичної допомоги. Крім того, частина виїздів пов'язана з виконанням призначених медичних процедур.
Ефективність роботи поліклініки значною мірою залежить від злагодженої діяльності всіх її підрозділів і медперсоналу. Важливу роль у наданні лікувально-профілактичної допомоги належного рівня відіграє робота лікарів усіх спеціальностей, які мають забезпечити діагностику, повноцінне лікування та реабілітацію переважної частини хворих у поліклініці, диспансеризацію, проведення експертизи працездатності та профілактичних оглядів.
Значна участь лікарів-спеціалістів у первинному обслуговуванні хворих є одним із недоліків позалікарняної допомоги на сучасному етапі. При реформуванні первинної медико-санітарної допомоги на засадах сімейної медицини буде відбуватися поступова заміна лікарів-спеціалістів сімейними лікарями, ..відповідно зміниться їх співвідношення у штатному розкладі поліклінік.
![]()
\ V Доцільним і можливим є також перенесення окремих видів лікувально-профілактичної допомоги зі стаціонарів до закладів первинної медико-санітарної допомоги. Цьому сприяє створення організаційних форм скорочення стаціона-розамінюючої медичної допомоги, до яких відносяться:
денні стаціонари в поліклініках;
домашні стаціонари;
лікарняні стаціонари (відділення, палати) денного перебування.
Мережа денних стаціонарів тільки за чотири роки (1996-1999 рр.) збільшилась з 1362 до 2767, кількість ліжок у них зросла з 16898 до 36311, а кількість пролікованих хворих досягла 1 млн, 47 тис. Крім того, в домашніх стаціонарах в 1999 році лікувалось 1 млне22 тис^ хворих.
В денний стаціонар направляють хворих, здатних до активного пересування, при відсутності протипоказань для лікування в позалікарняних умовах і потреби суворого постільного режиму. В денних стаціонарах можна лікувати хворих у випадках:
• прийому деяких медикаментів, що потребує спостереження за станом пацієнта протягом певного часу;
при внутрішньовенному крапельному введенні ліків;
при підготовці хворого до складних діагностичних обстежень;
• при потребі в наданні невідкладної допомоги з приводу раптового погіршення стану під час перебування в поліклініці.
Організація денних стаціонарів в умовах впровадження економічного методу управління в .охороні здоров'я дозволяє інтенсифікувати діяльність поліклініки, повніше задовольнити потреби населення в стаціонарній допомозі.
Робота цього підрозділу спрямована на активне планове оздоровлення та лікування диспансерних хворих, які часто та тривало хворіють, на скорочення термінів тимчасової непрацездатності в працездатному віці, проведення в поліклінічних умовах деяких діагностичних досліджень, на розширення обсягу хірургічних втручань. Все це сприяє раціональному використанню ліжкового фонду.
З огляду на потужність поліклініки і стаціонару та профілізацію стаціонарного ліжкового фонду для лікування хворих створюють денні стаціонари 1-2 профілів чи багатопрофільні.
До складу денного стаціонару входять такі кабінети та палати (мал. 8).
Завідувач відділення
Кабінет лікаря
Процедурний кабінет
Палати
Кімната для прийому їжі
Кабінет психологічного розвантаження та відпочинку хворих
Мал. 8. Орієнтовна структура денного стаціонару.
Домашній стаціонар організовується для хворих із гострими та хронічними захворюваннями, які за станом здоров'я не потребують госпіталізації або якщо вона неможлива.
Відбір для лікування проводить завідувач відповідного відділення поліклініки за представленням лікуючого лікаря, який забезпечує систематичне спостереження та надання кваліфікованої медичної допомоги, проведення необхідних досліджень, консультацій і заносить всі дані в медичну карту амбулаторного хворого.
Така форма надання медичної допомоги, як домашні стаціонари, потребує подальшого удосконалення. Для їх повноцінного функціонування слід забезпечити хворому кваліфікований сестринський догляд, необхідні дослідження, належні методи та методики лікування, соціальну підтримку, корекцію харчування тощо.
В разі погіршення стану здоров'я пацієнтів при лікуванні в домашніх чи денних стаціонарах, їх терміново госпіталізують у стаціонарні відділення лікарні.
При лікуванні в денних і домашніх стаціонарах слід використовувати всі можливості лікувально-діагностичних підрозділів відповідного закладу.
Для своєчасного оздоровлення хворих, поліпшення якості медичної допомоги, забезпечення її доступності, підвищення економічної ефективності, а також з метою раціонального використання різних структур лікувально-профілактичних закладів в останні роки здійснюється переорієнтація і розширення обсягу надання кваліфікованої допомоги саме в поліклінічній ланці, а не в стаціонарі.
Прикладом може бути організація відділень (центрів) хірургії одного дня, дія яких регламентована наказом МОЗ України № 127 від 03.06.93 р. В наказі затверджені перелік, види, обсяг лікувально-діагностичної допомоги і перераховані конкретні операції за профілями: загальна хірургія (хірургічна обробка ран, видалення доброякісних пухлин шкіри, сторонніх тіл тощо); офтальмологія (видалення папілом і атером, виправлення заворотів і виворотів повік) і таке інше.
Перелік операцій може змінюватися залежно від умов оснащення та кваліфікації лікарів.
Такі підрозділи вже працюють у Києві, Львові, Житомирі та інших містах.
Відділення (центри) хірургії одного дня, як нові форми організації медичної допомоги хворим хірургічного профілю, створюються при поліклініках чи лікарнях залежно від місцевих умов.
Відбираючи хворих для надання хірургічної допомоги в амбулаторно-поліклінічних умовах, враховують їх супутню патологію, стан нервової системи, рівень житлово-побутових умов.
Після її надання слід забезпечити подальше медичне спостереження, навчити рідних у разі необхідності догляду за хворим у післяопераційний період.
При потребі хворих госпіталізують у післяопераційне відділення стаціонару.
В умовах медичного районування, притаманного великим містам, сучасні поліклініки надають багатопрофільну спеціалізовану медичну допомогу, обсяг якої залежить від їх потужності, розподілу спеціалізованих відділень і спеціалістів.
До спеціалізованої амбулаторно-поліклінічної допомоги відноситься кардіологічна, вагомість якої визначається винятковим впливом хвороб системи кровообігу на формування показників здоров'я.
Рівень захворюваності на хвороби системи кровообігу в Україні високий, в структурі смертності вони посідають перше місце (більше 50 %).
Надання високоякісної кваліфікованої допомоги таким хворим забезпечують: науково-дослідний інститут серцево-судинної хірургії АМН України, Український науково-дослідний інститут кардіології ім. М.Д. Стражеско, кардіологічні центри, диспансери, спеціалізовані відділення, кабінети в поліклініках, бригади станцій швидкої медичної допомоги.
Первинною ланкою надання допомоги є кардіологічний кабінет поліклініки, в якому працюють лікар-кардіолог, що пройшов підготовку з функціональної діагностики, в т.ч. з електрокардіографії, та медична сестра, яка володіє методикою реєстрації ЕКГ.
Його функції, види та обсяг діяльності регламентуються спеціальними наказами МОЗ України.
Основними завданнями кабінету є:
• надання на поліклінічному етапі спеціалізованої діагностичної та лікувальної допомоги хворим із захворюваннями системи кровообігу;
направлення їх у разі необхідності до кардіологічних відділень, центрів;
проведення організаційно-методичних заходів.
На консультацію до лікаря-кардіолога хворих направляють завідувач поліклініки, дільничні терапевти (сімейні лікарі) та інші спеціалісти.
Практику самозапису хворих на консультацію до кардіолога слід вважати необгрунтованою та недоцільною.
До лікаря-кардіолога направляють хворих із невстановленим або сумнівним діагнозом для вирішення питань щодо госпіталізації, направлення на медико-соціальну експертну комісію, після виписки із стаціонару, після лікування з приводу інфаркту міокарда та інших гострих і підгострих форм ішемічної хвороби серця, резистентних до проведеного лікування тощо.
Після консультації, уточнення діагнозу та призначення необхідного лікування хворі повертаються до лікаря, який при потребі знову направляє їх до кардіолога для подальшого лікування і диспансерного нагляду.
Лікар кардіологічного кабінету разом із терапевтами дільниць (сімейними лікарями) відбирає хворих для лікування в спеціалізованих кардіологічних відділеннях стаціонарів.
Він також направляє деяких хворих на доліковування в місцеві санаторії (після гострого інфаркту міокарда, хірургічних втручань з приводу аневризми серця, аортокоронарного шунтування, з нестабільною стенокардією).
Після повернення зі стаціонару чи з реабілітаційного відділення санаторію кардіолог забезпечує їх подальше лікування та диспансерний нагляд.
Він координує та контролює діяльність ряду підрозділів поліклініки щодо виявлення та якісного обліку хворих із захворюваннями системи кровообігу, а також осіб з відповідними факторами ризику.
Слід зазначити, що в структурі захворюваності перше місце посідають хвороби органів дихання, а серед них ті, що мають хронічний перебіг, який впливає на погіршення стану здоров'я, знижує працездатність, збільшує навантаження на лікувально-профілактичні заклади, зумовлює нагальну потребу в удосконаленні медичної допомоги хворим пульмонологічного профілю.
До закладів з надання спеціалізованої пульмонологічної допомоги відносяться: державний пульмонологічний центр, пульмонологічні відділення обласних та міських лікарень, пульмонологічні кабінети міських і районних лікарень.
Пульмонологічний кабінет у поліклініці забезпечує спеціалізовану лікувально-діагностичну допомогу при неспецифічних захворюваннях легень (НЗЛ).
Згідно з тимчасовою робочою клінічною класифікацією до НЗЛ відносяться: гострі та хронічні бронхіти та пневмонії, бронхіальна астма, інфекційна деструкція легень (абсцес і гангрена), бронхоектатична хвороба та плеврити.
Лікар пульмонологічного кабінету надає консультативну та методичну допомогу з питань попередження, своєчасного виявлення, лікування та диспансерного спостереження хворих на НЗЛ.
Він також проводить консультації, здійснює диспансерне спостереження та лікування хворих працездатного віку при хронічному бронхіті, хронічній пневмонії, бронхіальній астмі інфекційно-алергічного генезу, бронхоектатичній хворобі, впроваджує в практику найновіші методи профілактики, діагностики, лікування та підвищує кваліфікацію лікарів і середнього медичного персоналу.
Разом з лікарями дільниць направляє хворих на госпіталізацію в пульмонологічні відділення в таких випадках:
• у разі необхідності проведення спеціальних досліджень з метою диферен-ційної діагностики бронхолегеневих захворювань;
• при важкому перебігу пневмонії, бронхіальної астми;
• при хронічному обструктивному бронхіті з легеневою недостатністю у фазі загострення;
' при ексудативному плевриті неспецифічної етіології та інших захворюваннях.
У деяких випадках виникає потреба в направленні хворих до державного пульмонологічного центру - при необхідності хірургічного лікування, при бронхолегеневих захворюваннях різної етіології (включаючи вроджену патологію) з важким перебігом, з гострими та хронічними абсцесами легень тощо.
З метою забезпечення достатньої за обсягом і рівнем медичної допс^моги розроблені та впроваджені різні організаційні форми щодо інтегрування всіх видів медичної діяльності, ефективного розподілу, використання всіх засобів і коштів системи охорони здоров'я. Вирішенню цих проблем сприяють територіальні медичні об'єднання (ТМО) - комплекс лікувально-профілактичних установ і закладів, функціонально та організаційно пов'язаних між собою.
Під контролем лікаря медичну допомогу хворим може надавати цілитель, застосовуючи методи народної та нетрадиційної медицини.
Згідно з Положенням про організацію роботи цілителя, затвердженим наказом МОЗ України № 36 від 11 лютого 1998 року, ним є особа, яка не маючи спеціальної медичної освіти, володіє певним обсягом професійних знань і вмінь в галузі народної та нетрадиційної медицини.
За Державним класифікатором професій (ДК 003-95, затвердженим наказом Держстандарту України № 257 від 27 липня 1995 року), ця професія віднесена до молодших спеціалістів у галузі медицини.
Цілитель має право здійснювати професійну діяльність за умови отримання ліцензії на медичну діяльність в галузі народної та нетрадиційної медицини.
Він повинен узгоджувати свої дії щодо надання консультативної та лікувальної допомоги пацієнтам з лікарем-спеціалістом; вести облікову документацію (журнал обліку діагностично-лікувальних сеансів, процедур з записом в ній паспортних даних пацієнтів, діагностичних висновків, обсягу лікувальних процедур, спостережень за динамікою стану здоров'я та висновків щодо ефективності лікування).
В разі відсутності ефекту лікування чи виникнення ускладнень цілитель повинен забезпечити консультацію лікаря-спеціаліста чи направити пацієнта до лікувального закладу з метою надання кваліфікованої допомоги.
Лікар, який контролює медичну діяльність цілителя, зобов'язаний:
• визначати показання та протипоказання щодо призначення пацієнтам лікування методами народної та нетрадиційної медицини;
• організовувати комплексний лікувально-діагностичний процес;
вести медичну документацію (медичні карти амбулаторного, стаціонарного хворого);
проводити аналіз ефективності використання методів народної та нетрадиційної медицини;
забезпечувати своєчасну кваліфіковану допомогу пацієнту при будь-якому погіршенні стану здоров'я.
Лікар, який контролює медичну діяльність цілителя, має право:
• припинити чи заборонити, при потребі, застосування методів народної та нетрадиційної медицини;
• вносити пропозиції щодо змін в організації роботи цілителя;
• виступати з пропозицією про анулювання або припинення дії ліцензії МОЗ України.
Цілитель і лікар, що його контролює, несуть відповідальність за:
дії, що призвели до шкідливих наслідків для здоров'я пацієнта;
достовірність облікових і звітних даних;
• порушення чинного законодавства щодо надання медичної допомоги та порядку здійснення підприємницької діяльності.
В медичному забезпеченні населення важлива роль належить лікувально-допоміжним та діагностичним підрозділам: фізіотерапевтичному відділенню, ЛФК, клініко-діагностичній лабораторії, рентгенівському відділенню (кабінету), кабінету функціональної діагностики, ендоскопічному кабінету.
їх діяльність суттєво впливає на якість діагностики та лікування. Обсяг виконуваної ними роботи досить значний. У зв'язку з розвитком медичних технологій він постійно збільшується.
З метою покращання організації праці, збільшення об'єму досліджень, підвищення їх якості та впровадження нових методів у клініко-діагностичних лабораторіях використовують затверджені МОЗ СРСР та МОЗ України уніфіковані методи лабораторної діагностики з окремих розділів (загально-клінічні, гематологічні, біохімічні, імунологічні, мікробіологічні).
їх впровадження дозволяє порівнювати результати досліджень різних лабораторій, зменшити їх повторення, упорядкувати забезпечення лабораторій готовими наборами реактивів, обладнанням і таке інше.
Для раціональної праці лікарів і лаборантів впроваджено розрахункові норми часу на виконання клініко-діагностичних аналізів.
Значне підвищення фізіотерапевтичної активності в комплексній терапії сприяє скороченню тривалості та матеріальних витрат на лікування хворих і зменшенню застосування медикаментозних препаратів.
Фізіотерапевтична допомога надається в спеціалізованих лікарнях та поліклініках і кабінетах (відділеннях) фізіотерапії лікувально-профілактичних закладів.
Лікар-фізіотерапевт, отримавши спеціальну підготовку, зобов'язаний проводити лікування, реабілітацію, профілактику диспансерній групі хворих.
Він веде амбулаторний прийом, здійснює контроль за правильним вибором методики лікування, проводить нагляд за виконанням середнім медичним персоналом призначень, вивчає доцільність фізіотерапевтичних процедур призначених лікуючими лікарями та аналізує їх помилки.
Під безпосереднім керівництвом лікаря фізіотерапевта, старшої медичної сестри відділення (кабінету) інші медсестри проводять фізіотерапевтичні процедури у відділенні та вдома за призначеннями лікуючих лікарів.
У лікувально-профілактичних закладах також функціонують кабінети рефлексо- та лазеротерапії.
Сучасні тенденції розвитку медичних технологій щодо ефективного використання матеріально-технічних і кадрових ресурсів, підвищення якості лікувально-діагностичного процесу зумовили реорганізацію та вдосконалення служби променевої діагностики та терапії.
Згідно з наказом МОЗ України № 340 від 28.11.97 р. створені та функціонують медичні діагностичні центри. В багатьох лікарнях і поліклініках організовані нові підрозділи, де крім традиційних рентгенологічних, широко застосовуються ультразвукові, рентгеноендоскопічні та рентгенохірургічні методи, рентгенівська комп'ютерна, магнітно-резонансна томографія та клінічна термографія, інші методи променевої діагностики,
З огляду на незадовільні екологічні умови в Україні особливої актуальності набули заходи радіаційного контролю та упорядкування рентгенологічних досліджень із заміною їх на неіонізуючі методики променевої діагностики (ультразвукові, магнітно-резонансної томографії та клінічної термографії тощо).
Контрольні питання
Чинники, що визначають роль амбулаторії і поліклініки у медичному забезпеченні населення.
Завдання міської поліклініки.
Характеристика основних розділів роботи поліклініки.
Структура поліклініки.
Формування штатів поліклініки.
Функції реєстратури.
Переваги та недоліки дільничного принципу обслуговування населення.
Обов'язки дільничного терапевта та дільничної медичної сестри.
Визначення диспансерного методу, його принципи, етапи диспансеризації.
Принципи та методи відбору контингентів для диспансерного спостереження.
Види реабілітації, їх суть та організація медичної реабілітації.
Організація роботи кабінету інфекційних захворювань.
Призначення пункту невідкладної допомоги.
Значення стаціонарозамінюючої допомоги, її організаційні форми.
Функції та структура денного стаціонару.
Причини посилення окремих видів спеціалізованої допомоги в поліклініках, їх організаційні форми.
Завдання допоміжно-діагностичних підрозділів поліклініки.
Правові засади надання медичної допомоги цілителями, організація контролю за їх медичною діяльністю.
