
- •Учебная литература
- •Предисловие ко 2-му изданию
- •Предисловие к 1-му изданию
- •Развитие ортопедической стоматологии
- •Глава 1 методы клинического обследования больных и общая симптоматология
- •Осмотр и обследование органов полости рта
- •Метод перкуссии (выстукивание)
- •Метод зондирования
- •Оценка состояния зубных рядов
- •Оценка окклюзионных и артикуляционных соотношений зубных радов
- •Оценка состояния слизистой оболочки рта
- •Обследование челюстных костей
- •Обследование височно-нижнечелюстных суставов
- •Обследование мышц головы и шеи
- •Рентгенологические исследования
- •Диагностические модели
- •Для диагностических целей целесообразно применение инди- видуальных артикуляторов (см. Рис. 214).
- •Географические исследования
- •Термодиагностика
- •Оформление диагноза
- •Прогноз
- •Основные лечебные средства, применяемые в ортопедической стоматологии
- •Глава 2 заболевания твердых тканей зубов Этиология и патогенез
- •Клиническая картина
- •Лечение при частичном разрушении коронок зубов
- •Углы. Стенки полости могут сходиться друг с другом под углом или иметь плавный, закругленный переход.
- •I Лечение при полном разрушении коронковойчасти зуба
- •Патологическая стираемость зубов
- •Этиология и патогенез
- •Клиническая картина
- •Лечение
- •Встречное протезирование вкладками и(или) коронками с ис-пользованием одинаковых по износостойкости конструкционных материалов показано приантагонистах со II — iiIстепенью па- тологической стертости.
- •Глава 3частичная адентия(частичное отсутствиезубов)
- •Этиология и патогенез
- •Клиническая картина
- •Диагноз
- •Лечение
- •Его ответную реакцию вприведенном клиническом случае. Допус- тим,что жевательное давление передается через пищевой комок,
- •Прогноз
- •Глава 4частичная вторичная адентия,осложненная деформацией зубных рядов
- •Стичная вторичная адентия,
- •Этиология и патогенез
- •Лечение
- •Глава 5заболевания пародонта
- •Диагноз и дифференциальный диагноз
- •Профилактика
- •Клиническая картина
- •Диагноз и дифференциальный диагноз
- •Лечение
- •Но быть предусмотрено нивелирование всех факторов, ведущих кперегрузке опорных зубов.
- •Глава 6заболевания
- •Клиническая картина
- •Этиология и патогенез
- •Диагноз и дифференциальный диагноз
- •Лечение
- •Клиническая картина
- •Этиология и патогенез
- •Диагноз и дифференциальный диагноз
- •Лечение
- •Глава 7полная вторичнаяадентия
- •Движения и т.П., уточняя ееграницы.
- •Функционально-присасывающиеся слепки (оттиски)
- •Определение центрального соотношения челюстей
- •От этого край верхнего валика может выступать из-под губы на 2 мм,быть на уровне ее иливыше края верхней губы на 2мм (рис. 200).
- •Проверяя конструкцию протеза, можно наблюдать такую жекартину, как при фиксации нижней челюсти не в центральном, а впереднем или заднем соотношении.
- •Глава 8заболевания,
- •Этиология, патогенез
- •Клиническая картина
- •Этиология и патогенез
- •Клиническая картина
- •Дифференциально-диагностические тесты при токсико-химических
- •Лечение и прогноз
- •Глава 9 челюстно-лицевая ортопедия
- •Фиксирующие аппараты
- •Репетирующие аппараты
- •Формирующие аппараты
- •Замещающие аппараты (протезы)
- •Комбинированные аппараты
- •Переломыальвеолярного отростка
- •Переломытела верхней челюсти
- •Переломы нижней челюсти
- •Неправильно сросшиеся переломы челюстей
- •Ложные суставы
- •Контрактура нижней челюсти
- •Дефекты и деформациигуб иподбородочного отдела
- •Дефектыверхней челюсти и неба
- •Дефекты нижней челюсти
- •Дефекты лица
- •Глава 10 ортопедическое лечение адентиис использованием
- •Клиническиеосновы имплантологии
- •Тов итрех типоразмеров режущих инструментов, соответствую- щих по форме диск-имплантату.
- •Отсроченное постимплантационное протезирование
- •Глава 11 функциональная патология зубочелюстной
- •Вторичная частичная адентия
- •Использование физиологических резервов пародонта при применениимостовидных протезов1
- •Влияние блокированных мостовидным протезом зубов на зубы-антагонисты [
- •Отрицательные стороны применениянесъемных мостовидных протезов
- •Предметный указатель
- •Оглавление
- •Глава7 . Полная вторичная адентия. —а.П.Воронов, в.Н.Копейкин 381 Топографоанатомические особенности беззубых челюстей 381
- •Глава 9. Челюстно-лицевая ортопедия. — м.З.Миргазизов 479
- •Ортопедическая стоматологая
Лечение
Лечение больных сострым вывихом заключается во вправле-нии вывиха ииммобилизации нижней челюсти на10—15 дней путем наложенияшин или пращевиднойповязки. Методы вправ-ления острых вывихов описаны влитературе похирургической стоматологии.
Для лечения привычных вывиховприменяют съемные и несъемные ограничителиоткрывания рта. Различают двавида ограничителей открывания рта.
378



Рис. 186. Ограничение открывания рта за счет создания препятствия движению нижней челюсти упором на передний край ветви,
а, б — механизм ограничения открывания рта (схема); в — аппарат Шредера; г— аппарат Ядровой.


Рис. 187. Ограничение открывания рта путем межчелюстного шарнир- ного связывания,
а — аппарат Петросова; б — аппарат Ходорович—Бургонской.
379
Первый основан на создании препятствия движению нижней челюсти за счет упора на передний крайее ветви. Это достигает- ся спомощью съемных илинесъемных аппаратов,снабженных отростками с пелотами, упирающимися вветвь нижней челюсти (рис. 186).
Второй вид ограничителей открываниярта построен наприн- ципемежчелюстного шарнирногосвязывания спомощью назуб- ных аппаратов и приспособлений (рис. 187).
Срок лечения указанными аппаратами 2—3 мес. Эффектив- ность леченияповышается приназначении медикаментозного ифизиотерапевтического лечения. При лечениивывихов по показа-ниям проводят другие ортопедические мероприятия:избиратель- ноепришлифовывание зубов приналичии преждевременных окклюзионных контактов; нормализациюмежальвеолярной вы-соты при ее нарушениях, восстановлениепутем протезированияотсутствующих зубов.
При комплексном лечении привычных вывихов применяютортопедические вмешательства, медикаментозные, физические ихирургические методы, релаксационнуютерапию для снятия спаз-ма жевательных мышц,блокаду жевательных мышцанестетика- ми,массаж, упражнения.
Высокий лечебныйэффект достигается при использованииоперативных способов,репозиции ификсации диска, укрепле- ния связочного аппарата сустава (Ф. Т. Темерханов).
Глава 7полная вторичнаяадентия
ТОПОГРАФОАНАТОМИЧЕСКИЕ ОСОБЕННОСТИ БЕЗЗУБЫХ ЧЕЛЮСТЕЙ
Причинами, вызывающимиполную потерю зубов, чаще все- гоявляются кариес иего осложнения, пародонтит, травма идругие заболевания; очень редковстречается первичная (врож- денная) адентия.Полное отсутствие зубов в возрасте40—49 лет наблюдается в1% случаев, в возрасте50—59 лет — в5,5% и улюдей старше 60 лет — в25% случаев.
При полной потерезубов вследствие отсутствия давления на подлежащиеткани усугубляются функциональные нарушения и
быстро усиливается атрофия лицевого скелета и покрывающих его мягких тканей. Поэтому протезирование беззубых челюстей яв- ляется методом восстановительного лечения, приводящим к за- держке дальнейшей атрофии.
С полной потерейзубов тело иветви челюстей становятсятоньше, аугол нижней челюсти более тупым,кончик носа опус- кается, носогубные складки резко выражены,опускаются углы рта идаже наружный край века.Нижняя треть лица уменьшается вразмерах. Появляетсядряблость мышц илицо приобретает стар- ческое выражение. В связи сзакономерностями атрофиикостной ткани вбольшей мере с вестибулярной поверхности на верхнейи сязычной — нанижней челюсти образуется так называемая старческая прогения (рис. 188).
При полной потере зубов изменяется функция жевательных Iмышц. Врезультате уменьшения нагрузкимышцы уменьшаются вобъеме, становятся дряблыми,атрофируются. Происходит значи- тельноеснижение биоэлектрической активностиих, при этом фаза биоэлектрическогопокоя по временипреобладает над пе- риодом активности.
Изменения происходят и вВНЧС. Суставная ямка становит- ся площе,головка смещается кзади и вверх.
Сложность ортопедического лечения заключается в том,что при этихусловиях неизбежнопроисходят атрофическиепроцес- сы, врезультате которыхутрачиваются ориентиры, определяю- щиевысоту иформу нижнегоотдела лица.
Протезирование приполном отсутствии зубов, особенно на
381

Рис. 188. Вид человека при полном отсутствии зубов, а — до протезирования; б — после протезирования.
нижней челюсти, —одна из наиболеесложных проблем ортопеди- ческой стоматологии.
При протезировании больных сбеззубыми челюстями реша- ют три основных вопроса:
Как укрепить протезы на беззубых челюстях?
Как определить необходимую, строго индивидуальную вели- чину и форму протезов, чтобы они наилучшим образом восста- навливали внешний вид лица?
Как сконструировать зубные ряды в протезах, чтобы они функционировали синхронно с другими органами жевательного аппарата, участвующими в обработке пищи, образовании речи и дыхания?
Для решения этих задач необходимо хорошо знатьтопографи- ческое строениебеззубых челюстей и слизистой оболочки.
На верхней челюсти приобследовании прежде всего об- ращают внимание на выраженностьуздечки верхней губы, кото- раяможет располагаться отвершины альвеолярногоотростка ввиде тонкого иузкого образования или ввиде мощного тяжаши- риной до 7 мм.
На боковой поверхности верхней челюсти имеютсяскладки щеки —одна или несколько.
За бугром верхней челюсти расположена крылочелюстнаяскладка, котораяхорошо выражена при сильном открывании рта.
382
Если перечисленные анатомические образования не учитывать при получении слепков, то при пользовании съемными протезами в этих участках будут пролежни или протез будет сбрасываться.
Граница между твердым и мягким небом называется лини- ей А. Она может быть в виде зоны от 1 до 6 мм шириной. Кон- фигурация линии А также бывает различной в зависимости от конфигурации костной основы твердого неба. Линия может рас- полагаться до 2 см впереди верхнечелюстных бугров, на уровне бугров или до 2 см уходить в сторону глотки, как показано на рис. 189. В клинике ортопедической стоматологии ориентиром про- тяженности заднего края верхнего протеза служат слепые отвер- стия. Задний край верхнего протеза должен перекрывать их на 1— 2 мм. На вершине альвеолярного отростка, по средней линии, часто бывает хорошо выраженный резцовый сосочек, а в пере- дней трети твердого неба — поперечные складки. Эти анатоми- ческие образования должны получить хорошее отображение на слепке, в противном случае они будут ущемляться под жестким базисом протеза и причинять боль.
Шов твердого неба в случае значительной атрофии верхней челюсти бывает резко выражен, и при изготовлении протезов его обычно изолируют.
Слизистая оболочка, покрывающая верхнюю челюсть, непод- вижна, на разных участках отмечается различная податливость. Имеются аппараты различных авторов (А. П. Воронов, М. А. Со- ломонов, Л. Л. Соловейчик, Е. О. Копыт), при помощи которых определяют степень податливости слизистой оболочки (рис. 190). Наименьшей податливостью обладает слизистая в области неб- ного шва — 0,1 мм и наибольшей — в задней трети неба — до 4 мм. Если при изготовлении пластиночных протезов этого не учитывать, то протезы могут балансировать, ломаться или, ока- зывая повышенное давление, приводить к возникновению про- лежней или повышенной атрофии костной основы в этих обла- стях. В практике не обязательно пользоваться этими аппаратами, можно при помощи пальцевой пробы или ручкой пинцета опре- делить, достаточно ли податлива слизистая оболочка.
На нижней челюсти протезное ложе значительно мень- ше, чем на верхней. Язык с потерей зубов изменяет свою форму и занимает место отсутствующих зубов. При значительной атро- фии нижней челюсти подъязычные железы могут располагаться на вершине альвеолярной части.
При изготовлении протеза на нижнюю беззубую челюсть также необходимо обращать внимание на выраженность уздечки ниж- ней губы, языка, боковых вестибулярных складок и следить за тем, чтобы эти образования получили хорошее и четкое отобра- жение на слепке.
Большое внимание при обследовании больных с полной вторичной адентией уделяют ретромолярной области, так как за счет нее расширяют протезное ложе на нижней челюсти. Здесь
383
Рис. 189.
Варианты
конфигура- ции
линии А.
Рис. 190. Аппарат Воронова для определения податливости сли- зистой оболочки.
находится так называемыйпозадимолярный бугорок. Онможет быть плотным ифиброзным илимягким и податливым иего всегда нужно перекрывать протезом, но никогда край протеза нельзя располагать на этом анатомическом образовании.
Ретроальвеолярная область расположена с внутренней сторо- ныугла нижней челюсти. Сзади она ограничена передней неб- нойдужкой, снизу —дном полостирта, изнутри — корнемязыка; наружной границей ееявляется внутреннийугол нижней челю-сти.
Эту область также необходимо использовать при изготовле-нии пластиночных протезов. Для определения возможности со- здания«крыла» протеза в этой зонесуществует пальцевая проба. Вретроальвеолярную область вводят указательныйпалец и про-
сят больного выдвинуть язык и коснуться имщеки с противо-положной стороны.Если при такомдвижении языка палецоста- ется на месте, не выталкивается, то край протезанеобходимо довести до дистальнойграницы этойзоны. Если же палец вы- талкивается, то создание«крыла» неприведет куспеху: такой протезбудет выталкиватьсякорнем языка.
В этой области бывает часто выраженнаяострая внутренняякосая линия, которую необходимо учитывать при изготовлении протезов.При наличииострой внутренней косойлинии в проте- зеделают углубление, изолируют эту линию или в этомместе изготавливают эластичную прокладку.
На нижней челюсти иногдавстречаются костные выступы, носящие название экзостозов. Они, как правило, располагаются вобласти премоляров сязычной стороны челюсти. Экзостозымогут быть причиной балансирования протеза,болевых ощуще- ний и травмы слизистойоболочки. Протезы в такихслучаях изготавливают сизоляцией экзостозов илиделают мягкую под-кладку вэтих участках; кроме того, края протезов должны пере-крывать эти костныевыступы, впротивном случае будет нару- шаться функциональная присасываемость.
КЛАССИФИКАЦИЯ БЕЗЗУБЫХ ЧЕЛЮСТЕЙ
После удаления зубов альвеолярные отросткичелюстей хоро- шо выражены, но со временем они атрофируются и уменьша-ются в размерах, причем чембольше времени прошло послеудаления зубов, тем атрофия выражена резче. Кроме того,если этиологическим факторомполной адентиибыл пародонтит, то атрофическиепроцессы, как правило, протекают быстрее. Послеудаления всех зубов процесспродолжается вальвеолярных отрост- ках ителе челюсти. В связи с этимбыло предложено несколькоклассификаций беззубых челюстей. Наибольшее распространениеполучили классификации Шредера дляверхней беззубой челюс- ти и Келлера длянижней беззубой челюсти.Шредер различает тритипа верхней беззубой челюсти (рис. 191).
Первый тип характеризуется высоким альвеолярнымотрост- ком, который равномерно покрыт плотной слизистой оболочкой,хорошо выраженными буфами,глубоким небом,отсутствием или слабовыраженным небным валиком (торусом).
Второй тип отличается средней степеньюатрофии альвеоляр-ного отростка, маловыраженнымибуграми, среднейглубины не- бом, выраженным торусом.
Третий тип — полноеотсутствие альвеолярного отростка, резко уменьшенные размерытела верхней челюсти,слабо развитыеаль- веолярныебугры, плоскоенебо, широкий торус. Вотношении протезирования наиболееблагоприятен первый типбеззубых верх- них челюстей.
14-3384 385

Рис. бов.
Типы атрофии верхней челюсти при полном отсутствии зу-
И. Дойников к классификации Шредера добавил еще два типа челюстей.
Четвертый тип, длякоторого характерныхорошо выраженный альвеолярный отросток в переднемучастке и значительная атро-фия в боковых.
Пятый тип — выраженный альвеолярный отросток вбоковых участках и значительнаяатрофия в переднем отделе.
Келлер различает четыре типа беззубых нижнихчелюстей (рис.
192).
Первый тип —челюсть срезко выраженной альвеолярнойчастью, переходная складкарасположена далеко от альвеоляр-ного гребня.
Второй тип —равномерная резкая атрофия альвеолярной ча- сти, подвижная слизистая оболочкарасположена почти науров- неальвеолярного гребня.
Третий тип — альвеолярнаячасть хорошо выражена вобласти переднихзубов и резкоатрофирована вобласти жевательных.
Четвертый тип — альвеолярнаячасть резко атрофирована вобласти переднихзубов ихорошо выражена вобласти жеватель- ных.
В отношении протезирования наиболее благоприятны первый и третийтипы беззубых нижних челюстей.
Ю. Курляндский свою классификацию нижних беззубых че- люстей построил не только по степени убыли костной ткани аль- веолярной части, но и в зависимости от изменения топографии прикрепления сухожилий мышц. Он различает 5 типов атрофии нижней беззубой челюсти. Если сопоставить классификацию Кел- лера и В. Ю. Курляндского, то третий тип атрофии по В. Ю. Кур- ляндскому можно расположить между вторым и третьим типами по Келлеру, когда атрофия произошла ниже уровня мест при-
Рис. бов.
Типы атрофии нижней челюсти при полном отсутствии зу-
крепления мышц с внутренней ивнешней сторон.Тем не менеепрактика показывает,что ни одной изклассификаций неудает- сяпредусмотреть все многообразие встречающихся вариантов атрофии челюсти. Кроме того, для качественногопользования протезами неменьшее, а иногда и большеезначение имеют форма и рельеф альвеолярного гребня.Наибольший эффект ста- билизации достигается приравномерной атрофии, широком, а не высоком и узкомгребне. Эффективной стабилизации можно достичь прилюбых клиническихситуациях, если учтено отно- шение мышц к альвеолярномуотростку итопография клапан- ной зоны.
Челюсти покрыты слизистой оболочкой, которую клиничес- ки можно разделить на три типа:
Нормальная слизистая оболочка: умеренно податлива, уме- ренно выделяет слизистый секрет, бледно-розового цвета, мини- мально ранима. Наиболее благоприятна для фиксации протезов.
Гипертрофическая слизистая оболочка: большое количество межуточного вещества, гиперемирована, при пальпации рыхлая. При такой слизистой оболочке создать клапан нетрудно, но про- тез на ней подвижен и может легко потерять контакт с оболоч- кой.
Атрофическая слизистая оболочка: очень плотная, белесова- того цвета, бедно ослизнена, сухая. Этот тип слизистой самый неблагоприятный для фиксации протеза.
Суппли предложил термин«болтающийся гребень». Вданном случае имеются ввиду мягкиеткани, находящиеся на вершинеальвеолярного отростка, лишенные костной основы.«Болтающий- ся гребень» встречается вобласти переднихзубов послеудале- ния их при пародонтите, иногда вобласти бугров наверхней челюсти, когда произошла атрофия костной основы и в избыткеостались мягкиеткани. Если такой гребень взятьпинцетом, онбудет смещаться всторону. При протезировании больных с на- личием«болтающегося гребня» используют специальные приемы получения слепков(см. далее).
При изготовлении протезов набеззубые челюсти необходимо учитывать, что слизистаяоболочка нижней челюсти быстрее отве- чает более выраженнойболевой реакцией на давление.
Наконец, надо знатьпонятия «нейтральная зона» и«клапан- наязона». Нейтральной зоной называется границамежду подвиж- ной и неподвижной слизистой оболочкой.Этот термин впервыебыл предложен Тревиссом. Часто нейтральнойзоной называют переходную складку. Нам кажется,что нейтральнаязона прохо-дит несколько ниже переходной складки, вобласти так называ-емой пассивно-подвижной слизистой оболочки (рис. 193).
Термин «клапаннаязона» обозначает контакт края протеза с подлежащимитканями. При выведении протеза из полости ртаклапанной зоны несуществует, так как это не анатомическоеобразование.
14* 387
Рис.
193.
Переходная
складка
при
полном
отсутствии
зубов
(схема).
1 — активно-подвижная слизистая оболочка; 2 — пассивно-подвижная слизистая оболочка (нейтральная зона); 3 — неподвижная слизистая оболочка.
ОБСЛЕДОВАНИЕ БОЛЬНОГО
Обследование начинают с опроса, во время котороговыяс- няют: 1) жалобы; 2)причины и время потеризубов; 3)данные о перенесенных заболеваниях; 4) пользовался ли больнойсъем- ными протезами раньше.
После опроса переходят космотру лица и полости рта больно-го. Отмечают асимметрию лица, выраженностьносогубных и под-бородочных складок, степеньуменьшения высоты нижнегоот- дела лица, характер смыкания губ, наличие заед.
При обследовании преддверия ртаобращают внимание на вы- раженностьуздечки, щечных складок. Необходимо тщательно изу- читьтопографию переходной складки. Обращают внимание насте- пень открываниярта, характер соотношения челюстей (ортогна- тическое, прогеническое, прогнатическое), наличие хруста всуставах, боли при движениинижней челюсти.Определяют сте- пень атрофииальвеолярных отростков,форму отростка — узкий или широкий.
Альвеолярные отросткиследует не только осмотреть, но ипропальпировать дляобнаружения экзостозов,острых костных вы-ступов, корней зубов, прикрытых слизистой оболочкой и невиди-мых приосмотре. Принеобходимости следует провести рентгено- графию. Пальпацияважна для определения наличияторуса, «бол- тающегося гребня», степениподатливости слизистой оболочки.Определяют, нет ли хронических заболеваний (красныйплоский лишай, лейкоплакия слизистой оболочки).
Кроме осмотра и пальпации органов полостирта, по показа-ниям проводят рентгенографиюВНЧС, электромиографиюжева- тельных мышц, записьдвижений нижней челюсти и т. д.
Таким образом, детальное обследование анатомических усло- вий полости ртабольного при полном отсутствии зубов поз- воляет уточнитьдиагноз, определитьстепень атрофии альве- олярных отростков, тип слизистой оболочки, наличиеэкзосто- зов и т. д.
Все полученныеданные позволятврачу определить дальней-шую тактику припротезировании, выбрать нужный слепочныйматериал, вид протеза — обычный или с эластичнойподклад- кой, границыбудущих протезов и т. д.
388
ПРОТЕЗИРОВАНИЕ ПРИ ПОЛНОЙ АДЕНТИИ
Анатомические слепки (оттиски)
После обследования больного приступают к получению анатомического слепка.Этот этапвключает: 1) подбор стандар- тнойложки; 2)выбор сл епочногоматериала; 3)установку лож- ш сослеп очным материалом на челюсти; 4)оформление краев слепка; 5) выведение слепка; 6) оценку слепка.
Для получения анатомического слепка подбирают стандарт- ную металлическую ложку по номеру, соответствующему вели-чине челюсти.
Из слепочных материалов применяют термопластические мас- сы, альгинатные илигипс. Термопластические массы недают четкого отображениянейтральной зоны, переходной складки, поэтому для этих целей ихприменять нецелесообразно. При незначительной атрофии альвеолярныхотростков можно пользо-ваться альгинатными слепочными материалами, а присильной атрофии, когда необходимо отодвинуть с протезного ложа под-вижную слизистую оболочку или подъязычные железы, смещен- ные на вершину гребня альвеолярного отростканижней беззу- бой челюсти, использование этих массвызывает определенныетрудности. В такихслучаях лучше применять гипс.
При протезированиибольных с«болтающимся гребнем» нуж- но слепокполучать без давления итакими массами, которые бы несместили этот гребень всторону и несдавили его. Дляэтих целейиспользуют альгинатные массы илижидкий гипс.
Перед снятием слепкастандартную ложку(ее края)можно индивидуализировать. Дляэтого покраю ложки укладывают раз- мягченную исогнутую пополам полоскувоска, приклеиваюткраю горячим шпателем и,введя ложку в полость рта, об-жимают воск поскату альвеолярных отростков.Участки вос- ка, зашедшие на активно-подвижнуюслизистую оболочку, сре- зают.
Ложку со слеп очной массойустанавливают на челюсти,уме- ренно прижимают и оформляют края активным (больнойпроиз- водит движения языком, губами) ипассивным (врач пальцамимассирует щеки, губы) способами. После затвердевания илиструктуирования слепочной массы ложку со слепком осторожновыводят из полости рта и производят оценку слепка.Обращают внимание на то,как прояснялось пространство забуграми, чет- ко ли отобразились уздечки,нет ли пор и т. д.
Затем на анатомическом слепке химическим карандашом от- мечают границы будущей ложки-базиса ипередают взуботехни- ческую лабораторию для изготовлениямодели и индивидуальной ложки-базиса.
389
Методы фиксации протезов
Фиксация — это укрепление протеза начелюсти при еепо- кое и привспомогательных движениях. Силафиксации протеза зависит от анатомических условий полостирта, типа слизистой оболочки иметода получения слепка.
Известны различныеметоды укрепления протезов на челюс-тях: механические,хирургические, физические. Однако вследствие недостаточнойэффективности идругих отрицательных свойств они не нашли широкогоприменения вклинике ортопедической стоматологии.
В последние годы широкое распространение получил физи- ко-биологический метод достижения фиксации. Сущностьего заключается втом, что протезы фиксируются засчет адгезии и функционального присасывания.
Для обеспечения адгезии зубного протеза необходимо, что-бы поверхность его точноотображала поверхностьсоответствую- щих тканей протезного ложа. Не толькомакро-, но и микроре-льеф слизистой оболочки рта долженнайти точноеотображение набазисе протеза. Между двумя конгруэнтными поверхностями, разделеннымитонким слоем слюны, возникают силымолекуляр- ногосцепления, способствующие удержанию протеза начелюс- ти. Силаприлипания зависит от точностиповторения микроре-льефа слизистой оболочки и площади протезного ложа.Однако практика показывает,что силаприлипания протезовсоставляет 200—300 г,что достаточно дляфиксации протеза впокое и со- вершеннонедостаточно при различныхжевательных нагрузках.
Функциональное присасывание основано на созданиипод протезомотрицательного воздушного пространства.Как бы иде-ально небыл изготовлен протез, прижевательных движениях он несколько смещается.При этоммежду протезом иподлежащей слизистой оболочкойбудет образовываться пространство сраз- реженнымвоздухом ипротез будет хорошо фиксироватьсяза счет разницы с атмосферным давлением. Вклинике это достигается:
точностью длины краев протеза; 2) объемностью краев; 3) не- которым давлением края протеза на подлежащие ткани.
На верхней челюсти с вестибулярной поверхности границапротеза должна покрывать пассивно-подвижную слизистуюоболочку, несколько сдавливая ее,контактировать скуполом переходной складки (активно-подвижной слизистой оболочкой) ииметь вогнутую вестибулярную поверхность. При такойконфи- гурации края протеза вэту область будет подсасыватьсящека ификсация протезабудет ещелучше, так как наружному воздуху, чтобы разомкнутьклапан, необходимо преодолеть сложныйпуть (рис.194). Полинии А задний край протеза наверхнюю челюсть должен на 1— 2 ммзаходить намягкие ткани, также несколькосдавливая их.
На нижнюю челюсть изготавливают протезы сразумно расши-
390

ис. 194. Расположение края протеза на верхней челюсти (схема), а— по переходной складке; б — по линии А.
ренными границами, покрывая по возможности ретромолярное и подъязычное пространство,создавая крылья в ретроальвеоляр- ном пространстве.Если неудается достичьфункциональной при- сасываемости протеза, торасширение границ является оправдан-ным, так как при этом уменьшается давление на единицупло- щади протезного ложа, аранее упоминалось о том,что слизис- таяоболочка нижней челюсти гораздо быстрее реагирует на дав-ление болевыми симптомами, чем при прочих равныхусловиях слизистая оболочкаверхней челюсти.
Индивидуальные ложки >
В последние годы в чистомвиде индивидуальныеложки из воска практически неизготавливают, аделают жесткиеложки. В товремя, когдаединственным слепочным материаломбыл
391
гипс, необходимыбыли индивидуальныеложки, т. е.ложки, изготовленные повторому слою воска,обжатого на модели.Та- кая методика изготовленияложек предусматривала пространство для слепочногоматериала, таккак оченьтонкий слой гипсамог раскрошиться.
В настоящее время, когда имеетсябольшая гамма различныхслеп очных материалов, и гипсом для полученияфункциональ- но-присасывающих слепковуже непользуются, изготавливают ложки непосредственно на моделях.При такой методике изготовленияложек место для слепочногоматериала непредус- матривается, да оно и не нужно,так как силиконовые, тиоко- ловые ицинкоксидгваяколовые массы некрошатся, нервутся итолщина слепкаможет быть минимальной.
При пользованииэтими массами индивидуальныеложки из воскатакже неприемлемы, так как онимогут деформироваться в полостирта. Кроме того, современные слепочныематериалы квоску неприлипают и при выведении слепка изполости ртамогут отставать от восковой ложки.
Ложки надо изготавливать намодели из пластмассы«Карбо- пласт», специально дляэтой цели выпускаемойпромышлен- ностью. Сначала намодели химическим карандашомчетко очерчи- вают границыбудущей ложки, которые должныдоходить допас- сивно-подвижной слизистой оболочки;модель покрывают изоля- ционным лаком «Изокол». Размешивают нужное количество пласт- массы «Карбопласт» и в тестообразной фазе из нееделают пласти- ну дляверхней челюсти или валик длянижней, которыйобжи- мают намодели по очерченнымграницам. Затем изнебольших кусочков пластмассового теста делают ручку в1—1,5 см, причемделают ее перпендикулярно поверхностиложки, а не снакло- номвперед. Такое положениеручки небудет мешать приофор- млении краев слепков.Если нанижней челюсти альвеолярнаячасть атрофирована иложка получилась узкая, торучку изготав-ливают большей ширины — допремоляров. При такой ручке пальцыврача небудут деформировать края слепка приудержа- нии его начелюсти (рис. 195).
Если нет карбопласта,ложки можно изготовить припомощи протакрила или редонта. После затвердевания пластмассы(через 10—15 мин) ложку снимают смодели иобрабатывают фрезами икорундовыми головками,следя затем, чтобы краясоответство- вали границам, расчерченным на модели.Толщина краяложки должнабыть не менее 1,5 мм.При очень тонком краеложки труд- нобывает получить достаточную объемностькрая слепка.
Припасовка индивидуальной ложки на нижнюю челюсть. В на - шей странеширокое распространение получила методикапри- пасовкииндивидуальных ложек с использованиемфункциональ- ных проб поГербсту. Методиказаключается в том,что привведе- нии индивидуальнойложки в полость ртабольному предлагают производить различныедвижения языком, губами, глотательные
392
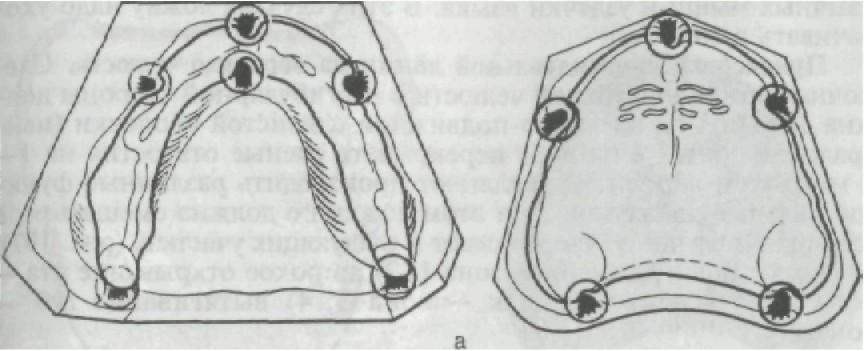
РИС. 196. Последовательность при-
SCOBKH
индивидуальной
ложки
на
нижней челюсти. Объяснение в тек-
