
- •Классификация травматизма
- •Профилактика травматизма
- •Классификация механических повреждений
- •Понятие о повреждении (вреде здоровью) и факторах, его причиняющих
- •Повреждения тупыми твердыми предметами
- •Переломы костей
- •Переломы костей черепа
- •Переломы позвоночника
- •Переломы ребер
- •Переломы таза
- •Огнестрельные повреждения
- •Повреждающие факторы выстрела
- •Повреждения из дробовых ружей
- •Повреждения острыми орудиями
- •Повреждения режущими орудиями
- •Повреждения колющими орудиями
- •Повреждения колюще-режущими орудиями
- •Повреждения рубящими орудиями
- •Фельдшерско-акушерский пункт
- •Организация работы хирургического отделения районной больницы по оказанию травматологической помощи
- •Особенности ортопедических операций
- •Чистая перевязочная
- •Глава 4. РАНЫ
- •Раны от тупых твердых веществ
- •Раны, нанесенные острыми орудиями
- •Повреждения пилящими предметами
- •Открытые переломы
- •Огнестрельные раны
- •Характеристика повреждений при огнестрельных ранах в зависимости от вида ранящего снаряда
- •Зоны раневого канала и фазы раневого процесса
- •Первичная хирургическая обработка раны (ПХО)
- •Условия выполнения операции ПХО
- •Использование проводниковой анестезии при первичной хирургической обработке ран
- •Осложнения от проводниковой анестезии
- •Специфические осложнения
- •Общие правила выполнения проводниковой анестезии
- •Техника проводниковой анестезии в области лучезапястного сустава
- •Надключичная блокада плечевого сплетения
- •Подмышечная блокада плечевого сплетения
- •Проводниковое обезболивание пальцев
- •Блокада седалищного нерва
- •Проводниковая анестезия в области подколенной ямки
- •Проводниковая анестезия в нижней трети голени
- •Выбор обезболивания на нижней конечности
- •Операция первичной хирургической обработки раны
- •Этапы выполнения ПХО
- •Техника кожной пластики «марками», взятыми с помощью «вилок»
- •Показания и противопоказания к первичному шву
- •Техника пластики дефектов кожных покровов по Красовитову
- •Профилактика гнойных осложнений
- •Этапное лечение ран в условиях сельского района
- •Клиника кровопотери
- •Помощь пострадавшим с ранениями кровеносных сосудов и кровотечениями
- •Объем квалифицированной хирургической помощи при повреждениях сосудов
- •Особенности оказания помощи больным с повреждениями сосудов верхней конечности
- •Техника первичной хирургической обработки с формированием культи
- •Техника наложения сосудистого шва
- •Признаки необратимой ишемии при повреждениях магистральных артерий
- •Патогенез шока
- •Прогноз при шоке
- •Общие принципы лечения шока
- •Местная и проводниковая анестезия
- •Лечение расстройств гемодинамики при шоке
- •Лечение расстройств микроциркуляции и тканевого обмена при шоке
- •Лечение повышенной кровоточивости при шоке
- •Этапное лечение пострадавших в состоянии шока в условиях сельского района
- •Доврачебная (фельдшерская) помощь
- •Первая врачебная помощь (участковая больница, врачебная амбулатория)
- •Квалифицированная медицинская помощь (в хирургических отделениях ЦРБ)
- •Синдром длительного раздавливания
- •Лечение синдрома длительного раздавливания
- •Помощь на ФАПе, в участковой больнице, в районной больнице
- •Жировая эмболия
- •Терапия жировой эмболии
- •Ожоги и ожоговая болезнь
- •Фазы течения ожоговой болезни
- •Лечение ожогов
- •Лечение ожогового шока в участковой или районной больнице
- •Особенности проведения противошовокой терапии у детей
- •Неотложная помощь при глубоких циркулярных ожогах конечностей и груди
- •Отморожение и замерзание
- •Лечение отморожений
- •Дальнейшее лечение отморожения
- •Замерзание
- •Лечение замерзания
- •Повреждение от электрического шока
- •Глава 8. РАНЕВАЯ ИНФЕКЦИЯ. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
- •Гнойная инфекция ран
- •Дренирование гнойной раны
- •Раннее закрытие раны
- •Виды швов на гнойную рану
- •Местное медикаментозное лечение гнойных ран
- •Анаэробная инфекция
- •Клостридиальная анаэробная инфекция
- •Развитию анаэробной инфекции способствуют:
- •Лечение анаэробной инфекции в хирургическом отделении районной больницы
- •Анаэробная неклостридиальная инфекция
- •Столбняк
- •Неотложные мероприятия при столбняке
- •Сепсис
- •Лечение сепсиса
- •Медикаментозное лечение гнойных ран
- •Общая антибактериальная терапия раневой инфекции и сепсиса
- •Иммунотерапия раневой инфекции
- •Коррекция гемодинамических нарушений
- •Коррекция дыхательной недостаточности
- •Коррекция метаболических нарушений
- •Коррекция печеночной недостаточности
- •Энергетическое обеспечение больных сепсисом
- •Запись истории болезни на больного с травмой
- •Лечение переломов гипсовыми повязками
- •Показания, противопоказания, положительные стороны и недостатки метода
- •5 принципов лечения скелетным вытяжением
- •Противовытяжение отломков
- •Три фазы лечения переломов скелетным вытяжением
- •Места проведения спиц
- •Аппараты, приспособления и материалы для скелетного вытяжения
- •Техника проведения спиц
- •Предупреждение тромбозов вен и эмболии
- •Предупреждение легочных осложнений при лечении переломов скелетным вытяжением
- •Предупреждение пневмоний:
- •Недостатки метода скелетного вытяжения
- •Демпферированное боковое скелетное вытяжение
- •Внутренний остеосинтез
- •Остеосинтез пластинами и шурупами
- •Принципы остеосинтеза шурупами
- •Глава 10. ПЕРЕЛОМЫ И ВЫВИХИ БЕДРЕННОЙ КОСТИ
- •Первая помощь и первая медицинская помощь
- •Иммобилизация переломов бедренной кости шиной Дитерихса
- •Лечение переломов шейки бедра
- •Эндопротезирование тазобедренного сустава
- •Задний доступ к тазобедренному суставу
- •Техника гемиартропластики при переломе шейки бедренной кости
- •Техника тотального замещения тазобедренного сустава при переломах шейки бедра
- •Лечение переломов вертельной области
- •Остеосинтез чрезвертельных переломов динамическим бедренным винтом
- •Лечение подвертельных переломов бедренной кости
- •Остеосинтез подвертельных переломов бедра стержнями
- •Остеосинтез подвертельных переломов пластинами
- •Диафизарные переломы бедренной кости
- •Лечение диафизарных переломов бедренной кости
- •Открытый ретроградный остеосинтез переломов бедра в средней трети диафиза
- •Накостный внеочаговый остеосинтез многооскольчатых диафизарных переломов бедренной кости
- •Лечение низких переломов бедренной кости
- •Техника скелетного вытяжения при низких переломах бедренной кости
- •Т-образные переломы дистального метаэпифиза бедра
- •Остеосинтез одним стержнем
- •Остеосинтез двумя стержнями с разведением напряженных концов
- •Остеосинтез двумя стержнями с выведением их через мыщелки
- •Накостный остеосинтез при низких внесуставных и внутрисуставных переломах бедренной кости
- •Глава 11. ПЕРЕЛОМЫ ГОЛЕНИ, НАДКОЛЕННИКА, ВЫВИХИ ГОЛЕНИ
- •Вывихи в коленном суставе
- •Переломы надколенника и разрывы его связки
- •Лечение повреждений разгибательного аппарата коленного сустава в районной больнице
- •Переломы костей голени
- •Открытые переломы голени
- •Лечение закрытых переломов костей голени в районной больнице
- •Техника скелетного вытяжения
- •Функциональное лечение переломов голени
- •Лечение скелетным вытяжением внутрисуставных переломов большеберцовой кости
- •Остеосинтез переломов костей голени
- •Закрытый интрамедуллярный остеосинтез переломов большеберцовой кости
- •Закрытый остеосинтез с введением фиксатора медиальнее бугристости под плато большеберцовой кости
- •Техника операции
- •Закрытый интрамедуллярный остеосинтез встречными титановыми стержнями
- •Техника закрытой репозиции
- •Предупреждение инфекционных осложнений
- •Удаление фиксаторов
- •Накостный остеосинтез переломов диафиза большеберцовой кости по АО
- •Оперативное лечение внесуставных переломов проксимального отдела большеберцовой кости
- •Глава 12. ПОВРЕЖДЕНИЕ ГОЛЕНОСТОПНОГО СУСТАВА И СТОПЫ
- •Повреждение голеностопного сустава
- •Консервативное лечение повреждений голеностопного сустава
- •Техника остеосинтеза переломо-вывихов в голеностопном суставе
- •Повреждения стопы
- •Повреждения плюсневых костей
- •Переломы и вывихи костей среднего отдела стопы
- •Переломы ладьевидной кости
- •Переломы кубовидной кости
- •Переломы и вывихи костей заднего отдела стопы
- •Переломы пяточной кости
- •Глава 13. ЛЕЧЕНИЕ ПЕРЕЛОМОВ И ВЫВИХОВ ВЕРХНЕЙ КОНЕЧНОСТИ
- •Переломы лопатки
- •Классификация переломов лопатки
- •Первая медицинская помощь при переломах лопатки
- •Специализированная травматологическая помощь
- •Доступы к плечевому суставу
- •Переломы и вывихи ключицы
- •Клиника переломов и вывихов ключицы
- •Вывих акромиального конца ключицы
- •Лечение больного с переломами ключицы в хирургическом отделении районной больницы
- •Техника операции
- •Остеосинтез перелома ключицы стержнем
- •Внутренний накостный остеосинтез пластинами АО
- •Лечение вывиха акромиального конца ключицы
- •Вывих в ключично-грудинном суставе
- •Вывихи в плечевом суставе
- •Консервативное лечение свежих вывихов плеча по Сальникову*
- •Обоснование способа обезболивания
- •Техника операции фиксации большого бугорка плечевой кости
- •Переломы плечевой кости
- •Клиника переломов плечевой кости
- •Этапы выполнения транспортной иммобилизации переломов плечевой кости лестничной шиной Крамера
- •Лечение переломов плечевой кости
- •Лечение косынкой переломов хирургической шейки плечевой кости
- •Техника операции ретроградного остеосинтеза диафизарных переломов плечевой кости направленным моделированным титановым стержнем
- •Антеградный остеосинтез перелома плечевой кости с учетом стереоскопической анатомии костного канала
- •Остеосинтез низких внесуставных и внутрисуставных переломов
- •Вывихи в локтевом суставе
- •Районная больница
- •Переломы костей предплечья
- •Первая помощь при переломах костей предплечья
- •Лечение переломов верхнего конца костей предплечья
- •Остеосинтез переломов локтевого отростка локтевой кости
- •Открытый ретроградный остеосинтез стержнями прямоугольного поперечного сечения переломов костей предплечья
- •Консервативное лечение
- •Критерии качества репозиции
- •Оперативное лечение
- •Осложнения
- •Классификация
- •Рентгенологическое исследование
- •Открытые повреждения кисти
- •Особенности обследования
- •Руководство для лечения чистых ран
- •Руководство по лечению загрязненных острых ран
- •Осадненные раны
- •Колотые раны
- •Укушенные раны кисти
- •Повреждения ногтей
- •Термины пластической хирургии
- •Раны кончиков пальцев с дефектом мягких тканей
- •Небольшие дефекты кисти и пальцев
- •Большие дефекты кисти и пальцев
- •Тактика фельдшера и хирурга ЦРБ при тяжелых открытых повреждениях кисти
- •Травматические отчленения пальцев и кисти
- •Организация первой медицинской, первой врачебной и квалифицированной помощи пострадавшим
- •Общая техника операций
- •Закрытые повреждения кисти: ушибы
- •Сдавления кисти
- •Повреждения связочного аппарата кисти
- •Кистевой сустав
- •Повреждения сухожилий разгибателей
- •Повреждение сухожилий сгибателей
- •Переломы костей кисти
- •Переломы пястных костей и фаланг пальцев
- •Повреждения нервов
- •Фасциотомии в области предплечья и кисти
- •Повреждения ахиллова сухожилия
- •Диагностика и лечение повреждений проксимального сухожилия длинного брюшка двуглавой мышцы плеча
- •Диагностика и лечение повреждений дистального сухожилия двуглавой мышцы плеча
- •Техника операции при свежих отрывах дистального сухожилия от бугристости лучевой кости
- •Техника операции при застарелых разрывах дистального сухожилия
- •Восстановительное лечение в послеоперационном периоде
- •Диагностика и лечение повреждений сухожилий коротких ротаторов плеча
- •Глава 16. ДИАГНОСТИКА И ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
- •Формирование и строение нервов
- •Дегенерация и регенерация нервов
- •Диагностика повреждения нервов
- •Исследования двигательной функции
- •Исследование чувствительности
- •Классификация повреждений нервов
- •Показания к операции, сроки ее выполнения после травмы нерва
- •Принципы хирургического лечения
- •Хирургическая техника
- •Пластика нервов
- •Лечение последствий повреждений нервов
- •Оперативное лечение
- •Перемещение островковых мышечных лоскутов на сосудисто-нервной ножке
- •Микрохирургическая трансплантация мышечных лоскутов с целью восстановления движений
- •Предоперационные факторы
- •Выбор донорской мышцы
- •Интраоперационные факторы
- •Послеоперационные факторы
- •Реабилитационное лечение
- •Глава 17. ВЫВИХИ В ТАЗОБЕДРЕННОМ СУСТАВЕ. ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •Вывихи в тазобедренном суставе
- •Переломы вертлужной впадины. Центральные переломо-вывыхи бедра
- •Диагностика переломов вертлужной впадины
- •Лечение переломов вертлужной впадины и центральных переломо-вывихов в тазобедренном суставе
панапию черепа. Я категорически был против: как сделать пункцию у больной на вытяжении с переломом голени, бедра и таза? Я еще раз рассказал им, что больная после травмы не имела ни антеградной, ни ретроградной амнезии, что исключает травму мозга и внутричерепную гематому. Пригласили на консультацию профессо- ра-невропатолога Валентина Николаевича Ключикова. Он отверг подозрение на внутричерепную гематому, подтвердил диагноз жировой эмболии.
В течение трех суток больная находилась без сознания, сохранялись симптомы поражения ствола, тахикардия до 140 в минуту, число дыханий до 36. На 5-е сутки появилось сознание, но больная оставалась крайне заторможенной. Общее состояние ухудшилось из-за присоединившейся пневмонии. Пульс до 160, число дыханий до 60 в минуту. Внутривенно вводили морфоциклин, в трахею введен микродренаж, по нему каждые два часа чередовали раствор хлорида натрия и антибиотики. Состояние больной улучшилось на 8 день после травмы — пульс ПО в минуту, число дыханий 24 в минуту, пришла в сознание. Однако были выражены явления нарушения интеллекта — дурашливость, некритичное отношение к окружающим и своему состоянию, не могла назвать свой год рождения, адрес, как звать мужа. Для восстановления функции коры давали гамалон по 1 гр 4 раза в день.
На протяжении всего лечения сохранялось демпферное скелетное вытяжение. Через два месяца после травмы под эндотрахеальным наркозом выполнен внутрикостный остеосинтез перелома бедренной кости, перелом метаэпифиза левой голени к тому времени сросся. Выписана через 71 день после травмы. Приступила к работе через 7 месяцев после травмы. Полностью восстановился интеллект. Через два года заняла должность ведущего конструктора по бытовым приборам.
Второе наблюдение. Молодой инженер-строитель был придавлен бревнами и получил вторично открытый (проколом) перелом костей голени в средней трети. Его еще везли в клинику, а мне уже был звонок из обкома партии, что везут сына большого человека области и надо все сделать на высшем уровне. Я сам оперировал больного — под наркозом выполнил первичную хирургическую обработку раны голени, остеосинтез перелома большеберцовой кости титановым прямоугольным стержнем. Диагноз шока ему не был поставлен, поэтому инфузионная терапия проводилась лишь в необходимости общего наркоза. После операции пациент очнулся в палате на 26 человек (в нашей клинике такие палаты). Он ни разу в жизни не был в бане (мылся в душе дома) и потому не мог помочиться на людях. Чтобы этого не делать, он решил не пить воды. Я застал его на второй день после операции серосинюшным с тяжелой одышкой, высокой температурой и явными признаками жировой эмболии на рентгенограмме легких. Перевели в реанимацию, начали интенсивную симптоматическую терапию. Больной поправился, но долго оставались нарушения интеллекта.
Причиной жировой эмболии у этого больного бы недиагностированный шок и непроведение должной инфузионной терапии.
Терапия жировой эмболии
Профилактика и терапия жировой эмболии начинается с полноценной по объему и продолжительности противошоковой терапии. Добавляются в большом объеме препараты, улучшающие реологию крови, и спазмолитики — внутривенные инфузии глюкозо-новокаиновой смеси (5% раствор глюкозы 400 мл + 0,25% раствор новокаина 100 мл внутривенно 2 раза в сутки), реополиглюкина или реомакродекса
(по 400 мл 2 раза в сутки), глюкозо-спиртовой смеси (400 мл 25% раствора глюкозы и 50 мл 96° спирта внутривенно 1 раз в сутки).
Назначаются спазмолитики для улучшения легочного кровообращения — эуфиллин внутривенно по 10 мл 2,4% раствора 2—3 раза в сутки; сердечные кликозиды — строфантин, коргликон; антикоагулянты — фраксипарин по 0,3 мл 1 раз в сутки внутримышечно или гепарин по 2,5 тыс. Ед 4 раза внутримышечно.
Хорошо зарекомендовал себя в лечении жировой эмболии препарат липостабил. Его вводят ежедневно по 40 мл внутривенно 2—3 раза в день.
Рис. 6.1. |
Деревянный шит с прорезями для внутрибольничнои транспортировки больных. |
Рис. 6.2. |
Надувной пневматический шит для транспортировки больных (А — вид сбоку, Б — вид сверху); |
|
1 — продольные сообщающиеся элементы, образующие в надутом состоянии прочный шит; 2 — ре- |
|
мень для фиксации груди; 3 — ручки для переноски; 4 — надувной подголовник из двух половин; |
|
5 — поперечный подпоясничный валик; 6 — направляющие для перемещения подпоясничного вали- |
|
ка; 7 — надувная шина для иммобилизации ног; 8 — поперечный надувной валик для иммобилиза- |
|
ции ног; 9 — направляющие для поперечного ножного валика |
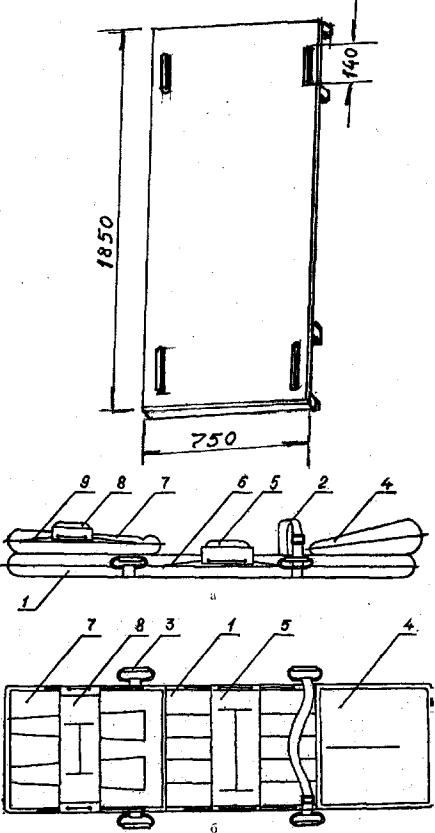
Рис. 6.1.
Рис. 6.2,
Глава 7. ОЖОГИ. ОТМОРОЖЕНИЯЗАМЕРЗАНИЕ. ПОВРЕЖДЕНИЯ ОТ ЭЛЕКТРИЧЕСКОГО ШОКА
Ожоги и ожоговая болезнь
Тяжесть ожоговой болезни определяется площадью и глубиной поражения кожи, поражением (ожогом) верхних дыхательных путей, возрастом" и исходным состоянием пострадавшего.
Пострадавшие с ожоговой болезнью в настоящее время лечатся в специализированных ожоговых центрах. На фельдшерско-акушерском пункте могут лечится очень небольшие по площади поверхностные ожоги (до 1% поверхности тела— площадь ладони больного). В хирургическом отделении ЦРБ лечатся взрослые и дети с поверхностными ожогами, не превышающими 10% поверхности тела. Но в случае инфицирования ожоговой раны эти больные отправляются на этап специализированной помощи, то есть в ожоговый центр.
При оказании первой медицинской помощи и особенно квалифицированной хирургической помощи фельдшер, врач участковой больницы и особенно хирург районной больницы должны быть хорошо информированы о факторах, определяющих тяжесть ожоговой болезни, должны уметь определять площадь и глубину поражения, должны знать клинику и лечение ожогового шока. И самое главное — хирург районной больницы должен знать, что больной в состоянии ожогового шока нетранспортабелен. Из шока 2—3 дня его надо выводить в районной больнице. Противошоковую терапию и допустимость транспортировки он согласовывает с ожоговым центром. Если пострадавший — ребенок, то к нему вызывается противошоковая бригада из специализированного центра.
Учитывая изложенное, в настоящем руководстве основное внимание будет уделено клинике ожоговой болезни и лечению ожогового шока.
Кожа человека — орган, имеющий сложное строение и выполняющий ряд различных и весьма важных функций — защитную, термоизолирующую, выделительную.
Общая поверхность кожи у взрослого человека среднего роста около 1,6 м2. Наружный отдел кожи состоит из нескольких слоев эпидермальных клеток. Под ним расположена собственно дерма — соединительный слой, в котором находятся сосуды и нервные окончания. Кроме сосудов и нервов в коже есть волосяные мешочки, сальные и потовые железы. Потовые железы крупнее сальных и залегают в наиболее глубоких слоях и даже в подкожной клетчатке.
Эти элементы анатомии кожи приведены для понимания принципиальной разницы между ожогами поверхностными и глубокими. При поверхностных ожогах кожа не повреждена на всю глубину, поэтому возможна самостоятельная эпителизация при благоприятном течении раневого процесса. К поверхностным ожогам относятся" ожоги первой, второй и третьей-А степени. При первой степени поражения кожа гиперемирована и слегка отечна. При второй степени страдают более глубокие слои эпидермиса, он отслаивается отечной жидкостью, возникают эпидермальные пузыри. Они заполнены прозрачной светло-желтой жидкостью, при удалении отслоившегося эпидермиса обна-
жается ярко-розовая поверхность сохранившихся более глубоких слоев его. При ожоге третьей-А степени полностью поражается эпидермис, включая ростковый слой, но остаются неповрежденными дериваты кожи — волосяные луковицы, сальные и потовые железы. За счет сохранившегося в них эпителия возможно самостоятельное заживление ожоговой раны. Эпителий растет из волосяных, сальных и потовых желез, на ожоговой ране появляются островки эпителизации, которые, разрастаясь, сливаются между собой. Такая эпителизация называется островковой.
И фельдшер, и врач должны твердо знать, что при поверхностных ожогах сохраняются участки неповрежденного эпидермиса, поэтому при поверхностных ожогах возможно самостоятельное (без пересадок) заживление ожоговой раны. Но присоединившееся инфицирование ожоговой раны, придавливание ее к постели и ишемия за счет этого могут быть причиной гибели сохранившегося в момент травмы эпителия. Поэтому первоначально поверхностный ожог при дефектах лечения может стать глубоким.
При глубоком ожоге (третья-Б, четвертая степень) поражается вся толща кожи —
вожоговой ране нет живого эпителия, потому самостоятельное заживаление глубокого ожога исключается. Мертвая кожа и мертвые подлежащие ткани должны отторгнуться через нагноение. Эпителизация идет с краев раны. Эпидермис растет на грануляции, которые представляют собой клубочки сосудов. Но по мере созревания грануляций сосуды удавливаются созревающей соединительной тканью, рост эпителия прекращается: ожоговая рана превращается в незаживающую язву. Потому и фельдшер, и врач должны четко знать, что при глубоком ожоге рану без кожной пластики не закрыть. Вот почему все пострадавшие с глубокими ожогами нуждаются
влечении в специализированном ожоговом центре. Глубокие ожоги третьей-А и четвертой степени разнятся между собой глубиной поражения — при третьей-Б степени страдает только кожа (на всю толщину), а при четвертой степени поражена и подкожная клетчатка, могут быть пораженными и мышцы, и сухожилия, и даже кости.
Естественно, глубокие ожоги протекают во много раз тяжелее поверхностных. Поэтому в прогнозе тяжести ожоговой болезни 1% глубокого ожога приравнивается к 3% поверхностного ожога.
Исходя из изложенного, фельдшеру и врачу надо четко знать отличительные признаки глубокого и поверхностного ожога.
Во-первых, глубокие ожоги бывают при воздействии на кожу пламени, поверхностные — горячей жидкости и пара.
Во-вторых, при глубоких ожогах пораженная кожа не отечна, сухая, она даже несколько западает в сравнении с участками поверхностного ожога. Через сгоревший серый или коричневый эпидермис видны темно-коричневые линии тромбированных вен. При поверхностных ожогах кожа гиперемирована, ярко-розового цвета, отечная. Могут быть пузыри отслоенного отечной жидкостью эпидермиса. Если они сорваны, то ожоговая рана влажная, а кожа под снятым эпидермисом ярко-красная.
В-третьих, при глубоких ожогах кожи исчезает восприятие боли, поскольку поражены нервные окончания. Поэтому выдергивание волоса в ожоговой ране при глубоком ожоге безболезненно (волосяная проба) и смачивание раны спиртом тоже безболезненно (спиртовая проба — на рану кладется марлевый шарик, смоченный спиртом). При поверхностном ожоге это вызывает боль.
Для прогноза ожоговой болезни большое значение имеет возможный ожог дыхательных путей. Он приравнивается к поверхностному ожогу 30% поверхности тела.
Признаки ожога дыхательных путей:
—получение ожога при пожаре в закрытом помещении;
—гиперемия слизистых губ и рта с опаленность эпителия носовых ходов и волос в них;
—осиплость голоса;
— нарастающая дыхательная недостаточность.
Диагноз ожога дькательных путей надо уметь поставить и фельдшеру ФАПа, поскольку некоторые мероприятия по предупреждению и лечению нарастающего отека гортани и трахеи должны быть приняты им немедленно. Это придание возвышенного положения туловищу и голове, освобождение шеи от одежды, введение обезболивающих препаратов и преднизолона от 30 до 120 мг у взрослых и 6—10 мг у детей.
Огромное значение в тяжести течения ожоговой болезни имеет площадь глубокого и поверхностного ожогов. Наиболее удобным для вычисления площади ожога является правило одиннадцати девяток Уоллеса-Беркоу, по которому:
голова и шея составляют |
9% |
рука |
9% |
нога |
18% |
передняя поверхность туловища |
18% |
задняя поверхность туловища |
18% |
промежность |
1 %. |
В свою очередь, процент поражения каждой части тела определяется так: голова — 6% (лицо — 3, волосистая часть — 3), шея — 3%; кисть — 2%, предплечье — 3%, плечо — 4%; стопа — 4%, голень — 6%, бедро — 8%, обе ягодицы — 5%, спина без ягодиц — 13%.
Одновременно в качестве вспомогательной модели можно пользоваться «правилом ладони», которая равна 1% поверхности тела.
Для детей до 7 лет принимается правило шестерки Клярксона, по которому
выходит 16,5 шестерки: |
|
шея |
3% |
голова |
12% |
рука |
6% |
нога |
12% |
передняя поверхность туловища |
24% |
задняя поверхность туловища |
24% |
промежность |
1%. |
При определении прогноза ожоговой болезни применяется правило «сотни» или индекс Франка. По правилу «сотни» к возрасту пострадавшего добавляется процент общей площади ожога, при этом 1% глубокого ожога приравнивается к 3% поверхностного, а ожог дыхательных путей равен 10 баллам. Если полученная цифра более 100 — прогноз неблагоприятный, от 80 до 100 — сомнительный, менее 100 — благоприятный.
Например, у пострадавшего 48 лет площадь глубокого ожога 10%, поверхностного — 20%, имеется ожог дыхательных путей. Определяем прогноз тяжести течения ожоговой болезни по правилу «сотни»: 48 (возраст) + ЮхЗ (глубокий ожог) + 20 (поверхностный) + 10 (ожог дыхательных путей) — 108 баллов. Прогноз ожоговой болезни неблагоприятный.
Более точен индекс Франка. Согласно ему 1% поверхностного ожога приравнивается к 1 единице, 1% глубокого ожога — 3 единицы, ожог дыхательных путей — 30 единиц. Если индекс Франка имеет 30 единиц — ожог легкий, от 30 до 60 единиц — средней тяжести, от 61 до 90 единиц — тяжелый и более 90 единиц — крайне тяжелый.
О тяжелом ожоговом шоке говорят олигурия, коричневый цвет мочи и запах гари от мочи.
При формулировании диагноза больному с ожогом вносят следующие сведения:
1)чем вызван ожог (пламенем, паром, горячей жидкостью, щелочью, кислотой);
2)глубина ожога (поверхностный, глубокий, 1-2-ЗА, Б-4 степени);
