
- •Классификация травматизма
- •Профилактика травматизма
- •Классификация механических повреждений
- •Понятие о повреждении (вреде здоровью) и факторах, его причиняющих
- •Повреждения тупыми твердыми предметами
- •Переломы костей
- •Переломы костей черепа
- •Переломы позвоночника
- •Переломы ребер
- •Переломы таза
- •Огнестрельные повреждения
- •Повреждающие факторы выстрела
- •Повреждения из дробовых ружей
- •Повреждения острыми орудиями
- •Повреждения режущими орудиями
- •Повреждения колющими орудиями
- •Повреждения колюще-режущими орудиями
- •Повреждения рубящими орудиями
- •Фельдшерско-акушерский пункт
- •Организация работы хирургического отделения районной больницы по оказанию травматологической помощи
- •Особенности ортопедических операций
- •Чистая перевязочная
- •Глава 4. РАНЫ
- •Раны от тупых твердых веществ
- •Раны, нанесенные острыми орудиями
- •Повреждения пилящими предметами
- •Открытые переломы
- •Огнестрельные раны
- •Характеристика повреждений при огнестрельных ранах в зависимости от вида ранящего снаряда
- •Зоны раневого канала и фазы раневого процесса
- •Первичная хирургическая обработка раны (ПХО)
- •Условия выполнения операции ПХО
- •Использование проводниковой анестезии при первичной хирургической обработке ран
- •Осложнения от проводниковой анестезии
- •Специфические осложнения
- •Общие правила выполнения проводниковой анестезии
- •Техника проводниковой анестезии в области лучезапястного сустава
- •Надключичная блокада плечевого сплетения
- •Подмышечная блокада плечевого сплетения
- •Проводниковое обезболивание пальцев
- •Блокада седалищного нерва
- •Проводниковая анестезия в области подколенной ямки
- •Проводниковая анестезия в нижней трети голени
- •Выбор обезболивания на нижней конечности
- •Операция первичной хирургической обработки раны
- •Этапы выполнения ПХО
- •Техника кожной пластики «марками», взятыми с помощью «вилок»
- •Показания и противопоказания к первичному шву
- •Техника пластики дефектов кожных покровов по Красовитову
- •Профилактика гнойных осложнений
- •Этапное лечение ран в условиях сельского района
- •Клиника кровопотери
- •Помощь пострадавшим с ранениями кровеносных сосудов и кровотечениями
- •Объем квалифицированной хирургической помощи при повреждениях сосудов
- •Особенности оказания помощи больным с повреждениями сосудов верхней конечности
- •Техника первичной хирургической обработки с формированием культи
- •Техника наложения сосудистого шва
- •Признаки необратимой ишемии при повреждениях магистральных артерий
- •Патогенез шока
- •Прогноз при шоке
- •Общие принципы лечения шока
- •Местная и проводниковая анестезия
- •Лечение расстройств гемодинамики при шоке
- •Лечение расстройств микроциркуляции и тканевого обмена при шоке
- •Лечение повышенной кровоточивости при шоке
- •Этапное лечение пострадавших в состоянии шока в условиях сельского района
- •Доврачебная (фельдшерская) помощь
- •Первая врачебная помощь (участковая больница, врачебная амбулатория)
- •Квалифицированная медицинская помощь (в хирургических отделениях ЦРБ)
- •Синдром длительного раздавливания
- •Лечение синдрома длительного раздавливания
- •Помощь на ФАПе, в участковой больнице, в районной больнице
- •Жировая эмболия
- •Терапия жировой эмболии
- •Ожоги и ожоговая болезнь
- •Фазы течения ожоговой болезни
- •Лечение ожогов
- •Лечение ожогового шока в участковой или районной больнице
- •Особенности проведения противошовокой терапии у детей
- •Неотложная помощь при глубоких циркулярных ожогах конечностей и груди
- •Отморожение и замерзание
- •Лечение отморожений
- •Дальнейшее лечение отморожения
- •Замерзание
- •Лечение замерзания
- •Повреждение от электрического шока
- •Глава 8. РАНЕВАЯ ИНФЕКЦИЯ. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
- •Гнойная инфекция ран
- •Дренирование гнойной раны
- •Раннее закрытие раны
- •Виды швов на гнойную рану
- •Местное медикаментозное лечение гнойных ран
- •Анаэробная инфекция
- •Клостридиальная анаэробная инфекция
- •Развитию анаэробной инфекции способствуют:
- •Лечение анаэробной инфекции в хирургическом отделении районной больницы
- •Анаэробная неклостридиальная инфекция
- •Столбняк
- •Неотложные мероприятия при столбняке
- •Сепсис
- •Лечение сепсиса
- •Медикаментозное лечение гнойных ран
- •Общая антибактериальная терапия раневой инфекции и сепсиса
- •Иммунотерапия раневой инфекции
- •Коррекция гемодинамических нарушений
- •Коррекция дыхательной недостаточности
- •Коррекция метаболических нарушений
- •Коррекция печеночной недостаточности
- •Энергетическое обеспечение больных сепсисом
- •Запись истории болезни на больного с травмой
- •Лечение переломов гипсовыми повязками
- •Показания, противопоказания, положительные стороны и недостатки метода
- •5 принципов лечения скелетным вытяжением
- •Противовытяжение отломков
- •Три фазы лечения переломов скелетным вытяжением
- •Места проведения спиц
- •Аппараты, приспособления и материалы для скелетного вытяжения
- •Техника проведения спиц
- •Предупреждение тромбозов вен и эмболии
- •Предупреждение легочных осложнений при лечении переломов скелетным вытяжением
- •Предупреждение пневмоний:
- •Недостатки метода скелетного вытяжения
- •Демпферированное боковое скелетное вытяжение
- •Внутренний остеосинтез
- •Остеосинтез пластинами и шурупами
- •Принципы остеосинтеза шурупами
- •Глава 10. ПЕРЕЛОМЫ И ВЫВИХИ БЕДРЕННОЙ КОСТИ
- •Первая помощь и первая медицинская помощь
- •Иммобилизация переломов бедренной кости шиной Дитерихса
- •Лечение переломов шейки бедра
- •Эндопротезирование тазобедренного сустава
- •Задний доступ к тазобедренному суставу
- •Техника гемиартропластики при переломе шейки бедренной кости
- •Техника тотального замещения тазобедренного сустава при переломах шейки бедра
- •Лечение переломов вертельной области
- •Остеосинтез чрезвертельных переломов динамическим бедренным винтом
- •Лечение подвертельных переломов бедренной кости
- •Остеосинтез подвертельных переломов бедра стержнями
- •Остеосинтез подвертельных переломов пластинами
- •Диафизарные переломы бедренной кости
- •Лечение диафизарных переломов бедренной кости
- •Открытый ретроградный остеосинтез переломов бедра в средней трети диафиза
- •Накостный внеочаговый остеосинтез многооскольчатых диафизарных переломов бедренной кости
- •Лечение низких переломов бедренной кости
- •Техника скелетного вытяжения при низких переломах бедренной кости
- •Т-образные переломы дистального метаэпифиза бедра
- •Остеосинтез одним стержнем
- •Остеосинтез двумя стержнями с разведением напряженных концов
- •Остеосинтез двумя стержнями с выведением их через мыщелки
- •Накостный остеосинтез при низких внесуставных и внутрисуставных переломах бедренной кости
- •Глава 11. ПЕРЕЛОМЫ ГОЛЕНИ, НАДКОЛЕННИКА, ВЫВИХИ ГОЛЕНИ
- •Вывихи в коленном суставе
- •Переломы надколенника и разрывы его связки
- •Лечение повреждений разгибательного аппарата коленного сустава в районной больнице
- •Переломы костей голени
- •Открытые переломы голени
- •Лечение закрытых переломов костей голени в районной больнице
- •Техника скелетного вытяжения
- •Функциональное лечение переломов голени
- •Лечение скелетным вытяжением внутрисуставных переломов большеберцовой кости
- •Остеосинтез переломов костей голени
- •Закрытый интрамедуллярный остеосинтез переломов большеберцовой кости
- •Закрытый остеосинтез с введением фиксатора медиальнее бугристости под плато большеберцовой кости
- •Техника операции
- •Закрытый интрамедуллярный остеосинтез встречными титановыми стержнями
- •Техника закрытой репозиции
- •Предупреждение инфекционных осложнений
- •Удаление фиксаторов
- •Накостный остеосинтез переломов диафиза большеберцовой кости по АО
- •Оперативное лечение внесуставных переломов проксимального отдела большеберцовой кости
- •Глава 12. ПОВРЕЖДЕНИЕ ГОЛЕНОСТОПНОГО СУСТАВА И СТОПЫ
- •Повреждение голеностопного сустава
- •Консервативное лечение повреждений голеностопного сустава
- •Техника остеосинтеза переломо-вывихов в голеностопном суставе
- •Повреждения стопы
- •Повреждения плюсневых костей
- •Переломы и вывихи костей среднего отдела стопы
- •Переломы ладьевидной кости
- •Переломы кубовидной кости
- •Переломы и вывихи костей заднего отдела стопы
- •Переломы пяточной кости
- •Глава 13. ЛЕЧЕНИЕ ПЕРЕЛОМОВ И ВЫВИХОВ ВЕРХНЕЙ КОНЕЧНОСТИ
- •Переломы лопатки
- •Классификация переломов лопатки
- •Первая медицинская помощь при переломах лопатки
- •Специализированная травматологическая помощь
- •Доступы к плечевому суставу
- •Переломы и вывихи ключицы
- •Клиника переломов и вывихов ключицы
- •Вывих акромиального конца ключицы
- •Лечение больного с переломами ключицы в хирургическом отделении районной больницы
- •Техника операции
- •Остеосинтез перелома ключицы стержнем
- •Внутренний накостный остеосинтез пластинами АО
- •Лечение вывиха акромиального конца ключицы
- •Вывих в ключично-грудинном суставе
- •Вывихи в плечевом суставе
- •Консервативное лечение свежих вывихов плеча по Сальникову*
- •Обоснование способа обезболивания
- •Техника операции фиксации большого бугорка плечевой кости
- •Переломы плечевой кости
- •Клиника переломов плечевой кости
- •Этапы выполнения транспортной иммобилизации переломов плечевой кости лестничной шиной Крамера
- •Лечение переломов плечевой кости
- •Лечение косынкой переломов хирургической шейки плечевой кости
- •Техника операции ретроградного остеосинтеза диафизарных переломов плечевой кости направленным моделированным титановым стержнем
- •Антеградный остеосинтез перелома плечевой кости с учетом стереоскопической анатомии костного канала
- •Остеосинтез низких внесуставных и внутрисуставных переломов
- •Вывихи в локтевом суставе
- •Районная больница
- •Переломы костей предплечья
- •Первая помощь при переломах костей предплечья
- •Лечение переломов верхнего конца костей предплечья
- •Остеосинтез переломов локтевого отростка локтевой кости
- •Открытый ретроградный остеосинтез стержнями прямоугольного поперечного сечения переломов костей предплечья
- •Консервативное лечение
- •Критерии качества репозиции
- •Оперативное лечение
- •Осложнения
- •Классификация
- •Рентгенологическое исследование
- •Открытые повреждения кисти
- •Особенности обследования
- •Руководство для лечения чистых ран
- •Руководство по лечению загрязненных острых ран
- •Осадненные раны
- •Колотые раны
- •Укушенные раны кисти
- •Повреждения ногтей
- •Термины пластической хирургии
- •Раны кончиков пальцев с дефектом мягких тканей
- •Небольшие дефекты кисти и пальцев
- •Большие дефекты кисти и пальцев
- •Тактика фельдшера и хирурга ЦРБ при тяжелых открытых повреждениях кисти
- •Травматические отчленения пальцев и кисти
- •Организация первой медицинской, первой врачебной и квалифицированной помощи пострадавшим
- •Общая техника операций
- •Закрытые повреждения кисти: ушибы
- •Сдавления кисти
- •Повреждения связочного аппарата кисти
- •Кистевой сустав
- •Повреждения сухожилий разгибателей
- •Повреждение сухожилий сгибателей
- •Переломы костей кисти
- •Переломы пястных костей и фаланг пальцев
- •Повреждения нервов
- •Фасциотомии в области предплечья и кисти
- •Повреждения ахиллова сухожилия
- •Диагностика и лечение повреждений проксимального сухожилия длинного брюшка двуглавой мышцы плеча
- •Диагностика и лечение повреждений дистального сухожилия двуглавой мышцы плеча
- •Техника операции при свежих отрывах дистального сухожилия от бугристости лучевой кости
- •Техника операции при застарелых разрывах дистального сухожилия
- •Восстановительное лечение в послеоперационном периоде
- •Диагностика и лечение повреждений сухожилий коротких ротаторов плеча
- •Глава 16. ДИАГНОСТИКА И ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
- •Формирование и строение нервов
- •Дегенерация и регенерация нервов
- •Диагностика повреждения нервов
- •Исследования двигательной функции
- •Исследование чувствительности
- •Классификация повреждений нервов
- •Показания к операции, сроки ее выполнения после травмы нерва
- •Принципы хирургического лечения
- •Хирургическая техника
- •Пластика нервов
- •Лечение последствий повреждений нервов
- •Оперативное лечение
- •Перемещение островковых мышечных лоскутов на сосудисто-нервной ножке
- •Микрохирургическая трансплантация мышечных лоскутов с целью восстановления движений
- •Предоперационные факторы
- •Выбор донорской мышцы
- •Интраоперационные факторы
- •Послеоперационные факторы
- •Реабилитационное лечение
- •Глава 17. ВЫВИХИ В ТАЗОБЕДРЕННОМ СУСТАВЕ. ПЕРЕЛОМЫ КОСТЕЙ ТАЗА
- •Вывихи в тазобедренном суставе
- •Переломы вертлужной впадины. Центральные переломо-вывыхи бедра
- •Диагностика переломов вертлужной впадины
- •Лечение переломов вертлужной впадины и центральных переломо-вывихов в тазобедренном суставе
Диагностика и лечение повреждений дистального сухожилия двуглавой мышцы плеча
Повреждения дистального сухожилия двуглавой мышцы плеча хирургам менее знакомы, чем повреждения сухожилия длинной головки, так как они встречаются значительно реже. Эти повреждения часто просматриваются, проходя под диагнозом «ушиб» или «растяжение».
В подавляющем большинстве случаев повреждения дистального сухожилия наблюдаются у мужчин среднего возраста с хорошо развитой мускулатурой, систематически выполняющих тяжелую физическую работу или увлекающихся физкультурой и спортом. Разрыв сухожилия происходит при поднятии тяжести или внезапной попытке удержать падающий предмет. Клинически эта травма проявляется острой болью, слышимым или ощущаемым «треском» в локтевом сгибе, западением мягких тканей в нижней трети передней поверхности плеча. В последующем больные обращают внимание на снижение силы сгибания предплечья, болезненность при движении в локтевом суставе, кровоподтек в области локтевого сгиба. В ближайшие 3—4 дня западение мягких тканей в нижней трети плеча сглаживается за счет отека и кровоизлияния. По спадению отека западение тканей в нижней трети плеча становится отчетливее, а в верхней трети плеча по передней поверхности появляется выпячивание за счет смещения вверх брюшка двуглавой МЫШЦЫ.
При попытке больного согнуть фиксированное предплечье от угла 90° напряженный тяж дистального сухожилия не прощупывается, а мышечное брюшко, смещаясь проксимально, пальпируется в виде валика. Дистальнее сократившегося мышечного брюшка прощупывается смещаемое в боковых направлениях оторванное сухожилие. Примерно наполовину уменьшается сила сгибания предплечья, а сила супинации снижается в 2 раза,
Повреждения дистального сухожилия двуглавой мышцы плеча представляют собой исключительно отрывы его от бугристости лучевой кости. Лечение таких повреждений плеча заключается в оперативном восстановлении прикрепления этого сухожилия к костям предплечья. В руководстве Б. Бойчева описана методика операции, которая предусматривает широкое обнаружение бугристости лучевой кости и оторванного сухожилия передним доступом через локтевую ямку и верхнюю треть предплечья. Этот доступ сложен даже для опытного хирурга из-за опасности повреждения мышечно-кожного, лучевого и срединного нервов, а также плечевой артерии и ее ветвей.
С. Б. Королевым (Нижний Новгород, 1990) разработана более простая методика фиксации оторванного сухожилия к бугристости лучевой кости, позволяющая действительно восстановить не только сгибательную функцию двуглавой мышцы, но и супинацию предплечья.
Техника операции при свежих отрывах дистального сухожилия от бугристости лучевой кости
Операция может быть выполнена под общим проводниковым или местным обезболиванием. Положение больного — на спине, рука размещается на столике, плечо отведено до угла 80—90°.
Первый этап операции. Предплечье разогнуто и супинировано. Продольный разрез 3—4 см длиной в нижней трети плеча на его передней поверхности. Вскрывается фасциальное влагалище двуглавой мышцы. Оторванное сухожилие (обычно скрученное в виде клубка или улитки) извлекается в рану. Конец сухожилия прошивается сухожильным швом, лигатура берется на зажим, рана закрывается стерильной салфеткой (рис. 15.2).
Второй этап. Предплечье сгибается до острого угла и предельно пронируется. В этом положении площадка бугристости лучевой кости, от которой оторвалось сухожилие, обращена кзади (на оператора). На границе верхней трети предплечья и области локтевого сустава сзади, вдоль гребня локтевой кости, производится разрез 7—8 см длиной так, чтобы бугристость проецировалась в его середине. От наружной поверхности локтевой кости распатором отделяются прикрепления поверхности локтевой мышцы и супинатора и отводятся кнаружи. В глубине раны при предельной пронации предплечья обнажается бугристость лучевой кости. Место отрыва сухожилия распатором освобождается от мягких тканей. Через центр бугристости и оба кортикальных слоя кости просверливается отверстие диаметром 3—4 см. Сверло извлекается (рис. 15.3).
Третий этап. Сохраняя сгибание предплечья до острого угла, переводим его в положение супинации. В глубине раны обнажаем отверстие в кортикальном слое лучевой кости напротив площадки бугристости. Через него в просверленный канал вводится сухожильный проводник с отверстием на конце. Навстречу ему, через рану на плече, разгибая предплечье до угла 90—100°, возможно глубже по ходу канала сухожилия, вводится указательный палец, под контролем которого конец проводника продвигают в рану на плече. Лигатура сухожильного шва фиксируется в отверстии проводника. Извлекая проводник обратно, лигатуру проводят через просверленный канал в рану на предплечье (рис. 15.4).
Четвертый этап. Из гребня локтевой кости формируют костный аутотрансплантат в виде клина. Для этого долотом делают две поперечные зарубки через гребень на расстоянии 12—15 мм друг от друга, глубиной 3—4 мм. Затем отделяют долотом пластинку гребня между зарубками. Резекционным ножом и кусачками Листона из костной пластинки формируют плоский клин так, чтобы большой его поперечный размер слегка превышал диаметр отверстия в бугристости (рис. 15.5).
Пятый этап. Максимально сгибают супинированное предплечье. Натягивая лигатуры сухожильного шва и контролируя положение сухожилия в его канале пальцем, введенным в рану на плече, добиваются плотного контакта конца сухожилия с бугристостью. Сохраняя натяжение лигатуры, концы ее разводят в стороны и между ними в отверстие лучевой кости вводят-; а затем вбивают костный клин, погружая его до прочной фиксации в канале так, чтобы он не выступал над поверхностью лучевой кости. Концы лигатуры с натяжением завязывают над клином (рис. 15.6).
Заканчивая операцию, проверяют сгибательно-разгибательные и ротационные движения предплечья. При правильном техническом выполнении данной методики ротационные движения сопровождаются отчетливым перемещением дистального сухожилия двуглавой мышцы. Послойно ушивают раны, вводят в глубину ран резиновые выпускники на одни сутки. Осуществляют иммобилизацию локтевого сустава гипсовой лонгетой в положении сгибания предплечья под углом 90° и обязательно супинации. В редких случаях повреждений дистального сухожилия на протяжении или отрывах его от мышцы диагноз уточняется при осуществлении первого этапа операции. Из переднего доступа выполняется шов сухожилия, а при необходимости линия швов укрепляется пластическим материалом.
Техника операции при застарелых разрывах дистального сухожилия
В застарелых случаях (спустя 1—2 месяца после травмы) сократившееся брюшко мышцы фиксируется рубцами и спайками к стенкам фасциального влагалища, подвергается миофиброзу. Сухожилие, свертывающееся после травмы в клубок, представляется в виде плотного рубцового конгломерата, так что иногда невозможно из рубцов выделить
остатки дегенеративного сухожилия. В таких ситуациях основные этапы операции сохраняются, но усложняется и удлиняется первый этап.
Разрез на плече поднимается до его средней или даже верхней трети. Тупо и остро мобилизуют брюшко мышцы, остерегаясь повредить мышечно-кожный нерв, выделяя из рубцов мышцу по задней поверхности. Препарируя рубцовый конгломерат у дистального конца мышцы, стараются максимально использовать имеющиеся рубцовые ткани и остатки сухожилия. Следует иметь в виду, что длина нормального сухожилия составляет 7—8 см. В тех случаях, когда сформированный рубцово-сухожильный тяж не удается подтянуть к бугристости лучевой кости или он имеет низкую механическую прочность, показана пластика сухожилия с целью его замещения. Для пластики целесообразно использовать консервированную твердую мозговую оболочку (ТМО). Достоинством ТМО являются высокая механическая прочность, отсутствие заметной реакции тканей на ее имплантацию, быстрое замещение соединительной ткани.
Техника пластического замещения сухожилия ТМО состоит в следующем. Рубцовосухожильный тяж продольно рассекается до основания на две части. В расщеп вводится лоскут ТМО. Обе части тяжа и лоскут ТМО прошиваются сухожильным швом. Используя лигатуры сухожильного шва как держалки и расправив лоскут ТМО, его дополнительно фиксируют к остаткам сухожилия узловыми П-образными швами (рис. 15.7).
Затем рубцово-сухожильный тяж 2—3 раза обертывается ТМО так, чтобы образовалась трубка длиной 6—8 см, в центре которой проходят лигатуры сухожильного шва. Узловыми П-образными швами сформированная трубка прошивается через все слои на своем протяжении. Лигатуры, выходящие из трубки, закрепляются у ее конца сухожильным швом (рис. 15.8). Дальнейший ход операции аналогичен предыдущей.
Восстановительное лечение в послеоперационном периоде
После.-снятия швов накладывается циркулярная гипсовая повязка от верхней трети плеча до основания пальцев, обязательно с ладонной перемычкой и в положении супинации предплечья при его сгибании до угла 80—90°. В период иммобилизации рекомендуются активные движения в плечевом суставе, суставах пальцев, сокращение мышц в повязке с постепенно возрастающими усилиями. Главной целью изометрических упражнений является профилактика стойкой контрактуры локтевого сустава и гипотрофии мышц. Через 5—6 недель после операции иммобилизация прекращается, но первые 3— 5 дней, вне занятий, руку необходимо держать на косынке. Лечебную гимнастику следует выполнять в облегченных условиях безболезненно, обращая внимание не только на сокращение мышц-синергистов при сгибании, разгибании и ротации предплечья, но и на одновременное расслабление мышц-антагонистов. Достигается это выполнением упражнений на горизонтальной (скользящей) плоскости. Необходимо настойчиво добиваться активного использования больной руки при самообслуживании во все более возрастающем объеме. В начале этого периода целесообразно включить в комплекс восстановительного лечения физиотерапию: диадинамические токи, электрофорез йода и новокаина, позднее — теплые ванны. Основная задача постиммобилизационного периода — восстановление амплитуды движений. Обычно сгибательно-разгибательные движения в локтевом суставе восстанавливаются через 1—2 недели, ротационные — через 3—4 недели.
Только после этого можно приступать к упражнениям с отягощениями, обращая особое внимание на постоянное увеличение нагрузок при сгибании и супинации предплечья. Систематические целенаправленные занятия обеспечивают восстановление мышечной силы через 3—6 месяцев. После пластики дистального сухожилия в застарелых случаях формиру-
ющийся соединительно-тканный регенерат подвергается длительной перестройке, что при высокой физической активности больного может привести к постепенному растяжению регенерата, смещению брюшка мышцы проксимально и, как следствие, — неполному восстановлению мышечной силы. В связи с этим при замещении сухожилия ТМО упражнения с отягощениями не следует начинать ранее 3—3,5 месяца после операции.
Диагностика и лечение повреждений сухожилий коротких ротаторов плеча
Вращательная манжета плеча образована четырьмя мышцами — надостной (m. suprascapularis), подостной (m.infrascapularis), малой круглой мышцей (m.terasminor) и подлопаточной (m.subscapularis).
Надостная мышца полностью дополняет надостную ямку, начинаясь от ее стенок. Мышечные пучки, сходясь в более узкую часть мышцы, направляются кнаружи, проходят под акромиальный отросток лопатки и прикрепляются к верхней фасетке большого бугорка плечевой кости. Сухожилие надостной мышцы срастается с задней поверхностью капсулы плечевого сустава и при своем сокращении оттягивает ее, предотвращая ущемление последней. Мышца отводит плечо. Ее иннервирует п. suprascapularis (С5—С6).
Подостная мышца имеет треугольную форму, плоская, заполняет всю подостную ямку. Она начинается от всей поверхности подостной ямки и задней поверхности лопатки. Пучки ее сходятся в короткое сухожилие, прикрепляющееся к средней фасетке большого бугорка плечевой кости. Подостная мышца отводит назад поднятую руку и вращает плечо кнаружи. Иинервируется п.suprascapularis (С;—С6).
Малая круглая мышца представляет собой продолговатой округлой формы тяж. Верхним краем мышца вплотную прилегает к m. infraspinatus. Мышца начинается от латерального края лопатки; направляясь латерально, мышца переходит в короткое, но мощное сухожилие, которое по своему ходу срастается с задней поверхностью суставной капсулы и прикрепляется к ножной фасетке большого бугорка плечевой кости. Малая круглая мышца супинирует плечо, несколько отводя его кзади. Иннервируется п. axillaris (С).
Подлопаточная мышца заполняет всю подлопаточную ямку. Направляясь латерально, мышца переходит в небольшое сухожилие, срастающееся с передней поверхностью капсулы (ее мышца при сокращении оттягивает), и прикрепляется к малому бугорку плечевой кости. Эта мышца пронирует плечо и участвует в приведении ее к туловищу. Иннервируется подлопаточным нервом (С5—С7).
Разрывы сухожилий коротких ротаторов плеча встречаются сравнительно редко — около 5% всех повреждений сухожильно-мышечного аппарата. Они встречаются чаще у мужчин, занимающихся тяжелым физическим трудом или профессиональным спортом. В момент разрыва коротких ротаторов плеча (он наступает при чрезмерном отведении и наружной ротации плеча) пострадавший ощущает резкую боль в плечевом суставе. В остром периоде травмы можно увидеть отек зоны плечевого сустава. Больной не может отвести прямую руку от туловища.
Так как эти повреждения встречаются редко, то диагноз повреждения коротких ротаторов плеча не устанавливается, больного лечат по поводу ушиба плечевого сустава.
В отдаленном периоде травмы легко определяется атрофия мышц под остью лопатки. С. И. Двойников (1992) описал два простых клинических приема, позволяющих под-
твердить диагноз повреждения коротких ротаторов плеча.
Симптом «силовой нагрузки» — стоя с приведенными руками, больной медленно отводит обе руки в стороны, одновременно смещая их кзади. Наблюдая за движением рук, можно отметить отставание поврежденной конечности. Затем хирург фиксирует запястья больного своими руками и просит его свести руки вперед несмотря на ощущаемое
им противодействие. При этой попытке пациент испытывает резкую боль в плечевом суставе, а исследователь легко прерывает движение поврежденной руки больного.
Симптом «функциональной пробы» — больной отводит обе руки в стороны и ротирует их затем кнаружи ладонями вверх. При этом легко отмечаются отставание и ограничение наружной ротации поврежденной руки. Затем хирург фиксирует предплечье пострадавшего и просит его противодействовать осуществляемой врачом внутренней ротации отведенных рук пациента. При этом больной ощущает резкую боль в поврежденном плечевом суставе, а врач свободно без усилий ротирует руки пациента внутрь.
Необходимо отметить сдержанное отношение хирургов к оперативному лечению повреждений «вращательной манжеты» плеча, которое обусловлено технической сложностью и травматичностью существующих способов операций, к тому же не обсепечивающих высокую эффективность результатов лечения. Из-за сложности диагностики повреждения коротких ротаторов плеча не диагностируются в остром периоде травмы, потому часто операция выполняется, когда полностью или частично разорванные ротаторы рубцово изменены и восстановить их, как это делается при повреждении других крупных сухожилий (двуглавой мыщцы, ахиллова сухожилия), не представляется возможным.
С. И. Двойников (1992) разработал относительно простую и малотравматичную методику оперативного лечения, которая может быть использована при лечении больных в районной больнице.
Показаниями к операции являются подкожные полные и частичные застарелые повреждения сухожилий коротких ротаторов плеча. Цель операции состоит в ликвидации бугорко- во-акромиального «конфликта» и в пластическом замещении травматических дефектов в сухожилиях коротких ротаторов плеча с помощью сухожильных аутотрансплантатов.
Устранение «конфликта» бугорковой области плеча со сводом сустава и расширение субакромиального пространства достигается за счет резекции периферического отдела акромиального отростка лопатки. При этом обнаружается зона сухожильного растяжения коротких ротаторов плеча и создается хорошая возможность восстановления целости травмированных сухожилий с помощью смещенных сухожильных аутотрансплантатов на «питающих ножках», выкроенных из смежных неповрежденных участков сухожилий, составляющих «вращательную манжету» плеча.
После операции рука фиксируется на 4—5 недель торакобрахиальной повязкой или на шине в положении отведения плеча на 90° и максимально возможной наружной ротации.
После иммобилизации больного для восстановительного лечения следует направить в реабилитационный центр, где он занимается лечебной физкультурой в облегченных условиях (на установке «Угуль»). Подключается и физиотерапия — диадинамические токи, электрофорез йода и новокаина. Полезны занятия в бассейне.
Рис. 15.1. Доступ к ахиллову сухожилию (а), б — шов Кесслера, модифицированный С. В. Русским (1998)
45
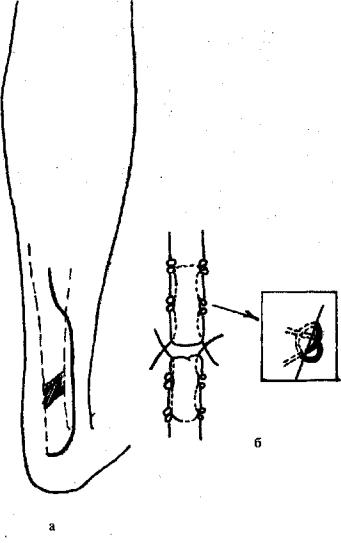
Рис. 15.1.
Рис. 15.2. Первый этап.
Выделение дистального сухожилия, наложение сухожильного шва
Рис. 15.3. Второй этап.
Просверливание сквозного канала через бугристость лучевой кости
Рис. 15.4. Третий этап.
Проведение лигатуры сухожильного шва через канал лучевой кости в рану на предплечье
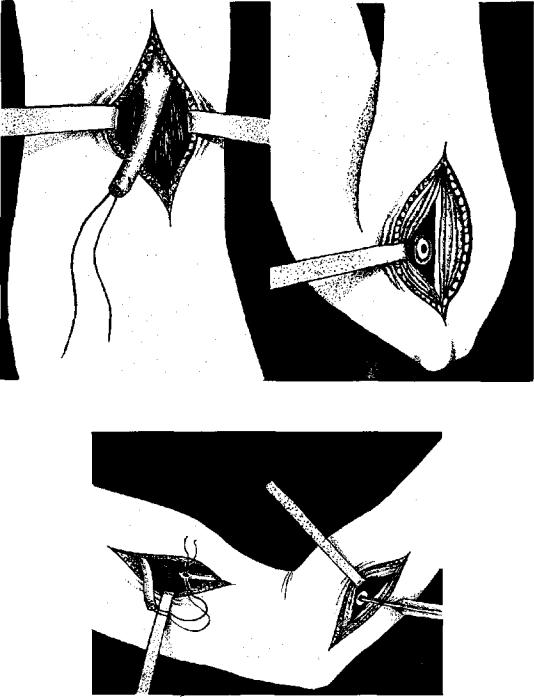
Рис. 15.2.
Рис. 15.3.
Рис. 15.4.
L
Рис. 15.5. Четвертый этап.
Формирование костного клина из гребня локтевой кости
Рис. 15.6. Пятый этап.
Фиксация костного клина в канале лучевой кости с последующим завязыванием нал ним сухожильной лигатуры
Рис. 15.7. Фиксация лоскута ТМО в расшеп рубцово-сухожильного тяжа, наложение сухожильного шва
Рис. 15.8. Формирование дистального сухожилия из свернутого лоскута твердой мозговой оболочки

Рис. 15.5.
Рис. 15.8. |
Рис. 15.7. |
