
- •Перелік умовних скорочень
- •Структура і функціонування імунної системи
- •Природні бар'єри
- •4) Розселення т- і в-лімфоцитів на периферії та індукція толерант-
- •5) Антигенозалежний етап диференціювання лімфоцитів (імуноге-
- •Дефіцит компонентів комплементу
- •2. Інтерферони
- •3. Фактори некрозу пухлин (фнп)
- •4. Інші цитокіни
- •Toll-like рецептори
- •2. Особливості механізмів набутого і вродженого імунітету.
- •3. Структура імунної системи. Основні органи і клітини.
- •4. Функції комплементу, його роль в нормі і при патології.
- •5. Основні механізми клітинної цитотоксичності.
- •6. Популяції і субпопуляції лімфоцитів. Cd-номенклатура.
- •7. Макрофаги, їх роль у специфічному і неспецифічному імунітеті.
- •8. Класи і функції імуноглобулінів. Роль імунних комплексів.
- •9. Типи цитокінів. Їх функції і біологічна роль.
- •10. Молекули міжклітинної адгезії.
- •Організація імунної відповіді
- •4. Стадія формування та підтримки імунологічної пам'яті. Відбувається
- •5. Відповідь при повторному контакті з антигеном. За рахунок існуван-
- •Дисфункції імунної системи
- •1. Розлади процесів перетравлення (кілінгу):
- •2. Розлади хемотаксису, міграції і дегрануляції:
- •3. Дефекти опсонізації і поглинання:
- •1. Вісім або більше випадків отиту протягом 1 року.
- •2. Два або більше випадків синуситів протягом 1 року.
- •3. Два або більше місяців призначення антибіотиків без значного
- •4. Дві пневмонії або більше протягом 1 року.
- •5. Значне відставання дитини у рості або у масі тіла.
- •6. Рецидивні глибокі абсцеси підшкірної клітковини або абсцеси
- •7. Персистентна молочниця ротової порожнини або інших ділянок
- •8. Потреба у внутрішньовенному введенні антибіотиків для досяг-
- •9. Дві "глибокі" інфекції або більше: менінгіти, остеомієліти, целю-
- •10. Первинні імунодефіцити в родинному анамнезі.
- •Клінічні синдроми, які часто виявляються:
- •Клінічні синдроми, які виявляються у частини хворих:
- •1. Алергічні захворювання.
- •2. Автоімунні захворювання.
- •3. Онкозахворювання.
- •4. Дисбактеріози.
- •5. Хроніосепсис.
- •III. Розлади обміну речовин та інтоксикації, зумовлені:
- •1. Ураженням детоксикаційних органів і систем (печінка, нирки).
- •2. Хронічним ураженням інших органів.
- •3. Ендокринопатіями.
- •4, Втратою крові, білків.
- •1. Екологічні і виробничі чинники.
- •2. Аліментарні фактори (дефіцит вітамінів, мікроелементів, якіс-
- •3. Інфекційні хвороби:
- •II. Зумовлені соціальними факторами:
- •1. Спосіб життя і шкідливі звички (куріння, алкоголь, урбанізація,
- •2. Надмірний рівень сумарного стресового навантаження.
- •3. Ятрогенії:
- •Імунопатологічні синдроми
- •1. Синдром швидкої втоми [втомливості] — екологічний імуноде-
- •2. Синдром хронічної втоми - стан з глибшими імунологічними
- •Оцінка імунного статусу людини
- •3. На сьогодні у клініках та імунологічних лабораторіях світу викорис-
- •1. Забираючи кров для імунологічного обстеження, необхідно макси-
- •2. Показники імунограми найкраще порівнювати з індивідуальною нор-
- •3. Комплексний аналіз імунограми більш інформативний, ніж характе-
- •4. Якщо показники індивідуальної норми не відомі, особливо необхід-
- •5. Реальну інформацію в імунограмі несуть лише значні зсуви показни-
- •6. Висновки можна робити лише після порівняння імунологічних і
- •Період реконвалесценції:
- •Трансплантаційна імунологія. Імуногенетика
- •1990 Р. Більше 18 тис. Американців потребували тансплантації органів
- •2. Dn і do локуси розміщені між dp і dq ділянками. Dn і do
- •//|Pp|dq |drhc2|BdC4Af210hAlC4b| 21-онвн tnFojTnFpHв[ с | а
- •1. Якщо лімфоцити донора і реципієнта змішати у культурі клітин, то в
- •2. Проте mlr зазвичай проводиться у вигляді односпрямованого тесту,
- •1. Протягом певного часу забирають кілька зразків сироватки кро-
- •2. Якщо хоча б в одному випадку виявляється лізис донорських
- •2. Гостре або пришвидшене відторгнення. Реакція опосередковується
- •3. Лабораторні: лейкоцитоз із еозинофілією і збільшенням шое, пока-
- •4, Імунологічні: важливими критеріями кризу є зростання співвідношен-
- •Генетика імунної відповіді
- •1. Пептиди, які зв'язуються з ніа-і класу, містять 8-10 амінокислот,
- •2. Молекули ніа-і класу синтезуються в цитозолі клітини, де зали-
- •9 Алельних варіантів. При цьому виявилося, що лише деякі з них пов'я-
- •50 Млн хворих на віл/снід, більшість із них, очевидно, помре протя-
- •3. Автоімунні ураження:
- •1) Пряма цитопатична дія вірусу. Вона підтверджується тим, що три-
- •2) Пригнічення продукції іл-2 — основного фактора росту і актива-
- •3) Поверхневий глікопротеїд віЛу др120, одночасно зв'язуючись з
- •4) Вірусні антигени та імунні комплекси активують так званий пе-
- •5) Можливе також ураження вірусом клітин-попередників т-лімфо-
- •6) Віруси цитомегалії та мікобактерії туберкульозу, які часто акти-
- •20 І більше разів рідше, ніж у віці 60-69 років. Очевидно, імунна систе-
- •Вакцини. Імунопрофілактика
- •1 Рік після трансплантації кісткового мозку можна застосувати вбиті
- •Хірургічна імунологія
- •Медіатори септичної запальної відповіді та їх антагоністи
- •2. Етіотропне лікування при сепсисі відіграє важливу, але не вирі-
- •3. Патогенетична терапія полягає у профілактиці і лікуванні син-
- •8 Год вводять біфідумбактерин, який пришвидшує формування біфідо-
- •70 % Випадків втрата яйцеклітини відбувається до імплантації [преім-
- •4. Потужним фактором імунологічного захисту плода є децидуальна
- •5. Після дозрівання трофобласта він сам починає продукувати імуносу-
- •6. Аменорея з гіпоестрогенією.
- •7. Олігоменорея.
- •8. Нерегулярний менструальний цикл з овуляцією.
- •9. Ановуляція.
- •10. Врождені аномалії.
- •11. Непрохідність маткових труб.
- •12. Злуковий процес в малому тазі.
- •13. Ендометріоз.
- •14. Набута патологія матки, цервікального каналу.
- •15. Набута патологія труб.
- •16. Набута патологія яйників.
- •17. Туберкульоз.
- •18. Імунологічні причини.
- •19. Ятрогенна причина.
- •20. Системні захворювання.
- •21. Причина не встановлена (немає лапароскопії).
- •22. Від'ємний посткоїтальний тест.
- •23. Відсутність видимої причини безпліддя.
- •1) Вторинний імунодефіцит;
- •2) Антигаметний (антиоваріальний) імунний конфлікт;
- •3} Антигаметний (антиспермальний) імунний конфлікт;
- •4) Високий рівень гістосумісності між подружжям.
- •1. Прискіпливо зібраний анамнез (див. Вище).
- •2. Огляд пацієнтки. Клінічна оцінка фертильності жінки при огляді вклю-
- •7) З метою імунореабілітації таким хворим часто призначають фізі-
- •8) З метою покращання регуляторних зв'язків між імунною та ен-
- •9} Для отримання достовірних результатів повторне імунологічне
- •1:32, Для сім'яної плазми — 1:64. Визначення титрів у динаміці дозволяє
- •Імунологія пухлин
- •6. Антологічні пухлини швидко розсмоктуються організмом у випадку,
- •7. Частота розвитку пухлин набагато вища у період новонародженості
- •8. Позитивні шкірні проби з пухлинними антигенами (екстракт з клі-
- •9. Зростання частоти виникнення пухлин у хворих, які отримують іму-
- •10. У пацієнтів з пригніченням функції клітинної ланки імунітету зрос-
- •1. Оцінка імунного статусу хворого. Окрім формування груп підвищено-
- •2. Виявлення специфічних антигенів пухлини. Метою таких обстежень
- •Основні ембріональні антигени
- •3) Активації імунної відповіді, оскільки як сама пухлина, так і цитоста-
- •1. Моноклонові антитіла. Основний принцип дії моноклонових анти-
- •2. Пухлиноінфільтруючі лімфоцити (til) — лімфоцити, активовані іп
- •Vitro у присутності клітин пухлини та іл-2 (їх ще іноді називають
- •3. Макрофагоактивуючі фактори, застосування яких забезпечує акти-
- •5. Перші серйозні досягнення в онкоімунології третього тисячоліття
- •Автоімунні хвороби
- •9 Разів, ревматоїдним артритом — утричі. Лише при анкілозуючому
- •10 До 15 типів автоантитіл різної специфіки.
- •Основні автоімунні процеси
- •4) Тироксин (трийодотиронін) — звичайно виступає в ролі гаптену,
- •5) Тетрайодотиронін — як правило, діє як гаптен;
- •6) Поверхневі мембранні антигени залози.
- •Класифікація системних васкулітів
- •2.3. Вторинні, асоційовані з імунними комплексами:
- •3. Системні васкуліти з переважним пошкодженням середніх та малих
- •3.1. Первинні, асоційованні з антитілонейтрофільно-цитоплазматич-
- •3.2. Первинні, зумовлені антиендотеліальними клітинно-фіксовани-
- •3.3. Первинні імунокомплекснозалежні:
- •3.4. Вторинні, антитілозалежні:
- •3.5. Вторинні, асоційованні з імунними комплексами:
- •4. Системні васкуліти з переважаючими пошкодженнями дрібних су-
- •4.1. Первинні, асоційованні з клітинами до базальних мембран:
- •4.2. Первинні, асоційовані з антинейтрофільноцитоплазматичними
- •4.3. Первинні, асоційовані з імунними комплексами:
- •2 (Мелоксикам), які меншою мірою подразнюють слизові оболонки.
- •5. Велика кількість хвороб і багато клінічних симптомів у одного
- •1. Тривалість симптомів хвороби.
- •2. Зв'язок симптомів з подорожами, контактом з токсичними речо-
- •3. Локальний чи генералізований характер симптомів.
- •4. Зв'язок генералізації симптомів зі зниженням маси тіла, загаль-
- •5. Детальний терапевтичний анамнез хворого за органами і системами.
- •6. Спадковий анамнез.
- •7. Особливості способу життя.
- •8. Лікувальні заходи в анамнезі (променева терапія, гемодіаліз).
- •9. Недоношеність.
- •60 %, А, окрім того, еозинофілією зазвичай супроводжується серпоподіб-
- •138,0 Г/л, при цьому 93 % з них — еозинофіли. Перебіг злоякісний,
- •Алергічні хвороби
- •Vitro. Але, як і в інших галузях медицини, лабораторні методи не мо-
- •IgG) або підвищення активності т-лімфоцитів-супресорів, що веде до
- •10"6), Поступово збільшуючи дозу до появи слабопозитивної реакції.
- •10 Таблеток на добу або по 1 таблетці за 15-30 хв до контакту з потен-
- •Псевдоалерпя і параалергія
- •X. Найважливішим і найпоширенішим є гістаміновий варіант псев-
- •2. Розлади активації системи комплементу. При вродженій чи набу-
- •3. Розлади метаболізму арахідонової кислоти. Відомо, що продукти пе-
- •Клінічні форми алергічних хвороб
- •2 % Розчину допаміну; якщо його немає, можна застосувати 1 %
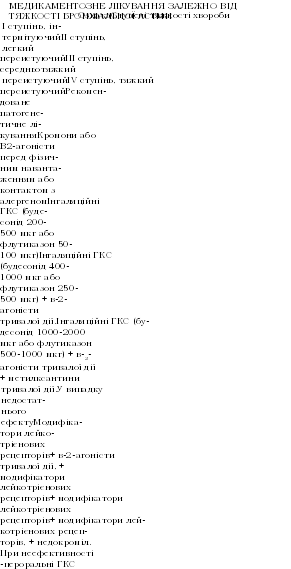
- •Клінічні симптоми бронхіальної астми різної тяжкості до початку лікування
- •2,4 Г/добу дає змогу тривалий час контролювати симптоми бронхіаль-
- •10 Мг на добу. Його вплив, очевидно, пов'язаний з блокуванням лейко-
- •4. Клініко-дієтологічні методи
- •Спектр алергенів при харчовій сенсибілізації у дітей (за а. Потьомкіною, 1990)
- •Спектр алергенів при харчовій сенсибілізації у дорослих
- •Найважливіші лібератори гістаміну (за в. Казьмірчук, 1996)
- •1 Капсулі (20 мг) 3-4 рази на добу.
- •9. Вплив ліків на екологію мікроорганізмів:
- •10. Вплив медикаментів на основні обмінні процеси в організмі.
- •11. Побічні реакції та ускладнення:
- •12. Побічні реакції і ускладнення змішаного генезу:
- •13. Побічний вплив ліків, обумовлений факторами зовнішнього сере-
- •Життєвої сенсибілізації".
- •Імунотерапія
- •2) Антилімфоцитарна сироватка і глобулін;
- •3) Моноклонові антитіла;
- •4) Високоселективні цитостатики (циклоспорин а, такролімус, гус-
- •II. Глюкокортикоїди.
- •III. "Малі" імунодепресанти:
- •1} Похідні 4-амінохінліни (делагіл, плаквеніл);
- •2) Пеніциламін і препарати золота;
- •3) Гепарини та інгібітори ферментів;
- •4) Колхіцин;
- •5) Нестероїдні протизапальні засоби (у великих дозах).
- •IV. Немедикаментозні методи імуносупресивного впливу:
- •1) Хірургічне втручання (спленектомія, синовектомія);
- •2) Іонізуюче опромінення (тотальне, локальне, екстракорпоральне)
- •3) Методи, що зумовлюють розвиток цитопенії (дренаж грудного про-
- •Імуностимулятори
- •1) Вакцини (живі, вбиті, рекомбінантні);
- •2) Анатоксини.
- •II. Пасивні:
- •1) Сироватки;
- •2) Імуноглобуліни;
- •3) Моноклонові антитіла..
- •II. З переважним впливом на гуморальну ланку: препарати кістково-
- •III. З переважним впливом на синтез інтерферону: нуклеїнові кисло-
- •IV. Препарати з комплексним впливом на імунну систему: рекомбі-
- •(В. Кресюн, 1993)
- •1000 Мг, 2000-1500-1000 мг тощо). Дози 2500 і 3000 мг на добу застосову-
- •Гусперимус.
- •0,5 Г тричі на добу (або у свічках чи клізмах) протягом 8-16 тижнів.
- •8 Років. Збільшення доз анти-сд20 мкат до максимальних забезпечи-
- •IgG, знайшов практичне.
- •Шуностимулятори
- •Зен, тимозин альфа (тимальфазии).
- •1. Інтерферони
- •2. Колонієстимулювальні фактори
- •3. Інтерлейкіни
- •4. Фактор некрозу пухлин (фнп)
- •5. Нейроцитокіни
- •6. Лейкоцитарні екстракти
- •Irs 19 (ipc 19) — новий імуностамулятор, який містить глюкопроте-
- •Ipc 19 застосовують при гострих, хронічних і рецидивних інфекці-
- •1 Інгаляції протягом ще 2-4 тижнів. З профілактичною метою засіб мо-
- •2 Доби після одноразового прийому (1-1,5 мг/кг) збільшує синтез ендо-
- •1870 P.). На сьогодні у світі застосовується близько 300 препаратів, які
- •1. Антибіотики
потребу
в бронходилятаторах, підвищує рівень
функціональних показ-
ників
зовнішнього дихання. Ці засоби не
призначені для припинення
гострих
нападів бронхіальної астми (тобто
симптоматичного лікуван-
ня),
а є засобами базисної патогенетичної
терапії (поряд з нестероїдни-
ми
і стероїдними мембраностабілізаторами).
Зафірлукаст виявився
ефективним
навіть при стероїдозалежному перебізі
бронхіальної аст-
ми.
Особливо доцільно його призначати
резистентним до традиційної
терапії
хворим, зокрема при аспіриновій астмі
як
доповнення до інга-
ляційних
кортикостероїдів. Доведена
також висока ефективність за-
фірлукасту
в дітей і відсутність побічних впливів.
За
останні роки з'явилися глибокі клінічні
дослідження ефективно-
сті
ще однієї групи медикаментів —
інгібіторів 5-ліпоксигенази (5-LOI).
Механізм
дії цих засобів полягає у блокуванні
синтезу простагланди-
нів
— важливих медіаторів запалення. Серед
представників цієї гру-
пи
— зилеутон,
леутрол, бай-WOS.
Зокрема,
зилеутон, проявив високу
клінічну
ефективність не лише при бронхіальній
астмі, але і при алер-
гічному
риніті, ревматоїдному артриті.
Застосування зилеутону по 1,6-
ної
астми і попереджувати їх прогресування.
Загальне
уявлення про можливості призначення
медикаментів за-
лежно
від тяжкості перебігу бронхіальної
астми подано у таблиці.
Серед
перспективних напрямків фармакотерапії
астми — вивчен-
ня
ефективності інгібіторів фосфодіестерази,
селективних антагоніс-
тів
рецепторів тахикінінів, антагоністів
активаційного фактора тром-
боцитів,
агоністів цитокінових рецепторів,
інгібіторів синтезу та сек-
реції
цитокінів, аналогів рецепторів цитокінів,
генна терапія.2,4 Г/добу дає змогу тривалий час контролювати симптоми бронхіаль-
Імуностимулювальні
засоби будуть розглядатися в наступних
розді-
лах,
їх призначають при супутньому
імунодефіциті з інфекційним син-
дромом.
У дитячому та молодому віці ефективнішими
є бактерійні за-
соби:
рибомуніл, бронховаксом, бронхомунал,
IRS19,
які
призначають-
ся
за схемою, із суворим дотриманням
проміжків між курсами. їх
застосування
сприяє зменшенню частоти і тяжкості
епізодів інфекцій
дихальних
шляхів як вірусного, так і бактерійного
генезу. В осіб стар-
шого
віку кращий ефект іноді забезпечують
тимоміметики — тимозин
чи
тимоптин.
Необхідно
пам'ятати, що дози і кратність застосування
інгаляцій-
них
β-адреноміметиків
короткої дії (сальбутамол, фенотерол)
повинні
максимально
обмежуватися — це лише своєрідна
"швидка допомога".
АЛЕРГІЧНИЙ
РИНІТ
Алергічний
риніт — хвороба,
яка характеризується пароксизмаль-
ною
ринореєю, чханням, закладанням носа,
свербінням у носі й очах,
болем
голови. За класифікацією виділяють
інфекційно-алергічний, не-
інфекційно-алергічний
і змішаний алергічний риніт, за тривалістю
про-
явів
— сезонний і цілорічний. Згідно з
Копенгагенським консенсусом
1994
р„ за особливостями перебігу риніту
таких хворих ділять на дві
групи
— "чхальників" і "блокадників".
Виділяють
5 стадій алергічного риніту:
1.
Вазодилятаторна: хронічне закладання
носа з розладами носово-
го
дихання.
2.
Гіперсекреторна: напади чхання з
ринореєю.
3.
Набрякова: іноді із закриттям порожнини
носових ходів.
4.
Гіперпластична: збільшення переважно
задніх кінців середніх
носових
раковин.
5.
Поліпозна: утворення поліпів.
Така
класифікація є значною мірою умовною,
оскільки стадійність
процесу
виявляється не в усіх хворих. Недоцільно
визначати
тяжкість
перебігу
алергічного риніту за частотою
загострень, оскільки їх число
значною
мірою залежить від форми (сезонна чи
цілорічна), шкідливих
звичок
(куріння), екологічних і професійних
впливів, адекватності лі-
кування.
Доцільніше тяжкість процесу визначати
за ефективністю те-
рапії
(наприклад, потребою у місцевому чи
системному застосуванні
глюкокортикоїдів
для усунення загострення).
Лікування
залежить
передусім від тяжкості риніту. При
легких фор-
мах
іноді достатньо уникати потенційних
алергенів та іритантів, припини-
ти
куріння. Місцево застосовують блокатори
Ηj-рецепторів
(у спреях);
при
недостатній ефективності — їх призначають
у комбінації з кромоглі-
катом
(назалкром) по 1 інгаляції в кожну ніздрю
4-6 разів на добу з насту-
пним
зниженням дози чи недокромілом натрію
(тіларин або тайлед) по 1
інстиляції
в кожну ніздрю 4 рази на добу. Два останні
препарати призна-
чаються
протягом тривалого часу, бо діють лише
профілактично.
При
середньотяжких формах і неефективності
нестероїдних засо-
бів
додатково застосовують глюкокортикоїди
місцево: беклометазон
(беконазе)
по 1-2 інгаляції 2-4 рази на день або
флунізолід по 2 інгаля-
ції
в кожну ніздрю 1 раз на добу, які також
призначаються профілак-
тично.
При тяжкому перебізі гормональні
препарати застосовуються
перорально.
У випадку вираженої ринореї ефективні
антихолінергічні
засоби
(іпатропіум).
Для
тривалого лікування алергічних ринітів
часто вдаються до ан-
ти
гістамінових засобів другого покоління.
Одним з поширених на сьо-
годні
є терфенадин (телдан). Препарат у дозі
60 мг двічі на добу блокує
носові
прояви алергії не гірше, ніж інгаляційні
глюкокортикоїди, і без-
печний
при тривалому застосуванні.
Вплив
астемізолу (гісманалу) за рахунок
кумуляції проявляється
поступово,
хоч після досягнення терапевтичної
концентрації тільки
незначно
поступається терфенадину. Призначається
по ЗО мг на добу
протягом
перших 5 днів, далі — по 10 мг/добу. Ефект
астемізолу збері-
гається
не менше тижня після його відміни.
Акривастин
(семпрекс) поряд з високою селективністю
впливу ха-
рактеризується
короткою, як для препаратів другого
покоління, трива-
лістю
впливу (8-10 год) і швидким настанням дії
(максимум впливу —
через
1-1,5 год після прийому). Гнучкість режиму
дозування дозволяє
призначати
його не постійно (профілактично), а
періодично (за потре-
бою),
що робить його незамінним при легкому
перебізі алергічних ри-
нітів
і періодичних контактах з алергеном.
За
впливом на ΛΟΡ-прояви
алергії цетиризин дещо поступається
терфенадину
і астемізолу, а тому при алергічних
ринітах застосовуєть-
ся
рідше. Левокарбастин (лівостин) — один
з найпотужніших на сього-
дні
антигістамінових засобів. Його вплив
при алергічному риніті про-
являється
вже при разовій дозі 10-15 нг (для порівняння:
терфенади-
ну
— 60 мг). За впливом на ринорею і
пароксизмальне чхання
левокарбастин
не поступається беклометазону, а на
назальну обструк-
цію
— перевершує не лише його, але і
флюнизолід.
Аз
еластин (алергодил, ринопласт) не лише
блокує Η,-рецептори,
але
і
пригнічує вплив лейкотрієнів, гальмує
активацію мастоцитів і базофі-
лів,
блокуючи кальцієві канали. Препарат
проявляє порівняно високу
активність
при сезонних і цілорічних алергічних
ринітах, але він за ефе-
ктивністю
поступається терфенадину, беклометазону
і астемізолу (гіс-
манал).
Призначається по 1 аплікації в кожну
ніздрю двічі на день.
Дуже
добре зарекомендували себе Η,-блокатори
3-го покоління —
фексофенадин
(телфаст, алегра) і дезлоратадин (еріус),
яким власти-
вий
одночасно швидкий початок дії та
тривалий ефект. Перевагою цих
засобів
є також відсутність необхідності
біотрансформації (перетво-
рення
в активну форму) у печінці, що характерно
для препаратів попе-
редніх
поколінь.
Крім
класичного алергічного риніту описаний
також алергічний
фарингіт
(гострий
і хронічний), який супроводжується
відчуттям сто-
роннього
тіла в горлі, покашлюванням, посиленою
слинотечею. Слизо-
ва
оболонка ротоглотки у таких хворих
гіперемована, з ціанотичним
відтінком,
інфільтрована, з явищами набряку при
гострому процесі і
зернистістю
— при хронічному гранульозному.
Алергічні
ураження гортані
клінічно
проявляються сухим кашлем,
дисфонією,
задишкою, відчуттям дряпання у горлі.
Підзв'язковий ларин-
гіт
з алергічним компонентом (частіше
парагрипозної етіології") особливо
небезпечний
у дітей, оскільки може зумовити розвиток
гострого стенозу
з
потребою в інтенсивній терапії чи
навіть трахеостомії. Для попереджен-
ня
асфіксії таким хворим показано
інгаляційне застосування глюкокорти-
коїдів
і парентеральне — антигістамінових
засобів. При наростанні явищ
дихальної
недостатності стероїди призначаються
парентерально.
СИРОВАТКОВА
ХВОРОБА
Сироваткова
хвороба — це
алергічне захворювання, яке розвива-
ється
у відповідь на введення гетерологічної
сироватки (ксеносироват-
ки),
рідше — інших низькомолекулярних
препаратів (найчастіше — на
пеніцилін,
особливо пролонгованої дії: біциліни,
ретарпен, екстенци-
лін),
і проявляється запальним ураженням
судин і сполучної тканини.
Проблема
сироваткової хвороби дещо втратила
свою актуальність
після
появи потужних антибактерійних засобів
та успіхів імунопрофі-
лактики:
протипневмококова, протискарлатинозна
і протидифтерійна
сироватки
почали застосовуватися рідше. Проте
загострення епідеміч-
ної
ситуації щодо дифтерії в країнах Східної
Європи, частіше застосу-
вання
препаратів крові та імуноглобулінів,
знову актуалізувало пробле-
му
сироваткової хвороби.
Клінічні
симптоми частіше появляються через
7-12 днів після введен-
ня
сироватки. Ранніми проявами є почервоніння,
набряк і свербіж у міс-
цях
ін'єкцій. Іноді вони виникають за 1-2 дні
до загальних проявів: шкір-
них
висипань, лімфаденопатії, артралгії
та гарячки. На шкірі більш як 90 %
хворих,
з'являється кропив'янка, значно рідше
— набряк Квінке, ерите-
матозні
чи папульозні елементи. Артралгії та
гарячка виявляються у поло-
вини
хворих. Ураження судин (васкуліти)
частіше локалізуються у коро-
нарних
артеріях (аж до інфарктоподібних змін
на ЕКГ), легенях і підшлу-
нковій
залозі. Рідше діагаостуються неврити
і гломерулонефрити.
Лабораторні
зміни при сироватковій хворобі досить
однотипні:
лейкоцитоз
із еозинофілією, підвищення ШОЕ, зниження
вмісту ком-
плементу,
рідше — протеїнурія.
Як
правило, захворювання має доброякісний
характер і більшість
симптомів
зникає через 3-10 днів після припинення
введення препара-
ту,
але інколи спостерігається затяжний
чи навіть рецидивний перебіг.
Причиною
останнього може бути сенсибілізація
компонентами сиро-
ватки
чи іншим препаратом, зумовлене повторним
його введенням або
пролонгованою
дією (ретарпен та ін.).
Лікування
здебільшого симптоматичне. Рекомендують
застосування
антигістамінових
(цетиризин, лоратадин) та антисеротонінових
(ципроге-
птадин)
препаратів. При сильному свербінні —
додатково седативні засо-
би
і транквілізатори (атаракс), ентеросорбенти.
При тяжких формах, осо-
бливо
з ураженням нирок і нервової системи,
доцільне застосування глю-
кокортикоїдів,
при артритах — нестероїдних протизапальних
засобів.
ПОЛІНОЗИ
Поліноз
—
алергічна хвороба, обумовлена
гіперчутливістю до пил-
ку
рослин.
Виділяють
такі нозологічні форми полінозів (за
А. Зісельсоном, 1989):
1.
Ураження очей: блефарит, кон'юнктивіт,
кератит, увеїт, ретиніт,
неврит
зорового нерва.
2.
Ураження ЛОР-органів: риніт, синусит,
назофарингіт, аденоїдит,
євстахіїт,
ларингіт.
3.
Ураження дихальних шляхів: трахеїт,
бронхіт, астматичний брон-
хіт,
бронхіальна астма.
4.
Ураження шкіри: кропив'янка, набряк
Квінке, алергічний конта-
ктний
дерматит, екзема, дифузний нейродерміт,
обмежений ней-
родерміт.
5,
Ураження нервової системи: астеновегетативний
синдром ("пил-
кова
інтоксикація").
6.
Рідкісні форми: еозинофільний легеневий
інфільтрат, гепатит, хо-
лецистит,
пієлонефрит, вульвовагініт, цистит,
системний васкуліт
(з
уточненням уражених органів), вогнищева
епілепсія та ін.
Найчастіше
полінози проявляються ринокон'
юнктивальною формою
і
пилковою бронхіальною астмою. Перша
супроводжується свербінням у
носі,
очах, нападами чхання, закладенням носа
і ринореєю, друга — напа-
дами
ядухи. Клініка полінозів більш виражена
у молодих людей, особливо
жителів
міст. Пилок рослин, сорбуючи на собі
різноманітні полютанти
(хімічні
часточки, гази), поводиться агресивніше,
легше проникає через
слизову
оболонку дихальних шляхів, може
зумовлювати параалергічні (то-
ксикоалергічні)
ураження за рахунок подразнення слизових
оболонок
полютантами.
Цей процес активніше відбувається за
сухої погоди.
Для
оцінки анамнестичних даних необхідно
знати приблизний ка-
лендар
цвітіння рослин у своїй кліматичній
зоні (поданий у додатках).
Треба
також взяти до уваги, що дуже часто
відбувається так званий
"антигенний
перехрест" між деякими рослинами,
харчовими продук-
тами
і фітопрепаратами.
Лікування
полінозів
має кілька особливостей. Перша полягає
у не-
значній
ефективності елімінаційної терапії,
на відміну від алергічних
реакцій
на виробничі, медикаментозні чи харчові
чинники, оскільки
повністю
уникнути контакту з пилком чи спорами
на час цвітіння прак-
тично
неможливо. Проведення специфічної
гіпосенсибілізації при по-
лінозах
також не завжди можливе і корисне,
оскільки далеко не для
Всіх
видів пилку створені комерційні
антигени. Крім того, дуже часто
спостерігається
перехресна сенсибілізація як з іншими
видами рослин,
так
і з харчовими продуктами, фітотерапевтичними
засобами. Прове-
денню
лікувальних заходів срияє обмеженість
алергічних проявів ча-
сом
цвітіння рослини — здебільшого 2-3
тижні.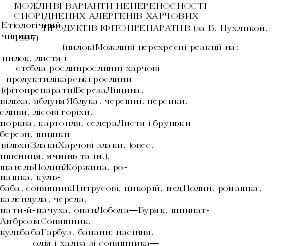
Лікування
полінозів залежить від ураженого
органа-мішені. Найча-
стіше
користуються тривалим застосуванням
негормональних стабілі-
заторів
клітинних мембран (кетотіфен, кромоглікат
або недокроміл
натрію).
їх призначають за 2 тижні до початку
цвітіння певного виду
рослин
і протягом усього часу цвітіння.
Використання
цих засобів ефективніше на тлі тривалого
(10-15
днів)
курсового приймання ентеросорбентів.
При тяжкому перебізі
поліному
додатково застосовують глюкокортикоїди
у формах, які від-
повідають
органа-мішені: аерозолі при ураженні
дихальних шляхів,
краплі
— очей і ЛОР-органів, мазі — шкіри.
Стероїди призначають
всередину
переважно при неефективності лікування
або втягненні у
процес
нервової системи чи паренхіматозних
органів. Для періодич-
ного
симптоматичного впливу можна призначати
антигістамінові за-
соби,
але у зв'язку з кумуляцією побічних
ефектів не всі вони прида-
тні
для тривалого курсового прийому.
Найбільш безпечними і ефек-
тивними
є препарати другого і третього покоління,
зокрема азеластин
(алергодил)
і левокарбастин (лівостин) у формі
назальних спреїв, це-
тиризин
(зіртек, зестра), терфенадин (телдан) і
фексофенадин (алег-
ра,
телфаст) — у таблетках.
НАБРЯК
КВІНКЕ І КРОПИВ'ЯНКА
Кропив'янка
—
один із типових алергічних синдромів,
який прояв-
ляється
появою на шкірі специфічних елементів
— уртикаріїв, що ма-
ють
схильність як до швидкого виникнення,
так і до швидкої регресії.
Елементи
кропив'янки утворюються за рахунок
набряку сосочкового
шару
шкіри, їх поява може зумовлюватися
найрізноманітнішими фак-
торами.
У випадку поширення набряку на дерму
чи підшкірну клітко-
вину
формується набряк
Квінке.
При
лікуванні
кропив'янки
слід враховувати той факт, що у пере-
важній
більшості хворих у розвитку цього
синдрому задіяні механізми
псевдоалергії.
Враховуючи
етіологію, специфічна гіпосенсибілізація
не показана
або
малоефективна. Іноді вдаються до
гіпосенсибілізації гістаміном.
Як
при гострих, так і при хронічних варіантах
кропив'янки у бага-
тьох
випадках ефективна елімінація —
уникання харчових, медикамен-
тозних,
фізичних чи інших факторів, які провокують
патологічні про-
яви.
При рецидивному перебізі захворювання
елімінація менш дієва, а
при
ідіопатичній кропив'янці — не можлива.
При псевдоалергічному
варіанті
та неможливості уникнути контакту з
провокаційним чинни-
ком
часто застосовують ентеросорбенти,
прийом яких допомагає знач-
но
зменшити клінічні прояви.
